Радикулит и его рейтинг



И еще один момент: не каждая боль в спине связана с корешковым синдромом, причиной могут быть иные ткани – мышцы, кости, суставы и т.д. В этом случае речь идет о дорсопатиях. Это группа заболеваний, основу которых составляют дегенеративно-дистрофические изменения самого позвоночника и окружающих его структур (мягких тканей).
Причины радикулита
Радикулопатия – это не заболевание, а неврологический синдром, группа специфических жалоб человека, возникающих при раздражении одного или нескольких корешков, отходящих от спинного мозга. Корешки строго соответствуют определенному позвонку, располагаясь непосредственно рядом с ним. Корешок отходит от спинного мозга в области небольшого межпозвоночного отверстия, которое окружают связки, сосудистые сплетения и определенные мышцы. Если есть изменения в любом из этих элементов (костных или мягких тканей), корешок может раздражаться или сдавливаться.
Соответственно, радикулопатия той или иной локализации и возникающий болевой синдром, связаны с расположением определенного корешка.
Почему же возникают симптомы радикулита, какие проблемы могут спровоцировать боль и дополнительные жалобы? Есть целый ряд факторов:
-
различные травмы в разных отделах спины (от шеи до крестца);
слабость мышц от малоподвижности и нетренированности;
гормональные, обменные расстройства, негативно влияющие на костные и связочные элементы, мышечный тонус;
возрастные процессы, связанные с дегенерацией и дистрофией (прогрессирование остеохондроза);
хронические воспалительные процессы;
различные типы нарушений осанки (искривления, как в форме горба, так и боковые отклонения);
осложнения поле операций на позвонках;
гравитационная нагрузка, тяжелый физический труд, подъем тяжестей;
врожденные или приобретенные аномалии в строении позвоночника;
опухолевые поражения в области позвонков и окружающих тканей;
резкое сужение спинномозгового канала и межпозвонковых в силу того, что позвонки смещаются с привычного места;

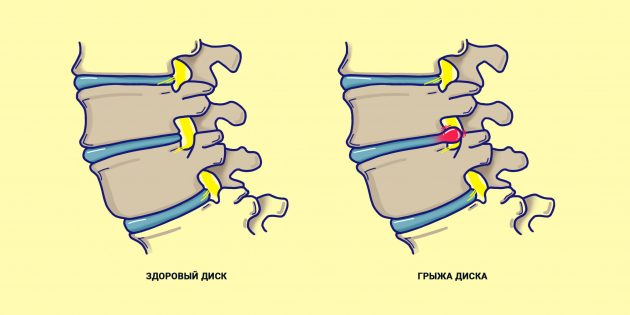
Обычно симптомы радикулита появляются по мере того, как формируются протрузии дисков или грыжевые выпячивания. Они образуются в той зоне межпозвонкового диска, которая наиболее истончена в области фиброзного кольца. Изначально, пока кольцо целое, образуются протрузии, при разрыве фиброзной оболочки образуется уже грыжа.
Выпячивание может давить на нервные корешки, которые проходят по бокам от позвоночника справа и слева. Изначально раздражаются только оболочки нервов, но если процесс не притормозить, постепенно будут сдавливаться все нервные корешки, что приводит к так называемой дискогеннойрадикулопатии.
Для корешкового синдрома типичны две стадии развития, и симптомы при них различаются.
Первая, или неврологическая стадия. Для нее типична повышенная чувствительность тканей в области пораженного корешка, периодическая резкая боль, защитное напряжение мышц, из-за чего люди часто вынуждены принимать неестественную позу. При давлении на определенные (паравертебральные) точки ощущается болезненность.
Самый типичный симптом для всех радикулопатий – это боль, но она может быть от слабой до значительной, когда практически невозможно пошевелить руками или ногами, согнуть спину.
Шейная радикулопатия проявляется острым болевым синдромом по утрам. Возникают болезненность шеи, отдающая в плечо и руку, головная боль, скованность шейных мышц и с их болезненностью, ощущение онемения, холодка или покалывание, ползания мурашек. Кожа в области поражения сухая и холодная, может шелушиться.

Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами – радикулит, а также его симптомы, причины, виды, диагностику, лечение медикаментозно и в домашних условиях, лекарства, народные средства и профилактику радикулита. Итак…
Радикулит – патологическое состояние, или симптом, который характеризуется болью в спине.
Другие названия симптома – радикулопатия.
Основной причиной радикулита является остеохондроз – заболевание позвоночника, выражающееся дегенеративно-дистрофическим поражением межпозвонковых дисков, а после и самих тканей позвонков. Среди других причин – травмы спины, межпозвоночные грыжи и другие патологии.
Вышеперечисленные причины способствуют зажатию или воспалению нервного корешка, являющегося частью спинномозгового нерва, который выходит за пределы позвоночного столба через межпозвоночные отверстия, из-за чего человек, больной радикулитом и ощущает боль в спине.
Локализация спинной боли зависит от места, где происходит воспаление нерва, исходя из этого и различают радикулит поясничного, грудного и шейного типа. В некоторых случаях патология распространяется и на большее количество участков позвоночника, что добавляет в классификацию дополнительные типы радикулопатии. В большинстве случаев встречается именно поясничный радикулит.
Кроме резкой, внезапной боли в спине, симптомами радикулита часто становятся скованность в движении и нарушение чувствительности в воспаленном месте.
Чтобы понять принципы развития радикулита, давайте немного уклонимся в сторону анатомии человека, в частности, к строению позвоночника.
Позвоночный столб, или как мы его обычно называем – позвоночник, является гибким образованием, состоящее преимущественно из 33-34 позвонков. Все позвонки связываются между собой межпозвонковыми дисками, дугами, отростками и связочным аппаратом. Вдоль всего позвоночника, между телами позвонков, их дугами и исходящими от дуг отростками, проходит спинной мозг. Через межпозвоночные отверстия, расположенные по бокам каждого позвонка, выходят спинномозговые узлы и корешки. Из корешков отходят нервные окончания. Чтобы было проще разобраться, ниже можно посмотреть картинку, на которой изображено строение позвоночного канала.

Теперь перейдем к рассмотрению вопроса развития самого радикулита.
При остеохондрозе происходит разрушение межпозвоночных дисков, в следствие чего уменьшение расстояния между позвонками и прямой контакт между ними. Со временем на краях тел позвонков нарастают остеофиты, развивающихся в последствии трения друг об друга. При этом, уменьшается межпозвоночные отверстия.
Результатом вышеперечисленных процессов, остеофиты при движении начинают контактировать со спинномозговыми узлами, корешками и отходящими от них нервными окончаниями, ущемляя их, из-за чего человек ощущает острую боль с отдачей в другие части тела (ногу, плечо и т.д.), онемения и другие неприятные признаки радикулита. Во временем, корешки воспаляются, а признаки радикулита сопровождают человека все чаще и чаще.
Следует отметить, что данный процесс развития радикулита поверхностный, однако суть патологии думаю теперь для многих становится более ясной.
Конечно, бывают случаи, когда вместо остеохондроза, ущемление корешков и нервных окончаний происходит при травмах, межпозвоночными грыжами и другими нарушениями, поэтому для точной диагностики и правильной методики лечения лучше всего обратиться к врачу.
МКБ-10: M54.1;
МКБ-9: 729.2.
Симптомы радикулита

Боль при радикулите — основной признак данной патологии. Часто, она появляется внезапно, а по силе способна даже слезы на глаза выдавить. Иногда боль притупляется, например, при сгибании ног в коленях, когда тело находиться в лежачем положении, однако спустя небольшой промежуток времени она способна снова обостриться, и не проходить, пока человек не выпьет обезболивающее средство.
Проявление боли происходит преимущественно при определенном движении, а локализация и характер – от места, где происходит патологический процесс. О характере боли при разных типах радикулита мы поговорим чуть позже, в пункте классификации радикулопатии, а сейчас давайте рассмотрим другие признаки радикулита.
- Скованность движений, нарушение нормальной походки;
- Рефлекторное (самовольное) сгибание ноги в коленях, когда человек садиться или ложиться;
- Онемения (потеря чувствительности) в месте воспалительного процесса;
- Чувство жжения и покалывания в мягких тканях вблизи воспаления;
- Повышенная потливость;
- Побледнение кожных покровов лица;
- Ослабление мышечных тканей;
- Усиление боли в ночное время суток.
- Головокружения;
- Ухудшение слуха;
- Ухудшение зрительной функции;
- Нарушения деятельности органов желудочно-кишечной и мочеполовой систем.
Осложнения радикулита нужно рассматривать более как осложнение того заболевания, которое является причиной радикулита.
Среди осложнений радикулита можно выделить:
- Хронические боли в спине;
- Инсульты участков спинного мозга;
- Ишемии;
- Атрофия конечностей;
- Паралич нижних конечностей;
- Инвалидизация.
Причины радикулита
Среди других причины радикулита можно выделить:
- Грыжи межпозвоночных дисков;
- Травмы позвоночника;
- Стеноз спинномозгового канала;
- Костные новообразования (остеофиты) на позвонках;
- Искривление позвоночника – кифоз, сколиоз, лордоз;
- Артрит;
- Опухоли;
- Наличие в организме инфекции;
- Инфекционные заболевания.
Если говорить о факторах, которые способствуют развитию радикулита, можно выделить:
- Малоподвижный образ жизни;
- Частое обезвоживание организма;
- Сон на неудобной поверхности или позе;
- Поднятие тяжестей.
- Стрессы, депрессии;
- Нарушения обменных процессов в организме;
- Гормональные изменения;
- Ожирение;
- Переохлаждения организма;
- Употребление в пищу большого количества соли, а также гиповитаминозы.
Классификация радикулита
Классификация радикулита происходит следующим образом:
Острая форма. Боль возникает спонтанно и развивается молниеносно. Часто помогает избавиться от боли только обезболивающее средство. Возникает обычно при перенапряжении или травме спины.
Хроническая форма. Развивается обычно при игнорировании острой формы, когда лечение заключается лишь в применении обезболивающих препаратов.
Шейный радикулит — характеризуется болью в шейном отделе, затылке. Особенно боль усиливается при резких движениях головы – чиханье, кашле. Из-за близкого расстояния к голове, воспаление или зажатие нервного корешка может вызывать головокружения, ухудшение слуховой или зрительной функции, а также нарушение походки, координации движения.
Шейно-плечевой радикулит – характеризуется теми же признаками, что и шейная радикулопатия, только сюда добавляется еще боль и онемения плеч, лопаток и рук. В руках больной может также ощущать жжение и покалывания. Усиление боли происходит при повороте головы, руки.
Шейно-грудной радикулит — характеризуется вышеперечисленными признаками, а также болями спины в верхней части грудного отдела.
Грудной радикулит — характеризуется болями в грудной области спины и междуреберье, с отдачей в переднюю часть груди. Встречается довольно редко.
Поясничный радикулит – проявляется в виде боли в области поясницы, вызывая определенную скованность в движении. Может сопровождаться люмбаго (прострелом).
Диагностика радикулита
Диагностика радикулита включает в себя следующие методы обследования:
- Осмотр пациента;
- Сбор анамнеза;
- Рентгенография;
- Магнитно-резонансная томография (МРТ);
- Компьютерная томография (КТ);
- Электромиография (ЭМГ);
- Сцинтиграфия;
- Ультразвуковое исследование (УЗИ);
- Электрокардиография (ЭКГ);
- Анализ крови;
- Анализ мочи.

Лечение радикулита
Как лечить радикулит? Лечение радикулита
Как лечить радикулит? Лечение радикулита начинается с тщательной диагностики и точного установления причин и локализации патологического процесса. Далее врач назначает все необходимые средства и препараты.
Лечение радикулита обычно включает в себя следующие методы терапии:
1. Ограничение движения;
2. Медикаментозное лечение;
3. Физиотерапия;
4. Мануальная терапия;
5. Лечебная физкультура (ЛФК);
6. Хирургическое лечение (при необходимости).
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Во время лечения острой формы радикулита, или его хронической формы в стадии обострения, очень важно обеспечить больному максимальное ограничение двигательной активности. В некоторых случаях, для этого даже накладываются шины или повязки, ограничивающих его движения. Также необходимо, чтобы больной находился в покое. Отдых должен быть на ровной поверхности, для чего в современном мире замечательно подходят ортопедические матрасы. Если же матрас ватный, для невозможности прогибания, под него кладут ровную твердую поверхность, например – толстый лист фанеры. Для фиксации места с поврежденным позвоночником, если это является причиной радикулита, показано применение специального фиксирующего корсета.
Обезболивающие средства. Назначаются при сильных болях, чтобы их купировать. В качестве обезболивающих препаратов при радикулите обычно применяют нестероидные противовоспалительные препараты (НПВП).
При сильных болях, препараты вводятся внутривенно и внутримышечно.
Внешним обезболивающим средством являются мазь от радикулита, в основе которой обычно лежит пчелиный или змеиный яд. Для этого нужно хорошо растереть этим средством ноющее место и замотать его шерстяным платком.
Очень важно после купирования болевого синдрома продолжить лечение радикулита и его причины, т.к. длительное применение обезболивающих препаратов может вызвать ряд осложнений – тошноту, язвы желудка и двенадцатиперстной кишки, инфаркт миокарда, заболевания почек и т.д.
Спазмолитики. Назначаются для снятия напряжения мышечных тканей, а также купирования спазмов мышц спины. Однако нужно помнить, что определенные дозы спазмолитиков, способны полностью купировать мышечную деятельность, при этом человек не сможет даже полноценно дышать самостоятельно.
Антидепрессанты. Назначаются при длительном течении болезненного состояния и ухудшении психической и эмоциональной составляющих пациента.
Физиотерапевтические процедуры направлены на устранение отечности тканей в области позвоночника, улучшение кровообращение, уменьшение болевого синдрома и улучшение функционирования нервных каналов спинного мозга.
Среди физиотерапевтических процедур при радикулите можно выделить – лазеротерапию, рефлексотерапию, лечение ультразвуком (фонофорез), применение гальванического тока, радоновые ванны, грязевые аппликации, горячий парафин и другие прогревания.
Мануальная терапия представляет собой лечебный массаж, целью которого является снятие мышечных спазмов, улучшение кровообращения, увеличение межпозвоночных отверстий и освобождение нервный корешков от зажатия, а при необходимости, и выравнивание смещенных позвонков. В результате массажа уменьшается, а иногда и устраняется не только болевой синдром, но и нормализуется общее состояние поврежденных частей позвоночника, что в совокупности с другими методами терапии способствует выздоровлению пациента.
Лечебная физкультура (ЛФК) направлена на нормализацию двигательной функции позвоночника. Обычно упражнения выбирает врач, а их целью является – перераспределение векторов нагрузки на позвоночник. Комплекс упражнений также повышает эластичность мышечных тканей и укрепляет мышечный корсет человека. Для проведения ЛФК обычно применяются тренажеры или специальная гимнастика.
Часто врач рекомендует вытяжение (тракцию) позвоночника, которое способствует увеличению межпозвоночных отверстий и соответственно освобождению спинномозговых корешков и их нервов от зажатия. Однако помните, растягивать позвоночник самому, например — на турнике, крайне не рекомендуется, поскольку можно только ухудшить общее состояние больного.
Хирургическое лечение радикулита обычно назначается после 4 месяцев консервативной терапии, если она не привела к необходимому результату, а также в случаях, когда у пациента наблюдаются расстройства координации движения, сильнейшие боли при невысокой физической активности и потере контроля над деятельностью кишеника и мочевого пузыря.
Среди оперативных методов терапии можно выделить:
Микродискэктомия – применяется для удаления межпозвоночного диска, который давит на позвоночный нерв.
Ламинэктомия – применяется для удаления костных образований, защемляющих нерв
Лечение радикулита народными средствами

Важно! Перед применением народных средств против радикулита обязательно проконсультируйтесь с лечащим врачом!
Березовый сок. Березовица способствует очищению крови и нормализации обменных процессов в организме, благодаря чему этот дар природы замечательно подходит при лечении артрита, ревматизма, радикулита и других патологических процессов. Для применения березового сока в терапевтических целях, необходимо ежедневно, 3 раза в сутки, пить его по стакану за 1 раз, за 30 минут до приема пищи, в течение 10-14 дней. После курс нужно прервать на неделю, и повторить.
Аппликации. Приложите на больное место какое-нибудь из следующих растений — листья лопуха, березы, липы, ромашки, зверобоя, крапивы, цвет черной бузины или шишки хмеля. Примотайте их к себе полиэтиленом, а сверху завяжите шерстяным платком или бинтом. Делайте эту процедуру перед сном, и держите примотанные средства в течение ночи.
Брусника и мёд. Следующее средство применяется при нарушении водно-солевого обмена, когда именно солевые отложения способствуют развитию радикулита, а также таких заболеваний как – подагра, остеохондроз, мочекаменная болезнь и другие. Для приготовления средства нужно 3 ст. ложки сухих измельченных листьев брусники залить 500 мл кипятка и поставить средство на слабый огонь, минут на 15. После чего емкость с отваром накрывают и отставляют на 1,5 часа для настаивания, процеживают, добавляют 2 ст. ложки мёда. Выпить средство нужно в течение дня, за 30 минут до приема пищи.
Донник. Принятие ванной с донником обладает противовоспалительным эффектом. Для ее приготовления необходимо 500 г перетертой травы донника залить 10 л кипятка, накрыть ведро, дать средству настояться около 40 минут, процедить и вылить в ванну, добавив в нее необходимое количество воды.
Соль. Чудодейственными свойствами соли люди пользовались из давних времен, и обезболить спину при радикулите в домашних условиях она и здесь поможет. Чтобы применить соль нужно нагреть поваренную соль на сковороде, после засыпать ее в тканевый мешочек из х/б, приложить к больному месту, зафиксировав его и прилечь отдохнуть.
Профилактика радикулита
Профилактика радикулита включает в себя соблюдение следующих рекомендаций:
- Спите на ровной поверхности, если есть возможность, приобретите ортопедический матрас, только выбирайте его по весу;
- Старайтесь больше двигаться, делайте по утрам зарядку;
- Плавайте, плавание является отличным превентивным действием против заболеваний позвоночника;
- Отдавайте в рационе предпочтение пище, обогащенной витаминами и минералами, и не забудьте контролировать количество употребления соли;
- Избегайте подъема больших тяжестей, помните, здоровье дороже денег, а если Вы и занимаетесь тяжелой физической работой, подумайте, может Вам пригодиться специальный поддерживающий корсет;
- Избегайте стрессов, или научитесь контролировать свои эмоции;
- Не пускайте на самотек различные заболевания, особенно опорно-двигательного аппарата;
- Избегайте переохлаждения организма;
- Контролируйте свой вес, лишние килограммы являются врагом все органов и систем;
- Следите за своей осанкой, особенно при учебе, сидячей работе, длительном пребывании за компьютером;
- Ограничьте в употреблении жирной, жаренной и копченной пищи, а также кофе и крепкий чай;
- Обратите внимание на дополнительный прием витаминов и микроэлементов, особенно витаминов группы В.
К какому врачу обратиться при радикулите?
- Невролог;
- Ортопед.

Радикулит – видео
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.

Радикулитом, или радикулопатией, называют сильные боли в спине и шее, проявляющиеся не только во время движения, но и в состоянии покоя. Это не самостоятельное заболевание, но комплекс симптомов, спровоцированных защемлением или раздражением спинномозговых нервов.
Радикулит подразумевает повреждение нервных волокон, отходящих от спинного мозга, но возникнуть он способен по разным причинам. Речь может идти как о воспалении, так и об ущемлении тканей в результате травмы.
Кроме того, причиной возникновения болей порой становятся переохлаждение, остеохондроз, резкие движения и даже перенесенное инфекционное заболевание.
Лечением радикулита занимается врач-невропатолог. Чтобы диагностировать повреждение нервных волокон, специалисту потребуются результаты рентгенологического исследования.
Причины развития радикулопатии
Радикулит – бич людей преклонного возраста.
С этой проблемой не понаслышке знакомо 10% людей, перешагнувших возрастной порог в 40 лет. По мере старения ослабевают иммунные механизмы, из костей и суставов вымываются минеральные вещества.
Все это повышает риск развития заболеваний позвоночника и повреждения спинномозговых нервов. У людей старческого возраста даже легкое переохлаждение и небольшая физическая нагрузка могут спровоцировать радикулит.
Для радикулита характерны боли, усиливающиеся во время любого движения: от ходьбы до чихания. Сверх того радикулит может сопровождаться потерей чувствительности рук, онемением и покалыванием верхний конечностей. Этих симптомов достаточно, чтобы заподозрить проблемы с позвоночником и обратиться за помощью к невропатологу.
В большинстве случаев причина развития радикулита – те или иные формы остеохондроза. Приблизительно 95% случаев обусловлено дистрофическими изменениями в межпозвоночных дисках и осложнениями остеохондроза. Также радикулит может проявляться как результат застарелой травмы, заболевания внутренних органов, опухолей периферической нервной системы и других серьезных патологий.
Радикулопатию можно рассматривать в качестве одного из симптомов грыжи межпозвонкового диска. Выпячивание диска и последующий разрыв фиброзного кольца происходит в результате дегенеративно-дистрофических изменений в тканях. Если локальное выпячивание диска развивается в грыжу, она начинает сдавливать и раздражать близлежащие нервные корешки, провоцируя комплекс симптомов, который принято называть радикулитом.
Лечение радикулита подразумевает не столько устранение симптомов, сколько борьбу с самой причиной возникновения болей. Если радикулопатию не лечить, боли в шее и пояснице принимают хронический характер.
Симптомы радикулита
Виды радикулита
В зависимости от локализации поврежденных нервных корешков выделяют радикулит шейный, грудной и поясничный:
- Шейный (цервикальная радикулопатия). Для этого вида характерны сильные боли в шее и затылке, а также болевые ощущения в плечах и руках. Ощущение онемения, покалывания, мурашек по коже может захватывать руки – это зависит от локализации поврежденного корешка. Часто пациенты с шейным радикулитом отмечают слабость сжатия кисти.
- Грудной. Эта редкая форма возникает в результате защемления нервов в грудном отделе позвоночника. Болевые ощущения отмечаются в области ребер. Характерный признак: боль усиливается при глубоком вдохе и выдохе.
- Радикулит Поясничный или пояснично-крестцовый. Это самая распространенная разновидность радикулита. Боль локализуется в области поясницы и ягодиц, в бедрах, голенях и даже стопах. Для пояснично-крестцового радикулита характерно усиление боли во время ходьбы и наклонов.
Радикулопатия поясничного и пояснично-крестцового отдела имеет собственную классификацию. Чаще всего встречаются такие формы радикулита, как люмбаго, ишиас и люмбоишиалгия. Люмбаго в народе называют прострелом – это острая боль в пояснице, которая возникает при резкой нагрузке или нервном напряжении. Причина повреждения нервных волокон в этом случае – грыжи, смещение позвонков или перенапряжение мышц.
Ишиас, или ишиалгия, – еще одна разновидность радикулита, при которой боль локализуется в ягодице, бедре или голени. Иногда болевые ощущения могут затрагивать стопу. При ишиасе поражается седалищный нерв, из-за чего возникает стреляющая резкая боль, напоминающая удар током. Кроме болевых ощущений могут отмечаться онемение, жжение, покалывание. Люмбоишиалгия – поясничные боли, отдающие в ноги, которые носят ноющий, жгучий характер и могут постепенно нарастать.
Болевые ощущения в спине могут быть вызваны не только радикулопатией. Иногда люди сетуют на приступ радикулита, даже не подозревая, что причиной болей является такое серьезное заболевание, как пиелонефрит.
Как отличить симптомы этой болезни?
У женщин вместе с этим могут наблюдаться симптомы, похожие на симптомы цистита. Тревожным сигналом является также быстрая утомляемость и общая слабость. Чтобы со стопроцентной уверенностью диагностировать повреждение спинномозговых нервов и исключить другие возможные заболевания, необходимы результаты компьютерной томографии и рентгенологического обследования.
Предупредить появление болей в спине можно, избегая сквозняков и переохлаждений. Умеренная физическая нагрузка также поможет поддержать мышцы в тонусе и избавит вас от радикулитов в результате мышечной перенагрузки. Важно помнить, что радикулит – не заболевание как таковое, но симптом.
Если проявления радикулита игнорировать, болезнь будет прогрессировать и примет хроническую форму. Развитие патологии, приведшей к появлению болевых ощущений, иногда способно обернуться инвалидностью. Например, выпадение межпозвонковой грыжи в нижней части поясничного отдела вызывает нарушение функций тазовых органов и паралич нижних конечностей.
Как вести себя при приступе радикулита? Сильные боли часто лишают пациентов возможности сразу обратиться к врачу, но когда острая фаза пройдет, сделать это будет необходимо. Даже если кажется, что проблема миновала, и вы больше не жалуетесь на боль, пройти обследование все равно нужно, ведь причиной возникновения боли могло послужить серьезное заболевание. Только невропатолог может установить причины болей и назначить адекватное лечение.
До визита к врачу вы можете прибегнуть к таким мерам:
- Иммобилизации. В течение нескольких дней нужно оставаться в покое, избегая движения и нагрузок на поврежденный участок позвоночника. Лежать лучше на жесткой поверхности, укутав спину теплым шерстяным платком.
- Медикаменты. Нестероидные противовоспалительные препараты (НПВП) или миорелаксанты помогут снять боль, но злоупотреблять ими не стоит. Также показаны средства местного применения. Обезболивающие и согревающие мази можно использовать в качестве дополнительной меры.
- Лечебная физкультура. К этому средству лучше не прибегать в момент обострения, но если движение не причиняет вам сильной боли, лечебная физкультура, а также мануальная терапия, могут составить вам прекрасную службу.
Полный курс лечения радикулита включает прием медикаментов, физиотерапию, массаж, лечебную физкультуру. В отдельных случаях, например, если речь идет о межпозвонковой грыже, может потребоваться хирургическое вмешательство. Часто при радикулите советуют прибегать к вытяжению позвоночника, но использовать этот метод без консультации со специалистом опасно.
Читайте также:


