Протрузия позвоночника после операции на позвоночнике
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
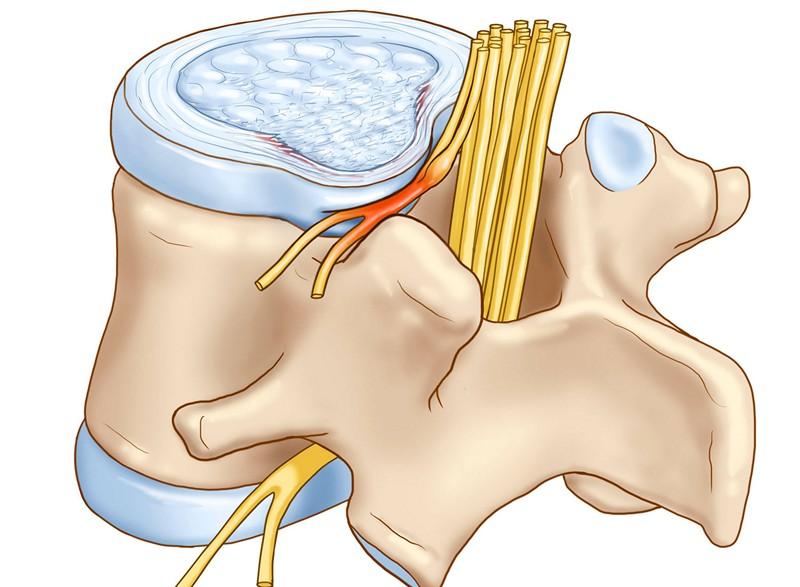
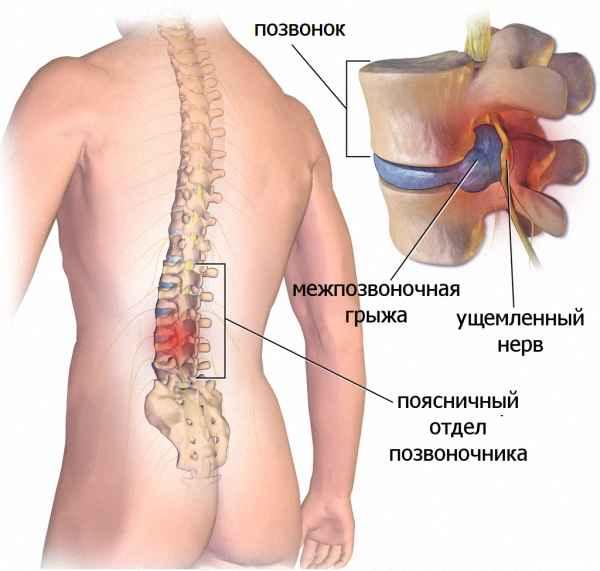
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
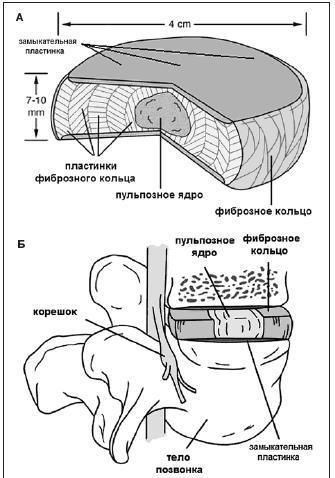
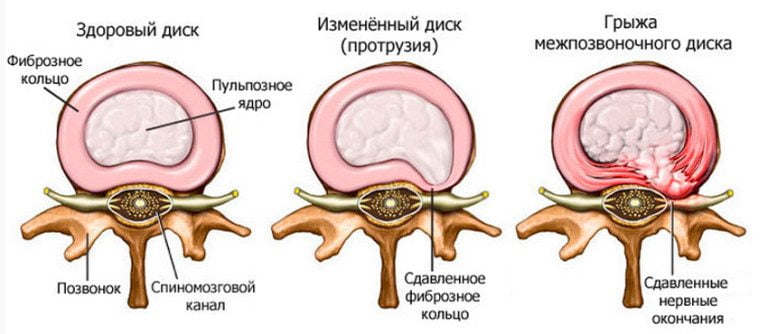
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
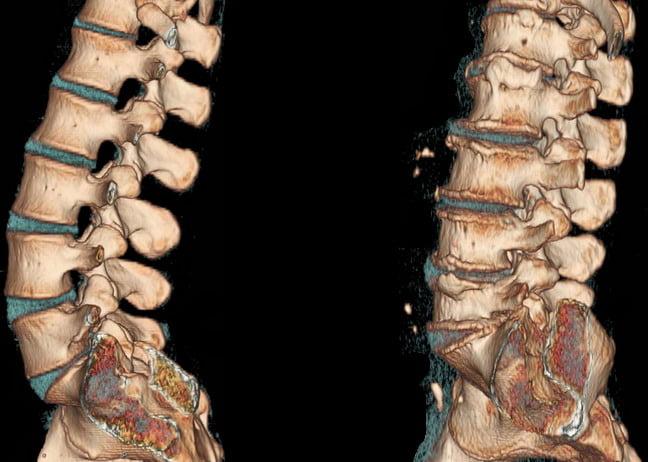
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
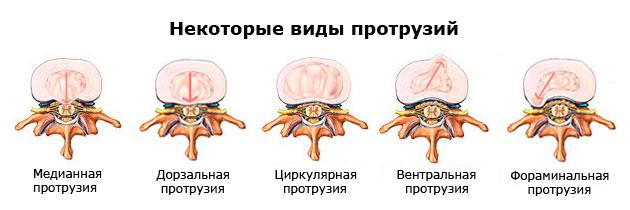
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
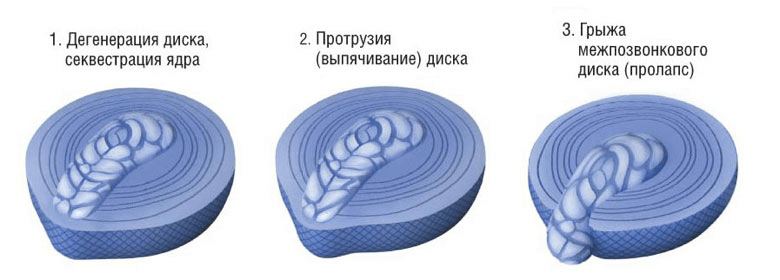
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
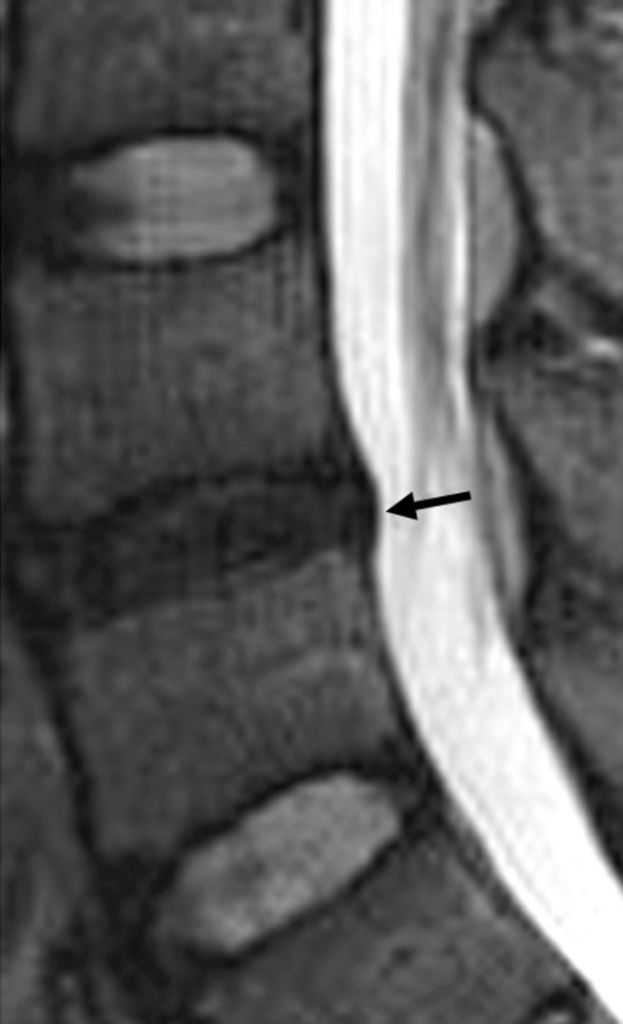
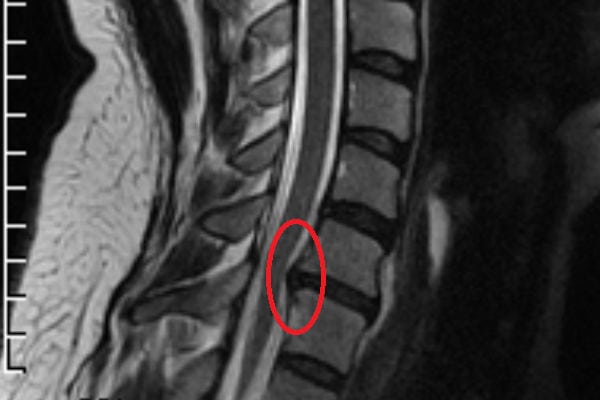
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
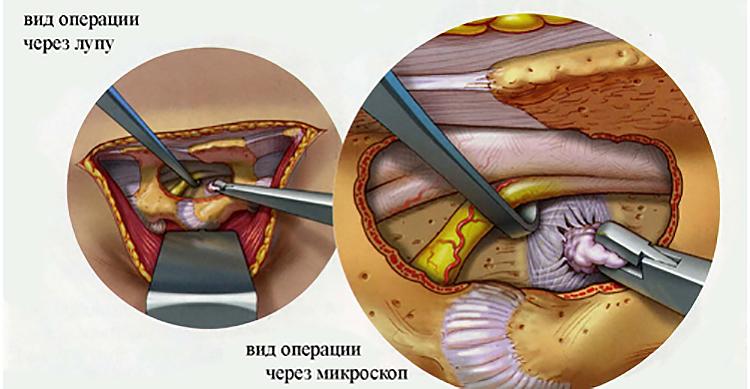
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.

Осложнения после операций на позвоночнике при удалении межпозвонковых протрузий и грыж межпозвонкового диска многообразны.
Ситуация настолько неоднозначна, что мы считаем, что вылечить межпозвонковую грыжу без операции намного проще и дешевле, чем лечить послеоперационные осложнения и развившиеся на их фоне рецидивы межпозвонковых грыж. Например, справиться с парезом стопы до проведения оперативного лечения нам удается в 95% случаев, а случае пареза стопы после операции восстановить потерянные функции удается лишь в 42% случаев.
ВОЗ рекомендует обращаться к оперативному лечению не более 1% всех пациентов с остеохондрозом. В нашей стране ведется активная пропаганда оперативного лечения межпозвонковых грыж при любых размерах межпозвонковых грыж. Даже идет активная пропаганда лазерного лечения протрузий межпозвонковых грыж, хотя данный метод может быть использован только при малых протрузиях межпозвонкового диска (до 4 мм), при этом умалчивается о том, что осложнения и рецидивы после этой операции ничуть не меньше, чем при полостных операциях. Следует отметить, что лазерные технологии ассоциируются у большинства населения с передовыми методиками лечения, поэтому реклама данного метода лечения значительно повышает процент инвалидов с вертеброгенной патологией.
К осложнениям после операций на межпозвонковых грыжах относятся:
В заключение предлагаем вам ознакомиться с историей болезни нашего пациента Суворова А. С., где в результате двух курсов лечения и ежедневного выполнения пациентом специально разработанной гимнастики нам удалось за 5 месяцев уменьшить межпозвонковую грыжу с 10 мм до 3 мм и добиться полного выздоровления пациента.
Протокол МР - томографического исследования пояснично-крестцового отдела позвоночника
Ф.И.О., возраст больного: Суворов А.С., 1951 г.р. Дата исследования: 07.11.07 Контрастное усиление: б/к Изображения Tl, Т2 - взвешенные Плоскость среза: сагиттальная, аксиальная.
На серии МР-томограмм пояснично-крестцового отдела позвоночника на уровне Thl2-S4 имеется изменение статики в виде\' спрямления поясничного лордоза. Отмечается снижение интенсивности сигнала на Т2-взвешенных изображениях от дисков всего исследованного уровня (соответствует сниженной гидратации), диск L5-S1 резко уплощен, деформирован. Замыкательные пластины тел позвонков утолщены, деформированы.
Имеется задняя центрально-левосторонняя грыжа диска L4-5 до 10 мм с сужением корешковых отверстий больше слева, с деформацией дурального мешка, с воздействием на элементы 'конского хвоста'.
Имеется задняя полукольцевая протрузия диска L5-S1 3 мм с формированием дисково-остеофитного комплекса, с сужением корешковых отверстий, без существенной деформации дурального мешка.
Высота тел позвонков не изменена. В структуре тел позвонков L4, L5, S1 - перихондральные дегенеративно-воспалительные изменения. Имеется обызвествление передней продольной связки с формированием множественных 'клювовидных мостиков'.
Со стороны терминальных отделов спинного мозга очаговых изменений не выявлено.
Заключение: МР-картина нарушения статики,
деформирующего спондилеза, остеохондроза пояснично-
крестцового отдела позвоночника, грыжа диска L4-5,
протрузия диска L5-S1.
Врач: к.м.н. Аверкиева Е.В.
Зав. отд. д.м.н. Воронцов А. В.

Протокол МР - томографического исследования пояснично-крестцового отдела позвоночника
Ф.И.О., возраст больного: Суворов А.С, 1951 г.р.
Дата исследования: 28.04.08
Контрастное усиление: б/к
Изображения Tl, T2 - взвешенные ;
Плоскость среза: сагиттальная, аксиальная.
На серии МР-томограмм пояснично-крестцового отдела позвоночника на уровне Thl2-S4\'имеется изменение статики в виде спрямления поясничного лордоза. Отмечается снижение интенсивности сигнала на Т2-взвешенных изображениях от дисков всего исследованного уровня (соответствует сниженной гидратации), диски L4-5, L5-S1 уплощены, деформированы. Замыкательные пластины тел позвонков утолщены, деформированы.
Имеется задняя протрузия диска L4-5 3 мм с умеренным сужением корешковых отверстий, с умеренной деформацией дурального мешка.
Имеется задняя полукольцевая протрузия диска L5-S1 3 мм с формированием дисково-остеофитного комплекса, с сужением корешковых отверстий, без существенной деформации дурального мешка.
Высота тел позвонков не изменена. В структуре тел позвонков L4, L5, S1 - перихондральные дегенеративно-воспалительные изменения. Имеется обызвествление передней продольной связки с формированием множественных 'клювовидных мостиков'.
Со стороны терминальных отделов спинного мозга очаговых изменений не выявлено.
Заключение: МР-картина нарушения статики,
деформирующего спондилеза, остеохондроза пояснично-
крестцового отдела позвоночника, протрузии дисков L4-5,
L5-S1. По сравнению с исследованием от 2007 г.-
положительная динамика.
Врач: к.м.н. Аверкиева Е.В.
Врач: к.м.н. Владимирова В.П.

Подведем итоги.
1. Неоперативное, адекватное лечение протрузий и грыж межпозвонковой грыжи является единственным методом для восстановления здоровья пациента.
2. Оперативное лечение должно иметь строгие показания, т.к. проведение операции без достаточных показаний приводит к инвалидизации населения.
3. Оперативное лечение применяется только для предотвращения осложнений межпозвонковой грыжи, связанных со сдавлением структур спинного мозга. При этом сама операция может привести к еще более выраженным осложнениям.
4. Операция не затрагивает механизмов образования межпозвонковых грыж и не должна применяться для лечения межпозвонковых грыж. Операции должны применять только для предотвращения осложнений.
5. Современные технологии лечения межпозвонковых грыж, применяемые в наших Клиниках позволяет добиться полного выздоровления пациента в 62-95% случаев в зависимости от размера межпозвонковой грыжи и величины позвоночного канала пациента
Генеральный директор сети Клиник здорового позвоночника 'СТАЙЕР', доктор медицины Богомолова Наталия Александровна
Размещение материалов статьи возможно только с письменного разрешения Администрации и со ссылкой на данную страницу сайта. Справки по телефону в Москве: 7451803
Предлагаем Вам ознакомиться со статьей профессора Данилова И.М. ,который занимается лечением межпозвонковых грыж в Киеве. Мы полностью согласны со всеми словами автора.
Проблема послеоперационных осложнений и рецидивов грыж межпозвонкового диска возрастает с каждой сделанной операцией на позвоночнике. И с каждым днем данная ситуация будет только усугубляться, до тех пор пока не будет найден альтернативный метод, устраняющий патогенетическую причину дегенерации межпозвонкового диска. Я верю, что в будущем эта основная задача вертебрологии будет успешно решена, а хирургия будет использоваться лишь в исключительных случаях.
Дегенеративно-дистрофические заболевания позвоночника или, проще говоря, остеохондроз не только поражает все большее количество взрослого населения нашей планеты, но и значительно молодеет. На сегодняшний день диагноз ‹‹грыжа межпозвонкового диска›› у детей в возрасте 12 - 17 лет уже мало кого удивит. Остеохондроз в возрасте 8 лет так же ‹‹привычен››, как и сколиоз. Врачи, имеющие отношения к вертебрологии, прекрасно осознают всю серьезность последствий столь стремительного роста данной патологии. Представьте, к примеру, такую ситуацию. Девушка в возрасте 17 лет была прооперирована по поводу грыжи межпозвонкового диска в поясничном отделе позвоночника. Практически через месяц у неё снова рецидив грыжи межпозвонкового диска и необходима повторная операция. Но ведь ей предстоит ещё в будущем испытать материнское счастье. Вопрос в том испытает ли она это счастье после двух операций на позвоночнике? Скажете надуманно и слишком утрированно? Нет, к сожалению, абсолютно реально и это всего лишь один из многих примеров.
На фото №1 МРТ - грыжа межпозвонкового диска L4 - L5 пролабирует сзади на 10мм. Индекс канала на уровне L4 - 0.58. Состояние до оперативного вмешательства.
На фото № 2 МРТ - рецидив грыжи межпозвонкового диска после оперативного вмешательства.


Даже при визуальном сравнении данных снимков МРТ явно отмечается ухудшение. И как факт бессмысленность и даже вред от проведенной операции. Но не спешите обвинять в некомпетентности хирурга, проводившего данную операцию. В действительности, оперировал первоклассный специалист, спасший не одну сотню человеческих жизней. И оперировал он по абсолютным показаниям. Дело в том, что грыжа межпозвонкового диска таких размеров в значительной степени ставило под вопрос вообще возможность будущего материнства для данной пациентки. И не только материнства, но и собственного здоровья. Сама операция прошла успешно, пациентка на протяжении месяца чувствовала себя хорошо, режим соблюдала. Обострение произошло внезапно под утро. Контрольное МРТ подтвердило рецидив. Хотя на самом деле эту внезапность можно было легко спрогнозировать: выраженные дегенеративные изменения в сегменте L4 - L5 при значительной его высоте, нестабильность, нарушение биомеханики и т.д. Конечно, в оправдание можно сказать, что медицина наука экспериментальная, да и от ошибок никто не застрахован. Но ошибиться раз - это случайность, два - совпадение, а три - это уже закономерность.
На фото № 3 МРТ - рецидив грыжи межпозвонкового диска L4 - L5. После трех операций! Можете себе представить, каково было состояние этого ещё молодого мужчины, когда он узнал, что надо делать четвертую операцию.
На фото № 4 МРТ - рецидив грыжи межпозвонкового диска L4 - L5. После четырех операций! Можете даже не представлять, это действительно ужасно.



На фото № 5 МРТ - отчетливо видно, к чему может привести порой искреннее желание врача помочь больному. Желание-то, конечно искреннее, а вот тактика неверная. Дело в том, что любая операция, направленная на удаление грыжи межпозвонкового диска, устраняет лишь следствие дегенеративно-дистрофического процесса. Но способствует более быстрому прогрессированию самого процесса в целом. Так как биомеханические нарушения, развивающиеся вследствие дегенерации, не устраняются и продолжают прогрессировать, плюс послеоперационные рубцы, спайки и т.д. Конечно, можно использовать ортопедические методы оперативного лечения, которые предусматривают полное (тотальное) удаление дегенерирующего межпозвонкового диска и последующее его замещение имплантатом. Естественно, после такой операции, рецидива грыжи межпозвонкового диска просто не может быть, так как нет и самого диска. Но нет и подвижности в данном сегменте. А значит, нарушается работа мышц и связок, причём не только в этом сегменте, а во всем позвоночнике. И как факт биомеханические нарушения усугубляются ещё больше.
На фото 6 МРТ - протрузия межпозвонкового диска С6-С7 . Состояние до оперативного вмешательства.


На фото 7 МРТ - отмечается состояние после проведенной дискэктомии С6-С7 и переднем межтеловом спондилодезе на данном уровне. И как факт - выпрямление лордоза, протрузии в сегментах С4-С5 , С5-С6 с экскавацией дурального мешка, стенозом позвоночного канала и блокадой ликворных путей. Состояние данной больной после операции не улучшилось, а в течение года значительно ухудшилось. При визуальном сравнении этих снимков наблюдается значительное прогрессирование не только дегенерации, но и биомеханических нарушений. Напрашивается простой вопрос: 'Для чего было делать эту операцию, если протрузия была незначительна, а дооперационные жалобы больной были больше сосудистого характера?' Если бы данная больная получила адекватное лечение у невропатолога, а не хирургическое лечение, то сейчас её здоровье было бы намного лучше. Да и будущее не вызывало опасений.
И всё-таки это не означает, что хирургия позвоночника нехорошее занятие. Вовсе не так. Эта отрасль медицины очень важна и нужна. Просто любые методы лечения имеют свои показания и противопоказания. Ведь довольно часто в руках врача находится не только здоровье человека, доверившегося ему, но и вся дальнейшая судьба данного пациента. А порой и сама жизнь зависит от человеческих и профессиональных качеств специалиста, взявшего на себя ответственность за чужие судьбы. И очень важно, чтобы в минуты принятия решения, врач руководствовался дальнейшим здоровьем своего пациента, а не своими меркантильными интересами. Это не просто красивые слова, это реалии жизни. С одной стороны есть замечательные люди прекрасные хирурги, которые никогда не возьмут в руки скальпель без сто процентных показаний к операции. С другой стороны, к сожалению, достаточно и тех, кто в первую очередь думает о собственном благосостоянии, а не о будущем своего пациента. По этой простой причине и делается масса необоснованных операций, которые в значительной мере инвалидизируют доверившихся таким врачам пациентов.
Одно дело, когда грыжа межпозвонкового диска достигает достаточных размеров и в значительной мере сдавливает дуральный мешок или имеет латеральный, фораминальный выпад и создает компрессию спинномозгового корешка. После того как были испробованы все возможные и доступные консервативные методы и лечебного эффекта не наступило, тогда да, операция необходима. Тем более если диагностирована секвестрированная грыжа межпозвонкового диска, да ещё с миграцией секвестра или с разрывом задней продольной связки, то тут уж и вопросов быть не может. Дело в том, что наличие значительных размеров грыжевого выпячивания (с эскавацией дурального мешка) или же секвестра в спинномозговом канале, даже без выраженного болевого синдрома весьма нежелательно. Так как данные нарушения вызывают различные воспалительные, спаечные процессы, а также отрицательно влияют на ликвородинамику. Что в свою очередь способствует развитию различных аутоиммунных и инфекционных поражений центральной нервной системы. Дело в том, что при блокаде ликворных путей в позвоночнике, возникают ликвородинамические нарушения и головного мозга, и, естественно, различные застойные и воспалительные процессы. Что в свою очередь способствует нарушению компартментализации иммунного ответа. То есть, таким образом, нарушается иммунологическая привилегированность головного мозга. А наличие в спинномозговом канале фрагментов межпозвонкового диска (грыжа межпозвонкового диска) естественно способствует возникновению порочного круга взаимно подкрепляющихся иммунопатологических процессов. Таким образом, дегенеративно-дистрофическая патология позвоночника является многогранной. С одной стороны остеохондроз позвоночника способствует прогрессированию (не исключено, и возникновению) аутоиммунных и хронических инфекционных болезней ЦНС. С другой стороны, при этом заболевании развиваются синдромы, включающие в себя как болевые симптомы, так и различные проявления радикулопатии и миелопатии. Все эти вертеброгенные заболевания нервной системы довольно сложны в лечебном плане, поэтому часто и приводят к инвалидизации больных.
И совершенно другое дело, когда назначают оперативное лечение при наличии незначительных протрузий, для профилактики грыжеобразования (или же просто деньги закончились?). Даже не задумываясь, к чему может привести такая 'забота'.


На фото № 8 МРТ - сглаженность лордоза, незначительные компенсированные протрузии С3-С6.. Состояние до оперативного вмешательства.
На фото № 9 МРТ - последствия после дискэктомии с межтеловым спондилодезом в сегменте С5 - С6 и травмой спинного мозга на данном уровне хирургической фрезой. Если до операции у данной пациентки были незначительные вертебробазилярные нарушения, то после … Естественно, хирургическая травма спинного мозга это трагическая случайность, ведь от ошибок никто не застрахован. Но вот проведение самой операции было необоснованным.


На фото № 10 МРТ - Состояние через 11 месяцев после дискэктомии с межтеловым спондилодезом в сегменте С4 - С5. Также наблюдается постхирургическая травма спинного мозга на данном уровне, стеноз позвоночного канала и кифоз вместо лордоза.
На фото № 11 МРТ - Состояние через 23 месяца после дискэктомии с межтеловым спондилодезом в сегменте С4 - С5. Усугубление стеноза (абсолютный стеноз), спондилолистез С2 - С3, секвестрированная грыжа межпозвонкового диска С5 - С6 .
О состоянии пациента, пожалуй, не стоит рассказывать и так понятно, хотя до операции ему обещали долгие годы счастливой здоровой жизни. Во время операции грыжу межпозвонкового диска убрали (дооперационных снимков нет) но все остальное и основное (дегенерация выше и ниже лежащих межпозвонковых дисков, стеноз, кифоз), то есть биомеханические нарушения, так и остались. И, несмотря на то, что отдаленные последствия этой операции легко прогнозировались и полученный результат, как факт, абсолютно закономерен, подобные операции как делались, так и делаются. И, пожалуй, самое печальное, что и будут делаться. Основная проблема вертебрологии, пожалуй, заключается в чрезмерном консерватизме и самоуверенности (читай безответственности) некоторых представителей данной науки. Почему-то считается, что дегенеративно-дистрофический процесс обратного развития не имеет, и что грыжи межпозвонкового диска устраняются исключительно оперативным путём.
Читайте также:


