Протрузия межпозвонковых дисков рентген
Как возникает протрузия дисков позвоночника
Позвоночник человека состоит из 32-34 позвонков. Между ними находятся эластичные межпозвонковые диски. Они уменьшают нагрузку на позвоночник, придают ему прочность и гибкость одновременно. Межпозвонковый диск состоит из плотного фиброзного кольца, внутри которого находится полужидкое пульпозное ядро.
Остеохондроз, нарушение обмена веществ и повышенная физическая нагрузка плохо влияют на состояние межпозвоночных дисков. Уменьшается высота и упругость межпозвонковых дисков. Разрушаются внутренние волокна фиброзного кольца, пульпозное ядро теряет влагу и высыхает. В фиброзном кольце появляются трещины, в которые начинает смещаться ядро. В результате диск выпячивается в спинномозговой канал, образуется протрузия межпозвонкового диска.
Протрузия диска может возникнуть в шейном или поясничном отделе позвоночника, реже — в грудном отделе.
Симптомы протрузии межпозвонковых дисков
Главный симптом протрузии дисков позвоночника — боль в области поражённого диска. Выпячивание диска приводит к сдавливанию нервных корешков и болям по ходу сдавленного нерва. Болят сосуды, связки, мышцы рядом с поражённым диском. Протрузия межпозвонкового диска сопровождается головокружениями, головными болями, скачками артериального давления.
Другие симптомы протрузии межпозвонковых дисков зависят от того, в каком отделе позвоночника находится поражённый диск.
Протрузии дисков в шейном отделе позвоночника вызывают боль в шее и затылке, которая отдаёт в руки, плечо. Человек чувствует покалывание, онемение и слабость в руках.
При протрузии в грудном отделе возникает боль в середине или внутри спины, скованность и онемение в грудном отделе. Человек чувствует покалывание в груди, боли в межрёберье, животе, слабость мышц пресса.
Протрузии дисков в поясничном отделе позвоночника вызывают боль в пояснице, которая отдаёт в ногу. Человек ощущает скованность в пояснице, слабость в ногах, покалывание в стопах, онемение пальцев ног, проблемы с мочеиспусканием.
Чем опасна протрузия межпозвонковых дисков
Протрузия может привести к межпозвоночной грыже. При этом повреждённое фиброзное кольцо не выдерживает давления и разрывается. Через его трещины ядро вытекает, попадает в полость спинномозгового канала и защемляет нервные окончания спинного мозга.
Из-за грыжи в шейном отделе нарушается кровоснабжение головного мозга, возникают головокружения, ухудшается память. Болезнь может вызвать шейный радикулит, а при защемлении спинного мозга — паралич.
Грыжа в грудном отделе провоцирует межрёберную невралгию.
Грыжа поясничного отдела вызывает проблемы с органами малого таза, может стать причиной прострела в пояснице. В тяжёлых случаях человеку из-за боли трудно ходить и даже сидеть, может возникнуть паралич ног.
Протрузия межпозвонковых дисков: причины появления
Выпячивание межпозвонкового диска вызывают разные причины:
- Травмы позвоночника, в том числе родовые.
- Остеохондроз — повреждение хрящевой ткани позвоночника.
- Нарушения осанки: сколиоз, кифоз, лордоз. Если два соседних позвонка наклонены относительно друг друга, то межпозвонковый диск между ними испытывает асимметричное давление. В результате часть диска начинает выпячиваться.
- Нарушение обмена веществ.
- Недостаток движения и физической нагрузки.
- Пожилой возраст при остеопорозе.
- Употребление алкоголя и курение разрушают хрящевую ткань и провоцируют появление протрузии.
Человек рискует заработать протрузию межпозвоночного диска, если работает стоя, сутулится при ходьбе и за компьютером, резко поворачивается и наклоняется, сильно солит еду. Развитие болезни провоцируют подъём тяжестей, усиленные тренировки, высокие каблуки.
Типы протрузии
Протрузии дисков позвоночника делятся на 4 типа:
- Центральные. Выпячивание появляется рядом со спинномозговым каналом. Такие протрузии протекают без симптомов, редко требуют лечения.
- Боковые. Протрузия располагается с правой или левой стороны позвоночного столба, часто сдавливает корешки в спинном мозге. Такой вид протрузии встречается в 10% случаев болезни.
- Заднелатеральные. Самый распространённый вид протрузии. Она расположена сзади и сбоку по отношению к позвоночному столбу. Часто защемляет нервные корешки и другие структуры спинного мозга.
- Задние. При этом виде протрузии диск выпячивается назад по направлению от живота к спине. Вызывает боль, нарушает работу органов малого таза.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика протрузии межпозвонкового диска
Чтобы избежать осложнений протрузии диска, при болях в спине обратитесь к врачу. Врач нашей клиники в Санкт-Петербурге точно установит причину болей с помощью комплексного обследования. На приёме он вас осмотрит, расспросит о симптомах и поставит правильный диагноз. Наши врачи используют следующие методы диагностики:








Лечение протрузии межпозвонкового диска



После окончания курса пациент получает от нашего врача методичку с упражнениями для самостоятельного выполнения дома. Врач посоветует, что делать, чтобы болезнь не вернулась.
Профилактика
Для сохранения здоровья межпозвоночных дисков врачи рекомендуют:
- заниматься плаванием, йогой, бегом, пилатесом, кататься на лыжах;
- больше гулять на свежем воздухе;
- отказаться от конного спорта, баскетбола, тяжёлой атлетики;
- при ходьбе держать голову и спину прямо;
- при работе за компьютером опираться на спинку стула, не сутулиться;
- спать на ортопедическом матрасе;
- при ношении тяжестей равномерно распределять вес в обе руки;
- не набирать лишний вес;
- не курить.
Диета
Для укрепления костей и позвонков ешьте продукты, богатые кальцием: рыбу, молоко, творог, сыр, сметану и другие молочные продукты. Употребляйте говядину, мясо птицы, больше отварных блюд, овощей. Для регенерации хрящей включите в меню продукты с желатином: фруктовые желе, костный бульон, натуральный мармелад, студень. Полезно есть продукты из морских водорослей: они содержат агар-агар — растительный заменитель желатина.
Откажитесь от алкогольных напитков, жареных блюд, консервированных продуктов, острых приправ.
Особенности грыжи Шморля и принципы лечения позвоночника

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Очень часто пациенты зрелого возраста обращаются за помощью к невропатологам и ортопедам-травматологам по такой причине, как боль в позвоночнике. Нередко после рентгенологического снимка специалист ставит диагноз – грыжа Шморля. Что это такое и насколько заболевание опасно для здоровья? Предлагаем познакомиться с этой патологией поближе.
- Что такое грыжа Шморля
- Причины возникновения позвоночной грыжи
- Симптоматика позвоночной грыжи
- Тактика лечения грыжи
- Цели лечения грыжи Шморля
- Лечебная физкультура и массаж
- Профилактика заболевания
Межпозвоночная грыжа такого вида характеризуется тем, что на снимке того или иного отдела наблюдается деформация межпозвоночного диска. При всем этот, сам диск никак не смещается. К тому же это заболевание не влияет на нервные корешки и сам спинной мозг.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Появление грыжи Шморля свидетельствует о том, что у пациента есть определенные нарушения в структуре костной ткани, которая формирует позвоночник.
Не стоит бояться такой патологии, как узлы в области позвоночника, ведь они подаются лечению. Необходимо заметить, что грыжа может привести к протрузии межпозвоночных дисков, и тогда лечебная терапия может затянуться.
Существует много факторов, которые провоцируют развитие грыжи. Ортопеды и невропатологи выделяют основные причины развития этой проблемы, к которым относятся:
![]()
заболевания, провоцирующие разрушение тела позвонка – остеопороз, остеомиелит, костный туберкулез;- травмы позвонка, которые вызваны вертикально приложенной силой, например, при нырянии в мелкий водоем, падении с большой высоты, когда приземление происходит на ноги;
- изменение во время подросткового периода, когда костная система стремительно развивается;
- большие физические нагрузки у спортсменов.
Немаловажную роль в развитии позвоночных узлов играет наследственный фактор. Если кто-либо из родных страдал заболеванием Шморля, есть большая вероятность развития этого заболевания. В некоторых случаях позвоночная деформация имеет врожденный характер, когда еще с рождения наблюдается увеличение изгибов позвоночника.
Чаще всего узлы позвоночника сопровождаются сильной болью в спине. В первую очередь пациента отправляют на рентгеновский снимок. Заболевание Шморля характеризуется вертикальными светлыми полосами, которые легко заметить на фоне темного оттенка позвонка.
Очень часто пациент на протяжении длительного времени живет с грыжей и даже не подозревает о ее наличии. При этом боль имеет слабый характер и проявляется достаточно редко, а иногда болевой синдром и вовсе отсутствует.

Если после обследования и диагностики врач обнаружил грыжу Шморля, не стоит расстраиваться. Большинство пациентов сразу обращаются к вертебрологу для решения проблемы. В некоторых ситуациях, например, если боли в позвоночнике не наблюдаются, хрящевой узелок трогать нет надобности.
Очень часто врачи пугают своих пациентов страшными рассказами о последствии грыжи, когда узлы вырастают до большого размера, но это не всегда так. Если пациент не жалуется на боль и грыжа Шморля была обнаружена случайно, врачи рекомендуют не предпринимать лечебную терапию. Пациент должен раз в год проходить диагностику, чтобы наблюдать за ростом образования.
Лечение позвонковых узелков заключается в устранении болевых ощущений, ведь именно они мешают человеку спокойно существовать – спать, двигаться. При этом наблюдается ограничение позвоночника, так как происходит мышечный спазм.
Также специалисты выделяют ряд причин, почему стоит устранить патологию:
- улучшение обменных процессов в костной системе;
- нормализация кровообращения спинных мышц;
- предупреждение осложнений;
- улучшение гибкости позвоночника.
Терапия лечения узелкового заболевания направлена на укрепление костного мышечного скелета человека и подразумевает под собой:
![]()
контроль нагрузок на позвоночник;- сбалансированное питание, которое включает в себя кисломолочные и белковые продукты;
- терапию обезболивающими препаратами;
- прием лекарственных средств, что укрепляют костный скелет;
- лечебную гимнастику и массаж;
- тракцию – вытяжение позвоночника, которое улучшает кровообращение.
Также положительный результат в лечении дает апитерапия. Такой вид лечения заключается в использовании продуктов пчеловодства, а именно укусы пчел.
Лечение грыжи Шморля заключается в применении лечебно-физкультурного комплекса. В этом случае пациенту назначается ряд физических упражнений – бег, плаванье, ходьба, легкая гимнастика. Физкультура необходима как вовремя лечебной терапии, так и в качестве профилактических манипуляций.
Лечебные упражнения не только повышают обменные процессы в организме, но и укрепляют иммунитет человека. Необходимо сказать, что физическая нагрузка должна полностью соответствовать возможностям организма пациента. Лечебный комплекс назначают людям любого возраста. Упражнения включают в себя подтягивания, тренировку пресса, жимы штанги, которые укрепляют мышцы не только спины, но и рук.
Лечебная гимнастика должна проводиться под строгим контролем врача.

При грыже Шморля не обойтись и без леченого массажа, который играет немаловажную роль в лечебной терапии. Массаж должен проводиться опытным специалистом, так как пациент требует щадящих и мягких манипуляций. Массаж требует определенных знаний и опыта, так как в ином случае можно только усугубить развитие узлов на позвоночнике.
Такая лечебная терапия имеет ряд преимуществ:
- мышцы спины укрепляются;
- кровообращение улучшается;
- снимается боль и усталость;
- боль в спине угасает;
- нормализуется трафика костно-мышечных тканей.
В первую очередь больной должен вести активный образ жизни – больше ходить, заниматься плаваньем и физкультурой.
Для людей, которые много времени проводят в горизонтальном положении, врачи рекомендуют тщательно следить за здоровьем спины, и при малейшей боли в спине обращаться за помощью к специалистам. Избыточный вес может негативно сказаться на здоровье человека, и в первую очередь на состоянии спины. Проведя множество исследований, учеными было доказан тот факт, что грыжа Шморля чаще всего диагностируется в пациентов с лишними килограммами.
Чтобы заболевание не возникло вновь, человек должен отказаться от вредных привычек, как курение и алкоголь.
Многие пациенты впадают в панику, когда слышат о таком диагнозе, как грыжа Шморля. На самом деле волноваться не стоит, так как множество людей спокойно живут с этой патологией всю жизнь и даже не догадываются о ее существовании. При правильном подходе опытных врачей процесс выздоровления наступит очень быстро.
Показания и подготовка к рентгену позвоночника: что показывает исследование?

Рентген (рентгенография) – это исследование органов человеческого тела при помощи рентгеновского излучения.
При этом изображение исследуемого объекта проецируется на чувствительную пленку или фотобумагу.
Врач получает проекционное изображение органа посредством прохождения через него лучей Рентгена.
Получение изображение на особой чувствительной пленке основывается на том, что рентгеновской излучение ослабляется при прохождении его через те или иные ткани.
В результате этого на пленке получается изображение с разной степенью интенсивности. На рентгеновской пленке получается так называемое усредненное изображение. Это говорит о том, что для получения нужного снимка проводится исследование неоднородных органов.
Необходимо, чтобы снимки проводились как минимум в двух проекциях. Это связано с тем, что исследуется трехмерный объект, а рентгенограмма – это плоское, двухмерное изображение.
Расположение патологической области можно увидеть как раз в двух проекциях.
Мощность рентгеновского излучения зависит от исследуемого органа, габаритов пациента. Запись же изображения в РФ проводится, как правило, на чувствительную пленку.
На сегодняшний день этот вид диагностики остается одним из самых популярным. Это связано с ее простотой, дешевизной и высокой информативностью.
По сравнению с магнито-резонансной томографией и компьютерной томографией рентгенография позвоночника является более доступной.
Итак, что показывает рентген позвоночника:
- искривления позвоночника (лордоз, кифоз, сколиоз и др.);
- остеохондроз;
- изменения межпозвоночных суставов;
- подвывихи позвоночника;
- компрессионные травмы;
- опухоли позвоночника;
- инфекционные поражения органа (например, в результате туберкулеза).
Однако, рентгенография не позволяет увидеть патологию межпозвоночных дисков.
По данным такого исследования можно косвенно судить о состоянии этой части позвоночника, что имеет определенную ценность в комплексной диагностике.
Рентгенография позвоночника назначается в таких целях:
- определение причины возникновения болей в позвоночнике или конечностях;
- появление чувства слабости или онемения в позвоночнике;
- диагностика изменений межпозвоночных дисков;
- определение наличия травм позвоночника различного происхождения;
- выявление остеохондроза и воспалительных процессов в позвоночнике;
- диагностика искривления позвоночника различных форм и происхождения;
- определение врожденных патологий позвоночника у новорожденных;
- диагностика состояния позвоночных артерий.
Рентген пояснично крестцового отдела позвоночника – простая и достаточно информативная процедура. Она позволяет обнаружить даже самые небольшие отклонения в этой части позвоночника.
Врач может адекватно оценить состояние пояснично-крестцового отдела, состояние коркового слоя. Хорошо видна структура позвонков, их мягкие ткани.
Такое исследование назначают при таких патологических состояниях:
- боль в спине и конечностях;
- периодическое чувство онемения конечностей;
- искривление позвоночника;
- грыжа межпозвоночных дисков;
- подозрения на опухоль позвоночника;
- если пациента мучит чувство слабости;
- осложнения после переломов;
- врожденные аномалии развития позвоночника.
В этом отделе позвоночника повреждения случаются довольно часто, так как он очень уязвим и притом слабо защищен мышечной тканью.
Между тем грыжи, остеохондрозы в этом отделе развиваются достаточно быстро и могут нанести огромный вред здоровью.
Врачи рекомендуют делать рентген шейного отдела позвоночника при наличии таких показаний:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Достоинство такого исследования – низкая стоимость, возможность увидеть все изменения шейных позвонков. Врач также может увидеть наличие образований на костях – остеофитов.
Кроме того, на рентгенограмме этого отдела позвоночника видны такие изменения:
- последствия сколиоза, родовых травм;
- переломы в шейном отделе;
- смешение позвонков;
- остеохондроз;
- новообразования различной природы;
- артриты.
Это исследование дает возможность получить подробное изображение грудных позвонков. По изображениям врач будет судить о состоянии межпозвоночных дисков, наличии искривления позвоночника, а также других деформаций органа.
Рентген дает возможность увидеть:
- все грудные позвонки;
- патологические искривления позвоночника;
- наличие новообразований в позвоночнике;
- остеохондроз;
- поражение грудного отдела инфекционным процессом.
Обычно бывает, что нижние два или три позвонка не видны на снимке отчетливо. Это связано с тем, что они перекрываются плотными тканями органов брюшной полости.
Нужно учесть и то, что при развитии выраженного кифоза грудного отдела изображение позвонков может значительно искажаться.
Рентгенографию этого отдела показано делать при таких заболеваниях:
- боли в области живота, грудей;
- головные боли;
- головокружение, которое появляется при резких наклонах или поворотах головы;
- головокружение или боль, появляющиеся в результате неудачных поворотов шеи;
- онемение конечностей.
Подготовка к обследованию зависит от отдела позвоночника, который необходимо диагностировать.
Подготовка к рентгену поясничного отдела позвоночника включает в себя такие действия:
- исключение из рациона продуктов, стимулирующих газообразование, за два – три для до процедуры;
- прием ферментных препаратов (например, Фестал, Мезим), активированного угля;
- проведение очистительной клизмы накануне исследования;
- последний прием пищи должен быть не позже семи часов вечера накануне рентгенографии.
При рентгенографии других отделов позвоночника специальная подготовка не требуется.
До проведения диагностической процедуры пациент должен выполнять все предписания врача. В первую очередь, во врачебном кабинете надо раздеться до пояса, а также снять с себя все ювелирные украшения.
Во время диагностического исследования больному необходимо по просьбе врача ложиться на спину, на бок, наклоняться. В течение довольно длительного периода (а это может быть около 10 – 15 минут) надо лежать неподвижно.
Больным, которые не могут лежать в одном положении столь длительное время, не назначают исследования. Пациенту надо быть готовым к тому, что необходимо задерживать дыхание в момент, когда об этом попросит врач.
Рентгеновское исследование на назначается часто, поскольку оно вредит организму. Врач старается подбирать интенсивность облучения только в минимальной дозе.
К положительным качествам данного вида диагностики относят:
- возможность немедленного обследования пациента, как только он обратился в клинику;
- рентгеновская аппаратура есть практически в каждом лечебном учреждении, так что всегда есть возможность сделать снимок в экстренном случае;
- низкая стоимость диагностики;
- существует возможность оцифровать изображение;
- предварительной подготовки пациента в большинстве случаев не нужно, что сокращает время на обследование.
В то же время рентгенография позвоночника имеет некоторые недостатки. Вот на что необходимо обратить внимание в первую очередь:
- по сравнению с другими методами исследования рентгенография наименее информативна;
- рентгеновские лучи оказывают радиационное воздействие на организм.
Для того, чтобы понять, какой из этих методов диагностики лучше, надо знать их предназначение.
Томография хорошо показывает нарушения в мягких тканях.
Выбор в пользу рентгенографии или МРТ делается на основании поставленного диагноза.
Врач обязательно назначит необходимое обследование и никогда не будет предлагать делать то, чего не нужно.
Главное противопоказание для такой диагностики – это беременность.
Рентгеновские лучи могут отрицательно сказываться на состоянии плода.
Если пациент в течение 4 часов проходил исследование с использованием бариевой смеси, то рентгенографию позвоночника также не проводят.
Снимки получаются нечеткими и малоинформативными, если пациент не может находиться долгое время неподвижно, а также, если у него имеется ожирение.
Поскольку рентгеновские установки есть во многих клиниках страны, сделать обследование в РФ не предоставляет трудностей.
Обратившись в любую клинику, можно пройти необходимые процедуры.
Цена рентгенографии позвоночника зависит от качества услуги, авторитетности клиники, объема предоставляемых услуг. Она также будет отличаться в зависимости от региона.
Рентгенография позвоночника – доступное и информативное обследование. Оно позволяет обнаружить многие патологии развития позвоночника, травмы, новообразования. Ее можно проводить во многих экстренных случаях.
Все же ввиду специфики действия рентгеновских лучей на организм не рекомендуется проводить такое исследование очень часто.
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
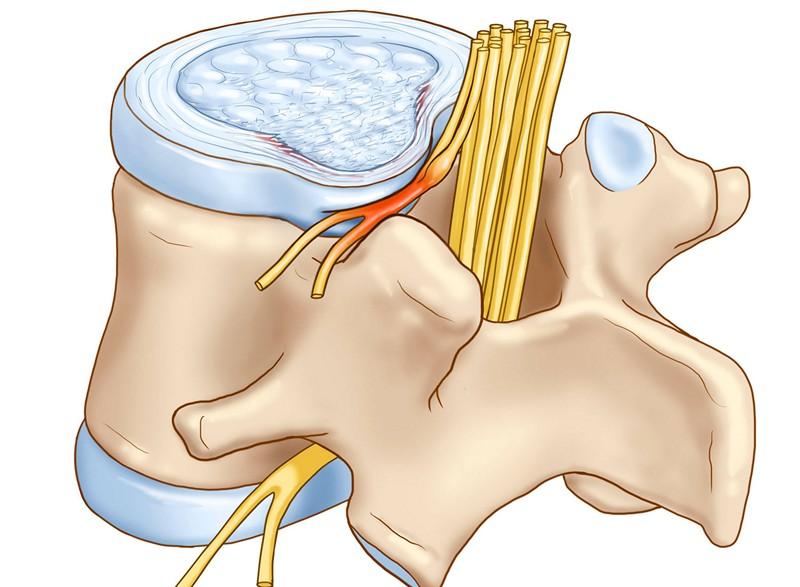
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
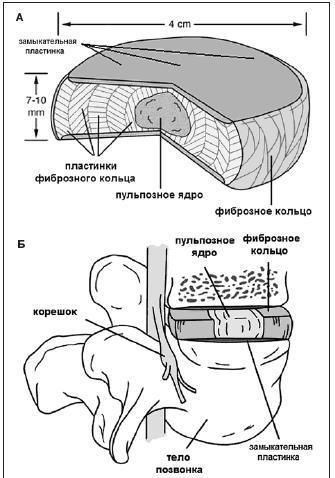
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
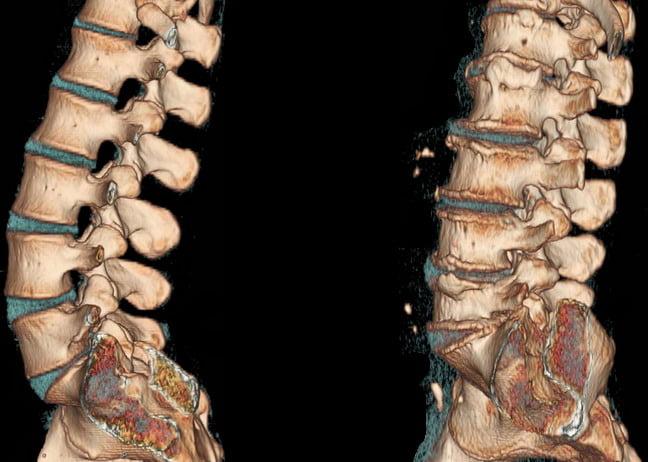
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
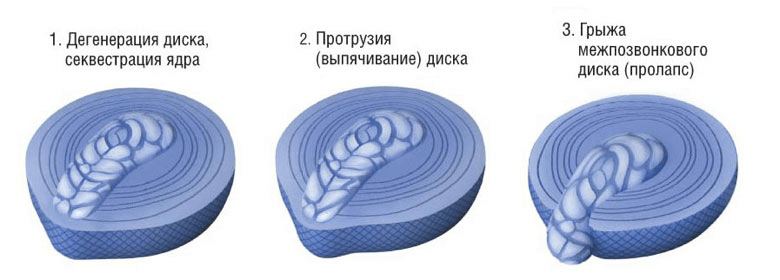
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
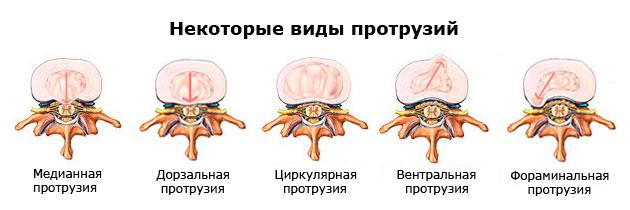
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
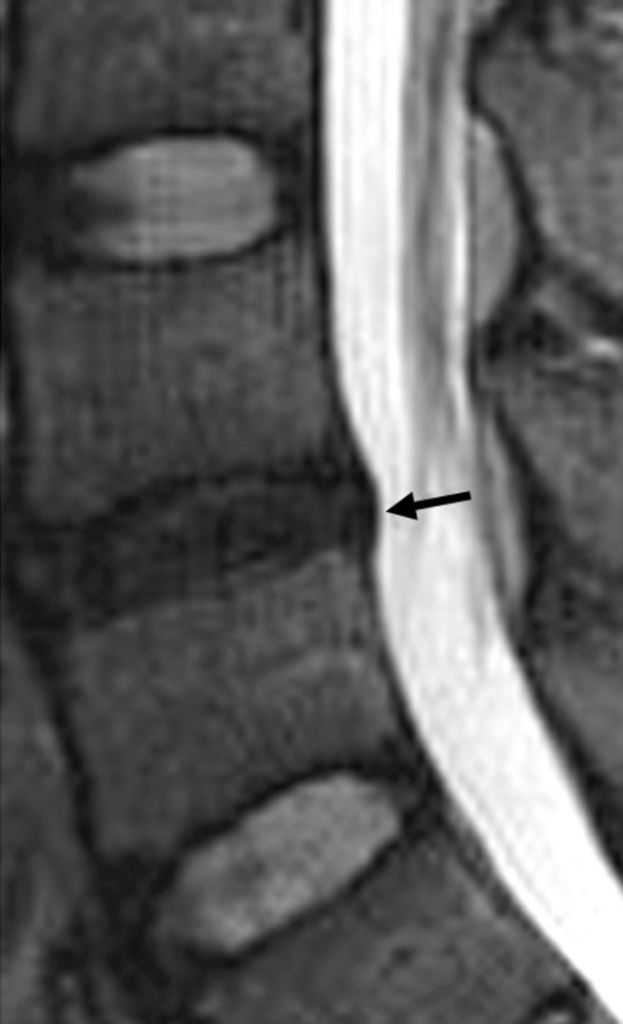
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
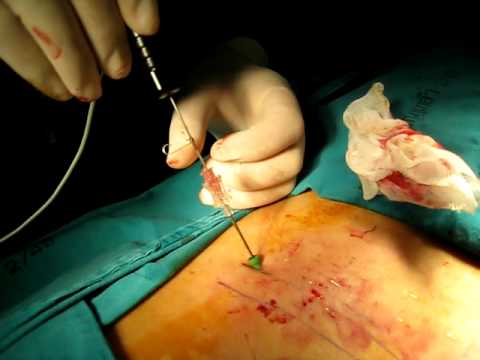
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
Читайте также:




