Проф заболевание позвоночника и суставов положена ли группа инвалидности
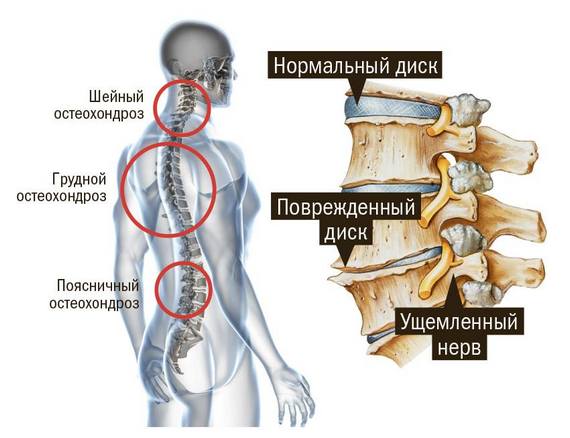
Инвалидность при остеохондрозе угрожает тем людям, которые не уделяют внимания заболеваниям, связанным с позвоночником, игнорируют посещение врача и не принимают мер для купирования неприятных ощущений. Трудоспособность теряется при запущенном процессе разрушения структур шейного или поясничного отдела, когда лечение уже не помогает замедлить активное развитие заболевания.
К группе риска относятся люди с генетической предрасположенностью, пациенты, перенесшие травму или имеющие нарушения работы опорно-двигательного аппарата. Важную роль для здоровья позвоночника играют условия работы – постоянные вибрации, воздействия холодом, непосильные физические нагрузки провоцируют проблемы.

Инвалидность из-за остеохондроза
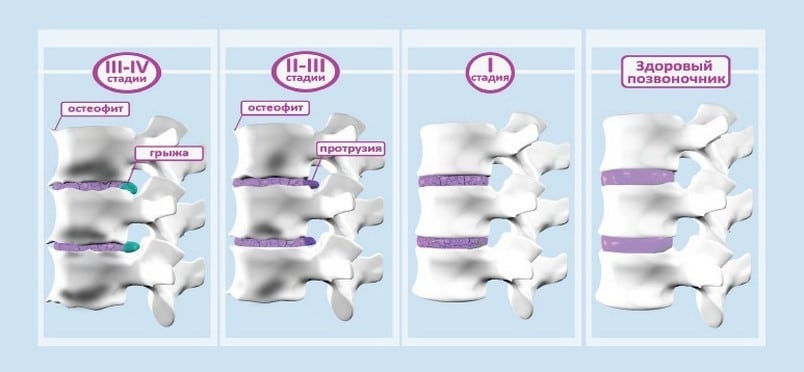
Стадии заболевания
Остеохондроз шейного отдела, поясницы прогрессирует постепенно, в развитии заболевание проходит несколько стадий:
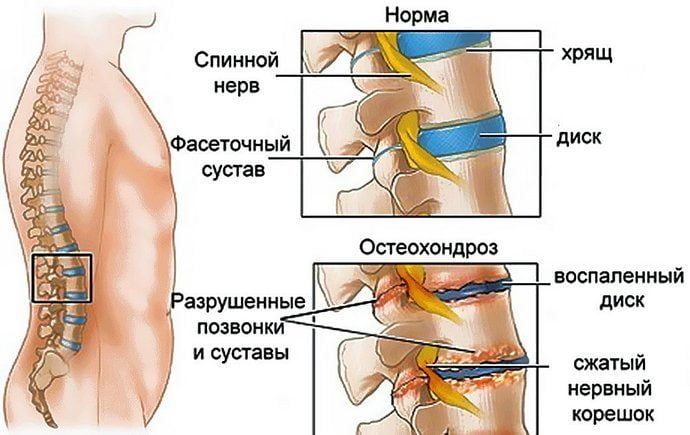
- Первая (доклиническая) стадия – для нее характерно отсутствие или слабо проявление симптоматики деструкции дисков позвоночника. Несмотря на это уже присутствует небольшое уплотнение хрящевой ткани, но позвоночник продолжает нормально выполнять функции амортизации.
На первом этапе поражения происходит незначительное смещение межпозвонковых дисков. Но постепенно оно прогрессирует и провоцирует разрушение фиброзной ткани. Пациенты жалуются на дискомфорт, постоянную усталость и тянущие боли в спине. Эта стадия – предупреждение о том, что нужно начинать коррекцию состояния позвоночника.
- Вторая стадия. Происходят дегенеративные изменения в студенистом ядре, это провоцирует проблемы с обменом веществ в нем. В травмированном сегменте отмечается нестабильность позвоночника. На этом этапе развиваются локальные и рефлекторные болевые синдромы. Состояние сопровождается быстрым утомлением спины.
- Третья стадия – разрушение фиброзного кольца. Прогрессирование дегенерации изменяет пространственную ориентацию коллагеновых волокон, провоцируя фрагментацию фиброзного кольца – в нем появляются разрывы, трещины, места распада. Этот патологический процесс именуется грыжей. Из-за разрушения фиброзного кольца изменяется и развивается патологическая подвижность сегментов. На третьей стадии из-за прогрессирования заболевания возникают подвывихи в шейном отделе, смещаются поясничные позвонки. Пациенты жалуются на сильную боль в месте поражения или во всем позвоночнике. После занятий спортом или долгого сидения в одной позе возникает нестерпимая боль.
На третьей стадии инвалидность человеку дается при сильных болях, заметном ухудшении двигательной активности, проблемах с чувствительностью в конечностях.
- Четвертая стадия. Развивается полная дегенерация межпозвоночных дисков, они заменяются рубцовыми тканями. Может развиваться полисегментарное поражение позвонков, так как разрушительные процессы отражаются и на других позвонках. В болезнь вовлекаются желтые и межкостистые связки, прочие структуры позвоночного столба. Студенистое ядро замещается фиброзной тканью или волокнистым хрящом. Отмечается значительное ухудшение двигательной активности, подвижности позвоночника. Слишком резкие движения провоцируют нестерпимую боль. Пациентам нередко дают группу инвалидности после прохождения медико-социальной экспертизы. Четвертая стадия характеризуется тем, что прогрессирует полисегментарный остеохондроз позвоночника – инвалидность в таком случае чаще всего выдается.
Показания к проведению экспертизы
Направление на экспертизу выдается в форме специального документа с перечнем причин, точным диагнозом и данными о стадии остеохондроза. Также нужна история болезни, выписки из карточки, итоги анализов и диагностики, другие документы, подтверждающие сложность и опасность заболевания.
Общие требования при установлении нетрудоспособности
Для принятия решения проводится осмотр и анализ документов, заключений о заболевании. Для ускорения процесса оформления пациент заранее посещает и получает заключение от кардиолога, невролога, вертебролога.

Экспертиза на инвалидность
Временная инвалидность устанавливает по следующим критериям:
- объем поражения и локализация очага поражения;
- неврологические симптомы;
- этиология заболевания.
Комиссия обязательно оценивает нетрудоспособность человека по таким показателям:
- боли в шее, которые не проходят минимум 2 недели;
- боли в зоне плеч, в акромиально-ключичном соединении, которые не проходят минимум 6 месяцев;
- периартрит плечелопаточный в течение 4 месяцев подряд;
- корешковый синдром – он развивается при вовлечении в патологию корешков спинномозговых нервов;
- периодически повторяющаяся дискогенная радикулопатия, сопровождающаяся временным ограничением работоспособности, обычно на 10 дней.
Какие обследования нужно будет пройти
После того как пациент оформляет документы для экспертизы, он проходит медицинское обследование для установления итоговой группы. Специалисты полагают, что полученные до этого результаты могут не учитываться. На практике почти всегда требуется заново проводить диагностику. К обязательным обследованиям относятся:
- общий анализ крови и мочи;
- рентгенография для позвоночника;
- компьютерная томография и МРТ позвоночника;
- миелография;
- консультация специалистов узкого профиля, таких как неврологи и нейрохирурги;
- иногда требуется организация люмбальной пункции.

Организация МРТ спины
Обычно все диагностические методики пациент проходит в государственном учреждении, но в некоторых отдельных случаях допустимо часть обследований пройти в частной клинике. Однако об этом требуется обязательно сообщить комиссии, чтобы в будущем не возникло проблем с подлинностью заключения. Проблемы в работе коленных суставов также становятся поводом для присвоения человеку группы инвалидности.
Группы нетрудоспособности
Больной может обслуживать себя самостоятельно, но по причине плохого самочувствия тратит на это много времени. Боль выраженная, стойкая, проявляются нарушения двигательной активности и работы вестибулярного аппарата. Периодически возникают обострения и приступы.
Обострения развиваются намного чаще по сравнению с 3 группой, увеличивается срок острого периода остеохондроза. Однако врачи не считают необходимым проведение операции, или она противопоказана. Человек в состоянии выполнять привычные повседневные дела и передвигаться, но только с посторонней помощью. Вторая группа назначается также после операции переднего спондилодеза или при развитии осложнений, спровоцированных ламинэктомией.
Назначается при серьезном ухудшении работы позвоночника или при полной утрате двигательных функций. Так, человек не может обслуживать себя сам, нуждается в постоянной посторонней помощи.
Получение группы инвалидности позволяет заметно упростить жизни больного. Но остеохондроз – это болезнь, которая хорошо поддается лечению на первых этапах поражения. Нужно заботиться о своем здоровье и уже при первых подозрениях на заболевание спины обращаться к врачу. Намного проще предотвратить заболевание, не запускать его, чем впоследствии добиваться получения группы инвалидности.
Войти через uID
Медико-социальная экспертиза при остеохондрозе позвоночника с неврологическими осложнениями.
Течение и прогноз
1. Типично хроническое течение с рецидивами и ремиссиями.
2. Классическая ситуация: развитие корешкового, а иногда и спинального синдрома после рефлекторных (наиболее типично для пояснично-крестцового уровня);
3. Ремиссии могут быть многолетними, они значительно короче при неблагоприятных условиях труда больного;
4. Обострения провоцируются указанными выше факторами риска, хотя возможны и без видимой причины, во многом определяют тяжесть течения заболевания в целом. Критерии их частоты: частые (4—5 раз в год), средней частоты (2—3 раза в год), редкие (1—2 раза в год). Повторные длительные (3—4 месяца) обострения, особенно при массивных секвестрированных грыжах, — один из факторов, обусловливающих необходимость оперативного лечения больного;
5. В случае компрессии грыжей диска конского хвоста обязательно срочное оперативное лечение. В противном случае прогноз сомнителен из-за сохраняющегося болевого синдрома, двигательных, а иногда и тазовых нарушений.
6. Осложняют течение и прогноз острая радикулоишемия, радикуломиелоишемия, хроническая ишемическая миелопатия, как правило, цервикальная;
7. У оперированных по поводу грыжи диска задним доступом прогноз обычно благоприятный: выздоровление и стабильное течение заболевания, при условии рационального трудоустройства, у 70—80 % оперированных. Рецидивы встречаются у 6—7 % больных, однако возможны повторные операции с хорошим результатом. После успешной операции переднего спондилодеза больные, как правило, также возвращаются к труду, однако после длительной ВН или инвалидности.
8. Возрастные особенности в течении заболевания. Варианты изменений в позвоночно-двигательном сегменте в динамике (Иваничев Г. А., 1995): а) грыжеобразование с формированием рефлекторных и компрессионных синдромов (в течение 3—5 лет);
б) фиброз и высыхание диска без существенных клинических проявлений (в течение 5—8 лет). Важную роль играет возрастная консолидация в сегменте, обусловленная, в частности, саноген- ным эффектом сопутствующего спондилеза. Этим можно объяснить значительно меньшую частоту тяжести обострений корешкового синдрома остеохондроза в пожилом возрасте. Вместе с тем они нередко более продолжительны, имеется тенденция к хрони- зации болей в спине, в основном вследствие люмбалгии, люмбоишалгии.
Принципы лечения при обострении заболевания
1. Комплексность лечебных мероприятий при минимальном использовании фармакологических средств.
2. Индивидуализированная терапия с учетом локализации и характера неврологического синдрома, возможности сопутствующих невротических расстройств. Последние требуют медикаментозной коррекции и психотерапии.
3. Покой (постельный режим на щите) на начальном этапе обострения — исключение неблагоприятных статико-динамических нагрузок.
4. Необходимость специализированной помощи. Желательна ранняя госпитализация в неврологический стационар, особенно при повторном и тяжелом обострении корешкового синдрома. Позднее стационирование, лечение на дому с повторным посещением поликлиники для физиотерапии увеличивает срок ВН на 20—30 %:
а) при резко выраженном и выраженном корешковом болевом синдроме строгий постельный режим — 8—10 дней, умеренном
— 5 дней, в случае обострения цервикалгии около 3 дней, люмбаго — не менее 3—5 дней; аналгетики, миорелаксанты (особенно сирдалуд, обладающий одновременно аналитическим эффектом), нестероидные противовоспалительные препараты: индометацин, диклофенак (ортофен), пироксикам и др.; диуретики; антидепрессанты;
б) после уменьшения степени болевого синдрома:
— нефармакологические методы: массаж, тракции, иглорефлексотерапия, лечебная физкультура, мануальная терапия, физиотерапия. Мануальная терапия должна проводиться после тщательного клинического (неврологического) и рентгенологического обследования. Показания: локальные боли при люмбаго, люм- балгии, цервикалгии; люмбоишиалгия; корешковый синдром в стадии ирритации; нарушения статики и динамики позвоночника. Противопоказания: резко выраженный болевой синдром, отсутствие блокирования в позвоночно-двигательном сегменте; радикулоишемия, миелоишемия, компрессия спинного мозга;
— при рефлекторном мышечно-тоническом синдроме: уменьшение напряжения мышц путем новокаиновой блокады (синдром лестничной, грушевидной мышцы и др.);
— при вегетативно-сосудистом синдроме: физиопроцедуры, лазеротерапия, точечно-сегментарный массаж, вазоактивные средства;
— при заднем шейном симпатическом синдроме: дозированные тракции в шейном отделе позвоночника с использованием петли Глиссона, новокаиновые инфильтрации позвоночной артерии, физиотерапия, сосудорасширяющие средства; в случае головокружения — микрозер, ноотропил.
5. Показания к хирургическому лечению (определяются строго индивидуально, должны быть обоснованы): 1) острое сдавление конского хвоста (абсолютное); 2) выраженный стойкий болевой синдром в случае поясничного остеохондроза, постоянно возобновляющиеся корешковые боли при переходе в вертикальное положение, продолжающиеся в течение 3—4 месяцев без тенденции к существенному уменьшению; 3) острая радикуломиело- ишемия; 4) синдром позвоночной артерии (выраженный) при безуспешном лечении не менее 6 месяцев; 5) выраженное ограничение жизнедеятельности, инвалидизация больного. Противопоказания: старческий возраст, тяжелые сопутствующие заболевания.
Медико-социальная экспертиза Критерии ВУТ
Продолжительность ВН определяется: а) клиническими особенностями неврологического синдрома, уровнем и локализацией поражения, тяжестью обострения; б) профессией больного, условиями труда, другими социальными факторами; в) оперативным лечением.
Ориентировочные сроки при обострении:
1. Шейный уровень: цервикалгия — до 7 дней; корешковый синдром — 2—3 недели; плечелопаточный периартроз — 3—
4 месяца; синдром плечо-кисть до 5—6 месяцев (с продолжением лечения по больничному листу или направлением на БМСЭ); задний шейный симпатический синдром — при средней тяжести и тяжелых приступах головокружения от 3 до 7 дней.
2. Грудной уровень: корешковый синдром в случае умеренного обострения — до 10 дней, выраженного — стационарное лечение в течение 2 недель, общая ВН — 18 дней.
3. Поясничный уровень: люмбаго, обострение люмбалгии — ВН не менее 7—10 дней; люмбоишиалгия — 16—18 дней; умеренно выраженное обострение корешкового синдрома — в среднем 15 дней; тяжелое обострение дискогенной радикулопатии — стационарное лечение в течение 2—3 недель, общая продолжительность ВН до 30 дней и более, после чего при необходимости облегчение условий труда по рекомендации КЭК.
Оперированные больные:
1. Задним доступом. Стационарное лечение в зависимости от характера операции (гемиламинектомия, интерламинектомия, фе- нестрация и декомпрессия диска и др.) — от 25 дней до 1,5 месяцев. Минимальный срок ВН — 2 месяца, у лиц физического труда при сохраняющемся болевом синдроме — продолжение лечения по больничному листу до 3—4 и более месяцев, временные ограничения в труде по рекомендации КЭК. При неблагоприятном трудовом прогнозе — направление на БМСЭ с целью определения инвалидности.
2. Передним доступом (дискэктомия с передним спондилодезом). Лечение в стационаре от 1,5 до 2 месяцев. ВН в связи с длительной консолидацией (формирование костного анкилоза) — до 6—8 месяцев и более по решению ВК. Направление на БМСЭ через 2—3 месяца с целью определения II группы инвалидности на 1 год (не обязательно).
3. При декомпрессии позвоночной артерии стационарное лечение в течение 1 —1,5 месяцев, общая ВН —до 2—2,5 месяцев.
Основные причины ограничения жизнедеятельности
1. Болевой синдром (даже умеренно выраженный, но стойкий): а) при поясничном и грудном остеохондрозе ограничивает жизнедеятельность в связи с нарушением способности к передвижению, стоянию, поддержанию позы, что снижает способность к повседневной деятельности, но в основном трудовые возможности больного; б) при шейном остеохондрозе (корешковый синдром, периартроз плечевого сустава, синдром плечо-кисть) нарушается функция верхних конечностей: снижение ручной активности, затруднение и невозможность движений в шейном отделе позвоночника, что в целом также уменьшает способность к повседневной деятельности в быту, трудовые возможности.
2. Двигательный дефицит наблюдается при выраженном нарушении статико-динамической функции позвоночника, парезе нижней конечности, нижнем парапарезе у больных с синдромом конского хвоста, радикуломиелоишемией, радикулоишемией. В той или иной степени ограничивается способность к передвижению, ходьба по лестнице.
3. Периодически возникающие кохлео-вестибулярные нарушения, цервикалгия у больных с задним шейным симпатическим синдромом, провоцируемые резкими движениями в шейном отделе позвоночника, вибрацией, размашистыми движениями рук, могут существенно ограничивать жизнедеятельность в быту, способность к труду во многих профессиях.
4. На трудовых возможностях и качестве жизни больного сказываются ограничения, обусловленные факторами риска обострения заболевания, в частности вследствие снижения выносливости к физическому напряжению и воздействию неблагоприятных климатических условий (в первую очередь к охлаждению) в повседневной жизни и на производстве.
Примеры формулировки диагноза
Диагноз формулируется в соответствии с требованиями классификации, однако в экспертной практике всегда важно указание на нозологическую природу заболевания. В связи с этим он должен начинаться с указания на остеохондроз позвоночника, его преимущественную локализацию. Например:
— остеохондроз, унко-вертебральный артроз С5—С6, С6—С7, умеренно выраженный правосторонний корешковый синдром, задний шейный симпатический синдром с редкими цервикокра- ниалгическими и вестибулярными приступами в стадии ремиссии, рецидивирующее течение;
— поясничный остеохондроз, люмбаго с выраженным болевым синдромом;
— поясничный остеохондроз, дискогенная радикулопатия L5 справа с умеренным парезом разгибателей правой стопы, резко выраженным болевым синдромом, часто рецидивирующее течение. обострение.
Противопоказанные виды и условия труда
1) Общие: значительное физическое напряжение, общая и местная вибрация, вынужденное положение головы, туловища, конечностей, неблагоприятные метеорологические условия (холодное помещение, сквозняки), воздействие нейротропных ядов.
2) Индивидуальные — в зависимости от локализации поражения, характера и особенностей трудовой деятельности, например при шейном остеохондрозе форсированные движения головы, размашистые движения рук и т. п. Некоторые противопоказанные профессии: шахтер, бурильщик, тракторист, водитель большегрузной автомашины и др.
Трудоспособные больные
1) При благоприятно текущем заболевании (преимущественно с рефлекторными синдромами остеохондроза), без тенденции к нарастанию частоты и тяжести обострений.
2) Рационально трудоустроенные больные с дискогенной радикулопатией, умеренными резидуальными симптомами (выпадение рефлексов, легкие нарушения статики позвоночника), с редкими обострениями.
3) Те же больные, трудоустроенные в своей профессии с облегченными условиями труда по рекомендации ВК.
4) Больные, перенесшие операцию ламинэктомии по поводу дискогенной радикулопатии с хорошим результатом, трудоустроенные в доступной профессии.
5) Больные, успешно оперированные методом переднего спондилодеза после длительного периода временной нетрудоспособности, или в течение одного года являвшиеся инвалидами
II группы.
Показания для направления на БМСЭ
1. Частые и длительные обострения радикулопатии (реже рефлекторного синдрома) при недостаточной эффективности мероприятий по медицинской реабилитации.
2. Неблагоприятное течение заболевания, повторные обострения при невозможности продолжать работу в основной профессии из-за неблагоприятных факторов, которые не могут быть устранены по заключению ВК, или если рекомендуемое трудоустройство приводит к снижению квалификации и заработка.
3. Длительно временно нетрудоспособные больные с синдромом плечо-кисть при неблагоприятном или сомнительном прогнозе.
4. Выраженные вестибулярные нарушения, астенический синдром, цефалгия при частых обострениях заднего шейного симпатического синдрома, противопоказанных факторах в выполняемой работе и невозможность рационального трудоустройства.
5. Стойкий выраженный болевой синдром, двигательные нарушения после радикулоишемии, радикуломиелоишемии, дискогенной компрессии конского хвоста.
Необходимый минимум обследования при направлении на БМСЭ
1. Рентгенография позвоночника.
2. КТ, МРТ (при необходимости).
3. Люмбальная пункция, миелография (если производились).
4. РЭГ (при заднем шейном симпатическом синдроме).
5. РВГ (при сосудистых осложнениях поясничного остеохондроза).
6. ЭМГ (при синдроме радикуломиелоишемии).
7. Консультация нейрохирурга (в случае показаний для хирургического лечения).
8. Общие анализы крови, мочи.
РАЗДЕЛ УСТАРЕЛ: III группа: умеренное ограничение жизнедеятельности, обусловленное стойким болевым синдромом, нарушением двигательных, вестибулярных и иных функций, повторными обострениями, препятствующими выполнению работы (по критериям ограничения способности к трудовой деятельности, самостоятельному передвижению первой степени).
II группа: выраженное ограничение жизнедеятельности (частые длительные обострения, неблагоприятное течение заболевания, невозможность или неэффективность оперативного лечения) — по критериям ограничения способности к трудовой деятельности и самостоятельному передвижению второй степени. Иногда II группа инвалидности устанавливается на год после операции переднего спондилодеза или осложнениях при ламинэктомии.
I группа: определяется редко, как правило, лишь в случае глубокого нижнего парапареза, параплегии после грыжевой компрессии конского хвоста в связи с ограничением способности к передвижению и самообслуживанию третьей степени.
Причины инвалидности: 1) общее заболевание; 2) профессиональное заболевание; а) у больных с рефлекторными синдромами шейного и пояснично-крестцового уровня; б) при шейно-плечевой, пояснично-крестцовой радикулопатии и радикуломиелопатии. Одновременно определяется степень утраты профессиональной трудоспособности в процентах; 3) трудовое увечье, военные причины (если показана роль травмы позвоночника в развитии, прогрессировании остеохондроза).
Профилактика инвалидности
1. Первичная профилактика: 1) возможное исключение факторов, способствующих развитию остеохондроза позвоночника: правильное физическое воспитание, предупреждение резких перегрузок и нарушений осанки с детского возраста; у работающих — уменьшение микро- и макротравматизации позвоночника, вынужденного положения туловища и головы и других неблагоприятных воздействий, обусловленных характером и условиями труда; 2) выявление при диспансерных осмотрах и профотборе лиц с начальными проявлениями остеохондроза, их профессиональная ориентация с учетом противопоказаний и рациональное трудоустройство; 3) своевременное и адекватное протезирование при ампутациях нижних конечностей, лечение болезней опорно-двигательного аппарата, травм позвоночника.
2. Вторичная профилактика: 1) оптимальное лечение и соблюдение сроков ВН при первых и последующих обострениях заболевания; 2) изменение условий труда и правильное трудоустройство по рекомендации КЭК с учетом уровня поражения и характера неврологического синдрома; 3) рекомендации больному по
профилактике обострений заболевания в зависимости от условий труда (изменять положение во время работы, использовать рациональные приемы поднятия тяжестей, остерегаться переохлаждения, местного перегрева и т. п.); 4) диспансерное наблюдение, в первую очередь в отношении больных с обострениями рефлекторного, а особенно корешкового, синдрома (3-я группа наблюдения, осмотры 2 раза в год). После оперативного лечения в первые
3 месяца 1 раз в месяц, затем 1 раз в 3 месяца. Назначаются курсы противорецидивного лечения.
3. Третичная профилактика: 1) адекватные индивидуализированные лечебные и реабилитационные мероприятия, при необходимости оперативное лечение.
Реабилитация
Индивидуальная программа реабилитации больного с неврологическими осложнениями остеохондроза должна включать:
1. Мероприятия по медицинской реабилитации на заключительном этапе лечения больного с обострением заболевания и с целью профилактики экзацербации. Желательно соблюдение последовательности лечения: в стационарном реабилитационном отделении, поликлинике (медсанчасти), специализированном профилактории, санатории. Используются преимущественно нефармакологические индивидуализированные методы: физио-, бальнеотерапия, массаж, лечебная физкультура и др.
Хирургическое лечение — важный и действенный метод реабилитации при условии правильного отбора больных с учетом показаний и противопоказаний к операции. Например, хорошие и отличные результаты ламинектомии с возвращением больных к труду (при катамнестическом наблюдении в течение 5 и более лет наблюдаются в 70—80 % случаев).
2. Профессиональный и социальный аспекты реабилитации включают рациональное трудоустройство с учетом уровня поражения и характера неврологического синдрома, что особенно значимо для больных молодого возраста, признанных ограниченно трудоспособными. Нередко важным этапом профессиональной реабилитации является обучение и переобучение доступной (в зависимости от особенностей неврологических нарушений) профессии. Оно может быть осуществлено в обычных и специализированных учебных заведениях, путем индивидуального ученичества. Наиболее целесообразно обучение с последующим трудоустройством в профессиях гуманитарного, административно-хозяйственного, инженерно- технического направления, работа в коммерческих учреждениях, в торговле, профессии ручного труда (слесарь-сборщик малогабаритного оборудования, электромеханик по ремонту бытовой техники и др.), медицинского и технического лаборанта и т. п. В соответствии с показаниями необходимо снабжение средствами передвижения (мото-, велоколяска и др.).
Об эффективности реабилитационных мероприятий свидетельствуют: уменьшение частоты и продолжительности ВН, положительная динамика инвалидности и возвращение к труду без ограничений лиц, признававшихся инвалидами III группы. Так, по данным А. В. Клименко (1988), последовательное осуществление мер медицинской реабилитации при поясничных синдромах остеохондроза привело к снижению в 2 раза средних сроков ВН больных в течение года, что позволило достичь значительного экономического эффекта.
Остеохондроз — тяжелая рецидивирующая дегенеративно-деструктивная патология, поражающая позвоночные костные и хрящевые структуры. При отсутствии врачебного вмешательства развиваются необратимые осложнения, не позволяющие больному вести привычный образ жизни. Ограничение подвижности, постоянные или эпизодические сильные боли в спине — причина невозможности посещения места работы. Поэтому пациенты с остеохондрозом высокой степени тяжести интересуются у врачей: дают ли инвалидность при этой патологии?
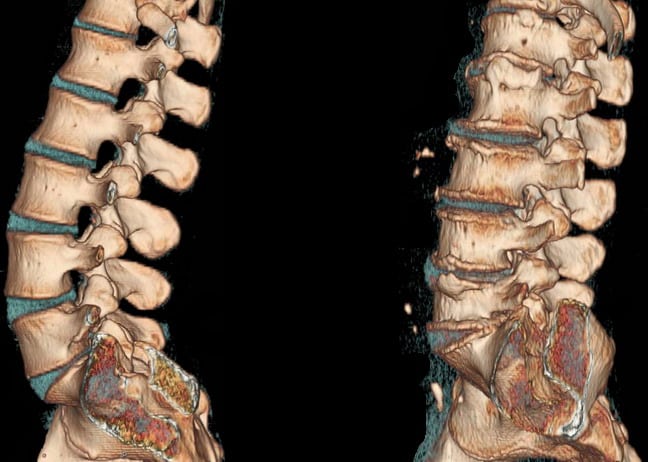
Показания к проведению экспертизы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Для проведения экспертизы необходимы определенные показания. Ее результаты и становятся основаниями для получения инвалидности. Что является показанием для экспертизы:
- частые рецидивы остеохондроза, возникающие даже при проведении длительного лечения и всех необходимых реабилитационных мероприятий;
- прогрессирующий остеохондроз, протекающий тяжело, с частыми обострениями. Больной не способен посещать место работы или на прежнем уровне выполнять свои обязанности, что приводит к потере квалификации, отрицательно сказывается на размере зарплаты;
- неблагоприятный прогноз на полное выздоровление, особенно при развитии осложнений, надолго ухудшающих самочувствие пациента;
- медикаментозно не устраняемые неврологические расстройства — головные боли (цефалгия), снижение функциональной активности вестибулярного аппарата (головокружения, нарушение координации движений, предобморочные состояния), астенический синдром (синдром хронической усталости).

При любом из этих патологических состояний больному противопоказано выполнение трудовых обязанностей. Они также часто становятся причиной проблем при устройстве на работу. Рецидивы остеохондроза, тяжелое течение и сильная выраженность клинических проявлений — основания для проведения медико-социальной экспертизы с последующим присвоением группы инвалидности.
Кем проводится экспертиза по назначению инвалидности при остеохондрозе
Решение о направлении больного на медико-социальную экспертизу (МСЭ) принимает консилиум врачей. Они оценивают результаты инструментальных исследований, общее состояние здоровья человека. Для ускорения процедуры необходимо заранее посетить врачей других узких специализаций (вертебролог, кардиолог, невролог) для выдачи ими заключений.
После положительного решения врачебного консилиума пациент направляется для проведения МСЭ одной из специализированных государственных комиссий:
- низовое бюро МСЭК по месту прописки больного;
- главное МСКЭ в крупных областных и краевых центрах. Его сотрудники часто занимаются пересмотром результатов низового отделения. Они задействуются для проведения экспертизы, если по месту жительства больного нет специалистов и диагностического оборудования;
- федеральное МСКЭ, проводящее экспертизу для установления нетрудоспособности при несогласии больного с решением нижестоящих учреждений. Сотрудники привлекаются к оценочной процедуре и для разрешения трудных, спорных ситуаций.
Специалисты МСКЭ обязаны посещать пациентов на дому, если те из-за плохого самочувствия, неспособности к самостоятельному передвижению не могут явиться для прохождения экспертизы. Для этого в бюро выделяется определенный день, а больным выдаются направления больничными учреждениями, органами социальной защиты населения или отделением пенсионного фонда.
Как получить группу инвалидности при остеохондрозе
Наличие протокола лечения в медицинском учреждении не является основанием для установления группы инвалидности. Даже если у пациента есть одно или нескольких показаний для определения его нетрудоспособности, необходимо проведение ряда инструментальных, биохимических исследований. Для подтверждения диагноза комиссия может потребовать данные о состоянии здоровья на момент обращения в бюро МСКЭ. Результаты обследования также позволяют спрогнозировать развитие шейного, грудного или пояснично-крестцового остеохондроза.
Помимо результатов инструментальных исследований, проводятся клинические лабораторные анализы крови и мочи для оценки общего состояния здоровья. Остеохондроз полиэтиологичен, потому необходимо собеседование с врачами узких специализаций. Например, если патология развилась на фоне сахарного диабета, то требуется заключение эндокринолога. Обязательна и консультация нейрохирурга, выносящего вердикт о целесообразности проведения операции, риска появления осложнений.
| Инструментальное исследование, которое проводится для определения инвалидности при остеохондрозе | Результаты диагностического мероприятия |
| Рентгенография позвоночника | Самое информативное исследование для выявления специфических признаков остеохондроза: уменьшения расстояния между позвонками, деформации межпозвонковых дисков, формирования костных наростов (остеофитов) |
| КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) | Диагностика проводится для оценки состояния соединительнотканных структур, расположенных около поврежденного сегмента позвоночника. КТ, МРТ также наиболее информативны при выявлении осложнений остеохондроза — протрузии, грыжи |
| ЭМГ (электромиография) | Исследование проводится для выявления уровня поражения нервно-мышечного аппарата с учетом функционального и структурного строения нервной системы, выявления выраженности поражения, динамики процесса |
| РВГ (реовазография) или РЭГ (реоэнцефалография) | РВГ или РЭГ помогают оценить интенсивность и объем кровотока в артериальных сосудах. Проведение этой диагностической процедуры наиболее актуально при пояснично-крестцовом остеохондрозе |
| Миелография | Рентгеноконтрастное исследование показано для определения состояния спинного мозга. Миелография позволяет диагностировать грыжи межпозвоночных дисков, хронические спинальные арахноидиты |
Список требуемых документов выдаст лечащий врач, как и направления для обследования. При обращении в бюро МСКЭ больное должен иметь при себе результаты инструментальных (в том числе рентгенографические снимки) и общеклинических исследований с их расшифровкой. Необходимо предварительное заключение об определении инвалидности, сделанное консилиумом врачей.
Согласно порядку определения нетрудоспособности, больной должен предоставить в региональное отделение паспорт и его копию. При их отсутствии подойдет любой документ, с помощью которого можно удостоверить личность. Если человек еще работает, то потребуется подтверждение трудоустройства. Для этого кадровый отдел выдает заверенную копию об официальном оформлении. Неработающие больные предоставляют в отделение МСКЭ справку об отсутствии постоянного места работы. Также в перечень необходимых для определения инвалидности документов входят оригинал СНИЛС вместе с копией, больничный лист.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Собрав необходимую документацию, больной должен прийти в региональное отделение МСКЭ в определенный срок. О нем становится известно примерно за месяц с момента подачи заявления. Для установления нетрудоспособности собирается комиссия из трех сотрудников отделения. Они осматривают больного, изучают заключение врача и результаты обследования, послужившие для него основанием. Проводится и опрос обратившегося для оценки условий проживания, его социальных навыков, общего самочувствия, специфики течения остеохондроза, материального обеспечения. Сотрудники бюро могут поинтересоваться профессиональными навыками, квалификацией, характеристиками с места работы.
Во время проведения медико-социальной экспертизы все вопросы и ответы секретарь фиксирует в протоколе. Вердикт врачей выносится на основании голосования. При возникших разногласиях больному будут рекомендованы дополнительные обследования.

Возможные результаты экспертизы
Итогом проведения МСКЭ становится акт, составленный в конце экспертизы, подписанный специалистами бюро, скрепленный печатью. С решением комиссии больной будет ознакомлен в тот же день. После анализа всей собранной информации будет принят один из трех вариантов решений:
- отказ об определении инвалидности;
- установление нетрудоспособности больного;
- перенесение окончательного решения до предоставления больным дополнительных сведений.
Если больной не согласен с вынесенным вердиктом, то он имеет право обратиться в вышестоящую инстанцию для обжалования вынесенного решения. Тогда, помимо основных документов, нужно иметь при себе копию протокола об отказе определения инвалидности.
Какие существуют группы инвалидности
Группа инвалидности устанавливается на основании степени нарушения статодинамической (двигательной) функции. Учитывается выраженность клинических проявлений, стадия остеохондроза, текущий прогноз, степень повреждения позвоночных структур, количество развившихся осложнений.
Основания для установления первой группы инвалидности — снижение функциональной активности позвоночника, частичная или полная утрата возможности передвижения, выполнения работ по дому. Больной не способен обслуживать себя в быту, страдает от острой симптоматики остеохондроза при его обострениях.
При проведении МСЭК выявляется учащение рецидивов остеохондроза, увеличение их продолжительности. Устранить патологию хирургическим вмешательством нельзя из-за риска развития осложнений или по другим причинам. Больной обслуживает себя, но объем движений в поврежденных позвоночных сегментах ограничен. Основанием для определения 2 группы инвалидности также становятся осложнения, возникшие после ламинэктомии и переднего спондилодеза.
Эта группа определяется больному, если при проведении экспертизы было установлено, что он может себя обслуживать в быту, но затрачивает на это много времени из-за плохого состояния здоровья. Деструктивно-дегенеративные изменения в межпозвонковых дисках стали причиной стойкого болевого синдрома, а течение остеохондроза осложнено неврологическими и двигательными расстройствами.
На сколько выдается инвалидность
Вынесенный комиссией медико-социальной экспертизы вердикт может быть временным или постоянным. В первом случае группа инвалидности определяется на период 1-2 года. По его истечению больной обязан явиться на повторное освидетельствование для подтверждения диагноза, предоставив необходимые документы. Постоянная нетрудоспособность устанавливается на основании прогноза о течении остеохондроза и уже имеющихся необратимых осложнениях.
Во время переосвидетельствования новые результаты обследования могут указывать на улучшение или ухудшение самочувствия больного. Это становится основанием для повышения или снижения группы инвалидности.
В каком случае инвалидность не будет получена
Определить нетрудоспособность у больного не получится, если он не обращался за медицинской помощью или не выполнял врачебные рекомендации. Основания для отказа — благоприятный прогноз на выздоровление, сохраненная трудоспособность, пренебрежение назначенным обследованием. Инвалидность не будет установлена из-за неподтверждения больным факта прогрессирования патологии.
Что дает получение инвалидности
При определении инвалидности больным положены льготы и пособия в соответствии с установленной группой. Они имеют право на внеочередное получение жилья, инвалидные коляски и их ремонт за счет государства. Для обслуживания больного несколько раз в день или в неделю приходит социальный работник. Инвалид обеспечивается бесплатным проездом на территории городов, имеет льготы при передвижении на электричках.
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Читайте также:


