Принципы хирургического лечения позвоночника
Современные принципы хирургического лечения пострадавших с острой позвоночно-спинно-мозговой травмой грудной и поясничной локализации
Авторами обобщен 15-летний опыт хирургического лечения пострадавших с острой позвоночно-спинно-мозговой травмой грудной и поясничной локализации, базирующийся на анализе 512 наблюдений. Средний возраст пострадавших составил 34,3±5,7 года. Среди пациентов преобладали мужчины (394 пациента или 76,9%). По локализации позвоночно-спинно-мозговой травмы пострадавшие распределились следующим образом: грудной отдел (Th1-Th10) - 97 человек или 18,9%; переходный отдел (Th11-L2) - 352 пострадавших или 68,8%; поясничный отдел (L3-L5) - 63 пациента или 12,3%. 304 пострадавших (59,4%) поступили в лечебные учреждения с сочетанными и множественными повреждениями, изолированная позвоночно-спинно-мозговая травма диагностирована у 208 пострадавших (40,6%). 218 пострадавших (42,6%) при поступлении находились в состоянии травматического шока различной степени. Летальность на госпитальном этапе составила 4,5% (25 человек). Распределение пострадавших по шкале ASIA/IMSOT в зависимости от выраженности неврологического дефицита при поступлении в лечебное учреждение было таковым: А - 14,5% (74 пострадавших); В - 19,9% (102 человека); С - 26,7% (137 пострадавших); D - 22,1% (113 пострадавших); Е - 16,8% (86 пострадавших).
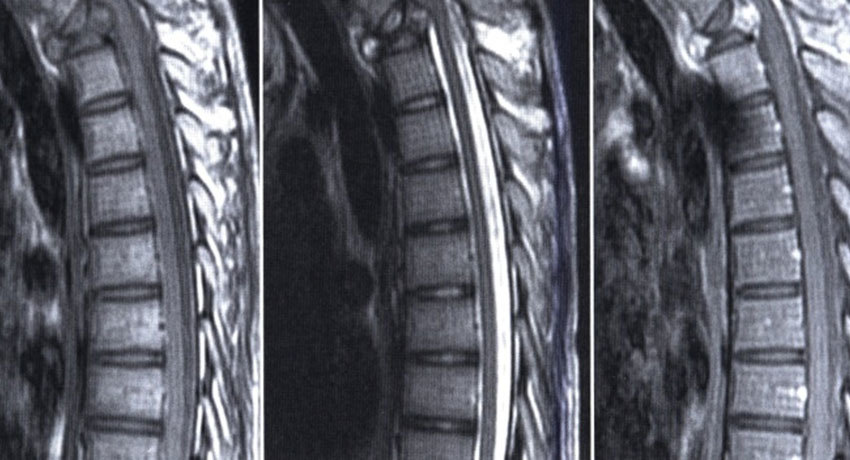
Основными задачами неотложной диагностики в остром периоде позвоночно-спинно-мозговой травмы явились установление факта компрессии спинного мозга и его корешков, а также характера и выраженности синдрома нестабильности позвоночника . Авторами разработаны и внедрены в клиническую практику алгоритмы обследования пострадавших с острой позвоночно-спинно-мозговой травмой, включающие выполнение люмбальной пункции, позитивной миелографии, КТ и КТ-миелографии, МРТ, электронейромиографии.
Рациональную тактику хирургического лечения пострадавших определяли в зависимости от тяжести травмы и тяжести состояния пострадавшего, наличия и характера сопутствующих повреждений других органов, характера повреждения спинного мозга и его корешков, структур позвоночного столба и вида нестабильности позвоночника, а также опыта оперирующего хирурга и наличия специального инструментария и имплантатов.
Пострадавших с тяжелой сочетанной или множественной травмой (157 человек или 30,7%) оперировали на позвоночнике только после выведения их из тяжелого состояния, по крайней мере, до состояния средней тяжести (в среднем, через 18,2±3,5 часа с момента травмы) и выполнения неотложных хирургических вмешательств по жизненным показаниям (остановка наружного или внутреннего кровотечения, дренирование плевральной полости и т.п.). При этом производили вмешательства на позвоночнике только из заднего доступа. Для открытой декомпрессии спинного мозга и его корешков использовали ламинэктомию, транспедикуллярный доступ, костотрансверзэктомию. В 49 наблюдениях (9,6%) выполнили закрытую декомпрессию спинного мозга путем устранения дислокаций в межпозвонковых соединениях и лигаментотаксиса костных фрагментов в процессе инструментальной коррекции и стабилизации позвоночника. Обязательным элементом выполнения закрытой декомпрессии спинного мозга являлось выполнение интраоперационной миелогафии. Коррекцию и стабилизацию позвоночника металлическими имплантатами осуществляли во всех наблюдениях, используя простые (дистрактор типа Харрингтона, стяжки, контракторы) и сложные современные системы импортного производства на основе транспедикуллярных винтов и крючков в комплектации от 4 до 8 опорных элементов. В последующем (в среднем, через 7-14 сут) у 59 пострадавших из 157 (37,6%) выполнили костно-пластическую реконструкцию вентральных структур на уровне одного или двух поврежденных сегментов (передний спондилодез).
У пострадавших с изолированной и с легкой или средней тяжести сочетанной и множественной травмой тактика хирургического лечения была в значительной степени более вариабельной и определялась, главным образом, характером повреждения позвоночника и спинного мозга (его корешков). В последние 5 лет при выработке хирургической тактики мы руководствовались классификациями, которые были разработаны PR. Meyer с соавторами (2000) (1-4 критерии) и Т. Мс Cormac с соавторами "Load-Sharing Classification" (5-7 критерии) (1994). Главным принципом построения хирургической тактики у большинства пострадавших являлось исчерпывающее выполнение всех задач хирургического лечения в объеме одной операции. У 119 пострадавших из 355 (33,5%) декомпрессивно-стабилизирующие и реконструктивные вмешательства на позвоночнике были выполнены из переднего доступа, у 162 (45,6%) пострадавших - из заднего, у 74 (20,1%) пострадавших из комбинированного переднего и заднего доступов.
Результаты хирургического лечения пострадавших с острой позвоночно-спинномозговой травмой прослежены у 379 пациентов в сроки от 1 до 13 лет. Распределение выраженности неврологического дефицита по результатам последних обследований было таковым А - 41 пациент (10,8%); В - 67 пациентов (17,7%); С - 62 пациента (16,3%); D - 138 пациентов (36,4%); Е - 71 пациент (18,7%). Частичный регресс неврологической симптоматики отмечен у 248 пациентов (65,4%), полный - у 52 пациентов (13,7%), неврологическая динамика отсутствовала - у 75 пациентов (19,8%), нарастание неврологического дефицита после оперативного лечение отметили у 4 пациентов (1,1%). Полная коррекция посттравматических деформаций позвоночника достигнута у 292 пациентов (77,0%), у остальных 87 пациентов (23,0%) - частичная. На выраженный вертеброгенный болевой синдром жаловались 32 пациента (8,4%). У 12 пациентов (3,2%) после первичного хирургического лечения развились явления псевдоартроза, потребовавшие повторных операций.
Дулаев А.К., Орлов В.П., Надулич К.А., Теремшонок А.В., Дудаева Н.М.
Военно-медицинская академия им. С.М. Кирова, г. Санкт-Петербург

Основные положения принятой официальной российской медециной тактики лечения различных форм остеохондроза позвоночника.
Консервативное лечение
С целью уменьшения болевых проявлений остеохондроза позвоночника, а также для подавления воспалительных реакций, которые обязательно присутствуют в зоне пораженных позвонков в стадии обострения, назначаются нестероидные противоспалительные средства (НПВС), которые еще называют ненаркотическими анальгетиками. Это очень большая группа лекарственных средств.
Тракционное лечение (лечение вытяжением)
В процессе вытяжения происходит растягивание околопозвоночных тканей, связок, мышц, в результате чего расстояние между отдельными позвонками увеличивается на 1-4 мм (в среднем на 1,5 мм). В случае компрессии нервного корешка или кровеносных сосудов в позвоночном канале грыжей диска или остеофитом вытяжение способствует уменьшению сдавления или его полному устранению, уменьшению отека, нормализации кровообращения. При вытяжении позвоночника происходит также уменьшение внутридискового давления, увеличение межпозвонкового отверстия, уменьшения мышечных контрактур и напряжения мышц.
Существуют различные виды вытяжения: вертикальное или горизонтальное сухое вытяжение, собственным весом по наклонной плоскости, вертикальное или горизонтальное подводное и другие виды. Сила вытяжения варьирует от 2 до 40 кг, а продолжительность от 1 мин до 2 часов. Курс лечения состоит обычно из 10-20 процедур.
Рефлексотерапевтические методы лечения
Рефлексотерапия - это лечебные методы, основанные на раздражении так называемых биологически активных точек: корпоральных (расположенных на теле) и аурикулярных (расположенных на ухе). В народной медицине давно использовались для этой цели раздражающие средства. В настоящее время с этой целью применяются следующие препараты:
- перцовый пластырь;
- горчичники;
- баночный массаж;
- йодная сетка;
- препараты пчелиного и змеиного яда.
Для лечения остеохондрозов широко применяются физиотерапевтические процедуры, они уменьшают боль и отек тканей, улучшают кровообращение, стимулируют мышечную фиксацию. Вид процедуры, ее параметры, длительность воздействия, количество сеансов назначаются в зависимости от стадии заболевания, выраженности болевых ощущений, основных клинических проявлений, индивидуальной непереносимости, возраста. Чаще всего с этой целью используют следующие методы:
- ультрафиолетовое облучение;
- дарсонвализация;
- электрофорез новокаина, эуфиллина, лидазы, препаратов пчелиного яда;
- фонофорез гидрокартизона;
- воздействие магнитного поля;
- ультразвук;
- диадинамичские токи;
- подводный душ;
- массаж;
- радоновые, сульфидные, сероводородные, скипидарные и др. ванны;
- тепловые процедуры;
- грязевые, озокеритовые, парафиновые аппликации.
Успешно применяется сауна, лечебное действие так же оказывают травяные ванны: с отварами плодов каштана, дубовой и еловой коры, с настоями ромашки, шалфея, крапивы, лопуха, душицы, можжевельника, пижмы и другие.
Хирургическое лечение
Если больной в течение трех-четырех месяцев лечится в стационаре, использованы всевозможные способы лечения, а выраженная боль, искривление позвночника не исчезают, то больной должен быть проконсультирован нейрохирургами для решения вопроса о целесообразности проведения операции. Около 1-3% больных из общего числа страдающих остеохондрозом позвоночника подвергаются оперативному лечению.
К абсолютному показанию к операци относится синдром сдавления конского хвоста с выпадением функции чувствительных и двигательных корешков. При этом наступает паралич мышц конечности с ее онемением.
Нейрохирург назначит операцию в том случае, если при выпадении диска или смещении позвонков произойдет сдавление спинного мозга или его сосудов. Вследствие этого развивается нарушение работы кишечника или мочевого пузыря, ограничение движений в руке или ноге.
Относительным показанием к хирургическому вмешательству служит упорная oднo- или двухсторонняя боль, которая не поддается консервативному лечению и лишает человека трудоспособности.Пациенту может быть предложена операция при длительно текущем рецидивирующем остеохондрозе, когда периоды ремиссии короткие, а обострения частые; человек не может трудиться, обеспечить себя и семью из-за болезни, теряет свою квалификацию или специальность.
Хирургическое лечение остеохондроза относится к методам локального воздействия на пораженный сегмент. Операция состоит в удалении части межпозвонкового диска или в удалении грыжи диска с последующим передним или задним спондилодезом (фиксацией позвонков специальной конструкцией). Добраться до грыжи диска сложно, поскольку позвоночный канал сзади закрыт костными структурами: дужками и остистыми отростком. При классическом способе операции делается разрез около 10-12 см и убирается часть костных структур, чтобы обеспечить подход к грыже диска. После такой операции больной нуждается в постельном режиме, иногда в течение месяца. При микрохирургической методике операция проводится через разрез около 2 см. Грыжу удаляют микрохирургическими инструментами, используя специальную аппаратуру. Иногда задние костные структуры при этой методике не трогают. На второй день после операции больной может встать с постели и начинать курс восстановительного лечения. После операции в течение месяца нельзя сидеть и полгода недопустимо поднимать тяжести более 5 кг.
Большой опыт в хирургии остеохондроза зарубежных и отечественных специалистов свидетельствует, что удаление грыжи диска не всегда излечивает пациента полностью. Остеохондроз является заболеванием многофакторной природы, и в болезненный процесс вовлекается весь позвоночник. В ряде случаев операция на одном сегменте способствует дестабилизации остальных звеньев позвоночного столба и ускоряет развитие остеохондроза в соседнем сегменте.
При остеохондрозе поясничного отдела позвоночника I - II стадии иногда применяется дuспункцuонная терапия. Это неоперативный нейрохирургический способ, лечения, который связан с пункцией пораженного диска для введения в него специального препарата (папаuна). Цель диспункционной терапии состоит в дегенерации (разрушении) нервных окончаний самого диска с последующим фиброзированием (замещением фиброзной тканью).
В эксперименте введение препарата внутрь диска сначала разрушает пульпозный хрящ, а большие дозы лекарственного вещества рассасывают и фиброзируют его. Действие лекарства проявляется в первые 6-18 часов. В течение последующих 7-10 дней высвобождаются продукты распада хряща. Фиброзирование разрушенной части происходит в течение 3 лет (восстановительный период).
Папаин не действует на краевые костные разрастания вокруг грыжи диска, рубцово-спаечные процессы, сопутствующие остеохондрозу.
Не подлежат диспункционному лечению больные с грубыми выпадениями диска, сдавлением конского хвоста, отшнуровавшейся грыжей или с выпадением ее в позвоночный канал. Малоэффективен этот вид лечения у лиц пожилого возраста или при фиброзировании диска.
Лечение остеохондроза методом двигательной терапии
При остеохондрозе большую роль в развитии болевых проявлений оказывают блокады отдельных позвоночных сегментов, возникающие из-за того, что организм рефлекторно старается остановить движение в том сочленении позвоночника, где возникает боль. Такая блокада развивается с помощью резкого и длительно существующего напряжения околопозвонковых мышц. Человек, у которого в течение длительного времени существуют позвоночные боли, постепенно учится двигаться с учетом того, что несколько позвоночных двигательных сегментов (ПДС) в его позвоночнике не работают. Постепенно формируется новая привычка к совершению бытовых и рабочих движений (новый двигательный стереотип). Но эта привычка сама по себе неестественна и ненормальна и провоцирует дальнейшее развитие остеохондроза. Для того, чтобы избавить человека от манеры движений, провоцирующей обострения остеохондроза, разрушить болезненный стереотип движения, применяется лечебная гимнастика.
Лечебную физкультуру (ЛФК) назначают в подострой стадии заболевания с целью укрепления мышечного корсета и гибкости позвоночника. В острой стадии применяют дыхательную гимнастику, упражнения, расслабляющие спазмированные мышцы. Нагрузка должна возрастать постепенно. Начинается комплекс ЛФК с пассивных движений, затем присоединяются изометрические упражнения и в завершение курса занятий - активные движения с нагрузкой.
ЛФК позволит преодолеть гиподинамию, которая также вредна для позвоночника, как и чрезмерные нагрузки. Дозированная гимнастика в ходе курса ЛФК улучшает кровообращение в мышцах конечностей, создавая мышечный корсет, поддерживающий позвоночник. Осторожность и правильное воздействие физической нагрузки на мышечно-связочный аппарат позвоночного столба в сочетании с исключением болезненных движений дает заметный результат.
Лечебная гимнастика при остеохондрозе позвоночника должна проводиться при условии отсутствия болей. В противном случае развивается "феномен обкрадывания", когда вместо работы мышц тех сегментов тела, где были болезненные проявления, работу на себя берут неповрежденные; в результате еще большей тренировке подвергаются здоровые мышечные группы, то есть "слабое" обкрадывается "сильным", а "больное" - "здоровым".

- Показания к операции на позвоночнике
- Основные виды операций
- Малоинвазивные методики
- Осложнения после хирургического вмешательства
- Виды операций при разных патологиях позвоночника
- Задачи и основные правила реабилитации
- Реабилитационные мероприятия
- Сроки восстановления
- Самое важное
- Видео по теме
Современные люди ведут преимущественно пассивный образ жизни, это связано с особенностями работы. Поэтому большинство из них страдают от заболеваний позвоночника. К наиболее распространенным патологиям относят остеохондроз, межпозвонковые грыжи, сколиоз, травмы позвоночного столба и т. д. Однако далеко не все больные спешат к врачу при появлении первых симптомов недуга. Они предпочитают терпеть боль, тем самым усугубляя проблему. Многие из них доводят до того, что заболевание можно вылечить только с помощью операции.
Существует большое количество хирургических методик, которые помогают избавиться даже от заболеваний тяжелой степени. Операции на позвоночнике считаются достаточно сложными и рискованными, поэтому важно обратиться к квалифицированному специалисту, соблюдать его рекомендации после процедуры, чтобы ускорить восстановление и избежать опасных осложнений. Кроме того, существуют инновационные малоинвазивные операции, которые помогают решить проблему с минимальным риском для пациента.
Показания к операции на позвоночнике
При отсутствии терапии патологии позвоночного столба провоцируют постоянные боли в спине, снижают качество жизни, вызывают тяжелые последствия, вплоть до инвалидизации. Чтобы избежать этого, лечение нужно начинать как можно раньше.
Операция на позвоночнике необходима в следующих случаях:
- Защемление спинного мозга или нервных пучков позвонками, наличие неврологических расстройств (онемение конечностей, нарушение подвижности) или повышенный риск подобных состояний. Обычно такими симптомами проявляется сужение позвоночного канала, межпозвоночные грыжи.
- Сколиоз, при котором угол деформации превышает 40°.
- Быстро прогрессирующее искривление позвоночного столба, при котором нарушается работа внутренних органов.
- Деформации, которые ухудшают внешний вид человека (при желании пациента), например, горб.
- Опухоль или киста позвоночника, наличие новообразований в спинном мозге, его оболочках, прорастание их в сосуды, нервы, окружающие ткани.
- Тяжелые травмы позвоночного столба, например, компрессионный перелом.
- Повышение подвижности позвонков на определенном участке, нарушение нормального соотношения между ними.
- Сильная боль в спине, которую не удается купировать консервативными методами.
- Консервативное лечение не дает эффекта в течение полугода.
- Нарушается функциональность органов малого таза.
- Синдром конского хвоста (боль в спине и ногах, онемение паха, потеря контроля над мочеиспусканием, дефекацией и т. д.).
- Грыжа диска с секвестрацией (полное выпадение ядра диска, защемление им спинного мозга и нервных пучков).
Решение о выборе метода хирургического вмешательства принимает врач с учетом возможностей клиники, показаний и желания пациента.
Основные виды операций
Современные врачи используют разные хирургические методики во время лечения болезней позвоночника. Во время вмешательства применяют разные виды доступа до пораженного позвонка. Раньше это можно было сделать только с помощью открытого доступа. Сейчас в зависимости от локализации оперируемого участка, используют следующие виды доступа:
- Задний – кожу разрезают со спины.
- Боковой – используется только во время лечения шейного отдела. Хирург делает разрез с правой или левой части шеи.
- Передний – к пораженному участку добираются через брюшное пространство. Этот вид доступа применяется при лечении поясничного отдела.
Решение о выборе вида доступа принимает хирург с учетом размещения поврежденных позвонков, степени тяжести патологии, индивидуальных особенностей организма пациента.
Чаще всего хирургическое лечение патологий позвоночного столба проводят с применением следующих методик:
- Дискэктомия – это хирургическая процедура, во время которой врач удаляет часть межпозвонкового диска, выходящего за пределы позвоночного столба. Ее назначают при протрузии или грыже диска. После операции удается освободить нервные пучки, которые сжимает хрящ, устранить воспалительный процесс, отечность, боль в спине, онемение ног, восстановить их подвижность.
- Ламинэктомия – оперативное вмешательство по удалению пластинки позвонка, которая находится над спинным мозгом. Процедура помогает избавить от компрессии поврежденный нервный пучок, как следствие, улучшается приток крови к нему, исчезает отек, ослабляется боль.
- Спондилодез – это стабилизирующая операция, направленная на обездвиживание рядом находящихся позвонков и их соединение. За счет фиксации специальными конструкциями пораженный участок стабилизируется, снижается риск травм спинного мозга. Операцию назначают при травмах, дегенеративных и дистрофических изменениях позвонков, их дисков, деформации, сужении позвоночного канала.
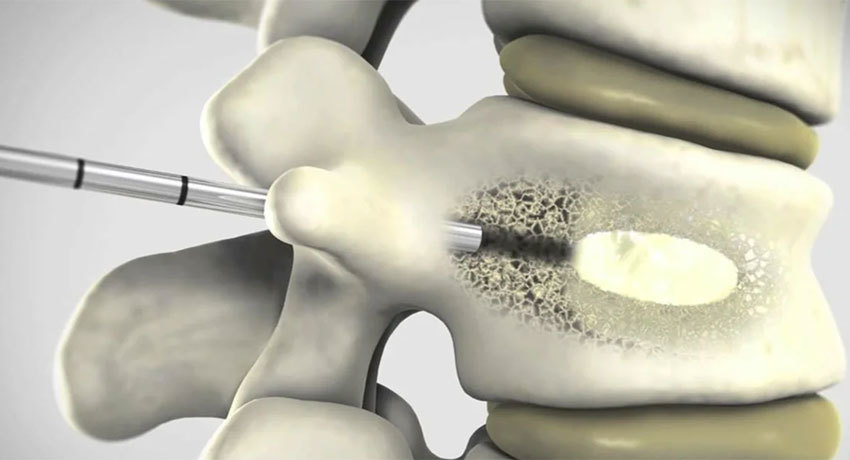
- Вертебропластика – это малоинвазивная процедура, которая позволяет стабилизировать определенные компоненты позвоночника. Во время вмешательства врач вводит в тело позвонка или мелкие кости полиметилметакрилат (костный цемент). Инъекция совершается через кожу специальной иглой, поэтому операция является малоинвазивной. Вертебропластика показана при компрессионных травмах, остеопорозе, опухолях.
При вышеописанных операциях применяется общий наркоз, поэтому боли во время манипуляций пациент не почувствует. Вертебропластика относится к малоинвазивным процедурам, поэтому проводится под местной анестезией.
Чтобы получить качественное хирургическое лечение, обращайтесь в крупные медицинские центры с хорошей репутацией. Обращайте внимание на отзывы пациентов, уровень сервиса, квалификацию врачей, наличие современного оборудования.
Малоинвазивные методики
Малоинвазивные операции являются более безопасными для пациентов. Подобные процедуры проводят через маленький разрез, мягкие ткани не так травмируются, как при стандартном хирургическом вмешательстве. Снижаются кровопотери, уходит меньше времени на восстановление.
Во время лечения заболеваний позвоночника применяются следующие современные методики:
- Л азерное лечение (вапоризация) применяется при протрузиях и грыже диска на начальной стадии. Во время процедуры в диск вводят иглу, через которую проходит лазерный луч. Под воздействием излучения внутренняя часть диска как будто выпаривается. Как следствие, выпячивание уменьшается, ослабляется давление на нервные пучки спинного мозга. Операция проводится через маленький прокол, она длится не более 60 минут, вероятность осложнений минимальна, больной быстрее восстанавливается.
- Нуклеопластика – в диск между позвонками вводится проводник, который разрушает внутренний его участок. Процедура показана при наличии протрузий или небольших грыжевых выпячиваний. В качестве проводника применяют холодную плазму, электрод или химопапаин (вещество с ферментативными свойствами). Под их воздействием внутренняя часть пульпозного ядра диска разрушается и выпячивание втягивается назад. Это краткосрочная процедура, во время которой применяется местная анестезия. Однако после нуклеопластики существует вероятность рецидивов.
- Перкутанная дискэктомия – эту операцию проводят через маленький разрез, в который вводят специальный инструмент, с его помощью удаляется иссеченная ткань диска.
Если врачи не могут понять, почему у пациента болит позвоночник, то ему назначают эпидуроскопию. Лечебно-диагностическую процедуру выполняют также при возникновении болевого синдрома после открытой операции. Она позволяет исследовать позвоночный канал. Во время эпидуроскопии врач делает маленький разрез, через который вводит эндоскоп. Процедура проводится под контролем рентгена. А на мониторе появляется контрастное изображение, которое позволяет тщательно исследовать позвоночный канал.
С помощью эпидуроскопии можно выявить спайки, омертвевшие участки, воспалительные процессы, фиброз и стеноз. Эта процедура малоинвазивная, поэтому проводится под местной анестезией. Плюс в том, что после диагностики можно сразу приступить к лечению. Например, ввести противовоспалительные средства, остановить кровотечение, рассечь соединительнотканные сращения щипцами или холодным лазером и т. д.
Отдельно хотелось бы выделить эндоскопические операции, которые все чаще применяются при лечении позвоночника. Во время процедуры используется специальная эндоскопическая аппаратура. Манипуляции выполняются через 3 маленьких отверстия в коже (до 1 см), в которые вводят инструменты. Операция проходит под контролем рентгена, поэтому хирург контролирует движения инструментов.
Чаще всего, эндоскопические операции проводят при грыже диска и других патологиях, которые сопровождаются разрушением межпозвонковых дисков.
Плюсы эндоскопический хирургии:
- Отсутствуют обширные травмы мягких тканей, как при стандартной открытой операции.
- Пациент восстанавливается через 2 – 4 дня.
- Находиться в стационаре нужно не дольше 3 суток.
Кроме того, после эндоскопии снижается риск анестезиологических и постоперационных осложнений.

Намного чаще в позвонках встречаются метастазы рака, находящегося в других органах. Позвоночный столб — наиболее частое место локализации метастатических очагов. У 12–20% онкологических больных на момент установления диагноза уже имеются вторичные очаги в позвоночнике.
Типы злокачественных опухолей позвоночника
В позвоночном столбе встречаются разные типы первичных злокачественных опухолей, и они требуют разных подходов к лечению:
- Остеосаркома — злокачественная опухоль костной ткани. Чаще всего встречается в бедренной кости и костях голени, иногда поражает позвонки.
- Хондросаркома — опухоль из хрящевой ткани. В позвоночном столбе встречается редко.
- Множественная миелома — заболевание, которое поражает плазматические клетки и может развиваться в красном костном мозге в телах позвонков. Опухоль постепенно прорастает в костную ткань и разрушает ее.
- Лимфомы — опухоли из лимфоидной ткани. В качестве первичного поражения позвоночного столба встречаются редко.
- Хордома — редкое новообразование. В позвоночнике чаще всего локализуется в области крестца.
- Саркома Юинга — злокачественная опухоль костей, которая составляет менее 1% от всех онкологических заболеваний у детей, у взрослых встречается еще реже.
- Гигантоклеточная опухоль (ГКО) — пограничное новообразование. Оно может вести себя как доброкачественная или злокачественная опухоль. ГКО поражают позвоночник в 5–10% случаев.
Помимо злокачественных опухолей, в позвоночнике встречаются доброкачественные новообразования (остеохондрома, эозинофильная гранулема, остеобластома и др.), а также кисты и другие образования, напоминающие опухоли. В клинике Медицина 24/7 можно пройти комплексное обследование на современном оборудовании, получить точный диагноз и проконсультироваться с ведущими , которые порекомендуют оптимальную тактику лечения.
Принципы лечения злокачественных новообразований позвоночника
При злокачественных опухолях позвоночника прибегают к различным видам хирургических вмешательств, проводят курсы лучевой терапии, химиотерапии. В зависимости от типа и характеристик новообразования, могут быть назначены современные таргетные препараты, иммунопрепараты.
Наиболее радикальное хирургическое вмешательство при злокачественных новообразованиях позвонков — широкая резекция, удаление опухоли с захватом некоторого количества окружающей здоровой ткани. Если такую операцию выполнить не получается, прибегают к кюретажу — выскабливанию новообразования с сохранением окружающей неизмененной кости. После этого в теле позвонка остается полость, и высока вероятность сохранения опухолевых клеток, которые в будущем приведут к рецидиву. Эти проблемы решают двумя способами:
- Криохирургия (криотерапия): на стенки полости, оставшейся на месте опухоли, воздействуют очень низкой температурой. За счет этого оставшиеся опухолевые клетки погибают. В дальнейшем полость заполняют специальным цементом или костным трансплантатом.
- Применение костного цемента. Обычно используют полиметилметакрилат (ПММА). Изначально он имеет вид жидкости, а внутри позвонка затвердевает и становится прочным. Процесс затвердевания сопровождается повышением температуры, которое уничтожает опухолевые клетки.
Остеосаркомы составляют 3–14% от всех злокачественных опухолей позвоночного столба. Лечение начинают с курса химиотерапии. Затем выполняют радикальную операцию. В случаях, когда есть риск, что опухоль удалена не полностью, после хирургического вмешательства проводят курс лучевой терапии.
Данных о прогнозе выживаемости после лечения остеосаркомы позвоночника недостаточно, так как эти злокачественные опухоли встречаются редко. В целом прогноз неблагоприятный, обычно больные быстро погибают. Так, в одном исследовании с участием 22 пациентов средняя выживаемость составила 23 месяца. К неблагоприятным прогностическим факторам относят:
- большие размеры опухоли;
- наличие метастазов на момент установления диагноза;
- недостаточно радикальное хирургическое вмешательство.
Оставьте свой номер телефона
Хондросаркомы составляют 7–12% от всех злокачественных опухолей позвоночника. Эти новообразования обладают очень низкой чувствительностью к химиопрепаратам и лучевой терапии. Единственный эффективный метод лечения — операция, во время которой нужно удалить всю опухолевую ткань. При локализации опухоли в позвоночнике это очень сложная, зачастую неосуществимая задача. В некоторых исследованиях сообщалось о хороших результатах хирургического лечения в сочетании с протонной терапией.
На прогноз сильно влияет степень дифференцировки опухолевых клеток. Чем она ниже, тем более высока степень злокачественности, и заболевание сильнее прогрессирует. Средняя продолжительность жизни пациентов составляет 6 лет.
При ГКО чаще всего прибегают к экскохлеации — вылущиванию злокачественной опухоли в пределах здоровой ткани. Образовавшийся дефект заполняют костным трансплантатом или цементом.
В ряде случаев прибегают к эмболизации как к самостоятельному или дополняющему хирургическое вмешательство методу лечения. Во время этой процедуры в кровеносный сосуд, питающий опухоль, заводят тонкую трубку (катетер) и вводят через него эмболизирующий препарат. Он нарушает приток крови к новообразованию, тем самым лишая его кислорода и вызывая гибель опухолевых клеток.
Лечение множественной миеломы
Если множественная миелома протекает бессимптомно, лечение может не потребоваться. Врач лишь назначит периодические контрольные осмотры, лабораторные анализы, которые помогают своевременно выявить прогрессирование заболевания.
При симптомных множественных миеломах выполняют трансплантацию красного костного мозга, если пациент является подходящим кандидатом для данной процедуры. Ее дополняют курсами химиотерапии, таргетной терапии, иммунопрепаратов, кортикостероидов.
Если трансплантация красного костного мозга противопоказана, проводят лечение противоопухолевыми препаратами.
Основные методы лечения лимфом — химиотерапия в соответствии с определенными схемами, лучевая терапия. Также применяется Ритуксимаб и другие таргетные препараты.
Оставьте свой номер телефона
Хордома — наиболее распространенная первичная злокачественная опухоль позвоночника, на нее приходится около 20% всех случаев. Чаще всего она локализуется в области крестца и основания черепа.
Основной метод лечения хордом позвоночного столба — радикальное хирургическое вмешательство. Некоторые клинические исследования показали, что более выраженного результата удается достичь с помощью сочетания хирургического вмешательства и протонной терапии. Риск метастазирования при данном заболевании высок — он составляет от 10 до 27%. Тем не менее, пациенты чаще всего погибают не от метастазов, а от локального рецидива. Пятилетняя выживаемость составляет 45–75%.
Саркома Юинга первично поражает позвоночный столб в 8% случаев. Чаще всего она развивается в других костях и метастазирует в позвоночник. У некоторых пациентов возможно хирургическое лечение — показания к нему определяют индивидуально. Также применяют лучевую терапию, химиотерапию. того, что эта злокачественная опухоль редко развивается в позвоночнике, в настоящее время нет обширной статистики по прогнозу для пациентов. В одном исследовании с участием 33 больных показатель пятилетней выживаемости составил 48%. Определяющие факторы, влияющие на прогноз — размеры опухоли и наличие метастазов.
До 90% злокачественных новообразований, выявленных в позвоночном столбе, являются метастазами злокачественных опухолей, расположенных в других органах. Чаще всего в позвоночник метастазирует рак молочной железы, легкого, простаты, почек, тракта, щитовидной железы.
Тактика лечения подбирается в соответствии с системой NOMS:
- N (Neurologic) — наличие сдавления спинного мозга и неврологических нарушений;
- O (Oncologic) — чувствительность злокачественной опухоли к лучевой терапии;
- M (Mechanical) — механическая стабильность позвоночного столба, оцененная по шкале нестабильности SINS;
- S (Systemic) — общее состояние пациента, его способность перенести хирургическое вмешательство.
Оставьте свой номер телефона
В зависимости от конкретной клинической ситуации, схема лечения пациента с метастазами в позвоночном столбе может включать разные методики:
- Лучевая терапия зачастую является основным методом лечения. Применяют как классическое внешнее облучение (cEBRT), так и стереотаксическую радиохирургию (SBS).
- Медикаментозное лечение включает химиотерапию, кортикостероиды (помогают уменьшить размеры опухоли, воспаление и боль), обезболивающие средства (НПВС или опиоиды, в зависимости от интенсивности болей), препараты, укрепляющие костную ткань (например, бифосфонаты).
- Аблационные техники применяют для борьбы с болевым синдромом, вызванным сдавлением спинного мозга и нервных корешков. Прибегают к радиочастотной аблации, криоаблации.
- Вертебропластика и кифопластика — малоинвазивные вмешательства. Во время вертебропластики в разрушенный позвонок вводят иглу и заполняют его костным цементом. Во время кифопластики в позвонок сначала вводят специальный баллон и раздувают его изнутри, чтобы восстановить нормальную высоту позвонка, и после этого применяют цемент.
- Эмболизация артерий, питающих опухоль.
- Открытые хирургические вмешательства предполагают стабилизацию позвоночного столба, резекцию опухолевых очагов, декомпрессию — устранение сдавления спинного мозга и нервных корешков. Обычно пациенты с метастатическим раком плохо переносят такие операции, у них высок риск осложнений. Открытые хирургические вмешательства целесообразны в случаях, когда ожидаемая продолжительность жизни пациента составляет более 3 месяцев, и имеются выраженные неврологические расстройства, сильное сдавление спинного мозга.
В клинике Медицина 24/7 лечение первичных и метастатических опухолей позвоночника проводится на уровне передовых онкологических центров мира. У нас пациентов принимают ведущие врачи, применяются все классы противоопухолевых препаратов последних поколений, выполняются хирургические вмешательства любой сложности, включая малоинвазивную вертебропластику и кифопластику. Операции проводят опытные хирурги-онкологи, нейрохирурги. Свяжитесь с нами, чтобы узнать подробности и записаться на консультацию к врачу.
Читайте также:






