При ударе головой может быть смещение позвонков
Определение
Смещение шейного отдела позвоночника – это нарушение расположения позвонков относительно позвоночного столба. Это приводит к сужению межпозвоночного канала и защемлению нервных окончаний. Возникают резкие боли, ограничение движения и нарушения работы соседних органов.
Эту патологию делят на пять степеней тяжести в зависимости от величины смещения. Первая, самая лёгкая, может себя не проявлять никакими острыми ощущениями, кроме слабой боли и дискомфорта в области шеи. Вторая характеризуется немного большей болезненностью. Третья и четвёртая влияет на весь организм и приводит к тяжёлым нарушениям в виде сильной боли, изменения кровотока и патологических образований в соседних органах. Последняя степень вызывает паралич.
Курс реабилитации
Полностью избавиться от последствий смещения позвонков в короткие сроки невозможно. Потребуется 1-2 года для полного восстановления организма. Но последствия, которые возникают после смещения позвонков, предугадать невозможно. У каждого организма возможна индивидуальная реакция на это тяжелое заболевание. Все последствия напрямую зависят от того, как сильно сжался во время травмы спинной мозг.
При нарушении в области шейных позвонков возможно нарушение снабжения головы и мозга кровью. Травма пагубно влияет на ЦНС. Также возможны заболевания глаз, вплоть до косоглазия и слепоты, заболевания ушей, защемление лицевых нервов и мышц, паралич части лица. Данное повреждение может привести к потере слуха. Если был сильный удар в нижней части шеи, смещение могло задеть щитовидную железу. В этом случае возможны прогрессирующие болезни щитовидной железы.
Чем раньше больной обратится к врачу, тем быстрее будет найдено лечение смещения шейных позвонков. При правильной диагностике травматолог находит причину смещения и обследует близлежащие органы и системы, которые могли пострадать впоследствии удара или механического воздействия.
Причины
Позвонки в области шеи очень подвижны и легко повреждаются. Их травма часто происходит ещё при рождении или до полугодовалого возраста, когда скелет у ребёнка ещё не достаточно окреп.
Не редки случаи повреждений у детей более старшего возраста. Мало кто из родителей знает, что даже самая лёгкая оплеуха приводит к смещению шейных позвонков, что в будущем будет портить ребёнку всю жизнь.
Причинами смещения могут быть:
- проявления остеохондроза;
- протрузия межпозвонковых дисков;
- артрит;
- хирургическая операция на позвоночнике;
- травма в области шеи.
Шейный отдел включает в себя семь позвонков. Их строение отличается от строения позвонков других отделов, благодаря чему обеспечивается хорошая подвижность шеи.
Особенности строения шейных позвонков, отличающие их от других, следующие: размер тела меньше, форма овальная, вытянутая, в поперечных отростках имеют отверстия, треугольное отверстие больше по диаметру.
Шейный отдел является самым уязвимым местом позвоночника. Позвонки могут сойти с места при длительном напряжении или нахождении в неудобном положении, при спазматических сокращениях мышц или пребывании на сквозняке. Иногда смещение позвонков шейного отдела случается во сне, из-за неудобной подушки.
Особенности смещения
Атлант – первый позвонок, расположенный под черепной коробкой. Он является поворотной опорой, именно благодаря Атланту человек может двигать шеей. В результате смещения этого позвонка сдавливаются позвоночные артерии, которые отвечают за снабжение кровью и кислородом головного мозга. Смещение позвонка провоцирует развитие атеросклероза, спазм подзатылочных мышц, повышение внутричерепного давления, если из-за сдвига нарушается венозный отток.
Этот позвонок располагается под сосцевидным отростком черепа на уровне мочки уха. Если есть смещение, то при пальпировании ощущается выступ, при надавливании на который появляется боль. Если сдвиг вправо, наблюдается гипотония, так как пережимается артерия. У больного наблюдается головокружение, быстрая утомляемость, ранний склероз, плохая память, шумы в голове. Если смещение вправо, то часто появляется гипертония, головная боль и тошнота, при смещении влево – гипотония и слабость.
Он располагается на 1,5 см ниже второго, при его смещении страдает горло и нервная система. Человек чувствует першение и ком в горле, страдает от частых ларингитов, бессонницы, нервных расстройств.
Находится на один палец ниже третьего. Область его воздействия – воротниковая зона спины. Основные симптомы смещения связаны с дискомфортными ощущениями в этой части тела: жжение, боль, покалывание.
Корешок позвонка иннервирует плечо и плечевые суставы. При сдвиге этого позвонка в большинстве случаев возникают заболевания шейно-плечевой области: миозит, шейный радикулит, шейный спондилез, плечелопаточный периартроз.
Позвонок и его корешки иннервируют локтевые суставы, нижнюю часть плеча, бронхи и трахею. При коррекции положения шестого позвонка также можно облегчить состояние при бронхиальных астмах, аллергиях и хронических бронхитах.
Сдвиг позвонка может произойти вправо, влево, назад и вперед. Часто происходит смещение во время сна, особенно, если человек привык спать на животе. Сдвиг вперед может вызвать проблемы с щитовидной железой.
Узнать больше полезной информации о физиологических и анатомических особенностях и спины можно в разделе о стронии позвоночника человека.
Рекомендуем познакомиться с признаками, симптомами, последствиями и методами лечения нестабильности шейного отдела позвоночника.
Симптомы и признаки
Симптомы патологии зависят от того, какой из позвонков сошёл с места. Но есть и общие признаки. Это головная боль и развитие хронических заболеваний соседних органов. Человек становится раздражительным, быстро устаёт и плохо спит.
Каждый позвонок отвечает за определённый участок тела. Поэтому смещение каждого отдельного позвонка из шейного отдела имеет свои характерные последствия, зависящие от степени тяжести:
- Смещение первого позвонка приводит к повышенному АД, сильным головным болям и головокружениям.
- При патологии второго позвонка страдают глаза и уши, в них происходят нарушения и ощущаются боли.
- Третий позвонок отвечает за нервную систему, и его нарушение вызывает неврит и невралгию.
- При смещении четвёртого позвонка есть риск потерять слух, у больного повышается температура и возникают воспаления слизистых.
- Область пятого позвонка отвечает за горло, и в результате его смещения в этом месте происходят негативные изменения – воспаления, потеря голоса, патология голосовых связок.
- Патология шестого позвонка вызывает боль и онемение рук, а также потерю эластичности затылочных мышц.
- Седьмой позвонок, сдвигаясь с места, вызывает частые простудные заболевания и нарушения функции щитовидной железы.
От благосостояния шейных позвонков зависит всё самочувствие человека. Их малейшее смещение сдавливает спинной мозг, и это приводит к тяжёлым патологиям.
Чем опасно смещение шейных позвонков?
Самая главная опасность смещения – непредсказуемые последствия. Это патологические состояние приводит к сильному сдавливанию межпозвоночных дисков и появлению межпозвоночной грыжи. При значительном сдвиге ущемляются нервные окончания, сужается спинномозговой канал, а в зависимости от расположения позвонка могут возникать различные недомогания и заболевания.
Смещение первого шейного позвонка может спровоцировать головокружение, амнезию, нервные срывы, мигрени, повышение артериального давления и хроническую усталость. Сдвиг второго шейного позвонка приводит к заболеваниям глаз, косоглазию, глухоте, слепоте, ушным болям и обморокам. Патология третьего позвонка часто приводит к невриту, экземе и невралгии. Проблемы с четвертым позвонком провоцируют сенную лихорадку, потерю слуха, катар. Из-за смещения пятого позвонка возникает хрипота, ларингит, околоминдалевидный абсцесс. Последствия сдвига шестого позвонка: боли в руках, ригидность затылочных мышц, круп, коклюш, тонзиллит. После смещения седьмого позвонка может появиться простуда, бурсит и болезни щитовидной железы.
Если не лечить смещение, приобретенная патология может привести к большим проблемам со здоровьем, а болевые ощущения приведут к ограничениям в профессиональной, спортивной и бытовой сфере.
Диагностика
Диагностические мероприятия направлены на выявление смещения позвонков шейного отдела и определение правильного лечения. Выявляют степень тяжести патологии, причину возникновения и наличие защемлений нервов. Для этого назначают следующие мероприятия:
- пальпация;
- рентген шейного отдела;
- компьютерная томография;
- МРТ;
- рентгенография с определением функциональных способностей.
При возникновении боли в области шеи необходимо обратиться к врачу-ортопеду. Чем раньше будет поставлен диагноз, тем больше шансов избежать осложнений.
Клиническая картина
По статистике, 75% населения планеты испытывают боли, хруст в шейном отделе позвоночника. Но обращаться к специалисту пациенты не спешат, аргументируя боль сидячей работой, малоподвижностью и усталостью. Прогрессирующие проблемы с позвонками приводят к нарушениям костей, работы ЦНС (центральной нервной системы), а впоследствии – парализации части либо всего организма.
Симптоматика при смещении шейных позвонков является четко выраженной. Наиболее распространенными симптомами при смещении шейных позвонков являются:
- ежедневная неугасающая головная боль, перерастающая в мигрень;
- сонливость и вялость;
- боль в шее, области ключиц, иногда боль отдает в грудную клетку;
- проблемы с нервной системой (нервозность, ежедневные резкие перепады настроения).
При данной симптоматике нужно немедленно обратиться к врачу. Симптомы повреждения шейных позвонков могут проявиться не сразу, а через несколько дней, недель или даже лет. Болезнь может быть следствием давно забытой травмы или иных механических повреждений позвоночника.
Причиной смещения шейных позвонков является врожденная хрупкость или слабость костей ребенка. При пребывании в неудобном, неестественном, приносящем дискомфорт положении может диагностироваться небольшая деформация положения позвонков шейного отдела позвоночника. Наиболее частой причиной смещения позвонков шейного отдела является остеохондроз. Он присущ людям пожилого возраста, а также бывает при гипоактивном образе жизни.
Не стоит путать смещение позвонков шейного отдела со сколиозом или остеохондрозом. При этих двух заболеваниях деформация происходит с несколькими отделами позвоночника либо с одним отделом. Для смещения характерно изменение положения 1 или 2 позвонков, оно имеет локальный характер.
Смещение позвонков в шейном отделе может произойти в любом направлении. Это зависит от механического воздействия, которое стало причиной рассматриваемого явления. Незначительные смещения в шейном отделе позвоночника называются гипермобильностью, то есть повышенной подвижностью позвонков. Это бывает в детском возрасте. Со временем такое свойство позвонков пропадает.
Причины смещения 1 шейного позвонка – родовая травма, а второй кости позвоночного столба – шейный остеохондроз. У новорожденного ребенка последствия родовой травмы можно устранить полностью и без осложнений.
Диагностировать смещение шейных позвонков может травматолог или ортопед. После пальпации и обнаружения болевых ощущений в шее врач назначает рентгенографию шеи в движении. Пациенту могут назначить МРТ (магнитно-резонансная томография) или КТ (компьютерная томография). С помощью данного обследования врач локализует пораженную часть отдела позвоночника, обозначает степень и характер смещения, устанавливает его причины. По данным рентгена и других обследований травматолог назначает лечение.
Лечение
Данная патология лечится разными способами в зависимости от тяжести и возникших осложнений. Для этого применяют медикаментозную терапию или операцию. При патологии лёгкой степени достаточно выполнения специальных упражнений. Хороший эффект даёт физиотерапия и массаж. Неплохо себя зарекомендовал метод иглоукалывания, воздействующий на нервную систему.
Во многих случаях наряду с лечением позвоночника назначают мероприятия, направленные на устранение причин заболевания.
После постановки диагноза врач-травматолог проводит манипуляции для вправления позвонка на место. Затем больному надевают специальный шейный корсет, фиксирующий шею в правильном положении. После этого назначают дальнейшее лечение.
Из медикаментозных препаратов назначаются обезболивающие и противовоспалительные препараты. Также прописывают лекарства, расслабляющие мышечные спазмы.
При сильных болях врач назначает новокаиновую блокаду, заключающуюся в обкалывании большой дозы новокаина вокруг пораженного места.
Проводить медикаментозное лечение необходимо под врачебным присмотром. Самолечение в таких случаях недопустимо. Ошибки могут привести к возникновению инвалидности и даже параличу.
Если смещение произошло в результате серьёзной травмы и мануальное вправление невозможно, назначается хирургическая операция. Также она необходима при врождённых патологиях или возникновении осложнений в виде кисты.
Операция на позвоночнике достаточно сложная и требует длительного восстановления. Поэтому медики прибегают к ней в исключительных случаях.
Лечебная гимнастика проводится для профилактики и в период реабилитации. Она является хорошим методом, позволяющим восстановить подвижность шейного отдела позвоночника. Благоприятно воздействуя на мышцы, гимнастика способствует укреплению скелета, улучшению кровообращения и подвижности шейного отдела.
Гимнастику необходимо выполнять плавно, без резких движений, чтобы не повредить ослабленные позвонки. Вот несколько полезных упражнений:
- Встать стоя или сесть на стул. Вдыхая — поднимать голову, выдыхая — опускать вниз, касаясь подбородком груди. Голову не запрокидывать. Проводить 10 раз.
- В том же положении медленно повернуть голову вправо, затем влево. Сделать по 5 раз.
- Не меняя положения, наклонять голову на бок, пытаясь достать ухом до плеча. Сделать по 5 раз к каждому плечу.
- В исходном положении пытаться наклонить голову максимально вниз, затем выпрямиться. Выполнить 5 раз.
- В течение 10 минут давить ладонью на лоб, сопротивляясь головой. Стараться, чтоб голова оставалась неподвижной. Сделать трижды.
- Провести упражнения, аналогичные №5, но ладонь положить на височную область. Сначала на один висок, затем на другой, а потом на затылок. Каждое упражнение по три раза.
Проводится гимнастика ежедневно. Во время нее спина должна быть ровная. В случае появления боли, комплекс надо прекратить и сообщить об этом врачу.
Стандартное лечение cмещенных шейных позвонков
Использование переменного тока, ультразвука, магнитного поля или лазера.
На проблемные области оказывается воздействие с помощью рук.
На позвонки оказывается воздействие с помощью специальных средств, например, игл.
При болях назначается медикаментозное лечение, направленное на устранение неприятных ощущений и спазмов.
Врач может назначить непродолжительное ношение корсета (длительное использование приводит к ослаблению мышц спины).
Оно помогает добиться разряжения межпозвоночных дисков и предотвратит дегенерацию и разрушение тканей.
На определенных стадиях лечения врач может назначить радоновые, сероводородные и скипидарные ванны, парафинолечение, грязи, водолечение, другие тепловые процедуры.
Чтобы избавиться от сильной боли, можно воспользоваться эффективнм лечебным пластырем.
Рекомендуем обратить внимание на корсеты для осанки: магнитные и пояснично-крестцовые.
Профилактика
Чтобы избежать проблем с шейным отделом и с позвоночником, надо избегать тяжёлых физических нагрузок. Во время работы или отдыха необходимо обеспечить правильное положение тела, чтобы позвоночнику было комфортно. В ночное время нужно отдыхать на удобной постели. Подушка не должна быть слишком мягкой или слишком жёсткой.
Полезно каждый день делать утреннюю гимнастику. В неё включать упражнения, подтягивающие мышцы спины и шеи. Правильное питание также имеет немаловажную роль. Из рациона надо исключить слишком солёную пищу. Включить фрукты, свежие овощи, белки.
Смещение позвонков необходимо лечить. Обращаться нужно к травматологу. Ни в коем случае нельзя заниматься самолечением и пытаться самим их вправить. Ошибка может стоить очень дорого.
Лечение смещения позвонков шейного отдела у детей
Как только период обострения заканчивается, можно обратиться к мануальной терапии, массажу, лечебной физкультуре, то есть методам, которые помогут укрепить позвоночник и мышцы спины.
Один из эффективных методов лечения детей – вертебно-сомато терапия, состоящая из способов рефлексотерапии и мануальных приемов. Такая терапия полностью исключает возможность травмирования, улучшает функции шейных позвонков, мышц спины и внутренних органов.
Повреждение позвоночника и спинного мозга, несомненно, считается наиболее тяжёлым и опасным видом травмы. Основная масса пострадавших – это работоспособное население в возрасте от 17 до 45 лет. При серьёзных травмах позвоночника, особенно, переломах шейного отдела, последствия, как правило, весьма печальные. В большинстве случаев отмечается высокий процент смертности или тяжёлая инвалидность.
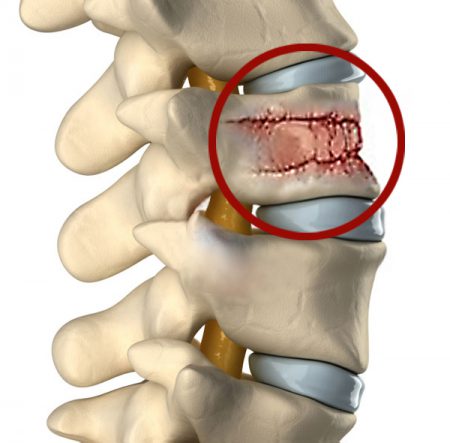
При ушибах позвоночника, когда не задет спинной мозг, обычно наблюдается полное выздоровление без каких-либо ощутимых последствий.
Как классифицируют повреждение позвоночника?
Согласно общепринятой классификации травм повреждения позвоночника и спинного мозга бывают либо закрытыми, либо открытыми. При закрытом типе отсутствует целосность кожных покровов. В то же время при открытом варианте повреждение кожи (наличие раны) должно быть обязательно. Кроме того, также существует классификация по характеру закрытых травм позвоночника:
- Ушиб мягких тканей.
- Переломы тел позвонков (оскольчатые, компрессионные, смешанные и др.).
- Травматизация хрящевых дисков, располагающихся между позвонками.
- Переломы отдельных отростков позвонков (суставных, поперечных, остистых).
- Вывихи позвонков (одно- или двусторонние).
- Травматическое смещение позвонков (его ещё называют спондилолистез).
При травме позвоночника и спинного мозга отмечаются неврологические симптомы, которые характерны для сотрясения, ушиба или сдавления нервной системы, располагающейся в позвоночном канале. Вместе с тем также выделяют классификацию по степени тяжести:
- Лёгкая.
- Средняя.
- Тяжёлая.
Согласно статистическим данным, травма шейного отдела позвоночника с серьёзными последствиями наблюдается в 25% случаев. В то же время с повреждением пояснично-крестцового отдела позвоночника (ушиб, вывих, перелом) обращается примерно 50% травмированных людей.
Ушибы
Это наиболее частое следствие травм позвоночника. Они распространены и в быту, и в профессиональной жизни. При правильной и своевременной медицинской помощи прогноз для выздоровления благоприятный, при условии, что не травмирован спинной мозг. В любом случае пострадавшего следует немедленно доставить в медицинское учереждение.

Если нет поражения спинного мозга, то клинические признаки и симптомы ушиба шейного отдела позвоночника не имеют ярко выраженных характерных особенностей. Пострадавший будет жаловаться на боль в шее и задней части головы, припухлость, кровоизлияние (синяки). Кроме того, болезненность усиливается при сгибании, разгибании и поворотах головы.
Последствия от несвоевременного оказания медицинской помощи пострадавшим при травме позвоночника и спинного мозга нередко могут быть трагическими. Их необходимо как можно быстрее доставить в лечебное учреждение.
Типичные симптомы травмы характерны при ушибе грудного отдела позвоночника. При таком виде травматизации не отмечается нарушение анатомической целостности позвонков и спинного мозга. Такая клиническая картина будет наблюдаться для ушиба позвоночника в грудном отделе:
- Локальная боль на месте травмы.
- Припухлость.
- Синяки.
- Некоторая болезненность при дыхании и выполнении движений туловищем.
Если произошла травма позвоночника, то обязательно необходимо обратиться в специализированное медицинское учреждение, даже при отсутствии выраженных клинических симптомов, указывающих на серьёзные повреждения.
Как и в двух предыдущих случаях, для ушиба поясничного отдела позвоночника будут характерны аналогичные клинические признаки и симптомы. Усугублять клиническую картину могут имеющиеся дегенеративно-дистрофические заболевания позвоночного столба (например, остеохондроз, осложнённый радикулитом). При изолированном ушибе позвоночника в пояснично-крестцовом отделе жалобы будут следующие:
- Боль в спине.
- Болезненная припухлость.
- Изменения цвета кожи на месте травмы (вследствие кровоизлияния).
- Усиление болевых ощущений при движении туловищем.
При падении с высоты и приземлении на ноги или ударе головой о поверхность воды (ныряльщики) может развиться компрессионный перелом или ушиб позвоночника.
Диагностика и лечение ушибов позвоночного столба

Наиболее главный момент при диагностике ушиба позвоночника – это не пропустить более серьёзную патологию. Поэтому даже при незначительных жалобах в обязательном порядке необходимо делать рентгенографию. Для более детальной диагностики состояния мышечно-связочного аппарата позвоночного столба рекомендуют проводить такие инструментальные методы исследования, как:
- Ультразвуковое обследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
Выбор оптимального метода лечения ушибов позвоночника определяется характером и тяжестью повреждений, а также выраженностью клинических симптомов. В острый период к больному месту необходимо прикладывать холод (лёд). Рекомендуется придерживаться постельного режима в течение 10 суток.
При умеренном и сильном болевом синдроме при ушибе позвоночника обычно назначают обезболивающие мази. Их эффективность определяется тем, какое действующее вещество входит в состав (гомеопатическое средство, нестероидный противовоспалительный препарат и др.). На сегодняшний день наибольшей популярностью пользуются следующие обезболивающие мази и их аналоги для наружного применения:
- Финалгон.
- Капсикам.
- Никофлекс.
- Апизартрон.
- Випросал.
Спустя несколько дней добавляют к лечению массаж, лечебную физкультуру и физиотерапевтические процедуры (электрофорез, фонофорез, диадинамические токи, магнитотерапия, ультразвук).
Срок выздоровления напрямую зависит от тяжести травмы позвоночника и спинного мозга (ушиб сотрясение, сдавление) и также от соблюдения курса лечения, назначенного лечащим врачом. В среднем для восстановления организма от такой травмы позвоночника, как ушиб необходимо примерно 3–4 недели.
Переломы позвоночника
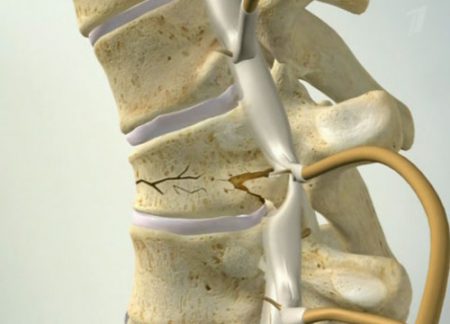
Автомобильные аварии, прямые удары в область спины, падения с высоты, удары о дно водоёма во время ныряния в воду – всё это может привести как к перелому тел позвонков, так и их отростков (остистых, поперечных, суставных).
Изолированное повреждение остистых отростков чаще наблюдается при прямом ударе в область позвоночного столба. В то же время переломы поперечных отростков обычно встречаются при резких разгибательных движениях головы и шеи. С учётом уровня повреждения выделяют следующие виды переломов:
- Шейный отдел.
- Грудной отдел.
- Пояснично-крестцовый отдел.
Нередко переломы остистых, поперечных, суставных отростков позвоночника со смещением имеют последствия для нормального функционирования спинного мозга, приводя к появлению клинических признаков поражения нервной системы и требующих достаточно продолжительного лечения.
Клинические признаки и симптомы повреждений шейного отдела позвоночного столба варьируются от незначительных до крайне тяжёлых. Всё зависит от уровня и характера поражения, травмирования спинного мозга и правильности оказания первой медицинской помощи. Какая клиническая картина будет характерна при переломе шейного отдела:
- Двигательные нарушения со стороны рук и ног (от лёгкого тремора до полного обездвиживания).
- Нарушение кожной чувствительности. В некоторых случаях отмечается лишь некоторое ощущение онемения и покалывания. В других же – наблюдается потеря всех видов чувствительности.
- Выраженные нарушения работы внутренних органов.
- Характерное напряжение мышц шеи и плечевого пояса.
- Серьёзные проблемы с дыханием и с работой сердечно-сосудистой системы (вплоть до их остановки).
Лечение неосложнённых переломов позвонков включает иммобилизацию (обездвиживание) шейного отдела позвоночного столба, которое предусматривает использование специальных ортопедических корсетов в течение месяца. Также назначают различные физиотерапевтические процедуры (электрофорез, фонофорез, лазер, магнитотерапию и др.).
Если отмечается повреждение спинного мозга и периферических нервов смещёнными костными отломками, то рекомендуется экстренное оперативное лечение.
Хирургическое вмешательство должно устранить все препятствия, которые приводят к сдавлению спинного мозга и обеспечить прочную стабилизацию повреждённого участка позвоночника.
Срок выздоровления неосложнённого изолированного перелома остистого или поперечного отростка позвонка, который не имеет последствий для работы спинного мозга, составляет в среднем 3–4 недели.
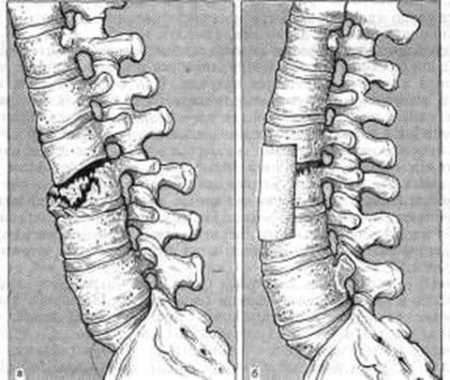
При компрессионных переломах грудного и поясничного отделов позвоночника наблюдается ограничение подвижности туловища. Отмечается болезненность в области груди и поясницы. Мышцы спины будут определённо напряжены. Возможно нарушение дыхания. При повреждении структур спинного мозга будет нарушение кожной чувствительности и движения рук и ног. Будет страдать работа внутренних органов. Зачастую нарушаются процессы мочеиспускания и дефекации.
Лечение компрессионных переломов должно обеспечить быстрое и полное снятие нагрузки с повреждённых отделов позвоночного столба. Для этого пострадавшего укладывают на кушетку с твёрдой основой, головной конец которой приподнимают примерно на полметра. Вытяжение позвоночника происходит за счёт собственной массы тела. Со временем к лечению добавляют:
- Специальный комплекс упражнений по ЛФК.
- Курс массажа.
- Физиопроцедуры (электрофорез, магнитотерапия, лазер и др.).
Как показывает клинический опыт, в ряде случаев оперативное лечение помогает быстрее поднять на ноги больных, существенно уменьшить период постельного режима (в среднем на 4–6 недели), раньше начать заниматься реабилитационной лечебной физкультурой.
Примерно через 2 месяца больному уже разрешается передвигаться, не используя корсет и дополнительные средства опоры в виде костылей или трости. Занимать положение сидя получится только через 3–3,5 месяца. На амбулаторное лечение можно будет перейти где-то 70–80 день после получения травмы.
Учитывая тяжесть травмы, продолжительность восстановительного периода при переломах тел позвонков грудного и поясничного отдела составляет от 4 до 11 месяцев.
К физическому труду пациенты смогут вернуться только спустя 6–21 месяцев. Стоит отметить, что корректировкой основного лечения, курсом восстановительной терапии, реабилитацией и расширением двигательного режима занимается исключительно лечащий врач.
Травма ныряльщика
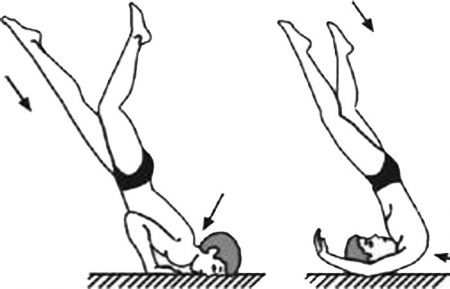
Как правило, когда речь заходит о травме ныряльщика, то имеют в виду перелом шейного отдела позвоночника, возникающий от удара головой о дно озера, речки, ставка, бассейна или любого другого водоёма. По статистике, наиболее часто компрессионный перелом шейного отдела позвоночника возникает на уровне 4–6 позвонков.
Чем сильнее происходит удар головой о дно водоёма, тем серьёзнее повреждения спинного мозга будут наблюдаться.
Нередки случаи развития моментальных параличей сразу после удара (обездвиживание верхних и нижних конечностей). Вполне типичными могут быть потеря сознание и резкое нарушение дыхания и работы сердечно-сосудистой системы, не позволяющие пострадавшему самостоятельно выбраться на берег.
Огромное значение при компрессионном переломе шейного отдела позвоночного столба, полученного в результате удара головой об дно любого водоёма, играет правильное оказание первой медицинской помощи. Какие действия необходимо предпринять в первую очередь:
- При вытаскивании пострадавшего из воды не следует двигать его голову или шею.
- Как можно быстрее вызвать бригаду скорой помощи.
- Уже на берегу пострадавшего расположите на спину. Желательно, чтобы поверхность была ровной и жёсткой.
- Категорически не следует поворачивать и резко двигать голову и шею.
- Чтобы зафиксировать голову в одном положении, можно с обеих сторон подложить валики из свёрнутых вещей.
- Если пострадавший не дышит, нужно выполнить искусственное дыхание.
- Если нет пульса и сердечных сокращений, проводят непрямой массаж сердца.
- Переносить человека с повреждением позвоночного столба можно только на носилках или твёрдом настиле, выполненном из досок, веток и др.
- При самостоятельной транспортировке пострадавшего не давать возможности его голове и шеи двигаться, зафиксировав их обеими руками.
Последствия от перелома шейного отдела позвоночника и травмы спинного мозга обычно крайне неблагоприятные: от тяжёлой инвалидизации пострадавших до мгновенной их смерти. Лечение подобного вида повреждений проводится исключительно хирургическим методом в специализированном нейрохирургическом отделении.
Читайте также:


