При раке жидкость в спине
Жидкость в легких при онкологии – серьёзный и опасный симптом, который требует срочной медицинской помощи. Жидкость при онкологических заболеваниях может скапливаться в грудной клетке человека как в полости плевры (плеврит), так и в тканях лёгкого (отёк лёгких).
Накопление воды в дыхательных органах происходит постепенно и достигает очень большого количества. Это мешает нормальному функционированию лёгких и способствует нарастанию дыхательной недостаточности. Наличие жидкости в органах дыхания при отсутствии лечения может повлечь опасные последствия, и даже стать причиной преждевременной смерти пациента.
- Плеврит и отёк лёгких
- Причины
- Симптомы
- Диагностика
- Лечение
- Видео по теме
- Прогноз
Плеврит и отёк лёгких
Отёк лёгких – что это? Это крайне опасное и трудноизлечимое состояние, которое сопровождается сердечно-сосудистой недостаточностью и отказом органов. Характерные признаки этого заболевания появляются на запущенных поздних стадиях болезни, поэтому лечение чаще всего бывает неэффективным. При помощи интенсивной терапии временно облегчается состояние больного, но долго прожить с подобной патологией невозможно.
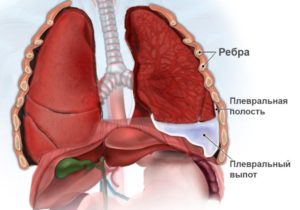
Вода в полости плевры менее опасна, чем при отёке лёгких. В настоящее время имеются эффективные методы, позволяющие убрать лишнюю жидкость в отёчной полости плевры и стабилизировать состояние больного. Болезнь, при которой плевральная полость заполнена жидкостью, называется плевритом.
Полость плевры – это зона между двумя плевральными листками. Внешний листок прикрывает лёгкие снаружи и обеспечивает защиту и герметичность. Внутренним листком выстилается стенка внутри грудной полости. В нормальном состоянии между листками плевры всегда имеется жидкость необходимого объёма (примерно 10 мл. жидкости), обеспечивающая движение лёгких во время дыхания. В норме слой жидкости в плевральной полости должен быть толщиной 2 мм. В случаях, когда жидкости собирается больше, наблюдаются застойные явления в лёгких и отёки.
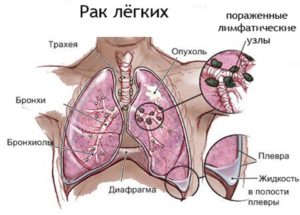
Вода в лёгких или в плевральной полости может появиться при раке лёгких, молочной и поджелудочной железы, половых органов, желудка, кишечника. Это может произойти на любой стадии заболевания. Вода накапливается в лёгких, когда организм сильно ослаблен и не может сопротивляться болезни. Накопление воды в полости плевры называется плевральным выпотом.
Гидроторакс – скапливание жидкости в плевральной полости, имеющее не воспалительное происхождение. Народное название этой болезни — водянка. Водянка правого или левого лёгкого встречается довольно редко. Наиболее распространенной разновидностью является двусторонний гидроторакс.
Ведущие клиники в Израиле



Обычно экссудативные (осумкованные) плевриты в онкологии развиваются из-за распространения метастазов в плевральную полость и лимфатические узлы, расположенные в грудной клетке. Эти процессы уменьшают лимфоотток и повышают проницаемость стенок кровеносных сосудов.
Причины
Если плевральная полость или лёгкие наполнены жидкостью, это ведёт к нарушению воздухообмена в дыхательных органах и повреждению целостности стенок кровеносных сосудов. Откуда берется и почему скапливается жидкость?
Образованию злокачественного плеврита могут способствовать следующие причины:
- осложнение после радиотерапии, химиотерапии или лучевой терапии;
- операция по удалению злокачественной опухоли;
- разрастание раковой опухоли в прилегающие и регионарные лимфатические узлы или развитие метастазов;
- резкое снижение уровня содержания общего белка в организме (на поздних стадиях болезни);
- снижение кровяного давления;
- высокая проницаемость тканей плевры;
- закупорка грудного лимфатического процесса в лёгком;
- частичное или полное перекрытие просвета крупного бронха.
Эти факторы провоцируют снижение давления в полости плевры, из-за чего начинает собираться жидкость.
Есть ещё несколько причин, отчего появляется вода в органах дыхания:
- хроническая сердечная недостаточность (в том числе после операции на сердце), инфаркт миокарда, аортокоронарное шунтирование (АКШ);
- травмы грудной клетки;
- отравление токсичными химическими веществами;
![]()
болезни лёгких (плеврит, туберкулёз);- болезни печени. При циррозе печени асцит (скопление жидкости под лёгкими в брюшной полости) может отягощаться отёком лёгкого;
- заболевания головного мозга и послеоперационные осложнения;
- хронические болезни дыхательной системы (бронхиальная астма, хроническая обструктивная болезнь лёгких);
- почечная недостаточность;
- ожирение, недостаточная двигательная активность;
- гипертония;
- нарушенный обмен веществ (сахарный диабет).
От чего бывает отёк лёгкого у лиц пожилого возраста? У пожилых людей это заболевание может возникнуть из-за сердечной или почечной недостаточности или очень часто от травмирования грудины. Часто жидкость в лёгких наблюдается и у новорождённых. Такое случается, когда ребёнок родился недоношенным или с помощью Кесарева сечения. В тяжёлых случаях новорождённого помещают для лечения в реанимацию, в несложных случаях воду из органов дыхания выкачивают специальным насосом.
Симптомы
Злокачественный плеврит характеризуется планомерным и медленным развитием. При онкологических заболеваниях скапливание воды в лёгких происходит в течение многих лет. Поэтому в некоторых случаях диагностика плеврита помогает обнаружить опухоль и предотвратить образование метастаз в плевре. Читайте также: рак легких симптомы и признаки.
На ранних стадиях скопление воды никак не проявляется и не чувствуется больным. Чаще всего болезнь бывает обнаружена случайно во время диспансерного обследования.
Со временем в отёчной плевральной полости собирается много жидкости, и появляются характерные симптомы:
Отёк лёгких чрезвычайно опасное состояние, симптомы которого образуются очень стремительно, в течение нескольких часов. Чем опасна жидкость при этой патологии? Проявления отёка лёгкого могут послужить причиной приступа удушья, который без своевременной помощи может закончиться даже смертью пациента.
Типичные признаки скопления воды зависят от количества жидкости в дыхательных органах и локализации.
Выделяют несколько типичных проявлений заболевания:
При появлении подобных симптомов требуется незамедлительно начинать лечение, по возможности вывести воду из дыхательных путей и провести процедуры для восстановления дыхания, чтобы избежать тяжёлых последствий.
Важно! Появление обильной розовой пенистой мокроты означает, что больному необходимо оказать срочную медицинскую помощь. Если пациенту вовремя не помочь, это грозит летальным исходом.
Диагностика
Если у больного обнаружились подобные симптомы, нужно срочно обратиться в лечебное учреждение и обследоваться у онколога, который при необходимости направит к другим специалистам: пульмонологу, ЛОР врачу и другим. Всеми специалистами собирается подробный анамнез и проводится тщательный осмотр пациента.
Для того чтобы определить точный диагноз проводится комплексное обследование. Во время осмотра врачом определяется отставание больного лёгкого в процессе дыхания. При пальпации грудной клетки учитывается укороченный звук, когда простукивается нижний отдел грудной клетки.
Если имеются признаки плеврита, врач назначает следующие исследования:
![]()
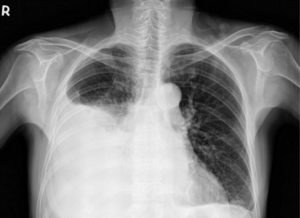
рентген органов грудной клетки;- УЗИ грудной клетки;
- КТ – определяет причину болезни;
- пункция из полости плевры – производится забор жидкости, которая отправляется на гистологическое и цитологическое исследование.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение
Когда выяснены причины и симптомы заболевания, приступают непосредственно к лечению. Хирургические операции при отёке лёгких делать неэффективно, используется только медикаментозная терапия.
Для лечения этого заболевания применяются различные лекарственные препараты:
- сердечные гликозиды – вещества, стимулирующие сокращение миокарда (строфантин, коргликон);
- диуретики – мочегонные препараты, стимулирующие выведение жидкости из организма (фуросемид и пр.);
- препараты, расширяющие и приводящие в тонус гладкие мышцы бронхов (эуфиллин).
Используя современные методы терапии, имеется возможность полностью вылечить злокачественный плеврит, благодаря чему существенно увеличивается продолжительность жизни больного. При злокачественном плеврите лечение будет сильно отличаться, так как в этом случае медикаментозное лечение неэффективно.
Радикальным способом лечения считается хирургическая операция, которая обеспечивает откачивание жидкости из дыхательных путей при онкологии. При плеврите применяются два вида операции по удалению воды из лёгких: плевроцентез и плевродез.
Плевроцентез – это операция, при которой экссудат удаляют механически (прокалыванием). В ходе операции тонкой иглой делают прокол лёгкого для откачки воды. Затем применяется другая игла с присоединённой трубой электроотсоса. Таким образом, совершается откачка лишней жидкости, и больной сразу чувствует облегчение. Если жидкость после выкачивания из плевральной полости жёлто-коричневая и прозрачная, значит, инфекции нет.
После подобной операции жидкость в лёгких иногда набирается снова, так как не устранена основная причина болезни. Бывают случаи, когда откачивать жидкость приходится несколько раз. Повторное выкачивание жидкости очень тяжело переносится пациентом.
Кроме этого, после этой процедуры отмечается образование спаек, которые ещё более усложняют течение главного заболевания. При операции или после нее, из-за того, что пациент не может кашлять, могут возникнуть слизистые пробки в дыхательных путях. Такие пробки убирают при помощи специальных отсосов.
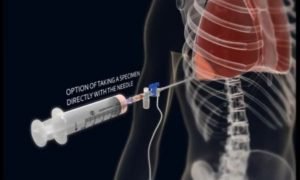
Плевродез – хирургическое вмешательство, в ходе которого полость плевры заполняется особыми средствами, не допускающими повторное скопление жидкости. В настоящее время эта операция широко применяется в медицине и позволяет добиться максимальной эффективности лечения и исключить повторные проявления заболевания.
В ходе терапии используются следующие препараты:
- цитостатики (цисплатин, эмбихин);
- иммуномодуляторы (интерлейкин);
- антибиотики и антимикробные препараты (тетрациклин);
- радиоизотопы.
Для онкологических заболеваний, чувствительных к химиотерапии, применяются цитостатические средства. В 65% случаев такой подход к терапии помогает избавиться от экссудативных симптомов плеврита.
В некоторых случаях причиной скопления воды в органах дыхания становится пневмония. Тогда для борьбы с опасной инфекцией пациенту назначают антибиотики. Кроме этого рекомендуется принимать противокашлевые и противовирусные препараты.
Некоторые народные средства позволяют убрать жидкость из дыхательных путей прямо на дому. Но их нельзя применять без предварительного обсуждения с лечащим врачом. Вот некоторые из растений, которыми лечат в народной медицине для удаления воды из лёгких: овёс, петрушка, лук, калина, анис, семена льна, алоэ.
Видео по теме
Прогноз
Сколько живут пациенты с плевритом или отёком лёгкого? По статистике своевременно проведённое лечение плеврита в половине всех случаев продлевает жизнь больного и улучшает её качество. Если проявления заболевания обнаружены на II или III стадии онкологии, существует вероятность успешного лечения.
В случаях, когда отёк или плеврит развился на поздней стадии, лечение обычно бывает трудным и приносит пациенту лишь временное облегчение. Сначала откачивают жидкость, дальше проводятся процедуры, чтобы облегчить дыхание при метастазах.
При метастатических изменениях в органах дыхания и регионарных лимфатических узлах прогноз неблагоприятный – выживаемость от нескольких месяцев до года. При наличии отёка лёгких у онкобольного и отсутствии медицинской помощи (своевременной выкачки жидкости), пациент может погибнуть за несколько часов.
Примерная цена на некоторые услуги для выявления отёка лёгких в крупных медицинских центрах:
- консультация пульмонолога – 10 000 рублей;
- рентген – 5 000 рублей;
- исследование функции внешнего дыхания – 3 000 рублей;
- МСКТ грудной клетки – 10 000 рублей.
Асцит — патологическое состояние, при котором в брюшной полости скапливается жидкость. Причины его бывают различными. Чаще всего к асциту приводит цирроз печени. Так же он возникает как осложнение онкологических заболеваний, при этом ухудшается состояние больного, снижается эффективность лечения.
- При каких видах рака может развиваться асцит?
- Почему рак приводит к скоплению жидкости в брюшной полости?
- Проявления асцита при онкологических заболеваниях
- К каким осложнениям приводит асцит?
- Методы диагностики
- Лечение асцита в онкологии
- Прогноз при асците у онкологических больных
- Цены
Некоторые цифры и факты:
- На ранних стадиях онкологических заболеваний умеренный асцит развивается примерно у 15–50% пациентов;
- Тяжелый асцит развивается примерно у 7–15% онкологических больных;
- При асците в брюшной полости может скапливаться до 5–10 литров жидкости, в тяжелых случаях — до 20 литров.
При каких видах рака может развиваться асцит?
Чаще всего асцит развивается при следующих онкологических заболеваниях:
- рак яичников;
- рак печени;
- рак поджелудочной железы;
- рак желудка и кишечника;
- рак матки;
- рак молочной железы;
- неходжкинские лимфомы, лимфома Беркитта.
Почему рак приводит к скоплению жидкости в брюшной полости?
При раке печени причины асцита те же, что при циррозе (собственно, рак печени в большинстве случаев и развивается на фоне цирроза): нарушение оттока крови, повышение давления и застой в венах, нарушение синтеза альбумина и снижение онкотического давления крови.
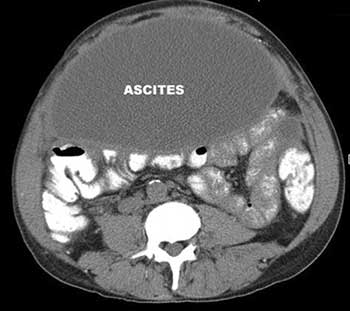
При злокачественных опухолях других органов (желудка, кишечника, матки, яичников) асцит возникает из-за поражения раковыми клетками брюшины. Из-за этого нарушается всасывание жидкости. Если опухолевые клетки поражают лимфатические узлы, асцит может возникать из-за нарушения оттока лимфы.
Проявления асцита при онкологических заболеваниях
Если в брюшной полости скапливается небольшое количество жидкости (100–400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
К каким осложнениям приводит асцит?
При выраженном, длительно существующем асците жидкость скапливается в плевральной полости, развивается гидроторакс. Это приводит к еще большему расстройству дыхания, тяжелой одышке.
*По аналогии с брюшной полостью, в грудной клетке находится тонкая оболочка из соединительной ткани — плевра, париетальный листок которой выстилает стенки, висцеральный покрывает легкие.
При портальной гипертензии микроорганизмы из кишечника могут проникать в асцитическую жидкость. Развивается спонтанный бактериальный перитонит. Ситуация усугубляется тем, что в асцитической жидкости мало антител, поэтому иммунный ответ слабый.
Редкое, но очень тяжелое осложнение асцита — гепаторенальный синдром. При этом цирроз и печеночная недостаточность приводят к серьезному нарушению функции почек, вплоть до тяжелой почечной недостаточности. Пациенты с гепаторенальным синдромом в среднем живут от 2 недель до 3 месяцев. Причины этого состояния до конца не известны. Считается, что кровоток в почках нарушается из-за чрезмерного применения мочегонных средств, внутривенных контрастов во время рентгенографии и компьютерной томографии, некоторых лекарственных препаратов.
Методы диагностики
Если во время осмотра врач обнаруживает у пациента признаки асцита, он может назначить следующие методы диагностики:
- УЗИ, КТ и МРТ помогают диагностировать асцит и оценить количество жидкости в брюшной полости, состояние внутренних органов, обнаружить злокачественную опухоль, оценить количество, размеры, локализацию патологических очагов, степень прорастания опухоли в различные органы и ткани;
- Биохимический анализ крови помогает оценить функцию печени, почек, определить уровни электролитов, степень снижения количества белка;
- Исследование свертываемости крови помогает выявить нарушения, связанные с расстройством функции печени (печень синтезирует некоторые факторы свертывания);
- Диагностический лапароцентез — процедура, во время которой проводят пункцию брюшной полости под контролем УЗИ и получают небольшое (примерно столовую ложку) количество асцитической жидкости. В ней исследуют уровни лейкоцитов и эритроцитов, общего белка и альбумина, глюкозы, амилазы. Проводят анализы на присутствие микроорганизмов, цитологическое исследование на предмет наличия опухолевых клеток.
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
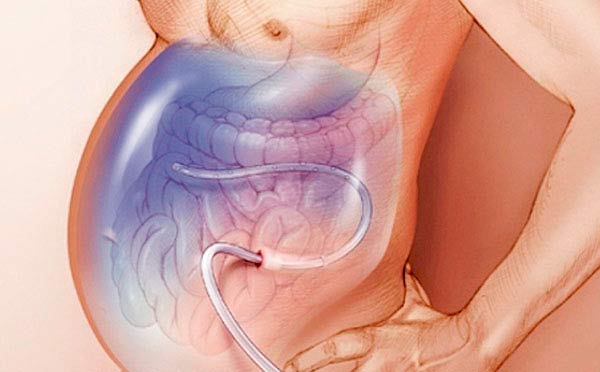
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.
В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Прогноз при асците у онкологических больных
Обычно асцит возникает на поздних стадиях рака, ухудшает прогноз для онкологического пациента. При злокачественных опухолях, осложнившихся асцитом, отмечается низкая выживаемость. Паллиативное лечение помогает улучшить качество жизни, несколько увеличить ее продолжительность. Врач должен тщательно оценить состояние пациента, выбрать оптимальные методы лечения, исходя из их потенциальной эффективности и рисков.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара - 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Как и в случае с любой раковой опухолью, чем раньше начнется лечение, тем больше шансов перенести заболевание без последствий. Однако на этом пути у врача и пациента есть немало препятствий.
Опухоль позвоночника поясничного или любого другого отдела легко перепутать с другими, более типичными заболеваниями: например, простой болью в спине, артритом или радикулитом.
Для того чтобы вовремя определить симптомы заболевания, следует знать его основные признаки.
Причины
На протяжении многих лет ученые пытаются точно установить причины развития раковых опухолей на спине и других частях тела. На сегодняшний день уже известны некоторые факторы, которые способных запустить процессы атипизации клеток:
- травматизм и хронические болезни (остеопороз, артрит);
- генетическая предрасположенность;
- длительное воздействие ультрафиолетового облучения (солярии, солнечные лучи);
- работа, связанная с радиоактивными и канцерогенными веществами;
- вредные привычки, в частности курение и алкоголизм.
Позвоночная область хорошо снабжается кровью, поэтому чаще встречаются вторичные поражения, возникающие вследствие распространения метастаз новообразований в отдаленных участках организма посредством кровотока. В зависимости от причины, диагностика и лечения могут различаться.
Разновидности раковых опухолей, поражающих позвоночник
Рак позвоночного столба в основном появляется из-за проникновения с лимфой в ткани позвонков, нервные корешки позвоночника атипичных клеток из метастаз раковых опухолей, появившихся в почках, легких, щитовидной и предстательной желез. В таком случае раковые опухоли называются вторичными или метастазирующими.
Намного реже встречается первичная форма рака, когда клетки позвоночника изменяются на генетическом уровне. Со временем их число возрастает, они распространяются на близлежащие ткани, прорастают там, метастазируя. Весь процесс развития раковой опухоли сопровождается определенной симптоматикой, которая сначала слабо проявляется, но постепенно нарастает.
До сих пор выяснить причину появления атипичных клеток ученым не удалось. Но предрасполагающим фактором является общее ослабление организма, к которому приводят затяжные стрессы, переохлаждение, инфекционные и вирусные, заболевания, большое количество еды с канцерогенами, воздействие радиации, травмы позвоночника.
Опухоли позвоночника могут быть доброкачественными (остеоходрома, остеоид-остеома, остеобластома, эозинофильная гранулема, гемангиома), которые хорошо поддаются лечению.
К злокачественным новообразованиям позвоночного столба относятся:
Симптомы
При наличии доброкачественного новообразования, его развитие происходит медленно с долгим отсутствием симптоматики. Таким образом, больной на протяжении многих лет может не подозревать о наличии образования в позвоночном столбе. Злокачественные новообразования склонны к быстрому прогрессированию, поэтому появление симптомов опухоли позвоночника происходит рано.
Первым признаком наличия образования является болевой синдром, характер и интенсивность которого, зависит от типа патологии. При доброкачественной форме возможны слабовыраженные ноющие боли, которые не меняются по несколько лет. В случае злокачественного поражения, боль стремительно усиливается, особенно если новообразование оказывает давление на нервы и корешки спинномозговых окончаний.
Другими симптомами опухоли могут быть:
- слабость во время нагрузок на спину;
- понижение чувствительности;
- парезы и паралич различных частей тела;
- возникает деформация позвоночного столба;
- припухлость в области поражения.
Также при развитии злокачественного новообразования может быть нарушена функциональность находящихся рядом органов. Часто пациенты долгое время не уделяют должного внимания возникающим симптомам, и обращаются за медицинской помощью уже на последнем этапе развития рака. Признаки рака на последней стадии развития проявляются другими симптомами:
- стремительная потеря веса;
- общая слабость и быстрая утомляемость;
- повышение температуры тела;
- ярко выраженный болевой синдром.
Поставить точный диагноз может только опытный врач после проведения общего осмотра и ряда диагностических мероприятий. Чтобы избежать возможных осложнений болезни, стоит без замедлений пройти обследований в медицинском учреждении.
Стадии
Рак позвоночного столба отличается течением и симптоматикой. Исходя из этого различают такие стадии патологии:
О раке позвоночника
Первичный рак позвоночника развивается из клеток в спинном мозге или из окружающих его структур (кости, ткани, жидкость или нервы позвоночника).
Являясь частью центральной нервной системы (ЦНС), спинной мозг представляет собой столб нервной ткани, который простирается от основания мозга вниз по спине. Он окружен тремя защитными мембранами и заключен в позвонки. Спинной мозг несет важные сообщения между мозгом и остальной частью тела.
По данным Американского общества рака, в 2018 году в Соединенных Штатах диагностировано 23 880 новых случаев злокачественных новообразований головного или спинного мозга. Рак позвоночника является относительно редким заболеванием, при котором у 1 из 140 мужчин и 1 из 180 женщин заболевание развивается в течение жизни.
Метастазирование в центральную нервную систему встречается гораздо чаще, при этом предполагаемая заболеваемость примерно в 10 раз выше, чем у первичных опухолей.
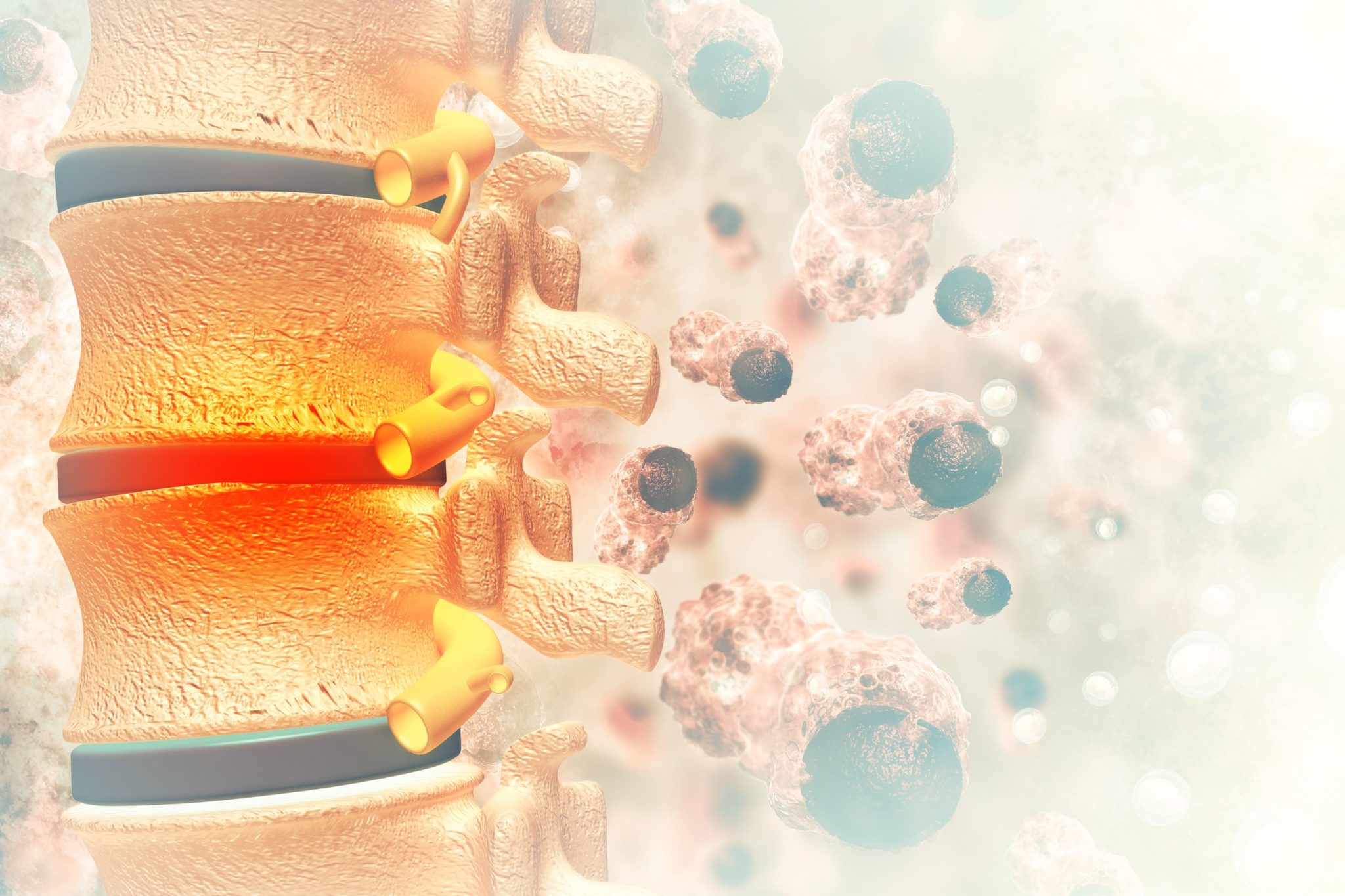
Мозг и спинной мозг вместе составляют центральную нервную систему (ЦНС). Рак может начинаться в центральной нервной системе или, что более распространено, метастазировать на неё.
Первичные опухоли спинного мозга или позвоночного столба представляют собой карциномы (злокачественные опухоли), которые образуются из клеток внутри самого спинного мозга или из окружающих его структур.
Большинство опухолей позвоночника представляют собой метастатические опухоли, которые распространяются на позвоночник из другой части организма, например из-за рака костей.
Причины и факторы риска развития рака позвоночника
Причины опухолей позвоночника до сих пор в значительной степени неизвестны. Хотя некоторые генетические состояния могут способствовать развитию рака позвоночника, факторы риска гораздо менее определены для карциномы позвоночника, чем для других видов рака в организме.
Известные факторы риска включают в себя:
- Предыдущий анамнез рака: опухоль, которая с большей вероятностью может распространиться на позвоночник, включает рак молочной железы, легких и простаты, а также множественную миелому.
- Нарушение иммунной системы. У некоторых людей, у которых нарушена иммунная система, развиваются лимфомы спинного мозга.
- Наследственные заболевания: болезнь фон Гиппеля-Линдау и нейрофиброматоз (НФ2) являются наследственными заболеваниями, которые иногда связаны с опухолями спинного мозга.
- Воздействие: Воздействие лучевой терапии или промышленных химикатов может увеличить вероятность развития рака позвоночника.
Симптомы рака позвоночника
Симптомы рака позвоночника зависят от нескольких факторов, включая тип опухоли, размер, местоположение, а также возраст и историю болезни пациента. Некоторые общие признаки рака позвоночника включают боль, онемение, слабость и трудности с мочеиспусканием.
Симптомы рака позвоночника могут возникать очень медленно. В других случаях они происходят быстро, даже в течение нескольких часов или дней. Метастатические опухоли позвоночника, которые распространились на позвоночник из другого места в теле, такого как предстательная железа или почки, часто прогрессируют быстро.

Наиболее заметным проявлением признаков рака позвоночника является боль. Боль может исходить от присутствия опухоли в позвоночнике, толкая чувствительные нервные окончания или вызывая нестабильность позвоночника. Когда позвоночник не выстроен правильно, могут возникнуть другие физически заметные симптомы (например, изменения в позе, кифоз).
Когда опухоль давит на спинной мозг, симптомы могут начаться с онемения или покалывания в руках и ногах. Затем пациенты могут испытывать неуклюжесть, не зная, где находятся их ноги, и трудности с нажатием кнопок или клавиш. По мере прогрессирования заболевания проявления симптомов рака позвоночника могут усиливаться, включая слабость, неспособность двигать ногами и, в конечном итоге, паралич.
Некоторые общие признаки опухолей позвоночника могут включать в себя:
- боль (боль в спине и/или шее, боль в руке и/или ноге);
- мышечная слабость или онемение в руках или ногах;
- трудность при ходьбе;
- общая потеря чувствительности;
- трудность с мочеиспусканием (недержание мочи);
- изменение привычек кишечника (удержание);
- паралич в разной степени;
- деформации позвоночника;
- боль или трудности со стоянием.
Типы рака позвоночника
У каждого пациента рак позвоночника отличается. Опухоли позвоночника классифицируются в зависимости от их расположения на позвоночнике. Большинство опухолей позвоночника представляют собой метастатические опухоли, которые распространились на позвоночник из других мест в организме, таких как грудь, простата или почка.
Помимо опухолей спинного мозга или позвоночного столба, рак может начаться или распространиться на другие области центральной нервной системы, такие как мозг и периферические нервы.
Первичный рак мозга развивается в клетках мозга. Первичные опухоли головного мозга встречаются редко. Метастатический рак мозга, или рак, который распространился в мозг из другого места в теле, встречается чаще.
Стадии рака позвоночника
Принятие обоснованного решения о том, как лечить рак позвоночника, начинается с определения степени заболевания. Врачи используют различные диагностические тесты для оценки карциномы позвоночника. Если вам недавно был поставлен диагноз, вы также можете его дополнительно проверить и подтвердить и другого онколога.
Как только выяснится местоположение, тип, размер и степень опухоли позвоночника, врачи смогут спланировать индивидуальное лечение. Если у вас возникнет рецидив, онкологи проведут комплексное обследование и определят подход к лечению, который соответствует вашим потребностям.
Процесс стадирования оценивает распространение рака за пределы места происхождения. Поскольку опухоли позвоночника редко распространяются за пределы центральной нервной системы (ЦНС), рак позвоночника обычно классифицируется, а не стадируется.
Классификация рака позвоночника помогает врачам подобрать индивидуальное лечение. Например, это может помочь определить риск коллапса (перелома) позвонков и необходимость хирургического вмешательства.
Рак позвоночника классифицируется следующими способами:
- Степень I: опухоль растет медленно и редко распространяется в близлежащие ткани. Может быть возможно полностью удалить опухоль хирургическим путем.
- Степень II: опухоль растет медленно, но может распространяться в близлежащие ткани или рецидивировать.
- Степень III: опухоль быстро растет, вероятно, распространяется в близлежащие ткани, и опухолевые клетки выглядят очень отличающимися от нормальных клеток.
- Степень IV: опухоль растет и распространяется очень быстро, а опухолевые клетки позвоночника не похожи на нормальные клетки. Метастатическое заболевание головного мозга почти всегда IV степени.
Метастатические опухоли позвоночника
Метастатические (или вторичные) опухоли позвоночника, которые распространились на позвоночник из другого места в организме, встречаются гораздо чаще, чем первичные опухоли позвоночника. Некоторые виды рака, которые обычно распространяются на позвоночник, — это легкие, грудь, простата и толстая кишка.
Метастатические раковые заболевания позвоночника обычно оцениваются не с помощью системы классификации рака позвоночника, а с помощью системы стадирования опухоли, узла, метастазирования (распространения). Иногда у людей диагностируется метастатический рак головного или спинного мозга, прежде чем они осознают, что у них другой первичный рак.
Диагностика рака позвоночника
Комплексный план лечения рака позвоночника начинается с точного диагноза. Команда экспертов по лечению раку использует различные технологии визуализации и инструменты, предназначенные для диагностики карциномы.
После того, как врач поставил точный диагноз и определили местоположение, тип и степень опухоли, врачи вместе с вами разрабатывают план лечения с учетом ваших потребностей, предпочтений и целей. Из-за сложности опухолей позвоночника лечение должно основываться на индивидуальном подходе.
Обследования, предназначенные для диагностики рака позвоночника следующие:
Во время ангиографии при раке позвоночника рентгеновские снимки получают множественные подробные трехмерные изображения кровеносных сосудов, питающих позвоночник. Этот тест может быть использован для планирования хирургической резекции опухоли, которая находится вблизи области многих кровеносных сосудов. Иногда этот тест используется для эмболизации или закрытия кровеносных сосудов, питающих опухоль до операции.
Люмбальная пункция (также называемая спинномозговая пункцией) представляет собой процедуру, при которой в нижнюю часть позвоночного столба вводиться игла, чтобы удалить спинномозговую жидкость, или инъекционные лекарства. Врачи также могут использовать люмбальную пункцию для взятия пробы спинномозговой жидкости (CSF) для исследования в лаборатории. Он также может быть использован для инъекций лекарств, таких как спинальная анестезия или химиотерапевтические препараты.
Сцинтиграфия костей включает в себя введение небольшой дозы радиоактивного материала в кровеносный сосуд, где он проходит через кровоток, собирается в костях и обнаруживается с помощью сканера. Снимки изображений костей на экране компьютера, полученные посредством сцинтиграфии может показать, распространился ли рак позвоночника на кость, а также определить местонахождение опухоли.
Визуальные обследования карциномы позволяют получить изображения позвоночника для определения места и степени опухолей позвоночника. Для выделения структур спинного мозга и нервов используется контрастный краситель. Другие методы диагностики, используемые при карциноме позвоночника, включают:
- Магнитно-резонансная томография (МРТ);
- Компьютерная томография (КТ);
- Позитронно-эмиссионная томография (ПЭТ-сканирование).
Варианты лечения рака позвоночника
Лечение рака позвоночника варьируется в зависимости от ряда факторов, включая тип, стадию и локализацию заболевания. Общие процедуры следующие:
Лечение рака позвоночника в онкологических центрах включает хирургическое вмешательство. Онкологи применяют аналогичные хирургические стратегии для опухолей головного мозга и позвоночника. Цель хирургии рака позвоночника зависит от нескольких факторов, в том числе от места и степени опухоли, а также от имеющихся симптомов.
Когда опухоль ограничена одной частью позвоночника, врач можем выполнить операцию по удалению рака. При метастатических опухолях позвоночника врач можем выполнить операцию по облегчению симптомов. Например, онколог обычно использует хирургические методы лечения компрессии и нестабильности позвоночника и облегчения боли. Операция по лечению рака позвоночника может также помочь устранить давление ткани на спинной мозг и нервы или облегчить накопление спинномозговой жидкости.
В прошлом операции по лечению опухолей позвоночника были относительно большими. С развитием технологий многие из этих операций выполняются минимально инвазивным способом. Минимально инвазивные операции на позвоночнике позволяют вам встать на ноги и вернуться к нормальной деятельности быстрее, с меньшей болью. Это также позволяет вам сохранить здоровье и быстрее вернуться к лечению.

Химиотерапия — это лечение с применением химиопрепаратов.
Онкологи проводят лечение агрессивного, подбирая препараты для химиотерапии при раке позвоночника и методы доставки, исходя из индивидуальных потребностей.
Химиотерапевтические препараты могут вводиться перорально в форме таблеток или вводиться в вену. Для некоторых опухолей позвоночника лекарства могут вводиться непосредственно в спинномозговую жидкость. Вы можете получать химиотерапию отдельно или в сочетании с другими видами лечения рака позвоночника, такими как хирургическое вмешательство и/или лучевая терапия.
Химиотерапия направлена на быстрое деление раковых клеток. Тем не менее, некоторые здоровые клетки в организме также быстро делятся, например, в волосяных фолликулах, ротовой полости, желудке и костном мозге. Когда лекарства повреждают эти здоровые клетки, могут возникнуть следующие побочные эффекты химиотерапии:
- потеря волос;
- тошнота и рвота;
- понос;
- повышенный риск заражения (из-за низкого количества белых кровяных клеток);
- усталость (из-за низкого количества эритроцитов);
- легкие кровоподтеки и кровотечение (из-за низкого уровня тромбоцитов в крови).
Перед началом химиотерапии медицинская команда по лечению встретится с вами, чтобы ответить на ваши вопросы и обсудить, что вы можете ожидать от терапии, включая то, как врачи помогут вам справиться с побочными эффектами химиотерапии. Например, ваш врач может назначить определенные лекарства до и во время лечения, чтобы бороться с тошнотой или предотвратить инфекцию. Врачи также проведут обычные анализы крови, чтобы контролировать количество клеток крови. Также могут назначить стероиды, чтобы улучшить неврологическое функционирование и повысить аппетит.
Поддерживающие методы лечения, такие как диетотерапия, натуропатия, реабилитация, могут помочь уменьшить побочные эффекты, связанные с химиотерапией, и поддерживать в вас силу, чтобы вы могли максимально поддерживать качество своей жизни во время терапии.
Лучевая терапия рака позвоночника обычно используется после хирургической резекции опухоли, чтобы уничтожить оставшиеся микроскопические опухолевые клетки. Она также может быть вариантом терапии для метастатических опухолей позвоночника (опухолей, которые распространились на позвоночник из другой части тела).
Специфика вашего режима облучения будет основываться на нескольких факторах, включая тип и размер опухоли позвоночника и степень заболевания. Обычно при раке позвоночника используется внешняя лучевая терапия. Излучается обычно опухоль и область, окружающую опухоль. При метастатических опухолях позвоночника иногда облучение распространяется на весь позвоночник.
В зависимости от дозы облучения, места и других факторов, вы можете испытывать некоторые побочные эффекты лучевой терапии, включая усталость, выпадение волос, раздражение кожи и повреждение нервов.
Чтобы уменьшить побочные эффекты облучения и помочь вам сохранить свою силу и качество жизни, ваша команда по уходу в онкологическом центре будет активно работать с вами для разработки решений, основанных на ваших потребностях. Например, могут назначить стероиды, чтобы помочь уменьшить отек, или разбавители крови, чтобы растворить сгустки крови и предотвратить их попадание в легкие.
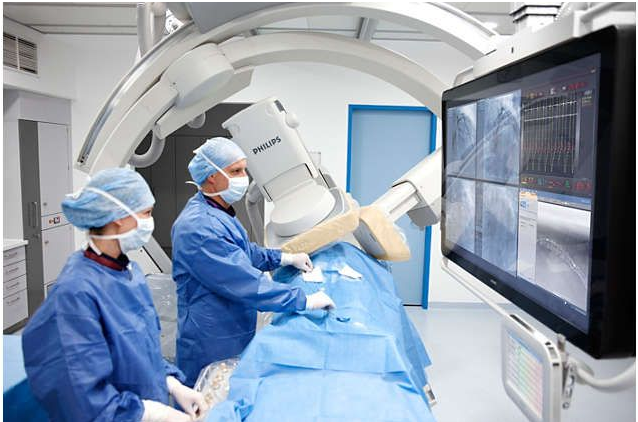
С помощью интервенционной радиологии врачи могут визуализировать опухоли и выполнять в реальном времени интервенционные процедуры с визуальным контролем. Врачи могут взять биопсию, доставить лечение непосредственно к опухолям, предоставить паллиативную терапию и контролировать ваш ответ на лечение.
Кифопластика и вертебропластика являются примерами малоинвазивных процедур, используемых для лечения компрессионных переломов позвоночных позвонков, вызванных карциномой позвоночника. Компрессионные переломы позвоночника могут вызвать сильную боль в спине, деформацию позвоночника и потерю роста. Врачи могут выполнить кифопластику или вертебропластику, чтобы восстановить треснувшие или разрушенные позвонки.
Как кифопластика, так и вертебропластика требуют минимум времени для хирургического вмешательства и восстановления, а также могут помочь:
- ослабить боль;
- восстановить высоту;
- укрепить позвонок;
- уменьшить деформацию позвоночника;
- стабилизировать переломы.
Таргетная терапия при раке позвоночника направлена на специфические пути или аномалии в опухолевых клетках позвоночника, вовлеченных в рост опухоли. Скорее всего, будет сочетаться целевая терапия с другими методами лечения рака позвоночника, такими как химиотерапия. Это терапия часто является вариантом для пациентов с карциномой позвоночника, у которых после повторного лечения рака позвоночника наблюдается рецидив опухоли.
Одним из видов таргетной терапии, применяемой при опухолях позвоночника, является моноклональное антитело, которое помогает остановить образование новых кровеносных сосудов, необходимых опухоли (процесс, известный как ангиогенез).
Таргетная терапия может вызывать побочные эффекты, такие как низкие показатели крови, усталость, язвы во рту, тошнота, диарея, артериальная гипертензия и накопление жидкости (обычно в ногах). На протяжении всего лечения рака команда по уходу оказывает различные вспомогательные услуги, чтобы поддерживать вас, уменьшать побочные эффекты и улучшать качество жизни.
Читайте также: