При изгибе матки может болеть крестец

Жалобы на боли в крестце возникают у больных, страдающих как от дистрофии межпозвоночных дисков, так и от тех, кто знает, что такое деформация подвздошно-крестцового и тазобедренного суставов. Если болит крестец позвоночника во время беременности, то это может быть признаком симфизита или расхождения лонных костей. Патология опасна для здоровья будущей матери, поэтому при появлении боли в крестце следует обратиться к ортопеду или вертебрологу.
Если человек ведет малоподвижный образ жизни, то у него может болеть спина и крестец по причине дистрофии мышц. Слабость мышечного каркаса спины и поясницы – одна из ведущих причин появления болезненности на фоне увеличения амортизационной нагрузки на позвоночный столб. Чтобы иметь возможность фиксировать положение тел позвонков и обеспечивать полноценное диффузное питание хрящевой ткани межпозвоночных дисков, мышечный каркас тела должен быть тренированным и находится в нормальном тонусе. А для этого необходимы регулярные адекватные физические нагрузки. Посещение спортзала, бег, спортивная ходьба – это хорошие способы профилактики боли в области крестца как для мужчин, так и для женщин.
Пояснично-крестцовый остеохондроз является дегенеративным дистрофическим процессом, разрушающим фиброзное кольцо диска L5-S1. Под влиянием значительной физической нагрузки обезвоженные волокна фиброзного кольца разрываются и между ними может произойти выпячивание пульпозного ядра. Это межпозвонковая грыжа, провоцирующая сильнейшую боль в области крестца и поясницы.
Если болит спина в области крестца, то рекомендуется как можно быстрее обратиться к неврологу или вертебрологу. Врач при проведении осмотра сможет исключить выпадение грыжи позвоночника. Может быть назначено проведение рентгенографического обследования, подтверждающего поставленный диагноз. При затруднениях в диагностике доктор может порекомендовать провести МРТ обследование.
Причины боли в области крестца
Существует множество причин того, почему болит крестец – без обследования и осмотра доктора сложно будет самостоятельно установить потенциальные факторы негативного влияния. В ряде случаев к этому приводит травматическое поражение крестца. Напрмиер, если накануне было падение на спину и ягодичную зону, ушиб, удар, резкое скручивание туловища в области поясницы и т.д. Довольно часто травма происходит при поскальзывании на льду. Даже если после этого человек не упал и не ударился, возможны внутренние микроскопические разрывы связок, сухожилий и фасций мышц на фоне избыточного напряжения в момент балансировки равновесия на скользком покрытии.
Если были подобные инциденты накануне появления болевого синдрома, незамедлительно обратитесь к травматологу. Без рентгенографического снимка в таких ситуациях поставить точный диагноз будет очень сложно.
Вторая группа причин того, что болит крестец, включает в себя поражения мышечного каркаса спины. Это сложный многофункциональный каркас, который обеспечивает:
- стабильность положения человеческого тела в пространстве;
- возможность прямохождения на ногах;
- диффузное питание хрящевой ткани межпозвоночных дисков;
- выполнение различных движений туловища (наклоны, повороты, сгибания, скручивания и т.д.).
При ослаблении мышечного каркаса спины происходят многочисленные деформации позвоночного столба (искривления, смещения тел позвонков, дегенерация и разрушение межпозвоночных дисков). Первичным признаком поражения позвоночника всегда является синдром натяжения мышечного волокна. Это компенсаторная реакция организма, в результате которой происходит спазмирование миоцитов. Они не проводят нервный импульс, отдающий сигнал о расслаблении. Поэтому мышцы сильно напряжены и на ощупь могут быть достаточно твердыми.
При спазме мышц происходит компрессионное сдавливание нервных окончаний и нарушение капиллярного кровоснабжения. Это одновременно запускает воспалительную реакцию, расширение капиллярного русла и трофическую ишемию. Появляется отечность тканей, их воспаление и резкая болезненность. В ряде случаев при пальпации можно обнаружить триггерные точки – это локализации наиболее сильного сокращения мышечных клеток. Прощупываются в виде уплотнений округлой или овальной формы.
Потенциальные причины того, что болит спина и крестец, могут скрываться за следующими заболеваниями:
- пояснично-крестцовый остеохондроз и его осложнения в виде протрузии, грыжи диска и её секвестрирования;
- спондилез и спондилоартроз (дегенерация унковертебральных и фасеточных суставов между телами позвонков);
- анкилозирующий спондилит (болезнь Бехтерева);
- растяжение мышц, связок и сухожилий спины и тазобедренных суставов;
- искривление позвоночника с уплощением физиологического поясничного изгиба;
- нарушение постановки стопы в виде косолапости или плоскостопия;
- синдром короткой ноги;
- деформация головки бедренной кости тазобедренного сустава с укорочением одной конечности;
- симфизит и расхождение лонных костей при беременности;
- подвздошно-крестцовый деформирующий остеоартроз;
- синдром грушевидной мышцы;
- защемление седалищного нерва.
Эти патологии без своевременного лечения могут быстро прогрессировать и приводить к инвалидности человека. Поэтому необходимо при появлении боли сразу же обращаться к опытному врачу вертебрологу, который сможет точно установить причину появления симптома. После обнаружения того или иного заболевания пациенту будет назначено лечение. Домашняя самостоятельная терапия боли в области крестца редко дает положительный результат. Обезболивающие препараты лишь на короткий промежуток времени купируют боль. Затем она возвращается вновь до тех пор, пока не будет проведено комплексное лечение основного заболевания.
Помните о том, что боль в области крестца может быть связана с патологиями внутренних органов брюшное полости им алого таза. У женщин это может быть связано с опухолями матки и яичников, у мужчин подобный клинический признак часто свидетельствует о росте аденомы предстательной железы.
Потенциальные причины боли в области крестца – это предрасполагающие факторы риска:
- избыточная масса тела, увеличивающая фактическую амортизационную нагрузку на тазобедренные суставы и межпозвоночные диски пояснично-крестцового отдела позвоночника;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- неправильная организация спального и рабочего места;
- нарушение осанки (привычка сутулится или сидеть с круглой спиной);
- отказ от ношения дородового корсета и бандажа на поздних сроках беременности;
- ношение обуви на высоком каблуке;
- регулярные переохлаждения поясницы;
- подъем тяжестей и экстремальные физические нагрузки без предварительной подготовки.
Исключение всех вероятных факторов риска – это профилактика патологий опорно-двигательного аппарата. Если заболевания уже развились, то необходимо планомерное устранение всех выявленных факторов риска и потенциальных причин болезни для того, чтобы начать процесс восстановления поврежденных тканей.
Болит в области крестца при сидении и ходьбе
Если болит крестец при сидении, то это может быть клиническим признаком нарушения положения тел позвонков. Крестец — это изначально раздельные тела позвонков, разделенные между собой хрящевыми дисками. Процесс срастания начинается после завершения периода полового созревания (в 18 – 20 лет). Окончательно крестец приобретает форму единой кости к возрасту в 25-28 лет. Поэтому до наступления 28 лет вполне может развиваться крестцовый остеохондроз и нестабильность положения тел позвонков.
При сидении болит в районе крестца сдавленный нерв. Здесь отходят от спинного мозга корешковые нервы, отвечающие за иннервацию области ягодиц, задней поверхности бедра.
Часто таким образом проявляется туннельный синдром, при котором ущемляется седалищный нерв. Он проходит по узкому туннелю, образованному несколькими крупными мышцами. При развитии синдрома грушевидной мышцы часто возникает болезненность в области крестца при сидении.
У многих пациентов сильно болит крестец только в положении стоя и при длительной ходьбе. Этот клинический симптом заставляет врача в первую очередь исключать патологические дегенеративные процессы в области тазобедренных суставов и подвздошно-крестцовых сочленений костей. Именно эти заболевания сопровождаются сильнейшими болями в области крестца при ходьбе.
Диагностировать их довольно сложно, поскольку болевой синдром может локализоваться отдаленно. Так, при разрушении тазобедренного сустава боль может ощущаться в области колена. И только диагностический тест с разведением коленей в положении сидя может помочь врачу заподозрить развитие патологии в совершенно ином месте.
При развитии артроза подвздошно-крестцового сустава зачастую боль является не характерным симптомом. В покое, при размеренной ходьбе, наклонах и совершении других движений этот признак не появляется, но сильно болит крестец при ходьбе и даже просто при длительном нахождении на ногах.
Следующая характерная патология – синдром грушевидной мышцы. Для него характерно появление боли в области крестца при отведении ноги в сторону. Шаг в сторону сопровождается сильнейшей пронизывающей болью. Прямо ходить не больно.
Лечение боли в крестце в домашних условиях
Первое, что делать, если болит крестец – обращаться на прием к врачу. Лечение боли в области крестца предполагает комплексную терапию того заболевания, которое дает подобный клинический симптом. Сама по себе боль в крестце не является болезнью, это признак неблагополучия. Поэтому первый шаг на пути к избавлению от неприятных ощущений – диагностика. Она позволяет установить причину, устранить её и избавить пациента тем самым от боли.
Если болит крестец, прежде чем лечить этот отдел позвоночника, необходимо убедиться в том, что отсутствуют другие клинические признаки, указывающие на неблагополучие в области брюшной полости и малого таза. Повышение температуры тела, длительный запор, учащенное мочеиспускание, колющие и давящие боли в животе – это повод срочно обратиться на прием к терапевту. Хотя в ряде случаев боль в животе, спастический запор и гиперактивность мочевого пузыря могут быть признаками компрессии корешковых нервов в области пояснично-крестцового отдела позвоночника, что и вызывает боль в крестце.
Для лечения целесообразно применять вытяжение позвоночного столба, массаж и остеопатию, лечебную гимнастику и кинезиотерапию, рефлексотерапию и фармакопунктуру, физиотерапию.
Имеются противопоказания, необходима консультация специалиста.
Боли в спине и боли при гинекологических заболеваниях
ДЛЯ гинекологических заболеваний наряду с болями внизу живота характерны пояснично-крестцовые боли. Это касается таких патологий, как смещение, опущение и выпадение половых органов, воспалительные процессы, опухоли, особенно, переходящие на заднюю стенку таза или метастазирующие в крестец, расстройства менструального цикла. Боли обычно возникают из-за повышения кровенаполнения тазовых органов и интоксикации.
Половая неудовлетворенность у женщин вызывает раздражительность, головные боли, боли в крестце, чувство тяжести внизу живота. Неразрешаемые приливы крови к половым органам ведут к возникновению застойных явлений в малом тазу с последующими морфологическими (отечность, увеличение матки) и функциональным (увеличение секреции, нарушение менструального цикла) изменениям.
Неправильные положения матки. В норме у женщин матка располагается в центре малого таза на равном расстоянии от лобка и крестца, а также от боковых стенок таза. Дно матки не выходит за пределы плоскости входа в малый таз. Довольно часто происходит опущение и выпадение матки и влагалища, когда матка и стенки влагалища смещаются книзу. Основные причины этого – ослабление мышц передней брюшной стенки, нарушение целостности мышц тазового дна, часто происходящее в результате родовой травмы (разрыв промежности), возрастная атрофия матки, связочного аппарата и мышц тазового дна. У нерожавших женщин выпадение половых органов наблюдается чрезвычайно редко. При опущении и выпадении матки и влагалища женщины жалуются на чувство тяжести и боли в поясничной области и крестце, тянущие боли внизу живота, нарушение мочеиспускания (учащенное, болезненное мочеиспускание, недержание мочи при напряжении, например, при кашле, смехе), затруднение акта дефекации (запоры), ощущение присутствия в половой щели инородного тела, затруднения при ходьбе.
Матка в норме наклонена немного кпереди, дно ее направлено к передней брюшной стенке, то есть кпереди и кверху, что врачи называют антеверзией (anteversio). Между телом матки и шейкой образуется тупой угол, открытый кпереди, – антефлексия (anteflexio). Изменения характеристик угла между шейкой и телом называют изменением позиции. Это может происходить при:
- ослаблении связочного аппарата матки (врожденная особенность или результат многократных родов);
- опухолях яичников и маточных труб, миоме матки;
- воспалительных и спаечных процессах в малом тазу (при воспалении придатков матки, расположенных сбоку и несколько кзади от матки, образуются сращения матки с задней стенкой таза).
Более резкое наклонение тела матки кпереди, при котором угол между шейкой и телом становится острым, называют гиперантефлексией. Наклонение тела матки кзади называют ретроверзией, при этом шейка образует с ним угол, открытый кзади, – ретрофлексия. В обыденной жизни это чаще называют загибом матки. Женщины с загибом матки могут испытывать боли в пояснично-крестцовой области и внизу живота, боли во время полового акта и во время менструации, учащение и болезненность мочеиспускания, запоры. Могут быть проблемы с зачатием и вынашиванием беременности. Иногда перечисленные аномалии протекают бессимптомно.
Опухоли матки. Миома матки – доброкачественная опухоль, возникающая из мышечной ткани. Она может протекать бессимптомно, а может вызывать боли, кровотечения, нарушения функций соседних органов, бесплодие. Боли могут быть постоянными или в период менструаций, могут локализоваться внизу живота, в пояснице, а при осложнениях – по всему животу.
Рак тела матки обычно развивается у женщин старше 50 лет, нерожавших или малорожавших. Он проявляется маточными кровотечениями, выделениями с прожилками крови или типа мясных помоев, болями и чувством тяжести в нижних отделах живота.
“Боли в спине и боли при гинекологических заболеваниях” и другие статьи из раздела Лечение болей в спине
Ретрофлексия матки
Общая информация по теме
Частота диагностирования ретрофлексии матки в гинекологии составляет около 20%. Расположение шейки матки с загибом кзади является анатомической особенностью. Считать ретрофлексию патологией ошибочно, ведь в том случае если она врожденная, угрозы здоровью нет. Если говорить о склонности к подобной особенности положения органа, то к загибу матки более склонны девушки роста выше среднего, астенической конституции со слегка вытянутой грудной клеткой, признаками полового инфантилизма и повышено эмоциональные.
Ретрофлексия матки обычно протекает бессимптомно, но в долгосрочной перспективе нарушается работа соседних органов и может развиться бесплодие. Неспецифическими симптомами являются нарушения менструального цикла, болезненые менструации, боли внизу живота при физическом перенапряжении, дискомфорт во время полового акта, особенно при глубоком проникновении.
Как бывает при нормальном положении матки
У женщины детородного возраста матка подвешена на связках, которые отходят к стенкам таза. Поэтому нормальное ее расположение – точно в центре малого таза, на одинаковом расстоянии от лона и крестца, от правой и левой стенок таза. При этом дно матки обращено кверху и кпереди, а влагалищная часть шейки матки обращена книзу и кзади. В таком положении между телом и шейкой матки получается тупой угол, обращенный кпереди (anteflexio – антефлексио) – это нормально. Реже тело и шейка матки находятся в одной плоскости, угла между ними нет (anteversio – антеверзио).
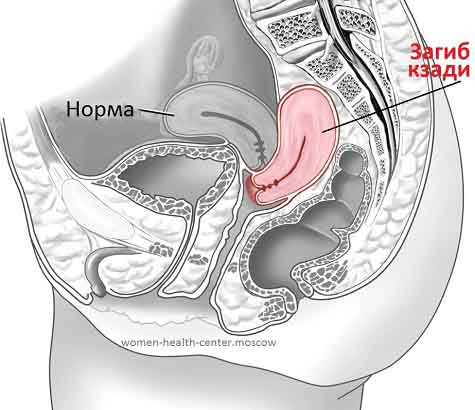
Если связки и мышцы таза ослабевают, то матка может смещаться от своего нормального положения. Смещаться матка может по вертикальной линии (приподнята, опущена, выпадение), поворачиваться вокруг продольной оси (поворот, перекручивание), по горизонтальной плоскости (если это касается всей матки, то в названии употребляют слово “позиция”, если речь идет о наклоне, то “верзия”, о перегибе – “флексия”).
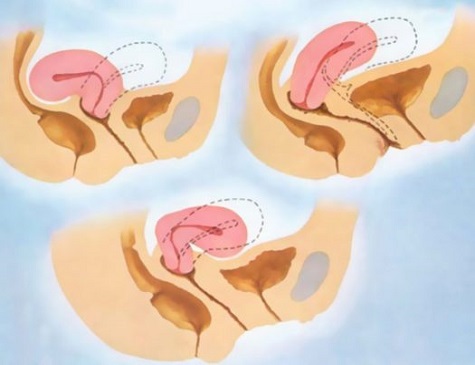
Виды загиба матки:
✍ латерофлексия (отклонение матки вправо или влево),
✍ ретрофлексия (смещение, загиб матки кзади) и
✍ гиперантефлексия (чрезмерное отклонение кпереди).
Два последних варианта расположения этого органа в полости малого таза у женщин немедицинским языком характеризуются как “загиб” матки кзади или кпереди (см. фото).
Боковые и задние загибы матки часто возникают по причине образования спаек в малом тазу (после воспалительных процессов в брюшной полости, инфекций, оперативных вмешательств), смещающих матку. Вследствие изменений в маточных связках и клетчатке малого таза иногда тело матки смещается в одну сторону, а шейка – в другую; тупой угол между телом и шейкой матки может сглаживаться. У пожилых женщин он возможен на почве атрофии мышечного аппарата.
У девушек загиб матки кзади может возникнуть в период наступления половой зрелости вследствие полового инфантилизма (“вялость вагины”, податливость мышечной ткани и связочного аппарата органов малого таза). Заболевание толстого кишечника (колиты и т.д.), запоры, тяжелая работа, инфекционные заболевания в период роста и полового созревания – все это нарушает правильное соотношение органов и вызывает смещение в сторону и отклонение матки назад.
Женщины, страдающие загибом матки, нередко отмечают такие последствия, как:
- болезненные менструации,
- нерегулярный цикл с задержками,
- боли при половых контактах,
- бесплодие или невынашивание беременности,
- выкидыши ввиду слабо развитой маточной мускулатуры.
Чтобы избежать серьезных осложнений, это заболевание нужно предупреждать еще в период роста и развития девочки. При первых малейших отклонениях от нормы у подростков (появления болей, позднее наступление месячных, усиленные выделения, дискомфорт и т.д.) необходимо тотчас же записаться к врачу детскому гинекологу.
Что касается женщин в детородном периоде, то для них основным условием, предупреждающим развитие загиба матки, являются нормальное течение родов, избегание абортов, выполнение гигиенических правил (борьба с запорами, лечение воспалительных заболеваний и т.д.).
Как забеременеть при загибе матки
Само по себе неправильное положение обычно не является единственной причиной бесплодия. Речь должна идти о причинах, вызывающих смещение матки: воспалении в области матки, придатков, других соседних органов, инфекциях и т.д., препятствующих наступлению беременности.
Что гинеколог обнаружит при обследовании женщины с бесплодием, вызванным загибом матки и что дальше делать?
При “загибе”, а точнее – ретрофлексии матки, – угол между ее телом и шейкой открыт не кпереди (как это должно быть в норме), а кзади. Одновременно тело матки также отклонено кзади, а шейка направлена кпереди. В таком положении матка давит на связки, которые постепенно расслабляются, и происходит опущение органа с возможным её последующим выпадением.
Любое из этих положений может быть вариантом личной, индивидуальной нормы данной женщины, а бывает – следствием воспаления в области органов малого таза. Гинеколог при влагалищном исследовании прощупывает матку, определяет ее положение и пытается сместить в разные стороны. Если смещение удается без труда, то врач делает вывод, что данное положение нормально и не связано с наличием спаек. В большинстве таких случаев беременность наступает, и по мере того, как развивается плод, матка принимает нормальное положение.
Если же попытка смещения болезненна, а матка упорно пытается вернуться к исходному положению, то делается вывод, что подвижность матки ограничена наличием спаек. То есть загиб матки зафиксирован сращениями, спайками, образовавшимися в результате перенесенных воспалительных заболеваний. Тогда проникновение спермы, а также движение яйцеклетки по смещенным маточным трубам затрудняются и создается угроза бесплодия. Если же беременность при таком загибе матки и наступает, то не всегда ее удаётся доносить.
При маточной ретрофлексии создается чисто механическое препятствие прохождению спермы в матку из-за ее чрезмерного перегиба. В этом случаях лучшая поза для зачатия – колено-локтевая, а после занятий сексом рекомендуется 15-20 минут постоять в “позе собаки” или полежать на животе. Если загиб невыраженный, то на процесс зачатия это не влияет. При сильно выраженном отклонении матки вправо, влево или кпереди, независимо от выбранной при сношении позы, у женщины могут быть проблемы с проникновением сперматозоидов к яйцеклетке и, следовательно, привести к бесплодию.
Лучшие позы для зачатия при загибе матки кзади
Гормональные изменения
Такие боли могут быть вызваны следующими состояниями:
- процессами, походящими в матке каждый месяц во время менструации;
- неопасными для здоровья патологиями, чаще всего вызванными наследственной предрасположенностью;
- некоторыми заболеваниями половой, мочевыделительной или эндокринной систем женщины.
Чаще всего ноющая боль в крестце появляется из-за сокращений матки, при этом задействуются мышцы, расположенные в зоне малого таза, которые в обычное время практически не подвижны. Они начинают сокращаться, и это вызывает неприятные ощущения ниже поясницы.
В период, когда начинается процесс интенсивного отделения эндометрия, матка чуть пережимает нервные окончания, как раз располагающиеся в области крестца. Потому у женщин часто болит копчик за день или два до того, как должна начаться менструация.
Именно прогестерон отвечает за уменьшение содержания простагландинов – веществ, которые отвечают за сокращение матки. Так как гормон их блокирует недостаточно, спазмы идут сильные, они затрагивают слабые мышцы таза и нервные окончания, что и становится причиной, по которой перед месячными болит крестец.
Интенсивность болей может зависеть от эмоционального и физического состояния женщины. Стресс или сильная усталость, перенесенная недавно болезнь – все это сказывается на гормональном фоне, на процессе выработки прогестерона, а значит, может стать причиной того, что сильно болит крестец.
Стресс
Как болит Тупые боли Где болит В крестце, внизу живота Дополнительные симптомы Раздражительность, повышенная чувствительность к боли Причины возникновения Снижение гормонального фона организма, выработки эстрогена на фоне постоянного перенапряжения, снижение защитных функций организма, возникновение воспалительных очагов в области матки и яичников, что вызывает болезненность при подготовке женского организма к месячным. Кто лечит Гинеколог, невропатолог Как лечится Изменение образа жизни, применение препаратов, регулирующих состояние нервной системы. Обязательный 8 часовой сон, диета, обеспечивающая организм всеми необходимыми веществами, работа с психотерапевтом, обязательные физические нагрузки для восстановления гормонального фона.
При проявлениях астении – общеукрепляющее лечение.
Внутренний отек
Избыток жидкости в организме тоже может вызвать болезненные ощущения, когда перед месячными поясницу начинает тянуть. В соединительных тканях внутренних органов и прежде всего матки образуется отек. Из-за этого ее стенки становятся толще, больше пережимают нервные окончания. Тогда женщины жалуются, что у них болит копчик.
Гинекологи и даже диетологи всегда советуют потреблять меньше жидкости где-то уже за неделю до начала месячных. В противном случае организм накапливает воду, и тогда формируется отек.
Кроме соединительных тканей, страдают и суставы, в особенности тазобедренный. При этом у женщины не только болит сильно крестец, но еще и нижняя часть живота, неприятно немеет одна или обе ноги.
Если такие симптомы случаются уже не первый месяц, можно по совету врача принимать незадолго до менструации слабительные препараты. Это могут быть таблетки или лекарственные травяные сборы.
Излишний вес
Где болит Крестец, суставы ног.
Дополнительные симптомы Боли внизу живота, отеки
Причины возникновения Лишний вес тесно связан с гормональными нарушениями в организме, его защитных свойств, проявлению множественных воспалений. Ожирение тесно связано с малоподвижностью и чрезмерной нагрузкой на позвоночник, что провоцирует возникновение остеохондроза поясничного отдела и болезненность в крестце, не связанную с месячными.
Чрезмерный вес увеличивает нагрузку на суставы, мышцы бедер и спины, что приводит к постоянным болям в спине и еще более усиливается при накоплении жидкости в организме перед менструацией. Появление жидкости и отеков, усиливающих болезненное состояние, вызывается заболеваниями мочеполовой системы, часто сопровождающих ожирение, гинекологическими патологиями.
Возможна повышенная чувствительность к боли как особенность организма.
Гинеколог, невропатолог, эндокринолог, терапевт
Как лечится При постоянных болях в крестце, вызванных заболеваниями позвоночника, прописываются противовоспалительные средства, обезболивающие. Для снятия отечности применяют мочегонные средства.
Необходимо предпринимать меры для снижения веса, обязательна лечебная физкультура. Необходимо увеличивать физическую активность для снижения застойных явлений в тазу.
При патологиях мочевыводящей системы применяется комплекс лечения для урегулирования ее деятельности.
Загиб матки и боли в крестце
При не аномальном загибе в период до и во время менструации, а также при развитии беременности из-за такого положения матки начинает болеть нижняя часть спины. Пока идет процесс отделения эндометрия, матка увеличена в размерах, а значит, она больше давит на нервные окончания в крестцовой области. Тогда болит не только поясница, но и задняя часть бедра, бывает, отдает и в икры. При увеличении матки она также несколько давит на кишечник, поэтому женщина может ощущать не только то, что у нее болит крестец перед месячными, но и приступы тошноты.
Наличие внутриматочной спирали
Где болит Крестец, низ живота, отдавать в ногу
Причины возникновения Установленная спираль при повышенной чувствительности к боли становится причиной дискомфорта при отеке матки перед месячными, застое крови в малом тазу. При обильных месячных может препятствовать свободному отделению эндометрия из полости матки.
При излишне сильных болевых ощущениях – удаление спирали.
Как лечится Применением спазмолитиков — Но Шпа, Спазмолгон, Дротаверин, Баралгин.
Воспалительные и инфекционные заболевания
Если не только в дни перед началом менструации, но и после месячных болит крестец, спазмы сильные, сопровождаются тошнотой, также тянет живот, есть общее ощущение слабости, повышена температура – все это говорит о наличии воспаления в организме. В этом случае обязательно нужно обратиться к врачу. Симптомы указывают на развитие инфекционных заболеваний мочевыделительной или половой системы женщины.
Воспаление, возникшее из-за инфекции, поразившей внутренние органы, вызывает отек тканей, нарушение нормального кровоснабжения в них. А потому, когда во время месячных матка пытается вытолкнуть клетки эндометрия, на их пути появляются препятствия. Распухшие стенки матки и влагалища не пропускают отделяемое. В результате мышцы начинают больше сокращаться, чтобы преодолеть противодействие, что и служит причиной болей.
Прочие симптомы: тошнота, головная боль, повышение температуры – указывают на наличие инфекции. Стоит обратиться к гинекологу, который проведет диагностику, посмотрит результаты УЗИ, мазки, анализы мочи и крови. Далее, для каждой женщины разрабатывается индивидуальная терапия, подбираются противовоспалительные препараты, антибактериальные средства, витаминные комплексы. После проводится гормональная терапия, чтобы нормализовать цикл. Все это помогает вылечить болезнь, а заодно должно избавить женщину от болей в крестце до и после менструации.
Опухоль или новообразование
В репродуктивных органах женщины могут появиться доброкачественные опухоли или новообразования. К ним относят миомы или кисты. Такие наросты перекрывают ток менструальной крови, из-за чего она скапливается в матке. Орган резко увеличивается в размерах, опять же сдавливая нервные окончания в районе крестца.
Если болит копчик, а заодно на несколько дней отмечается задержка месячных, сильно тянет низ живота – все это как раз и может указывать на наличие кисты или миомы. Далее, когда сгустки менструальной крови под давлением своей массы все же преодолевают препятствие, повреждаются мелкие кровеносные сосудики. Задеваются нервные окончания в стенках матки и влагалища, что опять отдается в крестец, как и резкие сокращения, помогающие менструальной крови преодолеть новообразование.
В случае резких болей в районе ниже поясницы и в нижней части живота стоит пойти на осмотр к гинекологу. Проведя диагностику – простейшее УЗИ матки – он сможет выявить места образования кисты. Далее, будут приняты меры по их удалению либо хирургическим путем, либо с помощью медикаментозной терапии, которая поможет рассасыванию мелких образований.
Нарушения в эндокринной системе
Не всегда в возникновении болей при месячных “повинны” болезни мочеполовой системы. На женское здоровье оказывает большое влияние состояние щитовидной железы. Именно она отвечает за выделение гормонов, общий иммунный статус.
Когда перед месячными или во время менструации возникают сильные тянущие боли не только в области крестца, но и по всей пояснице, при этом женщина начинает страдать бессонницей, отмечает резкое снижение веса, частую смену настроения и повышенную раздражительность, следует заподозрить неполадки в работе эндокринной системы и возможные заболевания щитовидной железы. Необходимо стразу обратиться к врачу и пройти полное обследование.
Почему нужно обращаться к врачу!
Если боль в копчике появились впервые, её интенсивность создает неудобства, это сигнал для обращения к вашему гинекологу. Существует масса причин с данным симптомом:
- Эндометриоз – патологический процесс, разрастание эндометрия за пределы нормы. Способен вызвать боли в пояснице и области копчика, если расположен сзади матки, или находится в её связках, особенно ярко выражен в пред менструальный период.
- Инфекция в мочеполовой системе, способствует образованию спаек, перекрывающих отток жидкости из матки. При сокращениях выделения не могут выйти из полости матки, вследствии чего начинает болеть поясница и копчик.
- Новообразование, любая опухоль влияет на размер матки, что замедляет отток выделений, и раздражает нервы крестца.
- Нарушение гормонального баланса в связи с болезнями эндокринной системы. Если к болям в копчике присоединяется похудение, плохой сон, раздражительность это признаки проблем с щитовидной железой.
- Боль в области копчика часто встречается при прерванной внематочной беременности, кровь скапливается в Дугласовом пространстве и боль беспокоит ниже копчика.
- Поражение крестца стафилококком, туберкулезом, патогенными бактериями. У таких женщин боль усиливается при малейших движениях, облегчение наступает только в спокойном состоянии.
- Метаболические нарушения (остеомаляция, остеопароз) – причины сильной боли в пояснице и копчике, из-за них женщина может потерять костное вещество, поэтому их необходимо срочно лечить.
- Бывает что боль отдает в копчик и в спину из-за нарушения кровотока, это может значить тромбофлебит тазовых вен.
Если врач не выявил патологической этиологии боли, тогда для её снятия в домашних условиях можно использовать спазмолитики или теплую грелку на область копчика. Это временные методы, и долгое пользование ними не принесет пользы. Вот почему врачи настоятельно рекомендуют выполнять массаж поясничного отдела, и комплексы гимнастических упражнений. Но только в период перед месячными и после их окончания!
Иные причины болей в крестце перед месячными
Опасные патологии, требующие врачебного вмешательства, на которые могут указывать боли в области крестца перед месячными:
- эндометриоз;
- задний параметрит;
- спондилолистез;
- остеопороз;
- остеомаляция.
Эндометриоз – сверхсильное разрастание эндометрия. Если оно располагается в задней части матки или ее связках, то дает боли в спине, копчике, а также иные симптомы: болезненную менструацию, кровянистые выделения до и после окончания месячных, боли в нижней части живота, тошноту, головокружение, общее болезненное состояние.
Задний параметрит – гнойное воспаление околоматочной ткани в задней части органа. Оно чаще всего бывает вызвано кишечной палочкой или золотистым стафилококком и имеет симптомы: колюще-режущие боли в животе, запоры или поносы, повышение температуры тела, тошнота, озноб.
Спондилолистез – смещение одного позвонка относительно другого. Боли в спине при этом отмечаются не только перед месячными, но и при сильных физических нагрузках, неприятные ощущения могут становиться слабее или сильнее при каких-то положениях тела, с этими симптомами стоит идти не к гинекологу, а к хирургу.
Такие же боли перед месячными возникают при остеопорозе и остеомаляции. При этих патологиях ослаблена костная ткань, и лишнее давление на нее вызывает болевые ощущения, они распространяются от копчика в стороны и выше вдоль позвоночника.
Ушиб копчика
Ушиб копчика – это одна из наиболее распространенных причин появления боли, диагностирующаяся у лиц любого возраста. Нарушение кожи при этом происходит редко, и потому внешне определить ушиб получается далеко не всегда. Происходит травма в том случае, если человек падает на ягодичную область. Боль при этом развивается сильная и иногда может даже на несколько минут приводить к ступору и невозможности двинуться. При ушибе вначале на ткани оказывается сдавливающее действие, возникающее из-за воздействия травмирующего предмета на ткани. Далее боль сохраняется из-за давления на ткани гематомы, которая образуется по причине повреждения мелких сосудов.
Основными симптомами болезни являются:
- боль различной силы отдающая в позвоночник (спина в области копчика болит);
- отек в области повреждения;
- синяк;
- затруднения при движении;
- выраженное усиление боли при положении сидя;
- боль которая отдающая в ноги после длительного пребывания стоя;
- боль в травмированной области при сексе, возникающая у женщин и мужчин;
- боль при опорожнении кишечника.
Лечение проводится врачом. Больному обязателен постельный режим с положением на боку. Поворачиваться с бока на бок надо регулярно и очень осторожно. По мере восстановления тканей постельный режим отменяют. Для терапии обязательно назначаются физиопроцедуры и лекарственные препараты.
Читайте также:


