Позвоночно спинномозговая травма википедия
Позвоночно-спинномозговая травма (ПСМТ) — механическое повреждение позвоночника и содержимого позвоночного канала (спинномозговых нервов, спинного мозга, его сосудов и оболочек). Симптоматика травмы зависит от тяжести повреждения позвоночника и варьируется от расстройств чувствительности до параличей, расстройств дыхания и глотания. Больные ПСМТ считаются наиболее тяжелым контингентом пациентов в реабилитационных учреждениях, поскольку их лечение длительное и сложное.
- Классификация спинномозговых травм
- Классификация закрытых спинномозговых травм
- Классификация открытых спинномозговых травм
- Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
- Этиология позвоночно-спинномозговых травм
- Диагностика и клиническая картина позвоночно-спинномозговых травм
- Лечение позвоночно-спинномозговой травмы
- Прогноз при позвоночно-спинномозговой травме
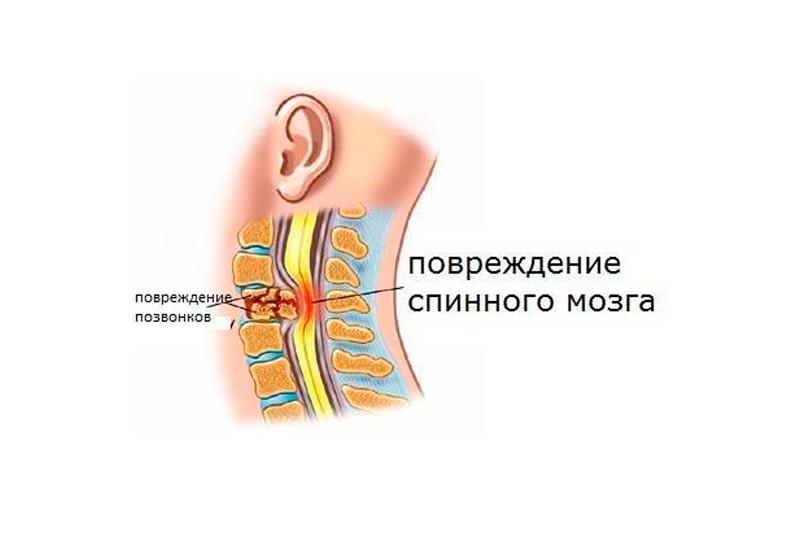
Распространенность позвоночно-спинномозговых травм составляет 29-50 эпизодов заболевания на миллион человек. При этом большая часть пострадавших — это люди моложе 40 лет, преимущественно мужчины (они травмируются в 2-4 раза чаще женщин). Лечение позвоночно-спинномозговых травм находится в компетенции травматологов, неврологов и нейрохирургов.
Классификация спинномозговых травм
Все позвоночно-спинномозговые травмы классифицируют на закрытые и открытые. Деление производится на основании повреждения кожи в зоне травмирования и опасности инфицирования позвоночника.
Классификация закрытых спинномозговых травм
Все закрытые повреждения бывают стабильными и нестабильными. Для последних характерно нарушение целостности межпозвонковых дисков и связок, что обуславливает смещение позвонков. Закрытые ПСМТ по аналогии с травмами головного мозга подразделяют на ушиб, сдавление и сотрясение спинного мозга.
Зависимо от уровня травмы бывают ПСМТ корешков конского хвоста, шейного, грудного, пояснично-крестцового отделов спинного мозга. Травмы также подразделяют на повреждения тела позвонков, связочного аппарата, заднего полукольца позвонков.
Классификация открытых спинномозговых травм
Открытые ПСМТ подразделяют на проникающие и непроникающие, исходя из целостности твердой мозговой оболочки. Эта оболочка — биологический и анатомический барьер, который препятствует попаданию в рану инфекции.
Также открытые позвоночно-спинномозговые травмы классифицируют зависимо от вида оружия, которым была нанесена рана, на огнестрельные и неогнестрельные. Огнестрельные раны делят на пять подвидов зависимо от типа ранения:
- сквозное: наблюдается пересечение позвоночного канала раневым каналом;
- слепое: раневой канал в этом случае слепо оканчивается в позвоночном канале, где локализуется инородное тело;
- непроникающее: раневой канал напрямую проходит через позвонок, но повреждает стенки позвоночного канала;
- касательное: при этом типе повреждения раневой канал по касательной проходит возле стенок позвоночного канала, разрушает их, но не проникает;
- паравертебральное: для этого типа ранения характерно прохождение раневого канала рядом с позвоночником, но отсутствие повреждения костной ткани позвонка.
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
Эта классификация важна в контексте того, что именно от вида повреждения спинного мозга зависит тактика лечения заболевания. Одни виды травмы можно лечить консервативно, тогда как другие — только хирургическим путем. Ошибка в выборе лечения может стать причиной тяжелых осложнений. Поэтому в неврологии используется детальная классификация повреждений спинного мозга:
- Сотрясение спинного мозга: сопровождается функциональными изменениями, которые исчезают через неделю после повреждения. Проявляется расстройством чувствительности, снижением рефлексов, мышечной слабостью.
- Ушиб спинного мозга: характеризуется появлением наряду с обратимыми изменениями необратимых.
- Сдавление спинного мозга: бывает спровоцировано обрывками дисков и связок, отломками позвонков, внутрипозвоночной гематомой.
- Гематомиелия (внутримозговая гематома или кровоизлияние в мозг).
Этиология позвоночно-спинномозговых травм
Причины позвоночно-спинномозговых травм самые разнообразные. Однако согласно статистике чаще всего травмы позвоночника случаются во время автокатастроф. Риску травмирования в особенности подвержены мотоциклисты. Еще одна причина травмы — падения с высоты из-за неосторожности. Нередко повреждения позвоночника случаются из-за падения с лестницы, на скользком полу, при гололеде, из-за пулевых или ножевых ранений.
Диагностика и клиническая картина позвоночно-спинномозговых травм
Диагностика позвоночно-спинномозговой травмы предусматривает сбор жалоб пострадавшего или свидетеля происшествия, осмотр пациента, неврологические обследования, лабораторные анализы и инструментальные методы (люмбальная пункция, КТ или МРТ мозга, спондилография, вертебральная ангиография, миелография, КТ-миелография).
Крайне важно правильно собрать анамнез, поскольку от этого зависит своевременность и корректность дальнейшего лечения. А именно, врач должен выяснить время и механизм травмирования, определить локализацию боли, чувствительных и двигательных расстройств, узнать совершал ли пострадавший какие-либо движения после травмирования. Если у пациента наблюдаются неврологические симптомы в остром периоде, это свидетельствует об ушибе головного мозга. Врач обращает внимание на тип дыхания, наличие слабости в конечностях, напряжение брюшной стенки.
Инструментальные методы используются для дифференциальной диагностики заболевания. Они помогают отличить сдавление спинного мозга от остальных видов повреждения позвоночника, которые лечат консервативно. Инструментальная диагностика также показана при спинальном шоке и невозможности пациента самостоятельно опорожнять мочевой пузырь. Для постановки диагноза врачу не нужно использовать весь комплекс инструментальных методов. Выбор методики зависит от подозрений врача и результатов неврологического осмотра.
Симптоматика позвоночно-спинномозговой травмы зависит от периода заболевания. Всего выделяют четыре основных периода течения болезни, которые отражают динамику восстановительных и деструктивных процессов:
- Острый период длится первые два-три дня после травмирования. Для него характерны некротические и некробиотические поражения спинного мозга, расстройства кровообращения и лимфообращения. В этот период травмы проявляются такие симптомы, как спинальный шок и синдром нарушения проводимости.
- Ранний период занимает 2-3 недели. Этот период характеризуется очищением очагов травматического некроза, признаками патологических изменений в нервных пучках и нервных волокнах.
- Промежуточный период продолжается около 3-4 месяцев. У пациентов наблюдаются симптомы регенерации волокон и формирование рубцов. В этом периоде заболевания исчезают все обратимые изменения и признаки спинального шока.
- Поздний период стартует с третьего-четвертого месяца и длится продолжительное время. Клинически проявляется заключительной стадией рубцевания и образования кист, патологическими процессами в нервной ткани.
Лечение позвоночно-спинномозговой травмы
В острой стадии заболевания сразу после возникновения травмы все усилия врачей должны быть направлены на спасение жизни человека и предотвращение тяжелого повреждения позвоночного канала. Для предупреждения смещений в позвоночнике больного транспортируют с места происшествия на щитах или жестких носилках в положении лежа на спине. Для обездвиживания конечностей на них накладывают специальные шины. Перекладывание пациента, проведение диагностических и лечебных мероприятий должны проводиться максимально осторожно.
Интенсивная терапия
Проводится интенсивная терапия, которая направлена на поддержание нормального функционирования важных систем организма. Прежде всего необходимо поддерживать нормальный уровень артериального давления, поскольку гипотензия может усугубить нарушение кровообращения в зоне травмы. После нормализации АД врачи начинают медикаментозную терапию отека спинного мозга, для чего прописывают диуретики и метилпреднизолон.
В первые 4 часа после травмирования позвоночника показана гипотермия спинного мозга. Для поддержания нормального объема циркулирующей крови при травматическом шоке пациенту показаны кровь до 1200 мл, низко- и высокомолекулярные декстраны. Предотвратить гиповолемию, которая может усугубить нарушение кровообращения, помогает обильное получение больным жидкости (не меньше 2,5 литров). При острой дыхательной недостаточности показана вентиляция легких.
Интенсивная терапия также предусматривает поддержание сердечной деятельности и электролитного баланса, коррекцию метаболических нарушений. С первых дней пациентам обязательно назначают антибактериальную терапию. Также в остром периоде показана периодическая катетеризация мочевого пузыря и промывание его раствором фурацилина. Если у пострадавшего обнаружена открытая рана, необходима ее первичная обработка.
Хирургическое вмешательство
Для лечения травмы может потребоваться оперативное вмешательство. Операцию (декомпрессия спинного мозга) необходимо провести как можно скорее (в первые четыре часа после травмирования позвоночника), поскольку тогда можно будет надеяться на благоприятный исход заболевания.
Показания к операции могут быть следующими:
- заметная деформация позвоночного канала рентгенопозитивными или рентгенонегативными, или компрессирующими структурами;
- блок ликворных путей;
- стремительное развитие дисфункции спинного мозга;
- усугубление острой дыхательной недостаточности, которую спровоцировал отек шейного отдела спинного мозга;
- признаки (клинические и ангиографические) сдавления магистрального сосуда спинного мозга.
Существует ряд противопоказаний, при наличии которых операцию проводить нельзя:
- черепно-мозговая травма с тяжелым течением, которая сопровождается нарушениями уровня сознания и подозрением на внутричерепную гематому;
- повреждения внутренних органов (опасность развития перитонита, внутреннее кровотечение, ушиб сердца с сопутствующими симптомами сердечной недостаточности, повреждения ребер);
- травматический или геморрагический шок;
- тяжелые заболевания, сопровождающиеся анемией, почечной, сердечно-сосудистой и печеночной недостаточностью;
- жировая эмболия, нефиксированные переломы конечностей, тромбоэмболия легочной артерии.
В раннем периоде после стабилизации состояния пациента необходимо создать благоприятные условия для его эффективной реабилитации. Также внимание врачей сосредотачивается на предотвращении или лечении осложнений травмы. Повреждение позвоночника сопровождается целым рядом серьезных осложнений, которые можно разделить на четыре большие группы:
- Инфекционно-воспалительные осложнения возникают из-за развития в организме инфекции, бывают поздними и ранними. К ранним осложнениям травмы относятся гнойный эпидурит (воспаление затрагивает эпидуральную клетчатку), абсцесс спинного мозга, гнойный менингомиелит. На поздних стадиях патологии могут возникнуть такие серьезные осложнения, как эпидурит и арахноидит.
- Трофические нарушения — это язвы и пролежни, возникающие из-за нарушения трофики тканей, спровоцированной повреждением спинного мозга. Пролежни проходят несколько стадий формирования: некроз (для этой стадии характерен распад тканей), эпителизация (активное нарастание эпителия), появление грануляций, трофические язвы (возникают, если патологический процесс не приводит к рубцеванию пролежня).
- Повреждение тазовых органов сопровождается задержкой мочи. Нарушения работы мочевого пузыря нередко осложняются развитием в мочевыводящих путях инфекционного процесса, что может спровоцировать уросепсис. У больных могут быть диагностированы разные формы нейрогенного мочевого пузыря: гипорефлекторная, норморефлекторная, гиперрефлекторная, арефлекторная.
- Деформации опорно-двигательного аппарата проявляются сколиозом и кифозом. Эти патологии возникают из-за паралича и пареза мышц туловища, которые провоцируют нарушение статики. У пациентов также могут быть диагностированы деформации конечностей из-за нейрогенных артропатий и нарушения тонуса мышц.
Успешная реабилитация больных зависит от скорости восстановительных процессов в спинном мозге. Стимулировать их вполне возможно с помощью медикаментозной терапии, лечебной гимнастики, физиотерапии. Пациенту назначают препараты, которые нормализуют обмен веществ, способствуют улучшению снабжения кислородом спинного мозга, смягчают образование глиозной ткани. К таким медикаментам относятся ноотропы, анаболические гормоны, иммуноактивные препараты, миорелаксанты, седативные препараты и транквилизаторы.
Физиотерапевтическое лечение предусматривает применение одной или сразу нескольких методик:
- УВЧ-индуктотермия, которая воздействует на очаг поражения в олиготермической дозе;
- электрическое поле УВЧ: оказывает воздействие на очаг поражения в слаботепловой или нетепловой дозе;
- продольная гальванизация (проводится с накладыванием электродов возле очага поражения);
- аппликации грязи (в случае медикаментозного лечения ее назначают со второй недели после травмирования, при оперативном — сразу после того снятия швов).
Лечебную гимнастику назначают по показаниям зависимо от степени повреждения позвоночника. Стабильный характер перелома и отсутствие тяжелых расстройств спинного мозга считаются показаниями для выполнения специальных физических упражнений почти сразу после госпитализации пациента. Первоочередные задачи лечебной гимнастики: улучшение функционирования дыхательной и сердечно-сосудистой систем, предотвращение атрофии мышц, общетонизирующее воздействие.
В раннем периоде пациентам рекомендуется выполнять дыхательные упражнения, а также упражнения для проработки дистальных отделов конечностей. Затем постепенно в комплекс упражнений добавляются движения, в которых должны участвовать мышцы позвоночника. Если у больного был поврежден шейный отдел позвоночника, все упражнения проводятся изначально в положении лежа, а со временем сидя и стоя.
При повреждении шейного отдела спинного мозга пациентам показана дыхательная гимнастика. Ее основные задачи — увеличение газообмена легких и укрепление мышц, которые участвуют в дыхании. Сначала пациенты осваивают статические дыхательные упражнения, в особенности тренировку диафрагмального дыхания. Через неделю после травмирования или операции можно начинать выполнять динамические упражнения. В остром периоде заболевания продолжительность занятий должна составлять не больше 3-5 минут. По мере стабилизации состояния пациента это время может увеличиваться.
Прогноз при позвоночно-спинномозговой травме
Исход лечения и прогноз для пациента зависят от тяжести и локализации травмы, возраста больного, своевременного оказания первой медицинской помощи и адекватного лечения. Нередко прогноз для здоровья и жизни больного становится известным после интраоперационного контроля спинного мозга. Тем не менее, макроскопически нормальный спинной мозг не всегда свидетельствует о возможности обратного развития патологического процесса и выздоровления пациента. Если после травмирования позвоночника синдром полного нарушения проводимости спинного мозга сохраняется в течение двух суток, а также не наблюдается минимальный регресс чувствительных и двигательных расстройств, шансы восстановления пациента минимальные.
Статистика позвоночно-спинномозговых травм неутешительная. Не меньше 37% всех пострадавших погибают до того, как была оказана медицинская помощь. Еще 13% пострадавших погибают уже в стационаре. После проведения операции летальность составляет 4-5%. Если сдавление спинного мозга сочетается с его ушибом, показатель летальности возрастает до 15-70% в зависимости от тяжести травмы. Полное выздоровление пациентов после резаных и колотых травм наблюдается в 8-20% всех случаев. Для огнестрельных ранений этот показатель равен 2-3%. Все осложнения, возникающие в процессе лечения травмы позвоночника, снижают шансы полного выздоровления больного и увеличивают риск летального исхода.
Благоприятного течения заболевания можно достичь, если максимально полно и рационально устранить деформацию позвоночника и сдавление спинного мозга, назначить действенную профилактику урологических осложнений и пролежней. Своевременная и комплексная реабилитация после лечения травмы позволит пациентам полностью восстановить нарушенные функции.
Повысить шансы больного на выздоровление сможет проведение полноценной хирургической декомпрессии спинного мозга на ранних этапах. Улучшение также наблюдается после оперативного вмешательства при лечении травм шейного, поясничного и нижнегрудного отделов спинного мозга. Благодаря импалантированию в позвоночник инновационных систем фиксации, пациенты получают возможность как можно раньше приступить к реабилитации, что позволяет предотвратить пролежни и другие опасные осложнения.
Позвоночно-спинномозговая травма — травма, в результате которой были нарушены функции и анатомическая целостность позвоночного столба и/или спинного мозга и/или его магистральных сосудов и/или корешков спинномозговых нервов. Клинические проявления зависят от уровня и степени тяжести повреждения; они могут варьировать от преходящих парезов и расстройств чувствительности до параличей, нарушения движения, расстройства функций тазовых органов, глотания, дыхания и т. д. В диагностике травм позвоночника и спинного мозга используются спондилография, миелография, МРТ, КТ, люмбальная пункция. Лечение позвоночно-спинномозговой травмы может включать репозицию, иммобилизацию, фиксацию позвонков, декомпрессию мозга с последующей восстановительной терапией.
- Классификация спинно-мозговых травм
- Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
- Диагностика и клиническая картина
- Лечение позвоночно-спинномозговой травмы
- Прогноз при позвоночно-спинномозговой травме
- Цены на лечение
Общие сведения
Позвоночно-спинномозговая травма – нарушение анатомо-физиологических взаимоотношений позвоночного столба и структур позвоночного канала (оболочек, вещества, сосудов спинного мозга, спинномозговых нервов), приводящее к частичной или полной утрате соответствующих функций. В различных странах частота позвоночно-спинномозговая травм варьирует от 30 до 50 случаев на 1 млн. населения. Среди пострадавших преобладают мужчины молодого трудоспособного возраста (20—39 лет), что обусловливает не только медицинскую, но и социальную значимость проблемы. Организацией и оказания своевременной специализированной помощи пострадавшим с позвоночно-спинномозговой травмой занимается нейрохирургия, неврология и травматология.
Причинами повреждений позвоночника и спинного мозга при позвоночно-спинномозговой травме могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах и т. д.

Классификация спинно-мозговых травм
Позвоночно-спинномозговые травмы разделяют на изолированные, сочетанные (в сочетании с механическим повреждением других органов и тканей) и комбинированные (в комбинации повреждения с термическими, радиационными, токсическими и другими факторами). По характеру повреждения позвоночно-спинномозговые травмы разделяют следующим образом:
- закрытые (без повреждения паравертебральных тканей);
- открытые, не проникающие в позвоночный канал;
- открытые, проникающие в позвоночный канал — сквозные (поражение позвоночного канала навылет) и слепые (ранящий предмет остается в позвоночном канале) и касательные.
Открытые травмы позвоночника могут быть огнестрельными (осколочные, пулевые) или неогнестрельными (резаные, рубленые, колотые и др.).
Повреждения позвоночника при позвоночно-спинномозговой травме подразделяют на следующие нозологические формы: ушиб позвоночника, частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента, самовправившийся вывих позвонка, разрыв межпозвоночного диска, частичные и полные вывихи позвонков, переломы позвонков, переломовывихи (сочетание смещение позвонков с переломом их структур).
Повреждения двух и более смежных позвонков и/или межпозвоночных дисков называют множественными повреждениями позвоночного столба; повреждения двух и более несмежных позвонков и/или межпозвоночных дисков — многоуровневыми повреждениями позвоночного столба. Множественные переломы позвонков на нескольких уровнях называют множественными многоуровневыми повреждениями позвоночного столба.
Важно учитывать, что нестабильные повреждения могут возникать даже без переломов позвонков: при разрыве капсульно-связочного аппарата позвоночного двигательного сегмента и межпозвонкового диска, при самовправившихся вывихах позвонков.
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
Для определения лечебной тактики при позвоночно-спинномозговой травме большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Некоторые виды травм спинного мозга (сотрясение и ушиб) лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков, гематомиелия) — оперативно. Различают следующие виды поражений.
Диагностика и клиническая картина
Диагностический алгоритм при позвоночно-спинномозговой травме включает следующие этапы: опрос пострадавшего, врача или свидетеля происшествия, доставивших больших в стационар, с уточнением жалоб и их динамики; осмотр и пальпацию; неврологическое обследование; инструментальные методы исследования. К последним относятся: спондилография, люмбальная пункция с ликвородинамическими пробами, КТ и/или МРТ головного мозга, миелография, КТ-миелография, вертебральная ангиография.
При сборе анамнеза необходимо выяснить механизм и время травмы, локализацию боли, двигательных и чувствительных расстройств; расспросить о том, какие положения или движения облегчают или усиливают боль в позвоночнике; поинтересоваться, двигал ли пострадавший ногами и руками сразу после травмы. Развитие неврологических расстройств сразу после травмы свидетельствует об ушибе спинного мозга. Он может быть изолированным или сочетаться с компрессией мозга. В случае появления и нарастания неврологических расстройств (что можно выявить только в отсутствие спинального шока, характерного для ушиба мозга) следует предполагать раннюю или позднюю компрессию спинного мозга и его корешков гематомой или вторично сместившимися в позвоночный канал поврежденными костно-хрящевыми структурами.
При беседе с пациентом необходимо выяснить все жалобы, чтобы исключить повреждения других органов и систем. Если пациент не помнит обстоятельств происшествия, необходимо исключить черепно-мозговую травму. При нарушениях чувствительности может отсутствовать боль ниже области повреждения мозга, поэтому все отделы позвоночника подлежат обязательному пальпаторному и рентгенологическому обследованию. Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить уровень обязательного рентгенологического обследования и алгоритм целенаправленного лечения других органов и тканей. Так, при наличии кровоподтеков и деформации в области грудной клетки необходимо исключить прелом ребер, разрыв легкого, гемоторакс и пневмоторакс. Деформация позвоночника в грудопоясничном отделе может сопровождаться не только травмой позвонков на этом уровне, но и повреждением почек, селезенки, печени и других внутренних органов.
При осмотре пациента с позвоночно-спинномозговой травмой определяют отсутствие или слабость в конечностях, тип дыхания, участие межреберных мышц в дыхательных движениях, напряжение брюшной стенки. Так, диафрагмальный тип дыхания в сочетании с тетраплегией свидетельствуют о травме шейного отдела спинного мозга ниже IV сегмента. Пальпаторное исследование позвоночника позволяет выявить локализацию боли, крепитацию отломков, деформацию линии остистых отростков или увеличение расстоянии между ними. Запрещено определять патологическую подвижность позвонков методом пальпации, так как это может привести к дополнительным повреждениям не только нервной ткани, но также сосудов и других тканей и органов.
Цель проведения инструментальных методов обследования при позвоночно-спинномозговой травме — максимально быстро отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, подлежащих консервативному лечению. Спинальный шок (арефлексия и атония парализованных мышц) в остром периоде травмы, а также невозможность самостоятельного опорожнения тазовых органов — показания к активному использованию инструментальных методов исследования для дифференциальной диагностики. Раннее их использование позволяет не только распознать сдавление спинного мозга, но также определить локализацию, характер, причину компрессии и особенности повреждения позвоночника. Диагностический алгоритм инструментальных исследований в остром периоде позвоночно-спинномозговой травмы следующий.
- Спондилография в передней и боковой проекциях.
- Спондилография в косой проекции (для исследования дугоотросчатых суставов и межпозвоночных отверстий) и через открытый рот (для диагностики атлантоаксиальных сегментов).
- КТ.
- Люмбальная пункция с ликвородинамическими пробами.
- Миелография восходящая и снисходящая.
- КТ-миелография.
- ССВП.
- Вертебральная ангиография.
Решение диагностических задач при позвоночно-спинномозговой травме не всегда требует проведения всех вышеперечисленных методов диагностики. На основании результатов инструментальных методов исследования и сопоставления их с клиническими признаками диагностируют сдавление спинного мозга, его магистральных сосудов и корешков спинномозговых нервов, при которых показано хирургическое лечение.
При оценке неврологического статуса при позвоночно-спинномозговой травме используют шкалу ASIA/ISCSCI — Международный стандарт неврологический и функциональный классификации повреждений спинного мозга. Данная унифицированная шкала позволяет количественно оценить функциональное состояние спинного мозга и степень неврологических нарушений. В качестве критериев состояния спинного мозга используют оценку мышечной силы, тактильной и болевой чувствительности, рефлекторной активности в аногенитальной зоне.
Лечение позвоночно-спинномозговой травмы
Необходима иммобилизация позвоночника, осторожная и быстрая транспортировка пациента с позвоночно-спинномозговой травмой в ближайший многопрофильный стационар, в котором есть специалисты и возможности для лечения спинальных больных, либо (предпочтительнее) в специализированное нейрохирургическое отделение. Пациенту в бессознательном состоянии на месте, где он обнаружен после ДТП, падения с высоты, избиения и иных инцидентов, результатом которых может стать позвоночно-спинномозговая травма, необходимо произвести иммобилизацию позвоночника. Такого пациента следует расценивать как больного с повреждением позвоночника, пока не будет доказано обратное.
Показания к экстренному хирургическому вмешательству при позвоночно-спинномозговой травме:
Противопоказания к хирургическому лечению позвоночно-спинномозговой травмы:
- травматический или геморрагический шок с нестабильной гемодинамикой;
- сопутствующие повреждения внутренних органов (внутреннее кровотечение, опасность развития перитонита, ушиб сердца с признаками сердечной недостаточности, множественные повреждения ребер с гемопневмотораксом и явлениями дыхательной недостаточности);
- тяжелая черепно-мозговая травма с нарушениями уровня сознания по шкале Глазго менее 9 баллов, при подозрении на внутричерепную гематому;
- тяжелые сопутствующие заболевания, сопровождающиеся анемией (менее 85 г/л), сердечно-сосудистой, печеночной и/или почечной недостаточности;
- жировая эмболия, тромбоэмболия легочной артерии, нефиксированные переломы конечностей.
Хирургическое лечение сдавления спинного мозга необходимо проводить в оптимально короткие сроки, так как на первые 6-8 часов приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно и максимально короткие сроки в палате интенсивной терапии или реанимационном отделении. Базовая терапия включает в себя регуляцию функций дыхания и сердечно-сосудистой деятельности; коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга; профилактику инфекционных осложнений, гиповолемии, гипопротеинемии; регуляцию функций тазовых органов путем установки приливно-отливной системы Монро или катетеризации мочевого пузыря не реже четырех раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение ангиопротекторов, антигипоксантов и цитопротекторов.
При атлантоокципитальной дислокации пациентам показана ранняя репозиция методом краниоцервикальной тракции или одномоментное закрытое вправление рычаговым способом Рише-Гютера. После устранения атлантоокципитальной дислокации используют иммобилизацию торакокраниальной гипсовой повязкой, головодержателем. В случаях осложненных вывихов шейных позвонков в первые 4-6 часов (до развития отека мозга) показано одномоментное закрытое вправление вывиха по методу Рише-Гютера с последующей внешней фиксацией в течение двух месяцев. Если после позвоночно-спинномозговой травмы прошло более 6 часов и у пациента выявлен синдром полного нарушения рефлекторной деятельности мозга, показано открытое вправление вывиха задним доступом в сочетании с задним или передним спондилодезом.
При оскольчатых переломах тел шейных позвонков и их компрессионных переломах с углообразной деформации более 11 градусов показана передняя декомпрессия мозга путем удаления тел сломанных позвонков с замещением их костным трансплантатом, кейджем с костной крошкой или пористым титано-никелевым имплантатом в сочетании с титановой пластиной или без нее. При повреждении более двух соседних позвонков показана передняя или задняя стабилизация. При сдавлении спинного мозга сзади фрагментами сломанной дуги позвонка показана задняя декомпрессия. Если повреждение позвоночного сегмента нестабильное, декомпрессию сочетают с задним спондилодезом, предпочтительно транспедикулярной конструкцией.
Стабильные компрессионные переломы тел грудных позвонков типа A1 и А2 с кифотической деформацией более 25 градусов, приводящие к переднему сдавлению спинного мозга по типу его распластывания и натяжения на клинке, лечат одномоментной закрытой (бескровной) реклинацией в первые 4-6 часов после травмы или открытой реклинацией и декомпрессией мозга с междужковым спондилодезом стяжками либо иными конструкциями. Переломовывихи грудных позвонков в остром периоде легко репонировать и реклинировать, поэтому используют задний доступ в позвоночный канал для декомпрессии мозга. После ламинэктомии, наружной и внутренней декомпрессии мозга, локальной гипотермии производят транспедикулярный спондилодез, позволяющий дополнительно репонировать и реклинировать позвоночник.
Учитывая большие резервные пространства поясничного отдела позвоночного канала, декомпрессию корешков конского хвоста выполняют из заднего доступа. После удаления компрессирующих субстратов, репозиции и реклинации позвонков проводят транспедикулярный спондилодез и дополнительную коррекцию позвоночного столба. Через две-три недели можно выполнить передний спондилодез аутокостью, кейджем или пористым имплантатом.
При грубой деформации позвоночного канала крупными фрагментами тел поясничных позвонков можно использовать переднебоковой забрюшинный доступ для реконструкции передней стенки позвоночного канала и замещения удаленного тела позвонка костным трансплантатом (с фиксирующей пластиной или без нее), пористым титано-никелевым имплантатом или кейджем с костной крошкой.
В период реабилитации после перенесенной позвоночно-спинномозговой травмы лечением пациента занимаются неврологи, вертебрологи и реабилитологи. Для восстановления двигательной активности применяют ЛФК и механотерапию. Наиболее эффективно сочетание лечебной физкультуры с методами физиотерапии: рефлексотерапия, массаж, электронейростимуляция, электрофорез и другие.
Прогноз при позвоночно-спинномозговой травме
Около 37% пострадавших с позвоночно-спинномозговой травмой погибают на догоспитальном этапе, около 13% — в стационаре. Послеоперационная летальность при изолированных сдавлениях спинного мозга составляет 4-5%, при сочетании сдавления мозга с его ушибом — от 15 до 70% (в зависимости от степени сложности и характера травмы, качества медицинской помощи и иных факторов). Благоприятный исход с полным выздоровлением пострадавшего при колотых и резаных ранениях спинного мозга был зафиксирован в 8-20% случаев, при огнестрельных ранениях спинного мозга — в 2-3%. Осложнения, возникающие при лечении позвоночно-спинномозговой травмы, отягощают течение заболевания, увеличивают сроки пребывания в стационаре, а порой приводят к летальному исходу.
Комплексная диагностика и ранние декомпрессивно-стабилизирующие операции способствуют уменьшению осложнений и послеоперационной летальности, улучшению функционального исхода. Имплантируемые в позвоночник современные системы фиксации позволяют проводить раннюю активизацию пациентов, что помогает предотвратить появление пролежней и других нежелательными последствиями позвоночно-спинномозговой травмы.
Читайте также:


