Позвоночно спинальные травмы неотложная помощь
Нарушение физиологических и анатомических связей позвоночного канала и позвоночника называется спинномозговой травмой. Разбалансировка такого рода влечет за собой потерю подвижности, в некоторых случаях с необратимыми последствиями.
Травма позвоночника и спинного мозга является следствием падений, аварий, обрушений зданий, может быть результатом избиения или других агрессивных действий.
Людей с диагнозом позвоночно-спинальная травма или с подозрением на повреждения такого рода доставляют в нейрохирургию, или травматологию в зависимости от степени тяжести случая. Если повреждение классифицируется как относительно легкое, пациента помещают на лечение в неврологию.
Классификация спинно-мозговых ранений
В 1997 году в России Министерством здравоохранения была введена новая система классификации болезней. Более точная кодировка, включающая буквенные и цифровые параметры, позволила расширить список и уточнить многие факторы нарушений.
По МКБ-10 заболевания спинного мозга проходят под литерой S, последствия травм — T.
Правильная постановка диагноза позволяет назначить верное лечение. При травмах спинного мозга скорость принятия решения и назначения терапии во многом влияет на дальнейшие возможности сохранения пациентом двигательных функций. Поэтому на первоначальном этапе функциональное состояние не оценивают, рассматривают степень тяжести повреждений и назначают оперативное или консервативное лечение.
Повреждения подразделяется на 3 основных типа:
- Изолированные.
- Сочетанные — включают механические нарушения соседних органов.
- Комбинированные — осложнены радиационными, токсическими или другими факторами, усугубляющими состояние больного.
Существует также классификация ПСМТ по характеристикам нарушений:
- Закрытые – без повреждения мягких паравертебральных тканей.
- Открытые — без проникновения в позвоночный канал.
- Открытые проникающие ранения имеют несколько видов:
- Сквозные — характеризуются тем, что предмет повредивший позвоночник проходит на вылет.
- Слепые — обусловлены задержкой объекта в позвоночном канале.
- Касательные затрагивают позвоночник частично.
Ранения открытого типа, относящиеся к категориям 2 и 3, подразделяют на огнестрельные (осколочные, пулевые) и неогнестрельные (рубленые, резаные, колотые). Наиболее опасными для жизни являются пулевые.
Травмирования спинного мозга подразделяются на следующие виды:
- ушиб (последствия определяют спустя 3 недели после устранения спинального шока, приводящего к дисбалансу рефлекторной деятельности);
- сотрясение;
- кровоизлияния или внутримозговая гематома;
- разрыв капсульно-связочного аппарата позвоночного двигательного сегмента;
- вывих позвонков, может быть различной степени тяжести;
- разрыв диска;
- перелом, а также перелом со смещением;
- сдавливания (ранее, позднее, острое) с последующим развитием компрессионной миелопатии;
- ранения главного магистрального сосуда (травматический инфаркт);
- различные травмы корешков спинномозговых нервов;
- полные повреждения спинного мозга наиболее опасны и несут необратимые последствия.
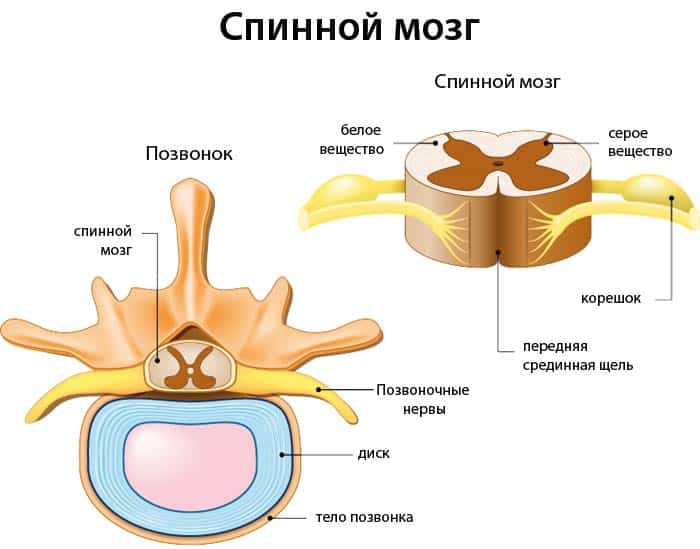
Возникновение нарушений в нескольких местах позвоночника систематизируют как:
- Множественные — нарушения в близлежащих позвонках или позвоночных дисках.
- Многоуровневые — повреждения удаленных друг от друга позвонков или дисков.
- Множественные многоуровневые — совмещают характеристики предыдущих двух видов.
Симптоматика в разных случаях
Симптомы спинальных травм медленно развиваются и имеют свойство изменяться с течением временем. Это связано с тем, что происходит частичное отмирание нервных клеток в остром периоде, позднее могут происходить массовые разрушения. Их провоцируют следующие факторы: самоуничтожение дефектных тканей, нехватка питательных компонентов, слабое насыщение кислородом, интоксикация.
Течение болезни характеризуется определенными изменениями и делится на периоды:
- острый — 3 суток после повреждения;
- ранний — не более 30 дней;
- промежуточный — 90 дней;
- поздний — 2-3 года после несчастного случая;
- резидуальный — последствия спустя долгие годы.
Первые стадии характеризуются симптомами с выраженными неврологическими проявлениями: потеря чувствительности, паралич. Более поздние периоды выражаются в органических изменениях: некрозы, дистрофии.
Клиническая картина зависит от места повреждения и тяжести нарушений. Учитывают также факторы возникновения той или иной травмы. Все это следует рассматривать систематизировано.
Для всех видов спинальных травм характерны свои симптомы и в каждом отделе позвоночника они проявляют себя по-разному (шейном, грудном и поясничном). Это мы и рассмотрим в таблицах ниже.
| Шейный | Грудной | Поясничный |
| Боль в верхней части спины, от нижнего края лопаток и выше. Чувство онемения. Скованность в движениях верхних конечностей. | Боль в области спины и ребер, которая усиливается при выполнении каких-либо действий. Острая сильная боль, отдающая в область сердца. | Боли в области поясницы, бедер и ягодиц из-за защемления седалищного нерва. Парез ног и рук. Половая дисфункция, нарушение контроля над мочеиспусканием и дефекацией. |
| Шейный | Грудной | Поясничный |
| Отек поврежденной области. Потеря чувствительности шеи, плеч и верхних конечностей. Нарушение моторики шеи и рук. В тяжелых случаях потеря памяти, зрительные и слуховые дисфункции. | Отек поврежденной области. Болевые ощущения в спине и в области сердца. Дисбаланс дыхательной, пищеварительной, мочеиспускательной системы. | Онемение зоны травмы. Боли в стоячем и сидячем положении. Дисфункции нижних конечностей. |
Сотрясения в области позвоночника чреваты следующими проявлениями:
| Шейный | Грудной | Поясничный |
| Общая слабость, парез верхних конечностей. | Затрудненное дыхание. | Парез нижних конечностей. Нарушение мочеиспускания. |
Практически все травмы позвоночника связаны с тем, что в месте повреждения сразу пропадает чувствительность. Такое состояние сохраняется, в зависимости от степени тяжести нарушений, от пары часов до нескольких суток.
При сдавливании симптомы будут одинаковы независимо от локации травмы:
- Частичная потеря чувствительности.
- Боли.
- Эффект жжения.
- Слабость.
- Спазмы.
- Двигательная дисфункция.
При контузиях пациент ощущает временную потерю двигательных функций, рефлекторный дисбаланс, слабость в мышцах, все признаки проявляют себя быстро, уже в первые часы.
При переломах симптоматика выглядит следующим образом:
Переломы характеризуются тотальным дисбалансом деятельности организма, пропадает чувствительность, снижаются возможности двигательной активности нижних конечностей.
Вывихи характеризуются следующими симптомами:
Редкая и сложная патология — разрыв спинного мозга, характеризуется следующей симптоматикой:
- Острая боль в месте травмы, чаще нестерпимая.
- Потери чувствительности и полный паралич как необратимые явления в области, расположенной ниже разрыва.
Неотложная помощь при спинальной травме
Подозрение на спинальную травму требует скорый вызов квалифицированной помощи. Предпринимать какие-либо действия, не имея медицинского образования, категорически запрещено. Любая манипуляция с пострадавшим может быть чревата летальным исходом.
При повреждениях позвоночника в результате несчастного случая допустимо оказать помощь в рамках нижеперечисленных рекомендаций:
- Во избежание усиления деформации фиксируют больного. При повреждениях шеи аккуратно надевают твердый воротник, его еще называют филадельфийский.
- При сильных повреждениях, вызывающих затруднение дыхания, провести ингаляцию увлажненного кислорода, используя кислородный баллон со съемной насадкой-маской. Его можно приобрести в близлежащей аптеке. Если возможность самостоятельного дыхания нарушена, в трахею вводят специальную трубку и осуществляют искусственную вентиляцию легких.
- Если в результате травмы пациент теряет кровь, выполняют внутривенную инъекцию Рефортана 500 и кристаллоидов. Эти манипуляции позволят восстановить АД.
- Если травма сопровождается сильными болевыми ощущениями, вкалывается анальгетик.
Успех в лечении спинальных травм во многом зависит от скорости оказания первой медицинской помощи. При обнаружении пострадавшего его как можно скорее доставляют в больницу.
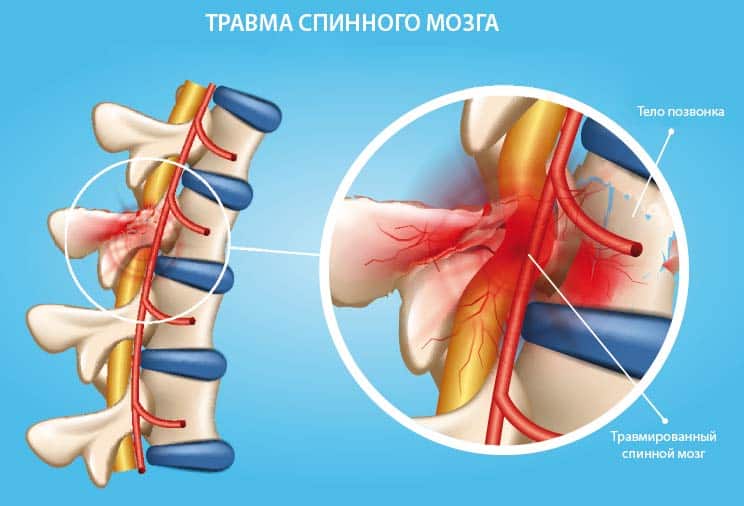
Проявления спинального шока являются следствием серьезной травмы. В такой ситуации основная помощь пострадавшему будет заключаться в быстрой и грамотной транспортировке в больницу.
Определить спинальный шок можно по следующим признакам:
- Перепады температуры тела и потливость.
- Дисфункции внутренних органов.
- Повышение давления.
- Аритмия.
Шок возникает в результате нарушений в области спинного мозга и может вести к ряду тяжелейших последствий. Больного фиксируют на твердой поверхности, уложив его лицом вверх или вниз.
Выбор положения напрямую зависит от того, в каком состоянии был обнаружен пострадавший. При перемещении сохраняют положение тела, в котором человек находился во избежание дальнейших деформаций и ухудшения состояния.
При затруднениях дыхания обеспечивают проходимость путей. Делают манипуляции по искусственной вентиляции легких.
Периоды травм
Повреждения подразделяют на периоды:
- Первые 2-3 суток длится острый этап. В это время сложно делать выводы о форме ранения, так как признаки спинального шока выражены наиболее ярко.
- Две-три недели после повреждения — ранний период. Он характеризуется нарушениями рефлекторной деятельности и проводимости. Ближе к завершению этого этапа спинальный шок ослабевает.
- Истинную картину нарушений демонстрирует промежуточный период. Его длительность несколько месяцев. При отсутствии повреждений второго двигательного нейрона в поясничном и шейном утолщениях восстанавливаются рефлексы, повышается мышечный тонус.
- Заключительный период продолжается на протяжении всей жизни. Постепенно организм восстанавливает естественные функции, неврологическая картина стабилизируется.
Первое время после лечения важны реабилитационные мероприятия как медицинского, так и социально-бытового характера. Особенно для пострадавших, получивших статус инвалида.

Методы диагностики
Диагностика начинается с опроса пострадавшего или свидетелей несчастного случая. Инструментальные и аппаратные методы обследования комбинируют с неврологическими. Врач проводит осмотр и пальпацию.
В процессе сбора данных и постановки диагноза медика интересует время ранения и механика происшествия. Важно, где больной ощущает потерю чувствительности и двигательных функций. В процессе осмотра выясняют при каких движениях болевые ощущения усиливаются или ослабевают.
Если пострадавшего доставили в клинику, очевидцы обязательно сообщают двигался ли потерпевший после ранения.
Неврологические расстройства, появляющиеся сразу после травмы, говорят об ушибе спинного мозга. Если при отсутствии спинального шока у пациента нарастают неврологические признаки, можно предположить раннее или позднее сжатие спинного мозга и его корешков гематомой или поврежденными костными или хрящевыми структурами, спустившимися в позвоночный канал.
Полная или частичная потеря памяти требует обследования головного мозга. В таких случаях актуальна диагностика, включающая рентгенологическое и пальпаторное обследование. Потеря чувствительности в тех или иных областях значительно затрудняет постановку диагноза, поэтому используют все доступные методики инструментального исследования. До сих пор рентгенография считается наиболее быстрым и правильным способом диагностики, также назначают КТ и МРТ.
В результате внешнего первичного осмотра выявляют деформации корпуса и отмечают возможные места травм. Исходя из этого, назначают последующие исследования. Гематомы и впадины грудной области свидетельствуют о возможных переломах ребер, разрывах легкого и других повреждениях. Видимые дефекты грудопоясничного отдела могут сопровождаться ранением почек, печени и селезенки.
При обследовании спинальных травм нельзя определять патологическую подвижность позвонков методом пальпации, такие манипуляции приводят дополнительным повреждениям сосудов и внутренних органов.
Инструментальные обследования проводят с целью выяснения локализации, характера и причин компрессии, особенностей повреждения позвоночника.
Лечение
При подозрении на спинальную травму, в первую очередь, проводят иммобилизацию. При обнаружении травмированного в бессознательном состоянии, на местах аварий или после избиения также обязательно обездвиживают позвоночную область до проведения обследования и исключения спинальных ранений.
Существуют ситуации, в которых показано срочное хирургическое вмешательство:
- постоянное нарастание невралгических признаков, в случае если ранение не сопровождается спинальным шоком;
- блокировка каналов, по которым движется цереброспинальная жидкость;
- при нарушениях позвоночного канала сдавливающими объектами;
- кровоизлияние в спинной мозг, отягощенное блокадой циркуляции цереброспинальной жидкости;
- диагностировано сдавление магистрального сосуда спинного мозга;
- нарушения двигательных сегментов позвоночника с нестабильным характером, представляющие опасность повторного или периодического сжатия спинного мозга.
Операции противопоказаны в следующих случаях:
- шоковое состояние с нестабильной динамикой (геморрагическое или травматическое);
- ранения с сопутствующим нарушением внутренних органов;
- черепно-мозговые травмы высокой степени тяжести, подозрения на внутричерепную гематому;
- сопутствующие заболевания, сопровождающиеся анемией.
Хирургическое вмешательство при сдавлении спинного мозга проводят в срочном порядке. В течение 8 часов после ранения происходят необратимые физиологические трансформации. Поэтому пациент сразу попадает в реанимацию или палату интенсивной терапии, где быстро устраняют все противопоказания к оперативному вмешательству.
Реабилитационный период после спинномозговой травмы длителен. Пострадавший переходит под контроль медиков неврологов, вертебрологов и реабилитологов. Считается, что комбинация лечебной физкультуры и процедур физиотерапии наиболее эффективна в период восстановления.
Прогноз
Около 50 % людей с травмами позвоночника погибают в дооперационный период, большая часть даже не доезжая до медучреждений. После операции процент смертности снижается до 4-5 %, но может возрасти до 75 % в зависимости от сложности повреждений, качества медицинской помощи и других сопутствующих факторов.
Полное или частичное выздоровление пациентов с ПСМТ происходит примерено в 10 % случаев, при учете, что травма носила колото-резанный характер. При огнестрельных ранениях благоприятный исход возможен в 3 % случаев. Не исключены осложнения, возникающие в период пребывания в стационаре.
Диагностика на высоком уровне, операции по стабилизации позвоночника и устранению факторов сжатия понижают риски негативного исхода. Современные имплантируемые системы помогают быстрее поднять пациента, исключая негативные последствия длительного периода неподвижности.
Последствия
Любая травма позвоночника сопровождается параличом. Это происходит в результате нарушения деятельности нервных клеток. Продолжительность и обратимость состояния неподвижности зависит от сложности травмы и качества медицинского обслуживания.
Говорить о последствиях ранения можно спустя 8 недель, иногда меньше. Приблизительно в этот период спинальный шок сглаживается и видна четкая картина повреждений. Обычно в это время подтверждают предварительный диагноз.
Необратимые последствия возникают при размозжении спинного мозга, которое приводит к полному анатомическому перерыву.
Последствия и осложнения травмы спинного мозга подразделяют на:
- Инфекционно-воспалительные — возникают в разные периоды, связаны с поражением мочевыводящей и дыхательной систем.
- Нейротрофические и сосудистые нарушения — появляются в результате атрофии мышц и органов. В течение раннего периода велик риск тромбоза глубоких вен.
- Дисфункции тазовых органов.
- Ортопедические нарушения — скалиозы, кифозы, нестабильность поврежденных участков позвоночника.
Позвоночно-спинномозговая травма - повреждение механической энергией позвоночника и спинного мозга. Вызывает изменения, как в самом спинном мозге, так и во всём организме.
Чаще всего причинами позвоночно-спинномозговой травмы являются автомобильные аварии, падения, спортивные травмы (прыжки в воду), производственные, огнестрельные и колотые раны. В основном повреждаются шейно-грудной (C4-Th1) и пояснично-грудной (Th11-L1) отделы, остальные - значительно реже. Травматизация спинного мозга и корешков происходит в результате сдавления костями, связками, веществом межпозвонкового диска, инородным телом или гематомой. Наиболее тяжёлые повреждения возникают при сдавлении костными структурами. Однако при некоторых видах закрытой травмы могут возникнуть и изолированные повреждения спинного мозга. Закрытые повреждения позвоночника чаще всего возникают при падении с высоты (прыжки с высоких трамплинов).
Классификация повреждений позвоночника и спинного мозга. Различают полные и частичные повреждения позвоночника. При полном повреждении позвоночника возникает нарушение позвоночника в поперечной плоскости; при частичном - изолированные повреждения только отростков и дужек позвонков. Повреждения позвоночника бывают неосложнённые (без нарушения функций спинного мозга и его корешков) и осложнённые. Закрытые (без нарушения целостности кожных покровов и подлежащих мягких тканей) и открытые. Проникающие и непроникающие (критерий - нарушение целостности твёрдой мозговой оболочки)
В зависимости от тяжести повреждения выделяют: сотрясение; ушиб и сдавление спинного мозга.
Сотрясение спинного мозга. При данном виде повреждения наблюдается временное нарушение проводимости отдельных нервных путей. Это нередко проявляется слабостью мышц, невыраженными нарушениями чувствительности и функции тазовых органов. Эти нарушения возникают сразу после травмы и сохраняются в течение 1-3 недель. Нередко эти травмы сочетаются с сотрясением головного мозга.
Ушиб спинного мозга вызывает отек, кровоизлияния, размягчение отдельных участков нервной ткани. Нарушение проводимости нервных волокон при этом сохраняются длительное время. Обычно в первые дни после травмы наблюдается синдром полного нарушения проводимости нервных волокон (паралич ниже уровня контузии, анестезия, задержки мочеиспускания и дефекации).
Сдавление спинного мозга может развиться вследствие вдавления костных отломков, в результате увеличения объема эпидуральной гематомы. Развитие компрессии спинного мозга в этих случаях происходит постепенно, по мере увеличения гематомы, характеризуется нарастанием двигательных и чувствительных нарушений ниже травмы и прогрессированием расстройств функции тазовых органов.
При кровоизлияниях в спинной мозг (гематомиелии) симптоматика зависит от локализации очага кровоизлияния. При небольших очагах возможно обратное развитие симптоматики и полное выздоровление.
Нейрогенный, спинальный шок развивается, как правило, в результате полного повреждения позвоночника. Шок возникает сразу после травмы и характеризуется Спинальный шок, проявляющийся сразу после травмы и характеризующийся выпадением всех функций -двигательной, чувствительной и рефлекторной деятельности, а также снижением системного сосудистого сопротивления. Это ведет к венозному застою за счет снижения венозного возврата крови в правые отделы сердца, а также к расширению артерий и артериол. Артериальное давление падает, но рефлекторной тахикардии при этом у таких пострадавших не возникает. Не наблюдается вазоконстрикции, конечности остаются теплые.
Неотложная помощи при спинальной травме
Неотложная помощь при спинальном шоке
• Пунктировать периферическую вену.
• Обеспечить проходимость дыхательных путей и обеспечить адекватную вентиляцию легких (при необходимости проводить искусственную вентиляцию легких).
• Проводить инфузионную терапию с целью умеренного увеличения объема циркулирующей крови (рефортан 500 мл, 0,9 % раствор хлорида натрия 800-1200 мл) в сочетании с вазопрессорами (мезатон, допмин, адреналин - в дозах, обеспечивающих поддержание сосудистого тонуса)
Транспортировку больного в лечебное учреждение осуществляют с иммобилизацией. При травмах грудного или поясничного отдела позвоночника больных транспортируют на твёрдой жёсткой поверхности в положении на спине или на животе; при травмах шейного отдела позвоночника с большой вероятностью развития.
Проявления спинального шока могут поддерживаться и углубляться различными раздражителями (гематомы, костные отломки, инородные тела, рубцы) в течение многих недель и месяцев, расстройства ликворо- и кровообращения, отек спинного мозга также усугубляют проявления спинального шока. Нервные клетки расположенные в непосредственной близости к очагу поражения' находятся в состоянии запредельного торможения. Длительные функциональные нарушения нейронного аппарата спинного мозга могут привести к формированию в них органических изменений.
При травме шейного и верхнегрудного отделов спинного мозга возможны особые проявления спинального шока (так называемая десимпатизация спинного мозга). Наблюдаются снижение артериального давления, брадикардия; нижние конечности становятся теплыми. При гиповолемическом шоке травматического генеза артериальное давление снижается, возникают тахикардия и акроцианоз, конечности становятся холодными.
Диагностика позвоночно-спинномозговой травмы. На догоспитальном этапе следует уточнить данные анамнеза: время и место травмы, обстоятельства травмы и ее механизмы (сгибательный, разгибательный, сгибательно-вращательный, компрессионный, ножевое или огнестрельное ранение). Определяют состояние пострадавшего непосредственно после травмы (нарушение сознания, пульс, наличие расстройств дыхания, состояние чувствительности, наличие движений в конечностях, отхождение или задержка мочи и кала), наличие или отсутствие признаков алкогольного опьянения.
При объективном исследовании необходимо:
- оценить общее состояние больного;
- оценить состояние сознания;
- выявить наличие или отсутствие внешних признаков телесных повреждений (ссадины, отеки, кровоподтеки);
- оценить поведение и положение пострадавшего (активен, обездвижен, принимает вынужденное или щадящее положение, описать позу пострадавшего);
- осторожно провести пальпацию и перкуссию позвоночника, выявить боль и деформацию в месте повреждения, сколиоз, локальную болезненность. Осевая нагрузка опасна!
При позвоночно-спинномозговой травме клиническая картина складывается из симптомов перелома позвоночника и симптомов повреждения спинного мозга.
Для перелома позвоночника характерна боль локального характера на уровне повреждения, усиливающаяся при пальпации, движениях и особенно при ходьбе. Движения позвоночника ограничены, мышцы спины на уровне травмы напряжены.
При переломах шейных позвонков наблюдается вынужденное положение головы.
При переломах нижнегрудных или поясничных позвонков вследствие образования забрюшинной гематомы возможны болезненность и даже напряжение мышц живота.
В редких случаях клинические проявления перелома позвоночника могут почти полностью отсутствовать, особенно у лиц пожилого и старческого возраста. Их выявляют лишь при рентгенографии позвоночника.
Симптомы повреждения спинного мозга включают:
- Двигательные нарушения.
- Расстройства чувствительности.
- Нарушения функций тазовых органов.
Двигательные нарушения при позвоночно-спинномозговой травме. Нарушения движений обычно проявляются симметрично тетра- или параплегиями (парезами). При этом двусторонние вялые параличи, возникающие после травмы, могут клинически симулировать анатомический перерыв спинного мозга вследствие развивающегося спинального шока.
Асимметричные или односторонние двигательные расстройства могут возникать при колотых (штыковых, ножевых) ранениях спинного мозга и при повреждении конского хвоста.
При тяжелых травмах движения исчезают сразу. Нарастание двигательных расстройств в первые часы и сутки может быть обусловлено формированием эпи- или субдуральной гематомы, дисциркуляторной ишемией спинного мозга, отеком спинного мозга, дополнительной травматизацией при смещении костных отломков или инородных тел.
Мышечный тонус непосредственно после травмы значительно снижен у большинства больных независимо от уровня поражения. При повреждении верхних шейных сегментов и грудного отдела спинного мозга атония постепенно сменяется повышением мышечного тонуса парализованных конечностей с переходом в спастическое состояние. Появляются патологические и защитные рефлексы.
Стойкая гипотония и атрофия мышц при параличах характерна для поражения области шейного и поясничного утолщения, конского хвоста спинного мозга.
Двигательная функция может восстанавливаться при частичных повреждениях спинного мозга. При тяжелых ушибах спинного мозга признаки восстановления движений появляются не ранее, чем через 4 - 5 нед после травмы.
Нарушения чувствительности при позвоночно-спинномозговой травме проявляются как количественными изменениями поверхностной и глубокой чувствительности (гипер-, гипо-, анестезия), так и качественными сдвигами (боль, парестезия, гиперпатия). Характер и выраженность нарушений чувствительности зависят от локализации и тяжести поражения.
При полном поперечном повреждении спинного мозга возникают проводниковые двусторонние расстройства всех видов чувствительности книзу от уровня поражения. Расстройства мочеиспускания протекают на фоне спинального шока и проявляются задержкой мочи.
Помощь на догоспитальном этапе
При травме шейного отдела могут возникнуть грубые нарушения дыхания вследствие заглатывания воды и водорослей, паралича мышц грудной клетки и диафрагмы, а также нарушения функции дыхательного центра из-за восходящего отека продолговатого мозга. Необходимо очистить полость рта пострадавшего и восстановить адекватное дыхание. Обязательна фиксация шеи иммобилизирующими воротниками.
Первая помощь должна быть направлена на устранение спинального шока, профилактику и лечение отека спинного мозга.
При спинальном шоке возникает несоответствие ОЦК объему сосудистого русла, что требует назначения декстранов (реополиглюкин, полиглюкин), гипертонического (3 - 7%) раствора хлорида натрия. При брадикардии, низком артериальном давлении вводят атропина сульфат, солевые растворы, дофамин, накладывают эластические чулки на нижние конечности.
Проведенные исследования свидетельствуют о том, что раннее (до 8 ч) введение больших доз (30 мг/кг) метилпреднизолона внутривенно болюсно, который через 2 - 4 ч вводят повторно в дозе 15 мг/кг, в дальнейшем - в дозе 5 мг/кг через каждые 4 ч в течение 48 ч после травмы, улучшает прогноз.
Метилпреднизолон является ингибитором перекисного окисления липидов. Препарат ингибирует гидролиз липидов, поддерживает кровоснабжение тканей спинного мозга и аэробный энергетический метаболизм, улучшает выведение из нейронов кальция, усиливает возбудимость нейронов и проведение импульсов. В этом отношении метилпреднизолон во много раз активнее дексона, преднизолона и гидрокортизона.
Вводят также лазикс в дозе 40 - 60 мг внутривенно или внутримышечно, обезболивающие и седативные препараты.
Хороший эффект при лечении отека спинного мозга оказывают нейропротекторы: пирацетам в дозе 5,0-10,0 мл внутривенно и церебролизин - по 15 - 30 мл также внутривенно.
Так как наблюдается задержка мочи, необходимо произвести катетеризацию мочевого пузыря и обеспечить отток мочи.
Больных с позвоночно-спинномозговой травмой госпитализируют в нейрохирургическое отделение.
Алгоритм оказания помощи при позвоночно-спинномозговой травме: хирургический, неврологический осмотр; оценка состояния по функциональной классификации Frankel; нормализация нарушенного дыхания (очистка полости рта, выведение языка и нижней челюсти, введение воздуховода, интубация трахеи, при необходимости - ИВЛ); катетеризация мочевого пузыря; катетеризация вены: противошоковая терапия (введение атропина, солевых растворов, декстранов, бинтование нижних конечностей, введение обезболивающих, седативных препаратов); введение метилпреднизолона в дозе 30 мг/кг внутривенно болюсно или 16 мг дексаметазона; госпитализация с иммобилизацией в нейрохирургическое отделение ОКБ или травматологическое отделение ЦРБ; поворачивание больного через каждые 1,5 - 2 ч.
Читайте также:


