Позвоночник болезнь шейермана-мау у подростков как вылечить

Болезнь Шейермана-Мау возникает приблизительно у 1% населения планеты. Это 70 000 000 человек. Выявленная на ранней стадии, она поддается лечению без операций и особых потерь для общего состояния здоровья пациента.
Второе название болезни – юношеский (ювенильный) дорзальный кифоз. Проявляется эта болезнь в подростковом возрасте. Чем старше человек, тем труднее проходит лечение. При достижении больными определенного возраста и серьезной деформации позвоночника врачам остаются лишь хирургические способы лечения.
Что это за болезнь?

Название заболеванию дал датский врач Шейерман, в 1921 году впервые диагностировавший его и всю жизни занимавшийся поиском способов лечения.
При болезни Шейермана-Мау угол наклона углубляется. Вся система равновесия нарушается. Человек начинает терять подвижность. Боль – не единственная проблема.
Искривления позвоночника провоцируют неправильное развитие и патологи внутренних органов. Позвонки начинают деформироваться позвонки, вся двигательно-опорная система человека медленно разрушается.
Причины появления болезни

Однозначных ответов по этому поводу ортопеды пока дать не в состоянии. Существует несколько теорий о происхождении болезни Шейермана-Мау, полученных в процессе клинических исследований и лечения пациентов. Но, это пока лишь теории, требующие тщательной проработки.
Болезнь Шейермана-Мау — не приговор, но серьезная опасность. Среди наиболее вероятных причин врачи называют:
-
Наследственная предрасположенность. Если у одного из родителей диагностирован кифоз, у детей риск появления этой болезни намного выше.
Травмы позвоночника, полученные в период полового созревания.
Неправильный рост или слабость мышечного корсета, поддерживающего позвоночник.
Слишком сильный рост костной ткани.
Симптомы заболевания

Самый явный симптом, которым проявляется болезнь позвоночника Шейермана-Мау, – сильное искривление осанки. Но, ее можно узнать и по другим признакам:
-
При серьезном развитии этой болезни, когда позвоночник деформирован сильно, появляется боль между лопатками. На ранней стадии болезни она возникает после физических нагрузок.
Больной чувствует постоянный дискомфорт, усталость и тяжесть в области спины.
Серьезно снижается подвижность в грудном отделе.
Теряетcя упругость и гибкость позвоночника. Человек становится неповоротливым и теряет ловкость движений.
Болезнь Шейермана-Мау в трети диагностированных случаев сопровождается сколиозом.
Лечение болезни Шейермана-Мау
Методы лечения зависят от стадии развития дорзального кифоза. Чем сильнее запущена болезнь, тем агрессивнее лечение. Выбирая комплекс способов лечения, ортопеду нужно учитывать и возраст пациента.
Если у детей и подростков процесс выздоровления и возврата позвоночника проходит относительно быстро, то с возрастом проблемы усугубляются. После 40 лет некоторые изменения уже необратимы, и все медицинские процедуры направлены на то, чтобы болезнь не прогрессировала.

Как правило, этот метод лечения назначают на ранних стадиях развития болезни. Специальный комплекс упражнений помогает укрепить мышечный корсет вокруг позвоночника и предотвратить появление клиновидной деформации.
Детям и подросткам не следует ходить на уроки физкультуры. Занимаются они в специализированных группах у специалистов по ортопедическому профилю.
Сначала комплекс выполняется каждый день. Позже врач может разрешить уменьшить количество занятий. В большинстве случаев занятия занимают около 40 минут. Для тех, у кого диагностирована болезнь Шейермана-Мау, лечебная гимнастика часто дополняется занятиями в бассейне, ходьбой и велосипедным спортом.
Болезнь Шейермана-Мау у взрослых и детей на поздних стадиях, когда успел образовать горб и другие серьезные нарушения осанки, вылечить только лечебной гимнастикой невозможно.
Массаж и физиотерапия у специалистов, порекомендованных ортопедом, тоже помогут в комплексном решении проблемы.
Назначаются процедуры по вытяжению позвоночника.
Детям и подросткам на некоторое время могут прописать ношение выравнивающего корсета.
При угле деформации 75 градусов ортопед рекомендует две операции:
Удаляются деформированные позвонки.
На их место устанавливается поддерживающая конструкция.
Профилактика

Заболевание начинается в детстве. Родители обязаны следить за осанкой ребенка. Привычка сутулиться устраняется легко, если к этому отнестись системно и превратить в игру. Место сидения возле компьютера, рабочий стол должны быть организованы правильно.
Огромную роль для формирования позвоночника играет матрас, на котором спит человек. Для ребенка, у которого наметились проблемы с осанкой, необходим специальный ортопедический матрас.
Даже тех деток, у которых не заметны явные искривления позвоночника, в двенадцатилетнем возрасте необходимо отвести на обследование к ортопеду. Если заболевания определяется на ранней стадии, все можно решить лечебной гимнастикой, приемом витаминов и другими безболезненным методами.
В этом видео профессионалы подробно расскажут о болезни Шейермана-Мау
Заключение
Подросткам, у которых диагностирована болезнь Шейермана-Мау, придется отказаться от видов спорта, дающих нагрузку на позвоночник. Крайне важно укрепление мышечного корсета, поддерживающего позвоночник. Очень полезно для людей, страдающих от болезней спины или расположенных к их появлению, плавание.
При малейших признаках симптомов болезни Шейермана-Мау и негативных изменениях в осанке ребенка очень важно обратиться к ортопеду. Ни в коем случае нельзя лечиться самостоятельно.
Даже безобидный кальций на определенной стадии развития этой болезни может усугубить ситуацию. Все назначения должны выполняться ортопедом, который руководствуется целым комплексом обследований.

- Симптомы
- Как нарушается строение позвоночника?
- Причины
- Формы
- Диагностика
- Лечение
- Профилатика
- Видео по теме
Патологическим состоянием с дистрофией и дегенерацией позвоночника, который искривлен, является Болезнь Шейермана-Мау. Юношеский кифоз начинается в пубертатном периоде, патологию одинаково диагностируют у подростков обоих полов. Болезнь Шейермана на начальной стадии не проявляется, при прогрессе патологии больной станет сутулым, может появиться горб.
Болезнь Шейермана в 35% эпизодов формируется из-за сколиотической болезни, при которой кифоз грудных позвонков существует всегда. Начальные стадии болезни проявляются еще у подростка, когда он интенсивно растет. Болезнь Шейермана широко распространена, 1% юношеского кифоза диагностируется у восьми-, двенадцатилетних детей. Если Болезнь Шейермана не лечить, то сформируется не только сильная внешняя деформация, возникнут дисфункции внутренних органов и систем организма.
Симптомы
Болезнь позвоночника Шейермана-Мау характеризуются симптоматикой:
- Юношеский кифоз проявляется в период полового созревания, симптомы в это время не наблюдаются.
- Патология обнаруживается случайным образом, мама и папа замечают, что ребенок не следит за осанкой, часто находится в сутулом положении.
- При прогрессе этой болезни развивается болевой синдром спины, он часто беспокоит тогда, когда ребенок долго сидел за столом.
- Боль может захватить всю спину или возникнуть между лопатками.
- Позвоночный столб утрачивает гибкость, деформируется, такие изменения становятся более заметными.
- Подросток постоянно будет сутулиться, при отягощенной клинике он станет горбатым.
- Происходит постоянное усиление болевых ощущений, быстро наступает усталость спины, даже если нагрузка была несущественной. Еще сильнее болевой синдром проявится после физической работы, при поднимании тяжелых предметов, в вечернее время.
- Если деформации позвоночного столба существенные, то поражается сердце с легкими и иные органы.
- Спинной мозг может сдавливаться, больной чувствует парестезии, конечности становятся менее подвижными, ухудшена их чувствительность.
Как нарушается строение позвоночника?
При этой патологии больной будет выглядеть иначе. При нормальном состоянии в позвоночном столбе существует 2 изгиба шеи и поясницы передней стороны, изгибы грудного и крестцового сегмента задней стороны. Такое устройство позвоночника позволяет находиться в вертикальной позиции, человек способен перенести тяжелые предметы благодаря амортизации позвоночного столба.
Каждый угол физиологических искривлений составляет 20–40º. Тело позвонка примет максимальную нагрузку, благодаря дужке формируется позвоночный канал, соединены отростки позвонков. Между каждым позвонком расположен хрящевой диск. При этой патологии передний позвоночный сегмент имеет меньшую высоту, увеличится угол позвоночного изгиба грудного сегмента до 46–75º. Нагрузка распределяется неравномерно, спина становится круглой.
Замыкательная пластинка сдавливается, диск между позвонками выпячивается в позвонок, формируются грыжи Шморля. Утолщенные связки, которые фиксируют позвонки, создают дополнительную преграду для физиологического роста каждого позвонка. Чем серьезнее деформация, тем существеннее нарушатся функции внутренних органов.
Причины
Точные первопричины формирования этой патологии не установлены. Считается, что на ее развитие влияет отягощенная наследственность к вертеброгенным заболеваниям. Часто такое патологическое состояние возникает из-за:
- травмирования позвоночника в пубертатный период;
- ускоренного роста костных тканей позвоночника;
- остеопорозных изменений;
- гормонального сбоя;
- некротических изменений позвоночных пластинок;
- нарушенного метаболизма.

Формы
Латентная форма формируется у ребенка 8–14 лет. Симптоматика не проявляется. Если болезненность бывает, то она не сильно беспокоит, пациент ее игнорирует. Дискомфортно бывает после того, как больной поработает физически. Но деформация происходит на этой стадии каждый день. Если человека внимательно осмотреть, то выявятся патологические изменения. Подозрение вызывает очень ровная спина с усиленным лордозом поясницы, также может усилиться кифоз грудного позвоночного сегмента.
Больной не сможет достать стопы с помощью рук. Увеличенный угол грудного позвоночного участка присутствует также при желании разогнуться. Если молодому человеку исполнится 15–20 лет, то проявится следующая форма патологии.
Болевой синдром поясницы, нижнего грудного позвоночного участка беспокоит часто. Формируются грыжи между позвонками. Тяжелое течение усугубляется спинномозговой компрессией. При поздней форме заболевания уже сформирован остеохондроз с грыжами, появляются спондилезные, спондилоартрозные изменения с оссифицирующим лигаментозом.
Такое состояние наблюдается у взрослых. Процессы дистрофии и дегенерации приводят к компрессии нервных корешков. Снизится подвижность конечностей, они станут менее чувствительными. Поражаться часто могут позвоночные сегменты грудного и поясничного участков.
Диагностика
Сначала врач опрашивает и осматривает больного, выясняет насколько отягощена наследственность. Выполняют рентгенографическое обследование. Для максимального дополнения картины патологии применяют компьютерную и магнитно-резонансную томографию. Также применяется электромиографическое исследование. Лечить пациента будут специалисты ортопедии, нейрохирургии (при грыжах), пульмонологии (если деформирована грудная клетка и нарушена работа легких), кардиологии (при проблемах с сердцем и сосудами).
Лечение
Лечение болезни Шейермана-Мау происходит длительно. Терапия комплексная, лечат физиотерапевтическими процедурами, массажем, показано выполнение упражнений. Лечебная гимнастика скорректирует осанку, восстановит позвоночные изгибы. Упражнения выполняют 3 месяца ежедневно. Затем они выполняются через сутки. Продолжительность одного занятия не должна превышать 42 минуты. Иногда этот срок увеличивают до 92 минут. Если занятия выполнять нерегулярно, то эффект от тренировок не будет достигнут.
Женщине с такой патологией запрещается поднятие тяжелых предметов, вес которых превышает 3 кг, мужчине нельзя поднимать больше 5 кг. Не прокачивают грудные мышцы, поскольку они подтянут плечевой пояс кпереди, а это усугубит патологию. Запрещается заниматься волейболом, баскетболом, прыгать в длину, с помощью шеста и иные виды спорта. Иначе начнут формироваться грыжи между позвонками.
Принесет пользу плавание, оно не должно перенапрягать мышцы груди, но надо чтобы участвовали спинальные мышцы. Благодаря массажу усилится кровяной приток к миоволокнам, улучшится трофика мышц, они обретут пластичность. Ежегодно назначается 2 массажных курса по 10 процедур. Аналогичный результат достигается при лечении специальными грязями. На год достаточно 2 курса по 15 процедур.
Лекарственная терапия не потребуется. Допускается применение Миакальцика с Алостином, которые укрепят костные структуры. Их применяют тогда, когда позвоночный столб сильно деформирован, имеются грыжи Шморля больших размеров. Перед применением лекарств врач учитывает противопоказания, поскольку эти лекарства способны вызвать кальциноз связок, мочекаменную болезнь. Операция показана при кифозе больше, чем 75º, сильном болевом синдроме, который не устраняется консервативной терапией, дисфункции органов дыхания, сердца. Применяется имплантация металлом, который выровняет позвоночный столб.
ЛФК направлена на то, чтобы:
- укрепить спинальные мышцы;
- укрепить мышцы ягодиц;
- растянуть грудные мышцы;
- расслабить поясничные, шейные мышцы;
- увеличить объем легочных тканей, расширить грудную клетку.
Встают прямо, расставляют ноги по ширине плечевого пояса. Берется палка руками, она не выпускается, ее надо завести за спину. Легко надавливают палкой на лопаточную зону, делается попытка выровнять спину. Выдохнув, надо присесть, во время вдоха принимают исходную позицию. На вдохе: руки, держа палку, заводятся за область спины, надавливают на лопаточную зону и надо приподняться на носки, одновременно поднимаются руки кверху. Во время выдоха принимают исходную позицию.
Надо стоять ровно, ноги располагают по ширине плечевого пояса, руки держат палку, заведены кзади. Вдыхают и опрокидывают голову кзади. Во время выдоха возвращаются к исходной позиции. Требуется встать на четвереньки, прогибают грудную клетку кпереди, приподнимается голова. В такой позиции делают 45–52 шага. Надо лежать на спине, руки сгибают в локтевых суставах. Во время вдоха спина прогибается, делается упор на локтевые суставы и затылочную зону. На выдохе принимают исходную позицию.
Лежат на спине, руки располагают продольно туловища, мышцы должны быть расслабленными, руки заводятся за голову, потягиваются и возвращаются к исходной позиции.Требуется лечь на живот, подвести ладони к плечам и откинуть голову кзади. Упор выполняют на предплечье, вдыхают, поднимают грудь повыше. Во время выдоха возвращаются к исходной позиции. Лежат на животе, палка хватается руками, удерживается на лопаточной зоне. Голова откидывается, позвоночный столб прогибается кзади. Возвращаются к исходной позиции.
Профилатика
Рекомендуется не перегружать позвоночный столб, не поднимать тяжелые предметы. Питание должно быть сбалансированным, спят на ортопедическом матрасе. Надо контролировать осанку, показано укрепление мышц брюшного пресса, выполняют физкультуру, которая укрепит спинальные мышцы.
Инвалидность по этому заболеванию не присваивается. Но если возникли серьезные патологические изменения опорно-двигательного аппарата, сильные боли не проходят, то это является поводом для присвоения больному инвалидности. Этот вопрос решается специальной комиссией. Чтобы предупредить прогрессирование этой патологии надо укреплять спинальные мышцы, показан регулярный комплекс ЛФК, соблюдают указания врача. Если лечебные меры начаты своевременно, то существует вероятность выздоровления.
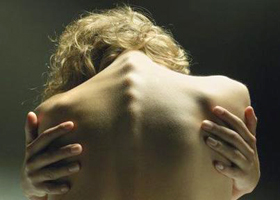
Общие сведения
Болезнь Шейермана-Мау — это прогрессирующие деформирующие изменения в позвоночнике, которые проявляются в основном в юношеском или подростковом возрасте, то есть во время интенсивного роста тканей и костей. Согласно данным медицинской статистики, заболевание развивается примерно у 1% молодых людей. Встречается одинаково часто и у девушек, и у юношей.
Особенности болезни Шейермана-Мау
Чтобы определить более четко симптомы болезни, необходимо подробнее рассмотреть строение грудного отдела позвоночника человека. При нормальном развитии позвоночника он имеет три естественных изгиба. В шейном отделе присутствует небольшой наклон. Соответственно, грудной отдел немного отклоняется назад, а поясничный – вперед. Благодаря правильным углам равномерно распределяется нагрузка на позвоночник. При этом самая большая нагрузка оказывается на поясничный отдел, но каждый из остальных сегментов также участвует в распределении нагрузки.
В норме эти углы составляют от 20 до 40 градусов. Если имеет место определенное отклонение, то у человека уже диагностируется кифоз. Форма грудного отдела позвоночника сходна с буквой С. При условии отклонения угла от вертикальной оси больше чем на 40 градусов, уже диагностируется деформация позвоночника.
Если у человека развивается болезнь Шейермана-Мау, то угол отклонения уже колеблется от 45 до 75 градусов. Ввиду перераспределения нагрузки постепенно проявляется клиновидная деформация позвонков, утолщаются связки. Следовательно, требуется лечение, чтобы предупредить дальнейшее развитие заболевания.
До сегодняшнего дня нет точной информации о причинах, вследствие которых у человека возникает это заболевание. Наиболее вероятной причиной считается, по мнению врачей, генетический фактор. Кроме того, можно говорить о влиянии определенных травм на зоны роста костной ткани в подростковом возрасте. На развитие и дальнейшее прогрессирование заболевания могут влиять остеопаротические процессы, которые по неизвестным причинам происходят в позвоночнике. Определенное влияние также оказывает нарушение мышечной ткани.
Впервые эту болезнь диагностировали у рабочих из сферы сельского хозяйства, которые в процессе работы постоянно пребывали в позе наклона. Но при этом связи между этой болезнью и осанкой обнаружено не было.
Симптомы болезни Шейермана-Мау

Симптомы этого заболевания в основном фиксируются у подростков, возраст которых составляет от 10 до 15 лет. В самом начале развития болезни врач не может поставить диагноз, применяя рентгеновское обследование. Чаще всего искривление позвоночника обнаруживают у детей в том случае, если родители вдруг замечают, что у ребенка имеют место нарушения осанки. Очень часто при развитии заболевания первыми его признаками являются болевые ощущения между лопатками. Но, как правило, боль проявляется уже в том случае, если присутствует сильная деформация. Кифоз прогрессирует медленно. Если течение болезни быстрое, то, как правило, родители приводят ребенка к врачу, чтобы тот назначил соответствующее лечение. Специалист часто рекомендует специальные упражнения, разные виды которых ребенок может выполнять каждый день.
Но чаще всего о том, как исправить позвоночник, человек задумывается уже тогда, когда присутствуют внешние проявления болезни. При этом больной постоянно ощущает тяжесть и усталость в спине, жалуется на ограничение подвижности в грудном отделе позвоночника.
Развитие болезни Шейермана-Мау провоцирует проявление ригидности позвоночника. Параллельно с деформацией постепенно нарастают болевые ощущения. Иногда у подростков болезнью Шейермана-Мау также диагностируется сколиоз. По статистике, примерно 30% людей с болезнью Шейермана-Мау страдают также от сколиоза.
Иногда вследствие деформации позвоночника могут нарушаться функции легких, сердца. Вследствие изменения наклона грудной клетки дыхательная функция выполняется неполноценно. Как следствие, нарушается функция легкого, что и влияет на работу сердца.
Диагностика
Чтобы установить правильный диагноз, врач изначально проводит подробный опрос пациента, который должен изложить историю заболевания. Обязательно нужно вспомнить обо всех травмах, объяснить, какой образ жизни ведет пациент, какой у него уровень физической активности и др. Важно также обязательно учесть наследственный фактор.
Следующим шагом врача будет полное физикальное обследование пациента с целью определения функциональных нарушений. Благодаря проведению рентгеновского обследования можно определить наличие грыж и изучить подробнее величину углов отклонения от оси. Если у больного также присутствуют выраженные неврологические симптомы, ему проводится МРТ.
Болезнь, проявляющуюся в подростковый период в виде гиперкифоза грудного отдела, из-за остеохондропатии в апофизах нескольких грудных позвонков, впервые описали рентгенолог из Дании Шейерман (в 1921 г.) и немецкий хирург Мау (1924 г.). Так как данный недуг часто возникал у детей, помогающих взрослым мастерам, а также у учеников, его даже окрестили кифозом подмастерьев-учеников. Отчего же возникает юношеский кифоз или болезнь Шейермана Мау?
Что такое болезнь Шейермана?
Эта редкая болезнь вызывается дистрофическими и некротическими процессами, разрушающими апофизы (отростки, находящиеся возле эпифизов и возникающие из ядер окостенения) позвонков грудного отдела позвоночника (в основном 7-й — 10-й, но может затрагиваться до восьми позвонков).
На фото: подросток с типичным юношеским кифозом (б. Шейермана).
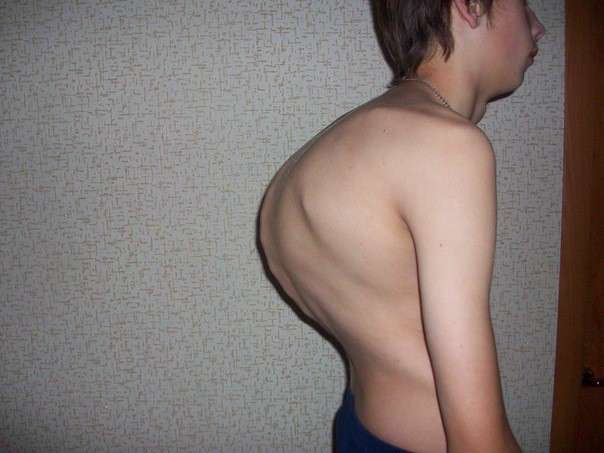
Патология наблюдается чаще у подростков мужского пола в пубертатный период (между 11 и 17 годами) и длится до окончания роста примерно 10 — 12 лет. По окончанию процесса деформации позвонков и позвоночника, когда рост подростка прекратится, наступает восстановление костных структур или может начаться компенсаторный спондилез.
Болезнь Шейермана, как и все остеохондропатии, имеет не совсем понятную этиологию. Преобладают следующие гипотезы:
- нарушенный обмен и плохое кровообращение;
- эндокринные дисфункции;
- наследственная предрасположенность;
- остеопороз.
Способствовать развитию юношеского кифоза могут факторы:
- слишком быстрый рост костей на фоне не до конца сформировавшегося мышечно-связочного корсета;
- большие неадекватные нагрузки на позвоночник;
- неполноценное питание подростка;
- постоянная привычка сутулиться вкупе с почти круглосуточным пребыванием в сидячем положении.

Разумеется, сами по себе эти факторы не вызовут у здорового подростка такого стремительного нарастания кифоза, а лишь приведут к сутулости определенной степени. Но для мальчика уже с заложенным остеохондропатическим патогенезом в апофизах они могут оказаться губительными.
- В начальной стадии возникает чувство усталости и ноющие боли. Подросток быстро утомляется, не может длительно держать спину прямо, снижается тонус мышц.
- Затем начинает проявляться дугообразный, направленная выпуклостью назад, кифоз.
- Из-за давления на позвонки усиливается боль.
- Если в результате искривления происходит компрессия нерва, наблюдается корешковый синдром. В этом случае возникает многообразие симптомов (иррадиация боли в верхние конечности, грудину, лопатки, брюшную полость, парестезию, потерю чувствительности и другие неврологические расстройства).
- По мере нарастания кифоза, угол которого может превышать 45, проявляются патологии органов грудной полости, начинаются проблемы с дыханием и сердечной деятельностью.
- Значительный кифоз в грудном отделе приводит к компенсаторному увеличению поясничного лордоза, что влечет за собой боли в пояснице и заболевания органов брюшной полости.
- типичную клиновидную деформацию позвонков;
- неровность их площадок, волнистость контуров;
- разную высоту МПД;
- грыжи Шморля;
- утолщенную переднюю позвоночную связку;
- иногда остеопороз позвонков.
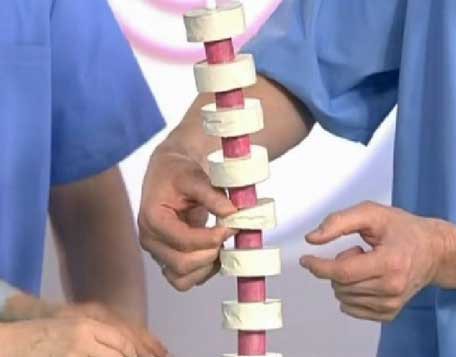
Установить максимальную степень деформации можно лишь тогда, когда прекратится рост.
Клиновидная форма позвонка при синдроме Шейермана — это уже не меняющийся со временем, необратимый признак, который останется у больного на всю жизнь, несмотря на что кифоз позвоночника уменьшается в восстановительный период и подается лечебной терапии.
В полной мере деформация позвонков проявляется к 18 годам, когда позвоночный столб у подростка полностью сформировался, однако начальные ее признаки могут быть обнаружены еще в 10 — 12 лет.
Рентгенография — основной диагностический метод данной болезни. Ее проводят в двух проекциях (прямой и боковой):
- прямая производится в положении стоя или сидя, а боковая — в положении лежа;
- дыхание больного должно быть во время диагностики поверхностным и учащенным.
Дифференцировать болезнь позвоночника Шейермана Мау следует: от болезни Бехтерева; болезни Кальве; остеомиелита; костного туберкулеза.
- Болезнь Бехтерева возникает в зрелом возрасте, обычно после тридцати. При этом происходит анкилоз (сращение позвонковых суставов). На поздней стадии деформация и фиксация затрагивает уже всю спину. Позвонки же при болезни Шейермана подвижность утрачивают редко.
- При болезни Кальве патология развивается обычно в одном позвонке.
- При остеомиелите наблюдается острый воспалительный процесс, имеются гнойные очаги и свищи.
- Костный туберкулез дает характерные очаги и абсцессы, при нем также образуются свищи; в крови и пунктате обнаруживается возбудитель болезни.
Лечение болезни Шейермана-Мау
Такое заболевание, как позвоночная остеохондропатия, корректируется в подростковом возрасте довольно легко. Взрослому патологическую сутулость лечить значительно сложнее, так как в позвоночнике уже начинается спондилез.

- Основной способ лечения — лечебная реклинирующая гимнастика.
- Подростку рекомендованы занятия плаванием, особенно на спине, зимними видами спорта, прогулки и игры на свежем воздухе, контрастный душ.
- Статические и большие динамические нагрузки ограничиваются: нужно сократить до минимума время пребывания за компьютером; соблюдать правильную осанку за рабочим столом; не носить тяжести.
- Спать подростку нужно на жесткой кровати.
- Вторичный корешковый синдром при болезни Шейермана из-за сильных болей и сложности неврологической симптоматики грудного отдела, нужно лечить в стационаре.
Помимо этих мер, применяются следующие врачебные тактические шаги:
- Вытяжение грудного отдела позвоночника.
- Физиотерапия, массаж, иглоукалывание.
- Общеукрепляющая гимнастика.
- Из лекарств назначаются сосудорасширяющие препараты, витамины группы В, прозерин.

Полезно после корректирующей ЛФК под конец минут 20 полежать на полу на животе, подложив под грудь клиновидную подставку или на спине, разведя руки, с валиком между лопатками.
При тяжелых неврологических нарушениях, быстром нарастании деформации, патологиях органов дыхания и сердца рекомендуется оперативное лечение.
- Поэтапная реклинация рассечением МПД на верхушке деформирующей дуги.
- Фиксация позвоночного сегмента в исправленной положении при помощи металлических приспособлений и костных имплантов.
После операции предписывается постельный режим и ношение жесткого корсета.
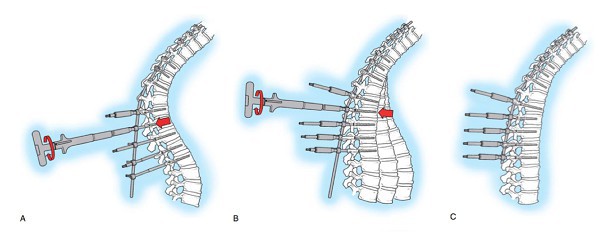
Остеохондропатический кифоз (болезнь Шейермана) может быть основанием освобождения от призыва в том случае, если:
- Наблюдается клиновидная деформация не менее трех позвонков.
- Высота передней поверхности позвонка снижена минимум в два раза.
Таким образом, чтобы знать точно, освободит ли военная врачебная комиссия, от службы в армию, будущему призывнику необходимо пройти обследование в ортопедической клинике, где ему назначат рентгенографию для определения степени деформации при болезни Шейермана-Мау.





(1 оценок, среднее: 4,00 из 5)
Читайте также:


