Позвонки строение развитие вариации аномалии соединения друг с другом
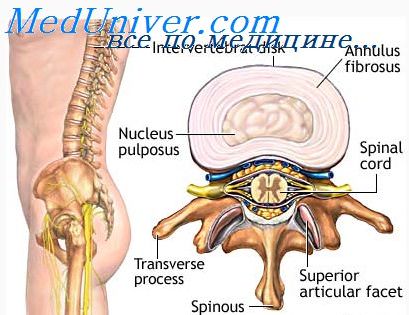
Позвонок,vertebra, состоит из тела,corpusvertebrae, и дуги,arcusvertebrae. Тело позвонка обращено вперед и является его опорной частью. Кзади от тела располагается дуга, которая соединяется с телом при помощи двух ножек,pedunculi [pediculi] arcusvertebrae, образуя позвоночное отверстие,foramenvertebrate. Отверстия всех позвонков составляют позвоночный канал,canalisvertebrdlis, в котором располагается спинной мозг.
Поверхность тела позвонка, обращенная к дуге, вогнута, на ней имеются отверстия для кровеносных сосудов — питательные отверстия, foraminanutriensia. Дуга имеет отростки, к которым прикрепляются мышцы, фасции. Сзади, по срединной линии, отходит непарный остистый отросток,processusspinosus. Во фронтальной плоскости справа и слева располагаются парные поперечные отростки,processustransver-sus, вверх и вниз от дуги направлены парные верхние и нижние суставные отростки,processusarticularessu-perioresetinferiores. Основание суставных отростков ограничивают верхнюю и нижнюю позвоночные вырезки,incisuraevertebratessuperioretinferior. Нижняя вырезка глубже, чем верхняя. При соединении позвонков друг с другом нижняя и верхняя вырезки образуют справа и слева межпозвоночное отверстие,foramen intervertebrale.
Атлант (Atlas) – первыйшейный позвонок (отличительные признаки)
-передняя и задняя дуга – arcus anterior et arcus posterior – для прикрепления мембран и связок;
-борозды позвоночной артерии – на задней дуге сверху – sulci a. vertebrale;
-передний и задний бугорки – tuberculum anterior et tuberculum posterior – для прикрепления мышц и связок;
-боковые массы с верхними суставными ямками (овальной формы) и нижними суставными поверхностями (плоскими и круглыми) – massae laterales cum foveae articulares superiores et inferiores – для образования атланто-затылочных и латеральных атланто-аксиальных суставов;
-суставная поверхность на передней дуге для зуба аксиса и образования срединного атланто-аксиального сустава;
-отверстие в поперечных отростках – для позвоночных сосудов и симпатических нервов, реберный бугорок на поперечном отростке.
Аксис – Axis seu Epistropheus – осевой (второй) шейный позвонок
-зуб и его суставные поверхности – dens, facies articularis anterior et posterior – для образования срединного атланто-аксиального сустава и прикрепления связок;
-отверстие поперечного отростка – foramen procesuss transversus – для прохождения позвоночной артерии и симпатического нерва;
-толстый, короткий и раздвоенный остистый отросток – processus spinosus – для прикрепления межостистой и выйной связок;
-позвоночное отверстие треугольной формы – foramen vertebrale – для спинного мозга и его оболочек, венозного сплетения.
Другие шейные позвонки (отличительные признаки)
-отверстия поперечных отростков для позвоночной артерии и симпатического нерва;
-борозда спинального нерва на поперечном отростке;
-передний и задний бугорки на поперечном отростке;
-YI позвонок – крупный сонный (передний) бугорок на поперечном отростке, используется для прижатия общей сонной артерии при исследовании пульса и остановке кровотечения;
-YII позвонок – толстый и длинный остистый отросток (выступающий позвонок).
Грудные позвонки (отличительные признаки)
-верхняя и нижняя реберные ямки и полуямки на теле позвонков для образования сустава головки ребра, по ямкам и полуямкам подразделяют позвонки на типичные и атипичные;
-реберные поверхности на поперечных отростках для реберно-поперечных суставов, отсутствуют у двух последних грудных позвонков;
-типичные и атипичные позвонки (I, X, XI, XII).
Поясничные позвонки (отличительные признаки)
-фронтальное положение поперечных отростков;
-широкие, короткие остистые отростки;
-сагиттальное расположение суставных поверхностей на верхних суставных отростках;
-наличие сосцевидного бугорка на каждом верхнем суставном отростке.
Крестец – Os sacrum — имеет:
-основание с мысом (basis sacri cum promontorium) сильнее выраженным у мужчин;
-верхушку – apex sacri — для прикрепления связок и мышц;
-крестцовый канал для спинальных нервов, терминальной нити и оболочек спинного мозга, заканчивающийся на верхушке крестцовой щелью с парными крестцовыми рогами;
-поверхности – тазовая (передняя – facies pelvina seu anterior) для присоединения сигмовидной и прямой кишки, дорсальная (задняя – facies dorsalis seu posterior) для прикрепления связок и мышц;
-на поверхностях — тазовые крестцовые отверстия и дорсальные крестцовые отверстия (foramina sacralia pelYina et foramina sacralia dorsalia) для выхода спинно-мозговых сосудов и нервов;
-поперечные линии (linea transversae) тазовой поверхности для прикрепления органов;
-гребни по задней поверхности – срединный непарный, промежуточный и латеральный – правые и левые (crista sacralis mediana, intermedia et lateralis) для прикрепления связок и мышц;
-латеральные части (partes laterales) с ушковидными поверхностями (facies auriculares), покрытыми гиалиновым хрящом для образования крестцово-подвздошных суставов;
-крестцовая бугристость — tuberositas sacralis – сзади ушковидной поверхности — для прикрепления мощных связок.
Копчик — Os coccygeus, (отличительные признаки)
-рудиментарные позвонки – 3–5;
-копчиковые рога – cornu coccygeum.
Варианты и аномалии в строении позвонков
-появление реберных ямок на теле YII шейного позвонка для редко встречающегося рудиментарного шейного ребра;
-сращение атланта с затылочной костью — ассимиляция;
-расщепление дуги позвонка (spina bifida), чаще наблюдается у поясничных и крестцовых позвонков и нередко сопровождается образованием спинно-мозговой грыжи;
-сакрализация — увеличение числа крестцовых позвонков за счет ассимиляции пятого поясничного позвонка;
-люмбализация – увеличение количества поясничных позвонков при поглощении двенадцатого грудного (редко) или первого крестцового (часто);
-сочетание аномалийных признаков в одном позвонке, например – появление реберных ямок на шейных или поясничных позвонках и расщепление дуги;
-появление XIII грудного позвонка (редко);
-спондилолиз – отсутствие костной ткани в фиброзной или хрящевой ножке, как правило, у поясничных позвонков;
-платиспондилия – уплощение тел позвонков – чаще у нижних грудных и поясничных.
Атлантозатылочныи сустав,articulatioatlantooccipitalis. Это комбинированный сустав. Он состоит из двух мыщелковых суставов, симметрично расположенных справа и слева от большого затылочного отверстия книзу от затылочной кости. Суставные поверхности каждого из мыщелковых суставов образованы мыщелком затылочной кости и верхней суставной ямкой I шейного позвонка. Каждый сустав заключен в суставную капсулу, а вместе они укреплены передней и задней атлантозатылочными мембранами. Передняя атлантозатылочная мембрана,membranaatlantooccipitalisanterior, натянута между базилярной частью затылочной кости и верхним краем передней дуги атланта. Задняя атлантозатылочная мембрана,membrana atlantooccipitalis posterior, тонкая, но более широкая, чем передняя, натянута между задней полуокружностью большого затылочного отверстия и верхним краем задней дуги атланта.
В обоих сочленениях движение происходит вокруг двух осей: фронтальной и сагиттальной. Вокруг фронтальной оси совершаются сгибание и разгибание, т. е. наклоны головы вперед и назад (кивательные движения). В норме возможно сгибание на 20° и разгибание на 30°. Вокруг сагиттальной оси совершаются отведение головы от срединной линии и приведение к ней. Амплитуда движения 15—20°.
Позвонок,vertebra, состоит из тела, corpus vertebrae, и дуги, arcus vertebrae. Тело позвонка обращено вперед и является его опорной частью. Кзади от тела располагается дуга, которая соединяется с телом при помощи двух ножек, pediculi arcus vertebrae, образуя позвоночное отверстие, foramen vertebrale. Отверстия всех позвонков составляют позвоночный канал, canalis vertebralis, в котором располагается спинной мозг.
Поверхность тела позвонка, обращенная к дуге, вогнута, на ней имеются отверстия для кровеносных сосудов — питательные отверстия, foramina nutriensia. Дуга имеет отростки, к которым прикрепляются мышцы, фасции. Сзади, по срединной линии, отходит непарный остистый отросток, processus spinosus. Во фронтальной плоскости справа и слева располагаются парные поперечные отростки, processus transversus, вверх и вниз от дуги направлены парные верхние и нижние суставные отростки, processus articulares superiores et inferiores. Основание суставных отростков ограничивают верхние и нижние позвоночные вырезки, incisurae vertebrales superior et inferior. Нижняя вырезка глубже, чем верхняя. При соединении позвонков друг с другом нижняя и верхняя вырезки образуют справа и слева межпозвоночное отверстие, foramen intervertebrale.
Атлант (Atlas) – первый шейный позвонок
-передняя и задняя дуга – arcus anterior et arcus posterior – для прикрепления мембран и связок;
-борозды позвоночной артерии – на задней дуге сверху – sulci a. vertebrale;
-передний и задний бугорки – tuberculum anterior et tuberculum posterior – для прикрепления мышц и связок;
-боковые массы с верхними суставными ямками (овальной формы) и нижними суставными поверхностями (плоскими и круглыми) – massae laterales cum foveae articulares superiores et inferiores – для образования атланто-затылочных и латеральных атланто-аксиальных суставов;
-суставная поверхность на передней дуге для зуба аксиса и образования срединного атланто-аксиального сустава;
-отверстие в поперечных отростках – для позвоночных сосудов и симпатических нервов, реберный бугорок на поперечном отростке.
Аксис – Axis seu Epistropheus – осевой (второй) шейный позвонок
-зуб и его суставные поверхности – dens, facies articularis anterior et posterior – для образования срединного атланто-аксиального сустава и прикрепления связок;
-отверстие поперечного отростка – foramen procesuss transversus – для прохождения позвоночной артерии и симпатического нерва;
-толстый, короткий и раздвоенный остистый отросток – processus spinosus – для прикрепления межостистой и выйной связок;
-позвоночное отверстие треугольной формы – foramen vertebrale – для спинного мозга и его оболочек, венозного сплетения.
Другие шейные позвонки
-отверстия поперечных отростков для позвоночной артерии и симпатического нерва;
-борозда спинального нерва на поперечном отростке;
-передний и задний бугорки на поперечном отростке;
-VI позвонок – крупный сонный (передний) бугорок на поперечном отростке, используется для прижатия общей сонной артерии при исследовании пульса и остановке кровотечения;
-VII позвонок – толстый и длинный остистый отросток (выступающий позвонок).
Грудные позвонки
-верхняя и нижняя реберные ямки и полуямки на теле позвонков для образования сустава головки ребра, по ямкам и полуямкам подразделяют позвонки на типичные и атипичные;
-реберные поверхности на поперечных отростках для реберно-поперечных суставов, отсутствуют у двух последних грудных позвонков;
-типичные и атипичные позвонки (I, X, XI, XII).
Поясничные позвонки
-фронтальное положение поперечных отростков;
-широкие, короткие остистые отростки;
-сагиттальное расположение суставных поверхностей на верхних суставных отростках;
-наличие сосцевидного бугорка на каждом верхнем суставном отростке.
Крестец – Os sacrum — имеет:
-основание с мысом (basis sacri cum promontorium) сильнее выраженным у мужчин;
-верхушку – apex sacri — для прикрепления связок и мышц;
-крестцовый канал для спинальных нервов, терминальной нити и оболочек спинного мозга, заканчивающийся на верхушке крестцовой щелью с парными крестцовыми рогами;
-поверхности – тазовая (передняя – facies pelvina seu anterior) для присоединения сигмовидной и прямой кишки, дорсальная (задняя – facies dorsalis seu posterior) для прикрепления связок и мышц;
-на поверхностях — тазовые крестцовые отверстия и дорсальные крестцовые отверстия (foramina sacralia pelvina et foramina sacralia dorsalia) для выхода спинно-мозговых сосудов и нервов;
-поперечные линии (linea transversae) тазовой поверхности для прикрепления органов;
-гребни по задней поверхности – срединный непарный, промежуточный и латеральный – правые и левые (crista sacralis mediana, intermedia et lateralis) для прикрепления связок и мышц;
-латеральные части (partes laterales) с ушковидными поверхностями (facies auriculares), покрытыми гиалиновым хрящом для образования крестцово-подвздошных суставов;
-крестцовая бугристость — tuberositas sacralis – сзади ушковидной поверхности — для прикрепления мощных связок.
Копчик — Os coccygeus
-рудиментарные позвонки – 3–5;
-копчиковые рога – cornu coccygeum.
Варианты и аномалии в строении позвонков
-появление реберных ямок на теле VII шейного позвонка для редко встречающегося рудиментарного шейного ребра;
-сращение атланта с затылочной костью — ассимиляция;
-расщепление дуги позвонка (spina bifida), чаще наблюдается у поясничных и крестцовых позвонков и нередко сопровождается образованием спинно-мозговой грыжи;
-сакрализация — увеличение числа крестцовых позвонков за счет ассимиляции пятого поясничного позвонка;
-люмбализация – увеличение количества поясничных позвонков при поглощении двенадцатого грудного (редко) или первого крестцового (часто);
-сочетание аномалийных признаков в одном позвонке, например – появление реберных ямок на шейных или поясничных позвонках и расщепление дуги;
-появление XIII грудного позвонка (редко);
-спондилолиз – отсутствие костной ткани в фиброзной или хрящевой ножке, как правило, у поясничных позвонков;
-платиспондилия – уплощение тел позвонков – чаще у нижних грудных и поясничных.
В позвоночном столбе человека существуют все виды соединений: синдесмозы (связки между поперечными и остистыми отростками), синхондрозы (между телами позвонков), синостозы (между крестцовыми позвонками) и диартрозы (между суставными отростками). Все соединения позвонков можно разделить соответственно частям позвонка на соединения между телами, соединения между дугами и отростками.
Соединения тел позвонков. Тела позвонков, образующие позвоночный столб, соединяются между собой межпозвоночными дисками, которые состоят из волокнистого хряща. Периферическая часть каждого диска представлена концентрическими соединительнотканными волокнами, образующих крепкое фиброзное кольцо. Середина диска образована мягким волокнистым хрящом – студенистым ядром. Студенистое ядро в центре сдавлено и постоянно стремится расшириться; поэтому оно является буфером, амортизируя толчки при движениях.
Кроме межпозвоночных дисков, тела позвонков соединены между собой двумя продольными связками, идущими спереди и сзади вдоль позвоночника. Передняя продольная связка препятствует чрезмерному разгибанию позвоночного столба кзади. Задняя продольная связка тянется от II шейного позвонка вниз вдоль задней поверхности тел позвонков внутри позвоночного канала. Эта связка препятствует чрезмерному сгибанию позвоночника вперёд. Передняя и задняя продольные связки являются функциональными антагонистами и помогают удерживать позвоночник в вертикальном положении.
Соединения дуг позвонков. Промежутки между дугами закрыты жёлтыми связками. Жёлтые связки состоят из эластических волокон, отсюда их название. Они стремятся сблизить дуги, но благодаря упругости межпозвоночных дисков, содействуют выпрямлению позвоночного столба и прямохождению.
Соединения между отростками. Связки между остистыми отростками (межостистые и надостистые) тормозят чрезмерное сгибание позвоночного столба и головы.
Связки между поперечными отростками (межпоперечные) ограничивают боковые движения позвоночного столба в противоположную сторону.
Соединения между суставными отростками (дугоотросчатые суставы) относятся к малоподвижным, плоским и комбинированным соединениям.
Соединения между крестцом и копчиком. Между крестцом и копчиком образуется крестцово-копчиковый сустав, который позволяет отклоняться копчику вперёд или назад.
Развитие позвонков и ребер представляет особый интерес из-за той важной роли, которую они играют в скелете, и в связи с характерным способом их формирования. В процессе их роста хорошо видны образование отдельных центров окостенения в первичной хрящевой массе и последующее слияние этих центров, приводящее к формированию единого костного элемента.
При изучении ранних эмбрионов мы проследили ход развития сомитов. Следует повторить, что из вентро-медиальной поверхности каждого сомита образуется группа мезенхимных клеток, называемая склеротомом. Эти клетки мигрируют с обеих сторон к средней линни и скапливаются вокруг хорды. В дальнейшем из них развиваются позвонки.
Сначала в этих первичных массах обнаруживается скучивание клеток склеротома, происходящих из двух прилегающих сомитов, в группы, расположенные в интервалах между миотомами. При изучении серий поперечных срезов эти группы легко проглядеть, если при переходе от среза к срезу не отмечать плотность распределения клеток. Они, однако, очень хорошо видны на фронтальных срезах. Каждая из этих групп клеток является зачатком тела позвонка.
Сформировавшись, они быстро становятся более плотными и ясно очерченными. Вскоре после формирования центра из него начинают распространяться в дорзальную и латеральную стороны скопления клеток мезенхимы, образующих зачатки нервных дужек и ребер.
Стадию, на которой появляются в виде мезенхимных закладок наиболее рано формирующиеся части скелета, часто называют бластемной стадией. Эта стадия быстро сменяется хрящевой стадией. При развитии позвоночника образование хряща из бластемной массы впервые начинается в области тела позвонка, а затем центры хондрофикации возникают в нейральных и реберных отростках. Эти центры быстро увеличиваются в объеме, пока не срастутся друг с другом и вся масса не станет хрящом.
Образовавшийся таким образом хрящевой позвонок является вначале единым целым, без линий демаркации между местами, где слились центры образования хряща, и без следов разделения на отдельные части, которые образуются впоследствии при замещении хряща костью. К началу окостенения хрящевые ребра отделяются от позвонков, но сами позвонки еще остаются не разделенными на части.
Расположение центров эндохондрального окостенения в хряще позвонка схематически изображено на рисунке. Легко видеть, как увеличивающиеся в объеме центры окостенения ведут к образованию окончательно сформированного позвонка. Срединный центр окостенения дает начало телу позвонка. Центры, находящиеся в нейральных отростках, распространяются дорзально, образуя пластинки и всю нервную дужку. Остистый отросток возникает в результате распространения этих центров от точки их встречи в дорзальную сторону.
Поперечные отростки, с которыми сочленяются бугорки ребер, образуются путем латерального распространения центров окостенения, появляющихся в нейральных отростках. Вентрально эти центры срастаются с телом позвонка. Ребро формируется в результате распространения процесса окостенения из его центра. После рождения в бугорке и головке ребра появляются вторичные эпифизарные центры. В течение периода роста они остаются отделенными от остальной части ребра хрящевыми пластинками так же, как это описывалось при рассмотрении развития длинных костей. Срастания этих вторичных эпифизарных центров с остальной частью ребра не происходит до тех пор, пока скелет не достигнет своих окончательных размеров.
Все сказанное выше касается грудных позвонков, где отношение ребра к позвонку выражено наиболее отчетливо. Реберный элемент представлен в каждом позвонке, но в других участках позвоночника он сильно редуцирован и изменен. На рисунке, где схематически изображены компоненты шейных, грудных, поясничных и крестцовых позвонков, эта гомология отчетливо видна. Все позвонки образуются в результате процесса, совершенно аналогичного вышеописанному процессу образования грудного позвонка.
В связи с наличием редуцированных реберных компонентов у шейных позвонков не удивительно, что появление хорошо развитого шейного ребра, соединенного с самым нижним шейным позвонком, является довольно часто встречающейся аномалией скелета. Таким же образом может возникнуть добавочное ребро, связанное с первым поясничным позвонком. Труднее объяснить причины раздвоения ребра в месте его сочленения с грудиной.
- Вернуться в оглавление раздела "Акушерство."
Позвоночник – основа костно-мышечной системы человеческого организма. От его правильного развития зависит работа внутренних органов, периферических нервов и спинного мозга. Кроме того, параметры позвоночного столба влияют на симметричность тела человека и его физические возможности. Аномалии развития позвоночника нередко становятся причиной инвалидности.
Каким должен быть правильный позвоночник?
Нормально развитый человеческий позвоночник состоит из 33-34 позвонков, которые условно подразделяются на 5 отделов:
- шейный (7 позвонков),
- грудной (12 позвонков),
- поясничный (5 позвонков),
- крестцовый (5 позвонков),
- копчиковый (3-5 сросшихся между собой позвонков).
Каждый позвонок состоит из дуги, тела, позвоночных отверстий и отростков, которые скрепляют позвоночник в единое целое и являются местом крепления мышц. В норме, высота каждого позвонка больше, чем его ширина. Точное соотношение зависит от отдела и может существенно отличаться.
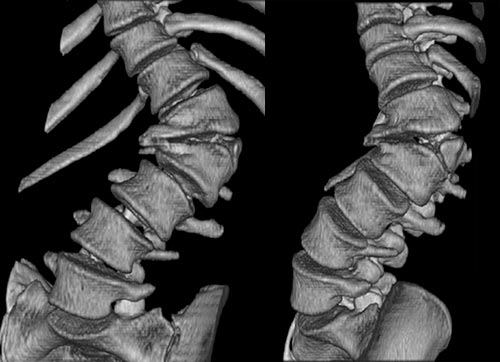
Между позвонками расположены диски, которые существуют для обеспечения подвижности столба и компенсации вертикальных нагрузок. За счет их обратимого расплющивания человеческий рост может изменяться в пределах 1-2 см.
Кроме дисков, компенсация нагрузок осуществляется из-за естественных изгибов позвоночника – лордозов и кифозов. Эти изгибы присутствуют при нормальном развитии позвоночника. Однако их чрезмерная выраженность является патологией. Таким изменениям чаще подвергается пояснично-крестцовый отдел.
Внутри позвоночного столба расположен спинной мозг, от которого через отверстия в позвонках отходит 12 пар спинномозговых нервов. При нормальном развитии нервы залегают свободно, без ущемлений.
Аномалии развития позвоночника
Внутриутробное нарушение процессов формирования – аномалии развития позвоночника. Они могут происходить по онтогенетическим и филогенетическим причинам. Онтогенетическая патология развивается как следствие частных сбоев в эмбриогенезе. Филогенетическая разновидность аномалий имеет генетическую природу и может отмечаться у нескольких представителей одного рода.
Филогенетические аномалии имеют ту же природу, что и естественные мутации вида, происходящие в результате эволюции.
Аномалии позвоночника могут быть количественными, морфологическими или конфигурационными. Количественная патология характеризуется увеличением числа позвонков в том или ином отделе. Морфологические изменения представлены их неправильной формой. Конфигурационные аномалии связаны с неправильным расположением позвонков. На практике обычно встречаются смешанные формы заболевания.
Грубая патология развития позвоночного столба обычно выявляется вскоре после рождения. Не столь значимые изменения могут оставаться незамеченными длительное время. Обычно их выявляют в подростковом возрасте. Мелкие дефекты могут никак не проявлять себя на протяжении всей жизни больного.
С точностью установить причину, которая вызвала дефект развития, невозможно. Однако это не имеет для больного принципиального значения, так как лечение всех видов аномалий позвоночника, независимо от причин их появления, весьма сходно.
Врожденная аномалия формирования позвоночника может возникать по следующим причинам:
- наличие дефектных генов,
- гормональные сбои в организме матери,
- тератогенное действие лекарств,
- действие экзотоксинов (курение, алкоголь, употребление других токсичных веществ).
Аномалии развития позвонков классифицируются по клиническому принципу и по принципу развития. Классификация дефектов по происхождению включает в себя следующие пункты:
- позвонки не сливаются в точках окостенения, как это должно происходить в норме и расщепляются,
- незакладка точек окостенения,
- нарушение дифференцирования позвоночного столба.
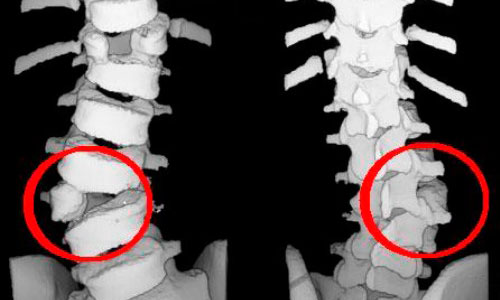
Клиническая классификация имеет большее значение и применяется при постановке диагноза. В нее входят такие пункты, как:
- дефекты развития тел позвонков (укорочение, несращение, клиновидные позвонки),
- дефекты развития в задних отделах позвонков (отсутствие дуги, слияние отростков, расщепление дуги),
- количественные дефекты позвонков (отсутствие крестца, незакладка одной пары ребер, появление шейных ребер).
В некоторых случаях специалистам приходится сталкиваться с комбинированной аномалией, когда позвоночник больного подвергается сразу нескольким разновидностям дефектов. Как правило, выраженные изменения приводят к инвалидности пациента или существенному ограничению его физических возможностей.
Диагностика
Поиск аномалии осуществляется в основном по данным рентгенографического исследования и его усовершенствованных разновидностей. Факт наличия патологии легко установить при стандартной рентгенографии. Степень тяжести аномалии и ее точную локализацию устанавливают только с использованием компьютерной или магнитно-резонансной томографии.
КТ позволяет с высокой точностью диагностировать патологию развития костных структур. Визуализировать поражения мягких тканей и оценить их тяжесть можно только с применением методики МРТ.
Клинические симптомы, возникающие при дефектах формирования позвоночного столба, сходны с таковыми при других патологических процессах позвоночника. Так, пациенты нередко предъявляют жалобы на онемение конечностей, парестезии, боль в спине и нарушение осанки. В тяжелых случаях возможно нарушение работы внутренних органов. Как правило, подобное отмечается, когда происходит ущемление спинномозговых нервов.
Открытое расщепление позвонков может быть диагностировано визуально сразу после рождения. При этом грыжевое выпячивание может иметь большие размеры и не быть прикрытым мышцами и кожей.
Лечение позвоночных аномалий
Аномалии позвонков не поддаются консервативному лечению. Придать позвоночнику нормальную форму и восстановить целостность позвонков можно только хирургическим путем. При этом вид вмешательства напрямую зависит от вида дефекта. Лишние позвонки удаляют, неправильно развитые – восстанавливают.
В некоторых случаях бывает необходима установка на позвоночные отростки металлических фиксирующих конструкций. Как правило, операция проводится в возрасте 3-5 лет. В дальнейшем сложность процедуры и ее объем возрастают пропорционально возрасту пациента.
Оперативное вмешательство проводится под общим наркозом. Противопоказания общие для всех видов хирургического лечения (повышенная кровоточивость, терминальное состояние, острая сердечная недостаточность, обострения хронических заболеваний и т.д.).
После операции пациенту назначается строжайший постельный режим в положении на животе. Ходить разрешается через 2-3 недели после операции. При плохом заживлении оперированного участка время, которое пациент проведет в постели, может быть увеличено.
Реабилитация после оперативного лечения занимает до 1 года. При этом больному назначают физиопроцедуры, лечебную физкультуру, ношение корсета, медикаментозную терапию с использованием обезболивающих, восстанавливающих, общеукрепляющих средств. Восстановление проводится медленно, с постепенным увеличением физических и двигательных нагрузок.
К сожалению, полная коррекция дефекта возможна не всегда. Если при планировании вмешательства выявляется высокий риск осложнений, а клинические проявления болезни не слишком выражены, от операции отказываются.
Позвоночный столб человека (columna vertebralis) состоит из следующих отделов:
1) шейные позвонки (vertebrae cervicales), их 7
2) грудные позвонки (vertebrae thoracicae), их 12
3) поясничные позвонки (vertebrae lumbales), их 5
4) крестцовые позвонки (vertebrae sacrales), их 5, у взрослого человека они срастаются в одну общую кость – крестец (os sacrum)
5) копчиковые позвонки (vertebrae coccygeae), их количество может быть от 1 до 5, у взрослого человека они срастаются в одну кость – копчик (os coccygis).
Поясничный позвонок (vertebra lumbales) состоит из:
1) тела (corpus vertebrae)
2) дуги (arcus vertebrae)
Дуга присоединяется к телу за счёт наличия ножек дуги позвонка (pediculae arcus vertebrae).
Тело и дуга вместе ограничивают позвонковое отверстие (foramen vertebrale).
Совокупность этих отверстий, накладываясь друг на друга, формируют позвоночный канал (canales vertebrales) – вместилище спинного мозга.
От дуги отходят следующие отростки:
1) парные поперечные отростки (processus transversus)
2) парные верхние суставные отростки (processus articulares superiores)
3) парные нижние суставные отростки (processus articulares inferiores)
4) непарный остистный отросток (processus spinosus) – смотрит назад
Между верхним суставным отростком и телом различают верхнюю позвонковую вырезку (incisura vertebrales superior).
Между нижним суставным отростком и телом различают более выраженную позвонковую вырезку (incisura vertebrales inferior).
На целом позвоночном столбе эти вырезки, накладываясь друг на друга, формируют межпозвонковые отверстия (foramina intervertebralia), через эти отверстия проходят сосуды и нервы.
Шейные позвонки (особенности):
1) остистый отросток раздвоен на конце (кроме последнего, 7, шейного позвонка, напротив, он выступает и легко прощупывается через кожу – выступающий позвонок – vertebra prominens)
2) отверстие в поперечном отростке – поперечное отверстие/отверстие поперечного отростка (foramen processus fransversus), а поперечные отверстия (foramina transversalia).
Поперечный отросток заканчивается двумя бугорками:
1) передним (tubercula anterius)
2) задним (tubercula posterius)
Передний бугорок 6 шейного позвонка наиболее развит, при кровотечениях из наружной сонной артерии к нему прижимается сосуд. 6 шейный позвонок носит название сонный бугорок (tuberculum caroticum).
1 шейный позвонок – атлант (atlas).
Не имеет тела, зато имеет 2 дуги:
1) переднюю (arcus anterior)
2) заднюю (arcus posterior)
Дуги соединены между собой за счёт наличия боковых (латеральных) масс (massae laterales).
Латеральные массы несут на себе верхнюю суставную поверхность (facies articularis superior) для сочленения с мыщелками затылочной кости и нижнюю суставную поверхность (facies articularis inferior) для сочленения со 2 шейным позвонком.
Верхняя суставная поверхность (или ямка – fovea) более глубокая в отличие от нижней более плоской.
На наружной поверхности передней дуги имеется передний бугорок (tuberculum anterius), а на наружной поверхности задней дуги – задний бугорок (tuberculum posterius).
Остистого отростка нет.
К бугоркам прикрепляются связки и мышцы.
На внутренней поверхности передней дуги имеется ямка зуба (fovea dentis), которая служит для сочленения с зубовидным отростком 2 шейного позвонка, за счёт наличия этого сустава возможны повороты головы.
2 шейный позвонок – осевой (axis/epistropheus).
Имеет зуб (dens), по природе зуб является телом 1 шейного позвонка, которое срастается с телом 2 шейного позвонка.
На передней стороне зуба различают переднюю суставную поверхность (facies articularis dentis), которая служит для сочленения с ямкой зуба передней дуги атланта.
Грудные позвонки (vertebrae thoracicae).
Сочленяются с рёбрами. Как правило, каждое ребро соединяется с двумя соседними позвонками. Головка ребра присоединяется к телу, а бугорок ребра – к поперечному отростку. По этому на большинстве грудных позвонков имеются 2 рёберные полуямки на теле:
1) верхняя (fovea costalis superior)
2) нижняя (fovea costalis inferior)
Исключение составляют те позвонки, которые соединяются с одним ребром, здесь по середине будет располагаться одна целая ямка – 1, 11, 12 грудные позвонки. На 10-м грудном позвонке имеется только верхняя полуямка, потому что 11 ребро соединяется с целой ямкой 11 грудного позвонка.
На поперечном отростке есть суставная поверхность (facies articularis processus transversus) для сочленения с бугорком ребра. Находится на грудных позвонкам, кроме 11, 12, так как бугорок 11 и 12 ребёр с поперечными отростками не сочленяется.
Крестцовые позвонки (vertebra sacrales).
У взрослого человека срастаются в одну общую кость – крестец (os sacrum).
Крестец имеет треугольную форму, в нём различают:
1) переднюю/тазовую поверхность (facies pelvina)
2) заднюю/дорсальную поверхность (facies dorsalis)
3) основание крестца (basis ossis sacri)
4) верхушку крестца (apex ossis sacri)
Между основанием крестца и последним поясничным позвонком образуется выступающий вперёд мыс (promontorium), его определение имеет большое значение в акушерстве для предсказания возможности родов через естественные родовые пути.
На передней поверхности крестца имеются поперечные линии (linea transversaria) – следы сращения тел позвонков.
Латеральней (в бок) от поперечных линий располагается тазовое крестцовое отверстие (foramina sacralia pelvina) – место выхода сосудов и нервов.
На задней поверхности крестца имеется 5 гребней – следы сращения отростков позвонков:
1) непарный срединный гребень (crista sacralis mediana)
2) парный промежуточный гребень (cristae sacrales intermediae)
3) парный латеральный гребень (cristae sacrales laterales)
К наружной поверхности от cristae sacrales laterals различают боковые части крестца (partes sacrales laterales). Они несут на себе ушковидную суставную поверхность (facies auriculares) для сочленения с костями таза и крестцовую бугристость (tuberositas sacralis) – место прикрепления связок и мышц.
Сквозь толщу крестца проходит крестцовый канал (canalis sacralis), который является продолжением позвоночного канала. Заканчивается он крестцовой щелью (hiatus sacralis), которая ограничена по бокам крестцовыми рожками (cornua sacralia)
Копчиковые позвонки (vertebrae coccygeae) рудиментарны и сливаются в среднем возрасте в одну кость – копчик.
Копчик:треугольная форма; рудиментарные позвонки – 3–5; основание — basis; верхушка – apex; копчиковые рога – cornu coccygeum.
Варианты и аномалии в строении позвонков
появление реберных ямок на теле 7 шейного позвонка для редко встречающегося рудиментарного шейного ребра; сращение атланта с затылочной костью — ассимиляция; расщепление дуги позвонка, чаще наблюдается у поясничных и крестцовых позвонков и нередко сопровождается образованием спинно-мозговой грыжи; сакрализация — увеличение числа крестцовых позвонков за счет ассимиляции пятого поясничного позвонка; люмбализация – увеличение количества поясничных позвонков при поглощении двенадцатого грудного (редко) или первого крестцового (часто); сочетание аномалийных признаков в одном позвонке; появление XIII грудного позвонка (редко); платиспондилия – уплощение тел позвонков – чаще у нижних грудных и поясничных.
Читайте также:


