Постлучевые изменения в телах позвонков что это такое
При заболеваниях позвоночника боль может иррадиировать в любую часть грудной клетки, но чаще всего в область реберных хрящей, лопаточную и паравертебральную области. При поражении грудных позвонков боль также может возникать по передней поверхности грудной клетки и за грудиной, поэтому поставить диагноз весьма трудно.
Болеют люди всех возрастов, даже дети. Боль может напоминать стенокардию, желчную колику и другие заболевания внутренних органов. Ища причину боли, нужно исключить не только стенокардию, инфаркт миокарда, расслаивающую аневризму аорты, пневмонию, плеврит, но и болезни позвоночника.
Наиболее часто происходит поражение межпозвоночных суставов, сочленений ребер и позвоночника - суставов головок ребер и реберно-позвоночных суставов. Боль при подобных поражениях локализуется на 3-4 см латеральнее задней срединной линии, что примерно соответствует локализации этих суставов. Нередко наблюдается отраженная боль в заднем, боковом и даже переднем отделах грудной стенки.
Признаки артроза реберно-позвоночных соединений




К остеоартрозу позвоночника предрасполагают травмы грудной клетки, они особенно часты в контактных видах спорта.

Грыжи межпозвоночных дисков встречаются в грудном отделе позвоночника достаточно редко, что обусловлено большой стабильностью этого отдела позвоночника. Если грыжи и возникают, то чаще ниже уровня Th9 позвонка. Основной симтом – боль в спине, иррадиирующая в зону иннервации ущемленного корешка. Большие грыжи межпозвоночных дисков могут сдавливать спинной мозг, что проявляется нижним центральным парапарезом, нарушением чувствительности ног и нижней части туловища, недержанием мочи.
Остеохондроз. Грыжа диска, грыжевой секвестр.


В силу анатомических особенностей чаще всего встречаются компрессионные переломы грудного отдела позвоночника, как травматические, так и патологические, вызванные разрушением позвонков вследствие миеломной болезни, метастатического поражения или остеопороза.
Посттравматическая компрессия Тh7-Th9, Th11 позвонков, хр. период, усиление грудного кифоза

Травма, компрессионный перелом (острый период)

Компрессионно-оскольчатый перелом Th11 позвонка

Метастазы, патологические переломыTh9, Th10 позвонков. Центральный стеноз позвоночного канала.

Остеопоротическая деформация Th6 позвонка

Метастазы, патологический перелом Th10 позвонка. Посттравматическая деформация Th2 позвонка.

Остеомиелит позвоночника может быть как неспецифическим, так и специфическим ( при бруцеллезе, туберкулезе, сифилисе, брюшном тифе). Помимо боли в спине при остеомиелите наблюдаются общие симптомы – недомогание, слабость, лихорадка. Неспецифический остеомиелит следует подозревать у молодых людей, бруцеллезный – у сельскохозяйственных рабочих, туберкулезный – у иммигрантов, заключенных.
Жалобы на сильные боли в грудном отделе позвоночника. Пациент освободился из тюрьмы, в анамнезе tbc.
На уровне Th7-Th8 специфический туберкулезный спондилит +реконверсия костного мозга позвонков.






Спондилит Th5-Th6; миелит (Th3-Th6); эпидурит Th5-Th6. Стеноз позвоночного канала. Остеохондроз. Деформирующий спондилоартроз

Деформация и разрушение позвонков могут быть вызваны первичными опухолями позвоночника, метастазами опухолей внутренних органов, а также опухолями спинного мозга, его корешков и оболочек.
Экстрадуральное объемное образование (Tr позвонка Th7). Стеноз позвоночного канала; компрессия спинного мозга.


Множественные метастазы с поражением тел и отростков позвонков, стеноз позвоночного канала

Гемангиомы Th5, Th10 позвонков

Очаг патологического МРС в передне-верхних отделах тела Th12 позвонка (диф диагноз между дистрофией /по типу Modic 3/ и метастазом.

Интрадуральное экстрамедуллярное объемное образование на уровне Th12 позвонка.


Интрамедуллярное объемное образование грудного отдела спинного мозга на уровне Th8

Экстрадуральное объемное образование позвоночного канала на уровне Th12 позвонка (более вероятно эпидурит, диф диагноз с объемом)


Нередко поражением позвоночника сопровождаются миеломная болезнь и лимфомы.
Множественные объемные образования средостения и паравертебральных мягких тканей (возможно лимфопролиферативный процесс)

cтруктурные изменения костного мозга (миеломная болезнь)

Из доброкачественных опухолей отдельно следует упомянуть остеоид-остеому. Эта опухоль дает своеобразную клиническую картину – боль в спине усиливается после употребления алкоголя и уменьшается после употребления аспирина.

После проведения лучевой терапии различных онкологических процессов позвоночника или внутренних органов происходят типичные изменения костного мозга позвонков – его истощение (жировая дегенерация).
Признаки истощения костного мозга Th6-Th8 позвонков (постлучевые изменения)

Болеют в основном мальчики – подростки.

Остеохондродисплазия (б-нь Шейерманна-Мау)

Остеохондродисплазия (б-нь Шейерманна-Мау) 1984 г.р.


Бабочкообразный позвонок, сколиотическая деформация позвоночника

Многоуровневая сочетанная аномалия позвоночника


Дистрофия позвоночника является результатом того, что происходят изменения в структурах самих позвонков и дисков, их костной и мягкотканой основы. Все это приводит к сдавливанию спинного мозга и его нервных окончаний.

Дегенеративно-дистрофические заболевания позвоночника на сегодняшний день включают такие заболевания, как различные поражения позвоночника, его дисков и суставов. Чаще всего такие дистрофические изменения позвоночника называют проявлением остеохондроза.
В основном, поражает это заболевание людей, которые трудоспособны и приводит к различным последствиям, в том числе к инвалидности. Статистика говорит о том, что 70% больничных листов, которые выдают невропатологи, связаны с разнообразными клиническими проявлениями дегенеративно-дистрофических изменений грудного отдела.
Симптомы, которые вызывают изменения позвоночника
Дистрофические изменения в телах позвонков сопровождаются двумя основными симптомами:
- болевые ощущения в области грудного отдела, поясницы;
- нарушение работы позвоночного столба при поворотах и движениях.
Нужно отметить, что боль может наблюдаться как при воспалительных заболеваниях позвоночника и связанных с ним изменения, так и в процессе осложнений при дегенеративно-дистрофических заболеваниях.
Обычно, наличие болевых ощущений говорит о том, что в процесс развития заболевания грудного отдела позвоночника задействованы нервы спинного мозга и он сам. Если у человека наблюдается острая и резкая боль в области грудного отдела и поясницы, то, по всей видимости, развивается такое дегенеративно-дистрофическое изменение, как появление радикулита. Если же боль тупая и ноющая, то, скорее всего, патологические изменения позвоночника связаны с прогрессированием серьезных стадий остеохондроза.

Бывают случаи, когда болевые ощущения, которые сопровождают различные изменения позвоночника, отдают в конечности рук и ног. И чаще всего такая боль возникает при непродолжительных физических нагрузках и во время резких движений.
Нарушение нормальной работы позвоночника во время подвижности не менее важный симптом, чем боль. Когда у человека присутствует остеохондроз, который изрядно игнорируют, последствия могут быть таковыми, что даже просто нагнуться и поднять упавшую вещь будет просто невозможно.
Нужно сказать, что второстепенными симптомами, точнее сказать осложнениями, которые сопровождают дистрофические изменения позвоночника, может стать нарушение функционирования внутренних органов. Такой процесс может наблюдаться, когда повреждаются нервные корешки, которые отвечают за жизнедеятельность внутренних органов.
Грудной отдел позвоночника — что это?
Грудной сектор позвоночника состоит из двенадцати позвонков, которые между собой соединяются суставочными и реберными соединениями. Грудной отдел очень ограничен в подвижности, потому что служит своеобразным каркасом, который должен оберегать внутренние органы от различных повреждений. Поэтому дегенеративно-дистрофическое заболевание позвоночника, связанное с изменениями в грудном отделе имеет последствия для всего организма в целом.
Ограничение в подвижности, прежде всего, связано с такими факторами:
- небольшая высота между дисками позвонков;
- специфические остистые отростки позвонков, они длиннее, чем во всех других отделах.
Поскольку, грудной отдел практически всегда находится в малом движении, то он редко испытывает существенные нагрузки, в отличии от шейного отдела или поясничного.

Развитие дегенеративно-дистрофических изменений в грудном отделе
Из-за того, что подвижность грудного отдела позвоночника очень маленькая, подвержен нагрузкам и травмируется он меньше, чем другие отделы. Поэтому дистрофические изменения здесь в нем развиваются гораздо медленнее. Структура грудного отдела с первых дней жизни человека устроена так, что прогиб позвоночника распределяет большую часть нагрузки на боковые и передние позвоночные отделы.
Данный инцидент имеет свои плюсы и минусы. Плюс в том, что нагрузка на межпозвоночные диски уменьшается, поэтому риск появления грыж между позвонков и протрузий становится меньше. Минус в данном случае в том, что остеохондроз может развиваться в тех областях, которые меньше всего находятся в движениях и на которые приходится больше всего нагрузок.
Проявления дистрофических изменений в грудном отделе
Нужно отметить, что дегенеративно-дистрофические изменения, например, развитие остеохондроза в грудном отделе позвоночника в большинстве случаев не сопровождается симптомами, которые ярко выражены. Это возможно по той причине, что в областях передних и боковых отделах позвонков отсутствуют оболочки спинного мозга и соответственно его нервных ответвлений. Именно из-за этого, остеохондроз может поразить грудной отдел целиком, сделав из него образование, которое не подвластно движению. При этом болевые признаки могут и не появиться.
Таким же образом может проявиться и такое дегенеративно-дистрофическое изменение как грыжа позвоночника. Поскольку она не приводит к зажатию нервных окончаний, она может протекать абсолютно безболезненно на первых стадиях развития.

Однако, в особых случаях, болевые признаки все же дают о себе знать. Чаще всего, когда начинают проявляться боли, это значит, что дегенеративно-развивающиеся процессы начали прогрессировать в межпозвоночных суставах. Так же характерно развитие спондилоартроза или остеоартроза, которое может прогрессировать в реберных соединениях и позвоночно-реберных суставах. в поперечно-реберных сочленениях и реберно-позвонковых суставах. В этих случаях происходит зажатие нервных окончаний, которые вызывают боль в области пораженного нерва.
Но когда происходит сдавливание нервных волокон, процесс становится сложнее. Дело в том, что такая ситуация в итоге приводит к нарушению работы внутренних органов, которую регулируют эти нервные волокна. К тому же, зажатие нервных волокон может не сопровождаться болью, поэтому существует вероятность того, что диагноз заболевания может быть поставлен неверно, а соответственно лечение дегенеративных изменений позвоночника может быть проведено неправильно.
При развитии подобных отклонений люди жалуются на:
- боли между лопатками;
- боли в области грудного отдела, которые усиливаются при дыхании и передвижении;
- нарушение чувствительных рецепторов в зоне изменений;
- ощущения ползания по пораженной области мурашек;
- онемение конечностей и мышц или усиление чувствительности;
- нарушение функционирования внутренних органов.
Как лечить дегенеративно-дистрофические изменения позвоночника?
Лечение подобного явления в основном происходит консервативными способами. Очень редко, когда специалисты назначают хирургическое вмешательство. Его назначают в тех случаях, когда дегенеративно-дистрофические изменения отдела грудных позвонков влияют на естественную работу важных внутренних органов.
Консервативный метод лечения в большинстве случаев дает возможность обойти оперативное лечение. Нужно отметить, что большинство заболеваний позвоночника и суставов лечатся одними и теми же способами, которые являются эффективными. Различие может быть только в некоторых лекарственных препаратах. Например, при заболеваниях, связанных с суставами, специалисты назначают разнообразные хондропротекторы, для того, чтобы снять спазмы в мышцах — миорелаксанты.
Лечение дистрофических изменений позвоночника и его грудного отдела начинается с постельного режима. Он длится около четырех-шести дней. К тому, же такой режим потом не отменяется одним днем, восстанавливать двигательную активность необходимо постепенно.
Основным лекарством в процессе лечения приписывают нестероидные противовоспалительные препараты, которые снимают воспаление и отечность мышц. Это значительно уменьшает давление на нервный корешок, поэтому боль, сначала становятся слабее, а затем полностью пропадает.
Такое медикаментозное лечение является очень эффективным, но, несмотря на это, доктор все равно должен сравнивать пользу от их применения с курсом лечения, поскольку в основном такие препараты могут влиять на жизнедеятельность желудка. Если необходимо для лечения, специалисты могут назначать такие лекарства как анальгетики обезболивающие препараты.
Таким образом, очень важно знать, как проявляются дегенеративно-дистрофические изменения, чтобы вовремя оказать необходимую помощь и избежать множества проблем.
а) Определения:
• Трансформация на фоне лучевой терапии красного костного мозга в жировой
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Интенсивность сигнала (ИС) костного мозга в пределах зоны облучения в Т1-режиме соответствует ИС подкожной клетчатки
• Локализация:
о Соответствует области облучения
• Размеры:
о Соответствуют размерам области облучения
• Морфология:
о Однородная гиперинтенсивность сигнала костного мозга:
- Неоднородный характер сигнала дает основание заподозрить рецидив поражения костного мозга
о Четкие границы между измененным и неизмененным костным мозгом (границы области облучения)
2. Рентгенологические данные постлучевых изменений костного мозга:
• Рентгенография:
о ± остеопения, компрессионные переломы
3. КТ постлучевых изменений костного мозга:
• Костная КТ:
о ± компрессионные переломы
о Неинформативна в отношении диагностики жировой перестройки костного мозга
4. МРТ постлучевых изменений костного мозга:
• Т1-ВИ:
о Очень высокая интенсивность сигнала костного мозга (соответствует жировой ткани)
• Т2-ВИ:
о Промежуточная ИС, соответствует жировой ткани
• PD/промежуточный режимы:
о Промежуточная ИС, соответствует жировой ткани
• STIR:
о Высокая интенсивность сигнала в острую фазу (отек)
о Низкая интенсивность сигнала в последующем (жировая перестройка)
• Т1-ВИ с КУ:
о Контрастное усиление сигнала в острую фазу:
- Возможно связано с застойными явлениями
о В последующем контрастное усиление исчезает:
- Снижение кровоснабжения, фиброз
• Первые три недели:
о Отсутствие изменений или ранняя гиперинтенсивность Т1-сигнала костного мозга:
- Гиперинтенсивность сигнала позволяет предположить наличие кровоизлияний ± жировую перестройку
о Гиперинтенсивность в STIR:
- Отек и некроз костного мозга
- Изменения наиболее выражены в течение первых 9 дней после облучения, в последующем ИС постепенно снижается
• 3-6 недель:
о Неоднородный пятнистый характер сигнала в Т1
о Усиление сигнала за счет жировой перестройки в центральных отделах тел позвонков вокруг базивертебральных вен
• После шести недель:
о Диффузная и гомогенная гиперинтенсивность сигнала в Т1
о Полосы промежуточной ИС по периферии:
- Вокруг центрального гиперинтенсивного костного мозга
- Могут быть отражением регенерации гемопоэтического костного мозга
о Характерные изменения, захватывающие >90% костного мозга в пределах области облучения
6. Другие методы исследования:
• Двухэнергетическая рентгеновская абсорбциометрия:
о Возможно уменьшение костной массы
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Методом выбора при исследовании костного мозга является МРТ
• Протокол исследования:
о Т1-ВИ — наиболее чувствительный в отношении диагностики жировой перестройки костного мозга режим
о STIR или FSET1 с насыщением жировой ткани наиболее информативны в отношении диагностики рецидивов или остаточных явлений поражений костного мозга
о Т1-ВИ без КУ и с КУ и подавлением сигнала жира увеличивают чувствительность в отношении диагностики очаговых поражений
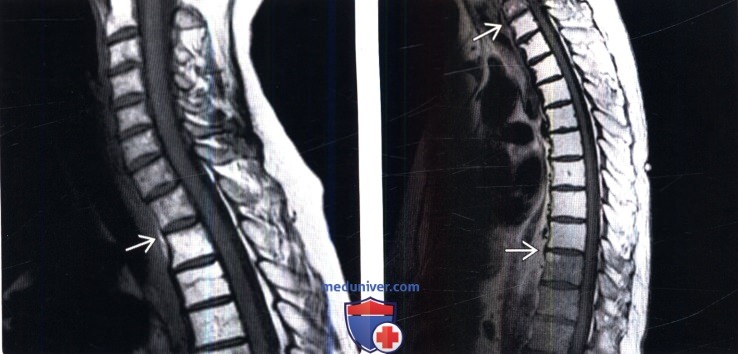
(Слева) Сагиттальный срез, Т1-ВИ шейно-грудного отдела позвоночника: признаки однородного усиления сигнала костного мозга грудных позвонков с достаточно хорошо выраженной переходной зоной этих изменений на уровне Т1-Т2, т. е. на уровне верхней границы области облучения.
(Справа) Сагиттальное Т1-ВИ с признаками гомогенной постлучевой жировой перестройки костного мозга грудных позвонков и четкими границами этих изменений, соответствующими границам области облучения.
в) Дифференциальная диагностика постлучевых изменений костного мозга:
1. Нормальный жировой костный мозг:
• Изменения коррелируют с возрастом пациента
• Преимущественная интенсивность сигнала соответствует жировой ткани, нередка некоторая неоднородность сигнала
• Отсутствие четких границ с неизмененным костным мозгом
• ± компрессионные переломы
• Отсутствие патологических изменений захвата изотопов при сцинтиграфии и ПЭТ
2. Гемангиома позвонка:
• Четко ограниченное округлое образование
• Типична гиперинтенсивность в Т1 и Т2, связанная с наличием жировой стромы
• Яркое контрастное усиление
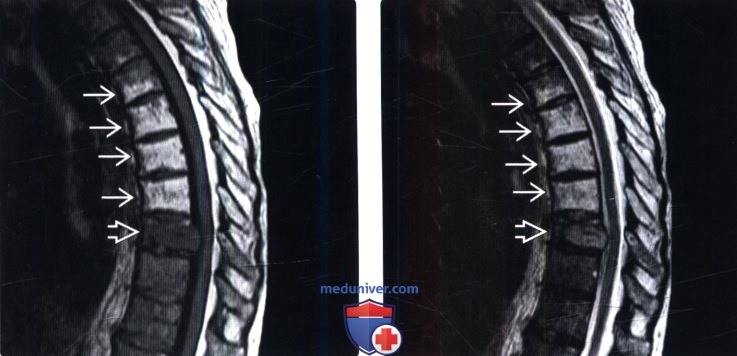
(Слева) На сагиттальном Т1-ВИ определяются признаки жировой перестройки костного мозга нижней половины тела Т5 и целиком тел и задних элементов Т6-Т8 позвонков. Обратите внимание на T9 позвонок, костный мозг которого практически полностью инфильтрирован опухолью.
(Справа) Сагиттальный срез, Т2-ВИ: признаки жировой перестройки костного мозга нижней половины тела Т5 и целиком тел и задних элементов Т6-Т8 позвонков. Костный мозг T9 позвонка инфильтрирован метастазом опухоли.
г) Патология:
1. Общие характеристики:
• Этиология:
о Лучевое повреждение гемопоэтических элементов костного мозга (отличающихся высокой радиочувствительностью)
о Сопутствующее снижение костной массы
о Изменения МР-сигнала костного мозга зависят от дозы облучения, ее фракционирования и времени, прошедшего с момента окончания терапии:
- Признаки жировой перестройки костного мозга появляются через две недели после облучения:
Через два месяца после облучения жировая перестройка наблюдается более, чем у 90% пациентов
- При дозе облучения 1,25 Гр ИС костного мозга не меняется
- При дозе в 50 Гр признаки жировой перестройки сохраняются и через девять лет после облучения:
Полное и необратимое исчезновение гемопоэтических элементов
- При дозах 20-30 Гр через 10 лет восстанавливается картина нормального костного мозга:
Частичное восстановление наступает в период от 2 до 9 лет
о Реконверсия жирового костного мозга в красный у детей наступает через 11-30 месяцев после облучения
• Генетика:
о Генетическая предрасположенность отсутствует
• Сочетанные изменения:
о Остеопения
о Остеопоротические компрессионные переломы
о Остеонекроз:
- Четкая граница между нормальным костным мозгом и зоной инфаркта
- МРТ:
Гиперинтенсивность в STIR и FS Т2
Гипоинтенсивность в Т1
± внутрипозвонковое жидкостное скопление
± КУ после внутривенного введения гадолиния
- Рентгенография, КТ:
± линейное скопление газа в теле позвонка, склероз
- Костная сцинтиграфия:
Отсутствие захвата изотопа, за исключением случаев развития коллапса тела позвонка
Бывает сложно отличить от рецидива метастатического поражения
о Для дифференциальной диагностики показана биопсия
о Рецидив или продолженный рост опухоли:
- Множественные дискретные очаги
- Парадуральный или паравертебральный мягкотканный компонент
- Патологические переломы
- Гипоинтенсивная в Т1 зона, окруженная жировым костным мозгом
- Гиперинтенсивность в STIR или FS Т2
- Очаговые образования после курса лечения могут не накапливать контраст
о Постлучевой миелит:
- Диффузная гиперинтенсивность Т2-сигнала спинного мозга в пределах области облучения
- Умеренная гипоинтенсивность в Т1
- Утолщение спинного мозга ± неправильной формы очаги контрастного усиления (некроз)
2. Микроскопия:
• Исследование на крысах, подвергшихся однократному облучению в дозе 20 Гр
• Снижение числа клеточных элементов и повреждение синусоидных сосудов:
о Сочетанные отек и кровоизлияния
• Восполнение клеточного состава костного мозга:
о Одновременное увеличение и жирового компонента
• Уменьшение клеточности костного мозга и уменьшение числа синусоидов:
о Фиброз с последующим увеличением жирового компонента
• Постепенная регенерация гемопоэтических элементов и синусоидов
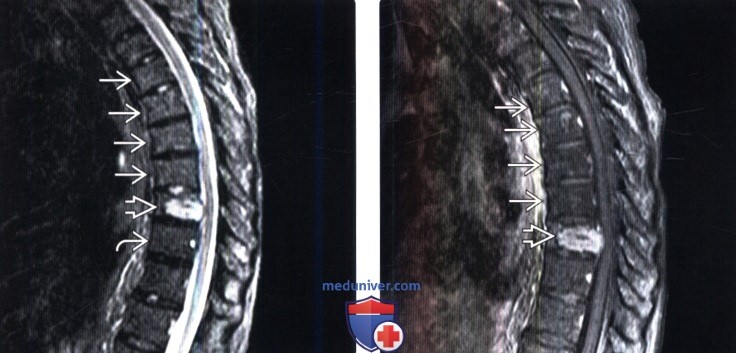
(Слева) На сагиттальном STIR МР-И у этого же пациента видно, что нормальный костный мозг и измененный в результате облучения костный мозг характеризуются практически одинаковой низкой интенсивностью сигнала, тогда как очаг метастатического поражения характеризуется высокой интенсивностью сигнала.
(Справа) На следующем сагиттальном FS T1-ВИ с КУ отмечается подавление сигнала и отсутствие контрастного усиления подвергшегося облучению и последующей жировой перестройке костного мозга нижней половины тела Т5 и тел и задних элементов Т6-Т8 позвонков. Тело T9 позвонка практически полностью замещено накапливающим контраст метастазом опухоли.
д) Клинические особенности:
1. Клиническая картина постлучевых изменений костного мозга:
• Наиболее распространенные симптомы/признаки:
о Обычно бессимптомное течение
• Другие симптомы/признаки:
о Боль (перелом)
о Миелопатия или радикулопатия вследствие компрессионного перелома или инфильтрации опухолью
• Особенности клинической картины:
о Развитие или прогрессирование болевого синдрома и неврологического дефицита обычно связано с постлучевым некрозом, переломами позвонков или рецидивом/прогрессирова-нием опухоли
2. Демография:
• Возраст:
о Дети и взрослые
• Пол:
о М = Ж
• Этническая предрасположенность:
о Отсутствует
• Эпидемиология:
о Ожидаемая находка у всех пациентов, подвергшихся лучевой терапии
3. Течение заболевания и прогноз:
• Восстановление картины нормального костного мозга при длительных сроках наблюдения за пациентами: > 10 лет
• Зависят в первую очередь от характера первичного заболевания, по поводу которого проводилась лучевая терапия
4. Лечение постлучевых изменений костного мозга:
• Ожидаемая находка после проведенной лучевой терапии, при отсутствии осложнений лечения не требует:
о Симптоматическая терапия при компрессионных переломах
о Хирургическое лечение при сдавлении спинного мозга или нестабильности позвоночника
е) Диагностическая памятка:
1. Следует учесть:
• Методом выбора при исследовании костного мозга является МРТ: Т2-ВИ FS или STIR и Т1 FS с КУ
2. Советы по интерпретации изображений:
• Гомогенная жировая перестройка костного мозга, четко отграниченная от неизмененного костного мозга, является характерным диагностическим признаком постлучевых изменений костного мозга
ж) Список использованной литературы:
1. Carmona R et al: Fat composition changes in bone marrow during chemotherapy and radiation therapy. Int J Radiat Oncol Biol Phys. 90(1):1 55-63, 2014
2. Bolan PJ et al: Water-fat MRI for assessing changes in bone marrow composition due to radiation and chemotherapy in gynecologic cancer patients. J Magn Reson Imaging. 38(6): 1578-84, 2013
3. Hwang S et al: Magnetic resonance imaging of bone marrow in oncology. Part 2. Skeletal Radiol. 36(11):1017-27, 2007
4. Tall MA et al: MR imaging of the spinal bone marrow. Magn Reson Imaging Clin N Am. 15(2): 1 75-98, vi, 2007
5. Foster К et al: MRI of the marrow in the paediatric skeleton. Clin Radiol. 59(8):651-73, 2004
6. Shih WJ et al: Tc-99m depreotide SPECT demonstrates photon-deficiency in the thoracic vertebrae after adjunct radiation therapy of lung cancer: correlation with MRI and bone scintigraphy. Ann Nucl Med. 17(3):245-8, 2003
7. Otake S et al: Radiation-induced changes in MR signal intensity and contrast enhancement of lumbosacral vertebrae: do changes occur only inside the radiation therapy field? Radiology. 222(1): 179-83, 2002
8. Onu M et al: Early MR changes in vertebral bone marrow for patients following radiotherapy. Eur Radiol. 11 (8): 1463-9, 2001
Редактор: Искандер Милевски. Дата публикации: 20.9.2019
Читайте также:


