Посоветуйте врача боли в спине

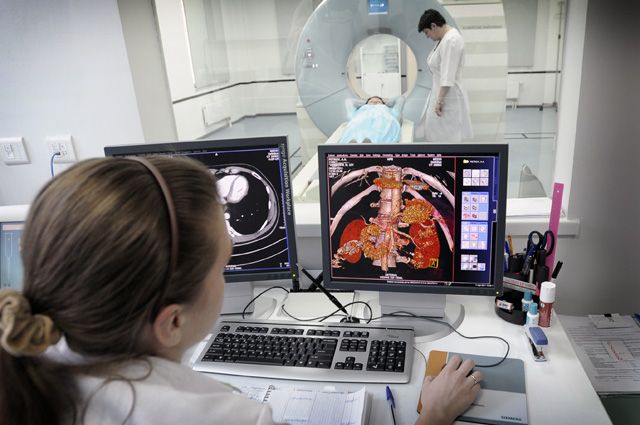
Сначала осмотр, потом МРТ
Большинство болей в спине не требуют дополнительной диагностики в виде компьютерной томографии, рентгена и МРТ. Если боль возникла впервые, имеет умеренную интенсивность, то при грамотном подходе лечится без дополнительного исследования. Достаточно осмотра врача и опроса пациента. В случае подозрения на травму, которая возникла после падения, какого-то агрессивного воздействия и т. д., чаще всего применяется рентгенография, при возможности — компьютерная томография.
Многие уверены, что с болями в спине нужно идти на консультацию к врачу-специалисту уже со снимком МРТ. Однако есть исследования, говорящие о том, что чрезмерная диагностика проблем с позвоночником может затягивать лечение либо вести его в неправильное русло. Например, часть анатомических изменений позвоночника — протрузии, грыжи — могут протекать бессимптомно и никак не беспокоить человека. Однако увидев на МРТ такие изменения, врач начинает их лечить. При этом причиной боли может быть что-то другое. Получается, что врач лечит картинку МРТ, а не пациента и его боль. Поэтому более разумный подход — сделать так, чтобы врач решил, нужно это обследование или нет, и выдал соответствующее направление.
Если же есть подозрения, что боли в спине вызваны именно межпозвонковой грыжей, дегенеративными изменениями позвоночника (остеохондрозом, говоря народным языком), МРТ необходимо. Это метод, который позволяет увидеть позвоночник и окружающие его мягкие ткани в реалистичном виде. При этом картинка МРТ зависит от мощности аппарата, которая определяется силой магнитного поля, измеряемого в Тесла (Тл). При болях в спине рекомендуется выполнение МРТ на высокопольном томографе мощностью не менее 1,5 Тесла. Качественное МРТ увеличивает шансы на то, что врач ничего не пропустит. Так что если имеется выбор, в какой именно клинике делать МРТ, есть смысл предварительно выяснить, каковы возможности предлагаемого диагностического оборудования.

Если не было травмы
Иногда боли в спине вызывают инфекции — спондилиты и спондилодисциты. Это воспаление позвонков и межпозвонковых дисков. Прежде чем назначать пациенту антибактериальную терапию, нужно обязательно подтвердить диагноз на МРТ.
В редких случаях, когда есть подозрения на онкологические проблемы, применяется исследование, которое называется сцинтиграфия — поиск метастазов опухоли в позвоночнике.
Пациентам с остеопорозом может назначаться денситометрия — метод измерения минеральной плотности костей.
Не оправдано при болях в спине выполнение ультразвукового исследования. Позвоночник — достаточно сложная структура, которая включается в себя и кости, и связки, и мягкие ткани, увидеть в ней какие-то патологии с помощью УЗИ практически невозможно: скажем, один специалист может увидеть грыжу, другой нет.
Когда проблема не в спине
Стоит помнить, что боль в спине нередко может быть проявлением заболеваний совсем других органов. Например, как боль в пояснице может ощущаться почечная колика. Нередки случаи, когда пациенты с приема невролога направляются на экстренную консультацию уролога или иногда даже в операционную. Хотя у человека просто болела спина. Однако после исследований выясняется, что у него проблема с мочевыводящей системой.
Боль в спине, которая отражается в область лопатки или грудины, может быть спутана с острым коронарным синдромом или острым инфарктом миокарда. При таком характере болей надо сначала выполнить ЭКГ, чтобы исключить инфаркт. И только после исключения приступать к лечению непосредственно болей в спине. Это ещё один аргумент за то, что не надо сразу бежать на МРТ, как только заболела спина.
Есть и другие патологии, с которыми нужно дифференцировать проблемы с позвоночником. В любом случае не стоит заниматься самолечением. Боль в спине бывает разная. И различной должна быть диагностика. Для пациента 80 лет это одно исследование и схемы лечения, для молодого человека 20 лет — совершенно другое. В любом случае диагностика — это вотчина врача, а не пациента.
Боли в спине – плата человека за прямохождение. Большинство людей рано или поздно задаётся вопросом: к какому доктору нужно обратиться для выявления причины дискомфорта и как от него избавиться? С возрастом количество пациентов с подобными жалобами увеличивается, и частота обращений к специалистам по данному вопросу тоже растёт.
Причины
Этиология причин может значительно отличаются и от их правильного выявления зависит успех лечения. Самые распространённые из них:
- Патологии опорно-двигательного аппарата в спинном отделе или других отделах позвоночника: сколиозы разной степени, межпозвоночная грыжа, смещение позвоночных дисков, радикулит, опухоли и травмы позвоночного столба, ишиас (неврит основного нерва седалищного отдела).
- Дисфункция внутренних органов грудной или брюшной области: желудка и желудочно-кишечного тракта, сердца, лёгких и почек. Такое ощущение носит рефлекторный (отражённый) характер и отдаёт в мышцах спины, диафрагме и пояснице.
Когда стоит обратиться к врачу
При первичном появлении симптома он чаще всего игнорируется в надежде на то, что повторения не произойдёт. Но если признаки повторяются, то лучше не заниматься самолечением, а прибегнуть к квалифицированной помощи.
Вышеописанные признаки могут быть свидетельством патологических процессов, способных вызвать серьёзные последствия.
Какие специалисты диагностируют заболевания, провоцирующие боли спины
Терапевт. Первичное обращение к этому специалисту сможет определить первичный диагноз и сузить круг врачей, которых нужно будет посетить для получения консультаций и подтверждения анамнеза. При необходимости он порекомендует явку к пульмонологу, гастроэнтерологу, кардиологу и прочим докторам узких специализаций.
Вертебролог. Специализируется по проблемам позвоночного столба. Перечень его методик диагностирования широк: МРТ, компьютерная томография, УЗИ, рентген. Эти методы позволяют с высокой точностью определить или исключить предполагаемую патологию. Профессионалы с данной специализацией могут эффективно в короткие сроки облегчить состояние при помощи мануальной терапии, физиопроцедур, массажа и нейрохирургии. В штате малых больниц такой специалист не присутствует, поэтому пациент может быть направлен для консультации у вертебролога в многопрофильное учреждение.
Невролог. Может оценить состояние иннервации, мышц спины и позвоночника, а в случае обнаружения проблем назначить медикаментозное лечение или рефлексотерапию для облегчения болезненных ощущений.
Уролог и нефролог. К ним направляют при подозрении на проблемы мочевыводящей системы, которая часто посылает болевые импульсы через нервы нижнего отдела позвоночника. Облегчение в этом случае связано с излечением обнаруженных патологий.
Гинеколог. Часто боли в поясничной области являются результатом хронических или острых гинекологических заболеваний, а иногда являются одним из признаков наступившей беременности. Врач – гинеколог определяет, связаны ли данные явления с половой сферой.
Травматолог. Может обнаружить травмы, которые в ряде случаев остаются незамеченными пациентом и имеют негативные последствия для самочувствия.
Ревматолог. Определяет состояние соединительных тканей спины и выявляет такие заболевания, как артрит, артроз и пр.
Эндокринолог. При нарушениях обменных механизмов кальция образовывается остеопороз костной системы, чему сопутствуют характерные боли, в том числе локализующиеся в спине. Эндокринолог диагностирует эти нарушения и ликвидирует их корректной терапией.
Онколог. Иногда болевые симптомы в спине вызваны наличием доброкачественных или злокачественных образований. Важно не упустить этот симптом на начальных стадиях заболевания, что станет залогом успешного лечения.
Игнорировать болезненные ощущения позвоночника не стоит: раннее обращение в медучреждение зачастую обеспечивает успех лечения и сокращает его сроки.
Мануальный терапевт в Москве (народный рейтинг): 814 врачей, 3294 отзыва , средняя цена 2425 руб., запись на приём, адреса, подробная информация. Найдите хорошего мануального терапевта в Москве со стоимостью первичного приёма от 600 до 25500 рублей и запишитесь к нему на консультацию в два клика. В Москве также имеется 4758 врачей схожих специальностей: рефлексотерапевт, невролог, остеопат.
Рейтинг мануальных терапевтов

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием
Запись на прием
Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием
Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием

Запись на прием
Запись на прием

Запись на прием
Информация о врачебной специальности
Мануальный терапевт – это уникальный специалист, который с помощью своих рук и особых методик диагностирует, корректирует, лечит самые разнообразные патологии опорно-двигательного аппарата. Обращаясь в Москве к мануальному терапевту, вы можете рассчитывать на то, что он поможет вам с позвоночником, кистями рук и стопами ног, с пальцами, всеми суставами верхних и нижних конечностей.
К мануальному терапевту приводят в Москве детей, чтобы своевременно выявить отклонения в развитии. Поскольку эти патологии могут быть вызваны самыми разными причинами и отклонениями в функционировании других органов и систем, мануальный терапевт работает в тесном контакте с неврологами, хирургами и представителями других направлений медицины.
Мануальные терапевты лечат с помощью своих рук. Массаж помогает во многих ситуациях. Он избавляет от косолапости, плоскостопия, кривошеи. Хороший мануальный терапевт помогает справиться с любыми патологиями, даже самыми серьезными и запущенными. К нему обращаются со следующими проблемами:
- нарушением осанки;
- радикулитом;
- остеохондрозом;
- искривлением позвоночника;
- сколиозом;
- плоскостопием;
- артрозом суставов;
- воспалением седалищного нерва;
- травмами и грыжами позвоночника.
Помимо костно-мышечного аппарата мануальные терапевты в Москве помогают с заболеваниями, связанными с неврологией. Это могут быть:
- головокружения, мигрени и головные боли;
- вегетососудистая дистония;
- хронические и острые болевые синдромы;
- синдром хронической усталости.
К мануальным терапевтам обращаются с диагнозами:
- межпозвонковые грыжи диска;
- кифоз;
- остеопороз;
- плечелопаточные периартрозы;
- неврологические проявления остеохондроза;
- острые и хронические боли в спине, плечах, шее, тазобедренной области;
- ограничения подвижности в любом отделе костно-мышечного аппарата и так далее.
Как сообщает нам неумолимая статистика, примерно 90 % жителей планеты страдают теми или иными проблемами с позвоночником, болями в разных областях тела, особенно в спине. Если не затягивать визит к мануальному терапевту, то в Москве удастся снизить процент подобных заболеваний и не доводить до хронической стадии.
Услуги мануального терапевта, по своей сути, уникальны, поскольку помощь оказывается умелыми руками, а не только с помощью полученных знаний. Этим мануальная терапия отличается от традиционных методик. Мануальное воздействие рук специалиста на проблемные участки тела абсолютно безвредно. Обращайтесь к мануальному терапевту в том случае, если вы испытываете:
- острые или постоянные боли в позвоночнике,
- изменения давления;
- любой дискомфорт в области шеи, поясницы, груди, боли при повороте головы;
- ухудшение памяти, зрения, слуха;
- онемение пальцев, ног или рук;
- сложности с дыханием;
- головные боли, головокружения;
- боли суставах и во внутренних органах, нарушения их работы и так далее.
Хорошим мануальным терапевтом в Москве можно стать только в том случае, если получить предварительно общее медицинское образование, а затем пройти обучение на кафедре рефлексологии и мануальной терапии в одном из московских вузов, таких как:
- Московская медицинская академия имени И. М. Сеченова,
- РГМУ,
- МГМСУ,
- МГМУ имени И. М. Сеченова,
- РНИМУ им. Н. И. Пирогова и другие, предлагающие дополнительную подготовку в области мануальной терапии.
В России бурное развитие мануальной терапии пришлось на конец прошлого столетия, когда в столице состоялся первый Всесоюзный симпозиум, посвященный мануальной терапии и была создана ВАММ – Всесоюзная ассоциация мануальной медицины (затем РФАММ). Главным мануальным терапевтом РФ признан профессор, д. м. н. Ситель. В разные годы искусство массажа привлекало внимание Боткина, Манассеина, Остроумова, Ратимова, Отта, Маклакова, Беллярминова, Штанге, Бехтерева, Турнера, Щербака и многих других талантливых специалистов-медиков.
Боль в спине или дорсалгия — главная причина снижения качества жизни людей в России и во всем мире. По частоте обращений за медицинской помощью она уступает только простудным заболеваниям и травмам. И действительно, от болей в шее, между лопаток или в пояснице бы раз в жизни страдал почти каждый из нас.
Что такое боль и почему ее нельзя терпеть
Боль — это реакция организма в ответ на развитие болезни. Она никогда не появляется просто так.
![]()
Врачи выделяют два основных механизма развития болей:
– ноцицептивный — при раздражении болевых рецепторов в поврежденных органах и тканях;
– нейропатический — при нарушении работы нервов, головного или спинного мозга.
В обоих случаях боль — это следствие заболевания или травмы.
От позвоночника и мышц, которые его поддерживают, зависит возможность человека стоять, ходить, наклоняться, двигать руками в полном объеме. Появление болей в этой области может угрожать потерей жизненно важных функций.
Болит спина? Значит организм подает сигнал, что есть некая проблема и ему нужна помощь! Болевые ощущения в области шеи, лопаток, поясницы могут сопровождать заболевания позвоночника, мышц и связок туловища, а также внутренних органов.
Кроме неприятных ощущений, боль влияет на давление, пульс и уровень гормонов, ограничивает подвижность тела.
Чем дольше человек мучается от болей, тем сильнее у него меняются физиологические параметры и психоэмоциональный настрой.
Часто боль проходит сама собой или после приема таблеток. Она исчезает в среднем через месяц у 75–90% пациентов, даже если ничего не делать для ее снятия. Поэтому многие недооценивают опасность дорсалгии и не обращаются к врачу.
Но без лечения основного заболевания обострение болей перейдет в ремиссию и как только появится фактор риска, она вернется. Обезболивающие лекарства тоже не действуют на причину заболевания — они лишь на время устраняют его проявления.
В результате основное заболевание прогрессирует, работоспособность человека снижается вплоть до полной утраты и качество жизни ухудшается.
Факторы риска обострения боли в спине
Боль в спине — это не болезнь, а лишь ее проявление. Она может исчезать сама собой, даже без лечения. Но если не устранить первопричину болей, скорее всего приступы будут повторяться.
![]()
Врачи установили факторы, которые могут спровоцировать боли внизу спины и других ее частях:
1. Механизация и автоматизация рабочих процессов. Машины и роботы избавили человека от тяжелого физического труда. Вместе с тем практически исчезла естественная нагрузка на позвоночник и мышцы, что ведет к их слабости и предрасположенности к заболеваниям и травмам.
2. Телефон, интернет, дистанционные пульты и другие средства связи. Злоупотребление этими вещами снижает двигательную активность человека. Зачем вставать и куда–то идти, если можно нажать на кнопку и получить желаемое — пообщаться с близкими, заказать еду домой, переключить ТВ–канал и т.п.
3. Личные автомобили и общественный транспорт. Возможность добраться до любой точки мира превратилась в неспособность пройти пешком пару остановок.
4. Ожирение. Лишний вес негативно действует на позвоночник и суставы — способствует их перегрузке и разрушению.
5. Вредные производственные факторы. Работа в неблагоприятных условиях (вибрация, шум, электромагнитное излучение, холод, сквозняки) приводит к развитию профессиональных заболеваний опорно–двигательного аппарата и внутренних органов, которые могут стать источниками болей в спине.
6. Рутинная работа. Повторение однообразных, монотонных движений и пребывание подолгу в вынужденной позе (работа кассиров, учителей, фасовщиков, компьютерщиков и т.п.).
7. Сидячий образ жизни. Офисные работники, школьники, студенты проводят в сидячем положении большую часть дня. Это снижает мышечный тонус и способствует нарушениям осанки.
8. Работа, связанная с высокими психоэмоциональными нагрузками и ответственностью. Руководящие работники, педагоги, диспетчера, банковские служащие, медики, сотрудники правоохранительных органов, водители — все они подвержены хроническому стрессу, который может сработать, как спусковой крючок для развития любого заболевания и болей.
9. Несоответствие между физическими возможностями организма и нагрузкой на него. Сверхнагрузки ведут к мышечному перенапряжению и повышенной травмоопасности. Спортсмены и те, чья работа связана с тяжелым физическим трудом (строители, грузчики, шахтеры и т.д.) часто работают на пределе физических возможностей и подвержены риску появления болей мышц спины и позвоночника.
Все эти факторы способствуют снижению активности, нарушению двигательных стереотипов и психоэмоциональному перенапряжению человека. Чем чаще они на него воздействуют, тем больше он подвержен болям в области позвоночника.
Виды болей в спине и при каких заболеваниях они бывают у взрослых и детей
Боль — это субъективное ощущение. Для удобства ее описания врачи используют несколько характеристик.
![]()
По локализации часто болят мышцы спины:
– в шее;
– между лопаток;
– в пояснице;
– копчик и около него;
– ягодицы.
Боль внизу спины (между 12 парой ребер и ягодичными складками) еще называют люмбалгией. Она встречается чаще других, возникает в основном после переохлаждения, резких движений туловища, поднятия тяжестей.
По течению боль бывает:
– острой — длится до 12 недель;
– хронической — длится 12 недель и дольше.
В зависимости от причины:
— Неспецифические — характерны для 85–90% пациентов. Источниками таких болей могут быть: капсулы суставов позвоночника, мышцы, связки, фасции, межпозвоночные диски, позвонки.
— Специфические — до 5% случаев. Их причина — это какое–либо серьезное состояние: опухоль, метастазы, остеомиелит, перелом позвоночника или заболевание внутренних органов, которые сопровождаются болями.
— Возникшие в результате радикулопатии и стеноза поясничного канала — встречаются в 7–10% случаев. Связаны с поражением корешков спинного мозга или сужением его канала.
Среди заболеваний, которые сопровождаются болями в спине, есть те, что непосредственно связаны с позвоночником и мышечным корсетом, и те, что не имеют к ним прямого отношения:
– дегенеративные изменения в позвоночнике (грыжи и протрузии дисков, остеохондроз, спондилез и др.);
– миофасциальный болевой синдром — появление в мышцах болезненных уплотнений;
– радикулопатии;
– фасеточный синдром — нарушение функции межпозвоночных суставов;
– сужение позвоночного канала;
– искривления позвоночника (сколиозы, патологические лордозы, кифозы);
– травмы и их последствия (переломы, ушибы, вывихи, родовая травма и др.);
– хирургические операции;
– заболевания внутренних органов (ишемия сердца, почечная колика).
У детей и подростков болит спина в результате:
– травм и их последствий, например, после падений во время игр или родовых травм;
– нарушений осанки на фоне гормональной перестройки;
– врожденных аномалий позвоночника и его структур.
У взрослых болят мышцы спины в результате:
– возрастных разрушений и изменений позвоночника и его структур;
– перестройки организма во время беременности;
– остеопороза;
– занятий спортом;
– перенесенных травм и операций;
– работы в неблагоприятных условиях.
Сложность ведения пациентов с болью в том, что часто специалисты ищут ее причину в позвоночнике или окружающих его мышцах и нервах, а не во всем организме. Для снятия этих болей они часто проводят лечебные мероприятия только в области позвоночника: блокады, массаж, хирургические операции.
Причина дорсалгии может быть связана с внутренними органами, эмоциональным состоянием, перенесенными операциями, стрессом, очагом воспаления в организме. Если упускать это из виду, то она плохо поддается лечению.
Диагностика
– наличие опухолей;
– потеря веса без видимой причины;
– длительный прием кортикостероидов;
– травма;
– возраст, моложе 20 или старше 50 лет;
– остеопороз;
– появление болей в покое, по ночам;
– жар;
– тазовая дисфункция (недержание);
– нарушения походки;
– симптомы очагового поражения нервной системы (параличи, судороги, припадки, потеря чувствительности, координации и др.).
Поэтому врачу необходимо подробно опросить и осмотреть пациента с болью, при необходимости провести дополнительные исследования.
![]()
Остеопатический подход при болях отличается от традиционного, ведь остеопат ищет причину болезни во всем организме, а не только в позвоночнике. Его интересует абсолютно все о жизни пациента — как протекала беременность его матери, как прошли роды, что за травмы и болезни он перенес, какой образ жизни ведет — все это может иметь отношение к заболеванию.
Лечение
К какому врачу обращаться, если болит спина? Что делать, чтобы избавиться от болей навсегда?
Задачи любого врача при обращении к нему пациента с болями:
— Не пропустить красные флаги.
— Улучшить его качество жизни.
— Восстановить работоспособность.
— Не навредить.
Общие принципы лечения дорсалгии — это донесение до пациента основных причин ее появления и важности адекватной физической нагрузки. Он должен остерегаться факторов риска, вести активный образ жизни и избегать длительного постельного режима даже в случае возникновения болей.
Патогенетически лечение болей направлено на снятие воспаления, нормализацию мышечного тонуса и восстановление кровоснабжения в тканях.
Для этого традиционная медицина использует лекарства, физиотерапию и хирургические операции. Но не один из этих способов не эффективен на 100%, потому что:
1. Они лечат симптомы, а не заболевание. Например, с помощью таблеток можно снять спазм, воспаление в тканях и болезненность, но нельзя убрать источник этих симптомов, а значит они вернутся снова.
2. Они не всегда могут найти истинную причину болей. Заболевания позвоночника и мышц — это далеко не все возможные причины болей в спине. Часто они скрываются в органах, не связанных напрямую с позвоночником. Например, боли внизу спины могут быть вызваны опущением внутренних органов и растяжением связок, которые их поддерживают и крепятся к поясничным позвонкам.
Остеопатия, в отличие от традиционной медицины, рассматривает организм, как единое целое. Ее методы диагностики и лечения направлены на поиск и устранение первопричины болей и возвращение здоровья пациенту за счет мобилизации его собственных сил, без использования лекарств и хирургических инструментов.
![]()
Остеопатия не конкурирует с традиционной медициной, а дополняет ее, поэтому интерес к ней в последние годы растет.
Остеопатия в комплексе с ЛФК помогает нашим пациентам устранить первопричину их заболеваний, восстановить подвижность, работоспособность, избавиться от болей и вернуть нормальное качество жизни.
Заключение
С болями в спине хотя бы один раз в жизни сталкивался каждый из нас. Особенно те, кто подвержен действию предрасполагающих факторов. Многие не понимают, что боль — это опасно. Просто отлеживаются в постели или пригоршнями пьют обезболивающие. В результате болезненные приступы возникают чаще, длятся дольше и купируются сложнее.
Человек с больной спиной не может жить полноценной жизнью, нормально работать, а в особенно тяжелых случаях — даже обслуживать себя. Поэтому будьте внимательны к своему здоровью и обращайтесь за помощью вовремя.
Как правило, когда неожиданно начинает болеть спина, человек теряется, и не знает куда бросаться. Начинает горстями пить таблетки, часто не задумываясь, что может нажить еще больше проблем. Невролог, к.м.н. Павел Бранд собрал самые популярные вопросы и самые частые заблуждения о боли в спине.
1. У меня остеохондроз, от этого спина и болит!
Это не совсем так. Остеохондроз - гораздо более широкое понятие, чем поражение позвоночника. Применение этого термина к болям в спине не очень корректно, поскольку не отражает истинную причину возникновения боли. Из-за неправильной интерпретации термина возникают сложности с постановкой правильного диагноза, а соответственно, с назначением правильного лечения. Нигде в мире этот термин не используется для обозначения болей в спине.
2. Что там диагностировать, когда и так понятно, что у меня грыжа межпозвонкового диска!
А вот и нет! Грыжа сама по себе очень редко является причиной боли. Больше того, практически у каждого человека старше 25 лет можно обнаружить грыжу, которая существует совершенно бессимптомно. Даже если грыжа большая, совсем не факт, что боли в спине именно из-за нее . Также грыжи могут увеличиваться/уменьшаться с течением времени без каких-либо вмешательств извне.
3. Поболит и само пройдет, нечего на врачей время терять.
Отчасти это верно. По статистике, до 90% болей в спине проходит без всякого лечения в течение месяца. С другой стороны, среди причин болей в спине есть несколько крайне неприятных и даже жизнеугрожающих, которые необходимо исключить, чтобы жить спокойно.
4. Перед тем, как идти к врачу нужно сделать МРТ/КТ/рентген, чтобы доктору было с чем работать.
Это не так. Для выполнения любого обследования существуют четкие показания, которые должен выставить врач. Самостоятельное выполнение обследований приводит к случайным находкам (например, бессимптомным грыжам или гемангиомам позвонков), которые не влияют на течение заболевания, но вызывают беспокойство у пациента и желание "полечить снимки" у врача. Иногда ненужные обследования даже приводят к ненужным операциям.
5. Врач посмотрел и назначил таблетки, а я почитал и решил, что пить их не буду! Слишком много побочных эффектов. Не такая уж и сильная боль, потерплю.
Терпеть боль плохо. Наш мозг не даром сигнализирует об опасности, посылая болевой сигнал. Если боль игнорировать, то она может стать хронической. Хроническая боль - это уже отдельное заболевание, которое очень плохо поддаётся лечению. Вероятность же побочных эффектов от короткого курса (7-10 дней) обезболивающих препаратов очень мала.
6. Я полежу 3-4 дня и все само пройдёт.
Это очень плохая идея. При болях в спине необходимо сохранять максимально возможную активность. Стараться как можно меньше лежать и сидеть. Это способствует скорейшему выздоровлению.
7. А сделаю-ка я вытяжение позвоночника и никаких таблеток.
Вытяжение позвоночника при болях в спине категорически запрещено! Особенно с использованием всяких вытягивающих столов и приборов!
8. Врач назначил мануальную терапию и физиотерапевтическое лечение. Обойдусь без таблеток.
Теоретически такое возможно. Мануальная терапия достаточно эффективна при болях в спине. Однако здесь есть небольшой нюанс. Слишком многое зависит от самого мануального терапевта и его методик. Далеко не всем становится легче после мануальной терапии, более того, у некоторых пациентов мануальная терапия приводит к ухудшению состояния!
Что касается физиотерапии (ФТЛ), то доказанных эффектов у данного способа лечения нет. Однако в комбинации с лекарственной терапией ФТЛ может приносить дополнительное облегчение, за счет сохранения активности (на физиотерапию нужно ходить) и отвлекающего действия процедур (воздействие на психогенный компонент болевого синдрома).
9. Мне всегда помогали блокады, и сейчас помогут.
Блокады бывают разные. Большинство неврологов в нашей стране используют блокады в качестве дополнения к лекарственной терапии. Препараты вводятся без визуального контроля в мышцу или в область фасеточного (межпозвонкового) сустава. В некоторых случаях такие блокады действительно быстро снимают болевой синдром, однако при изолированном применении эффект от таких блокад нестоек.
При подтверждённом поражении корешка спинномозгового нерва блокада должна проводиться под рентген/КТ-контролем, для обеспечения доставки лекарственного препарата непосредственно к источнику боли, что не отменяет базовой лекарственной терапии.
10. Вызову скорую, пусть везут в больницу. Там разберутся.
Боль в спине в подавляющем большинстве случаев не является показанием к госпитализации. Более того, нахождение в стационаре, зачастую, приводит к более длительному периоду восстановления, за счет снижения физической активности. Также, в стационаре принято вводить инъекционно все те же препараты, что можно принимать дома в таблетках, что дополнительно ведёт к возможным осложнениям, которых можно было бы избежать при амбулаторном лечении. В настоящее время инъекционные формы препаратов при болях в спине не имеют существенных преимуществ перед таблетированными, а риск осложнений у уколов несравнимо выше, чем у таблеток.
11. Пойду сделаю операцию и забуду про боль в спине навсегда
Операция действительно помогает быстро избавится от боли, особенно современные малоинвазивные методики. К сожалению, эффект от оперативного лечения далеко не всегда держится так долго, как хотелось бы. Зачастую, возникают рецидивы, для купирования которых необходимы повторные операции. Любые операции несут риск осложнений, как самого вмешательства, так и анестезии. Одним из самых грозных осложнений является так называемы Синдром Неудачно Оперированного Позвоночника, который очень трудно поддается лечению. Хирургическое лечение боли в спине должно выполняться по строгим показаниям, например, длительные (более 6-8 недель) боли, не проходящие на фоне правильного (!) консервативного лечения, резкое нарастание неврологической симптоматики на фоне боли в спине отдающей в ногу (слабость в стопе, слабость в двух ногах одновременно), нарушение функций тазовых органов (недержание мочи).
ВАЖНО
Отчего же на самом деле болит спина?
Есть несколько причин боли в спине.
1. Виноваты суставы, связки, мышцы
Подавляющее большинство (до 95%) болей в спине являются первичными или неспецифическими. То есть их причина связана непосредственно с позвоночником, его суставами, связками и мышцами. Эти боли относительно безопасны и неплохо поддаются лечению, более того, они практически всегда полностью проходят без всякого лечения в течение месяца. Смысл лечения сводится к ускорению выздоровления.
2. Поражены нервы
Около 3-4% болей в спине связаны с поражением корешка спинномозгового нерва. Именно эти боли раньше назывались радикулитом, а сейчас радикулопатией. Корешок обычно сдавливается межпозвонковой грыжей, однако данное состояние далеко не всегда требует хирургического лечения, ведь грыжи могут самостоятельно уменьшаться с течением времени, да и давление, зачастую, оказывает не сама грыжа, а отечная связка, поврежденная ей. Отек спадает и болевой синдром проходит.
3. Травмы и воспалительные заболевания
Самые неприятные причины болей в спине случаются относительно редко, всего 1-2% случаев. Однако именно эти причины наиболее опасны и требуют немедленного обращения к специалистам, проведения комплексного обследования и своевременного лечения. К таким причинам, например, относятся травмы и воспалительные заболевания позвоночника, онкологические процессы, заболевания сердечно-сосудистой системы или желудочно-кишечного тракта, при которых болевой синдром может переходить в спину, эндокринная патология.
КОГДА СРОЧНО НУЖЕН ВРАЧ
+ Если у вас появилась боль в спине, которая сопровождается подъемом температуры или резким снижением веса;
+ вам меньше 15 или больше 50 лет;
+ у вас недавно была травма позвоночника или онкологическое заболевание;
+ появились выраженные неврологические нарушения или нарушения функций тазовых органов;
+ вы длительно принимали кортикостероиды или инъекционные наркотики;
+ у вас диагностирован ВИЧ или туберкулез;
+ боль сохраняется в покое и в ночное время;
+ болевой синдром не уменьшается на фоне лечения или нарастает в течение месяца;
+ боль усиливается при кашле или натуживании.
Читайте также:


