После вправления позвонков поднялась температура
Статья даст разъяснения о том, является ли повышенная температура одним из признаков такого заболевания, как остеохондроз. Какие действия предпринимать, если жар действительно связан с остеохондрозом и какие обследования стоит пройти.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Люди, страдающие остеохондрозом, стараются собрать о нем как можно больше информации, чтобы точно знать симптомы его проявления и способы лечения. У некоторых возникает вполне резонный вопрос: а является ли одним из симптомов или характеризующих болезнь признаков повышенная температура тела? Оказывается, что да, такое явление имеет место быть.
Жар может быть следствием слишком интенсивных нагрузок и переутомления, в результате чего возникает осложнение остеохондроза – протрузия, ее еще называют предвестником развития межпозвоночной грыжи. Помассировав легкими движениями весь позвоночный столб, можно точно определить локации болезненных ощущений. Если это удалось, тогда можно предположить, что причиной служит именно боль в спине.
На позвоночник постоянно оказывается сильное воздействие. Если оно превышает допустимое, то вполне логично, что на позвоночном столбе образуются микротрещинки. Они могут оказаться поводом для возникновения воспалительного процесса, симптоматика которого следующая:
- Ощущение слабости во всем теле;
- Ноющие не проходящие боли;
- Ощущение онемения в конечностях.
Эти признаки также характерны для любого заболевания, носящего воспалительный характер. Поэтому важно не перепутать их с этим осложнением и вовремя начать предпринимать меры.
Температура при шейном остеохондрозе может вовсе не подниматься. Но пациент будет ощущать боли в области шеи, которые могут распространяться на область плечевого пояса и головы. Если замечены подобные симптомы, то следует обязательно братиться к доктору для того, чтобы он поставил верный диагноз и подобрал правильное лечение позвоночника. Не стоит в этом случае, даже при высокой температуре, применять понижающие ее препараты, неважно, медикаментозные они или народные.
остеохондроз позвоночника в грудном отделе может характеризоваться болями под лопатками. Высокая температура в этом случае может быть проявлением иного воспалительного процесса или заболевания. Стоит обратиться за врачебной помощью, чтобы исключить воспаление легких либо проблемы с сердцем, включая инфаркт.
Если у пациента уже диагностирован остеохондроз, но при этом температура от 37 градусов и выше, состояние ухудшается, то стоит провести МРТ позвоночного столба. Также врачом назначаются анализы крови: биохимический и общий. Это делается для выявления процесса воспаления в организме. Результаты выявят причины температуры, исключат или подтвердят инфекционное заболевание либо туберкулез.
Рентген поможет выявить инфекционные очаги в позвоночнике.
Температура тела может подниматься по самым разным причинам. Это вовсе не обязательно должно быть заболевание. Например:
- Неврология.
- Патологии внутри черепной коробки.
Если у пациента имеется сразу несколько заболеваний, стоит ли списывать повышение температуры на остеохондроз? Такое вполне вероятно, особенно при совокупности диагнозов и обстоятельств.
Неврология может проявляться такими симптомами:
- Регулярные стрессы;
- Тревожность, боязнь чего бы то ни было;
- Дискомфорт при громких звуках;
- Учащенное сердцебиение;
- Высокое потоотделение.
Перед тем, как списывать жар на остеохондроз, нужно проанализировать сопутствующие диагнозы.
Повысится температура у человека, страдающего остеохондрозом, может, если есть дополнительные факторы:
- Повышенная масса тела;
- Курение;
- Малоподвижность;
- Тяжелый труд.
Необходимо регулярно проходить диспансеризацию, не реже двух раз в год. Кроме этого, безусловно, комплексные меры вкупе с лекарствами, массажем и упражнениями помогут облегчить состояние.
Боль в позвоночнике и температура, повышающаяся в различном диапазоне, могут в паре свидетельствовать о проблемах многих внутренних органов.
Чтобы понять точную причину явления, нужно получить консультацию у врача, который назначит необходимое обследование. После установления диагноза подходящее лечение поможет устранить проблему.
Общие причины явления
Существует ряд причин, которые встречаются чаще всего при возникновении болезненных ощущений в сочетании с повышенной температурой тела. Вот некоторые из них:

- ОРВИ и грипп . В такой ситуации, кроме тошноты и слабости, повышается температура тела свыше 37 градусов, болит спина.
- При пиелонефрите (воспалительное почечное заболевание) тоже возникают похожие симптомы. Причем боль становится сильнее при чихании, кашле и носит локализованный характер – в области почек.
- При травмах мышц вследствие чрезмерных физических нагрузок болезненность имеет разный характер. Если болит позвоночник при температуре 20-25 градусов, то это говорит о переохлаждении спины (сквозняки, нахождение в зоне прямого действия кондиционера и т.д.). В данном случае достаточно использовать мази или уколы с болеутоляющим эффектом.
- У женщин повышение температуры до 37 градусов необязательно говорит о наличии воспаления в позвоночнике. Подобные процессы являются также симптомами цистита, особенно при обнаружении крови в моче и болезненности мочеиспускания. Для мужчин данные признаки свидетельствуют о простатите. Категорически не рекомендуется в этом случае откладывать визит к специалисту.
Позвоночные патологии
Заболевания позвоночника в сочетании с температурой являются одними из самых сложных и в большинстве своем имеют серьезные последствия как для здоровья в целом, так и жизни больного. К основным таким заболеваниям причисляют:
- остеомиелит,
- туберкулез позвоночника,
- межпозвоночные грыжи ,
- переломы ,
- остеохондроз .
Если первые две проблемы из этого списка возникают крайне редко, то вторые доставляют немало неприятностей. Часто при наличии такой проблемы больные интересуются вопросом, может ли повышаться температура, и сколько она держится при позвоночной грыже.
В основном такого не происходит, но при наличии серьезного воспаления организм начинает включать защитные реакции. Такое состояние появляется при отдельных патологиях:
- Стеноз спинномозгового канала (частый спутник грыжи шейного отдела ). Он в этой области имеет самый маленький диаметр, поэтому сдавливание артерии и нервных окончаний способствует развитию воспалительного процесса.
- Патологические процессы в позвонках или нарушения их целостности. Подобное явление наблюдается при межпозвоночной грыже, когда диск давит на спинной мозг. Это приводит к нарушению работы органов малого таза и ограничению функций нижних конечностей, если речь идет о поясничном отделе. При компрессионном переломе подобное явление связано с распространением кровоизлияния вокруг позвонков.
- Нестабильность шейных позвонков может сопровождаться температурой 37 градусов, но это бывает крайне редко и вызывается возникновением дополнительных очагов инфекции.
Сильное распространение патологии приводит к быстрому развитию признаков заболевания, что влечет за собой соответствующие реакции организма в виде повышения температуры тела.
Не стоит забывать о таком недуге, как остеохондроз. В основном больных не беспокоит повышение температуры. В противном случае это говорит о начале других воспалительных процессах в организме.
Поэтому больному назначают полное обследование для их выявления. Симптомы этого заболевания часто путают с другими, не менее серьезными, например, поражение грудным остеохондрозом с туберкулезом легких. Признаки те же – невысокая температура и боль в груди.
Иногда данные симптомы являются признаками и других патологий. К таким относятся болезни сердечно-сосудистой и пищеварительной систем, распространение метастаз злокачественной опухоли и прочие.
Последствия хирургического вмешательства
Случаи, когда после операции на позвоночнике поднялась температура, не так уж и редки. Причины такого явления могут быть очень разными, в зависимости от серьезности заболевания и послеоперационного состояния больного. Основные такие:
- Врач справился с последствиями, а не с основной причиной болезни. В таком случае происходит дальнейшее распространение негативных процессов. Они переходят на здоровые позвонки, что влечет за собой ухудшения и обострения.
- После обширной операции необходимая соединительная ткань образовывается очень долго.
- Недостаточно обработанные хирургические инструменты, из-за чего в рану попадают бактерии.
Повышенная температура не всегда свидетельствует о наличии воспаления в позвоночнике, что и сбивает с толку многих людей.
В том случае, если подобное явление наряду с непроходящей болью доставляет большой дискомфорт, необходим безотлагательный визит к врачу во избежание перехода болезни в хроническую форму.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)

Мануальная терапия (лат. Manus — кисть, греч. θεραπεία [therapeia] — лечение, оздоровление) — методы лечения и диагностики, представляющие собой воздействие рук терапевта на организм пациента. Методы направлены преимущественно на лечение заболеваний опорно-двигательной системы и внутренних органов.
Для понимания возможностей мануальной терапии позвоночника необходимо ознакомится с его устройством (анатомией).


Межпозвоночный диск — фиброзно-хрящевое образование из кольцевидных соединительнотканных пластинок и студенистого ядра в центре между телами двух соседних позвонков позвоночника.
Межпозвоночные диски повышают устойчивость позвоночника к вертикальным нагрузкам, амортизируя сотрясения при беге, ходьбе, прыжках; наряду с другими соединениями позвонков, участвуют в обеспечении подвижности и гибкости позвоночника.

Грыжа межпозвоночного диска — заболевание костно-мышечной системы человека, связанное со смещением пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца.
1) Грыжа, выпирающая внутрь брюшной полости.
Данный вид грыж практически не доставляет проблем т.к. не происходит повреждения или пережатия нервов.
2) Грыжа выпирающая с боку и пережимающая нервный корешок.

Данный вид грыж вызывает болевые ощущения в том месте, где происходит сдавливание нервного корешка. При таком виде грыж могут быть боли и в других местах. Всё зависит от того, за что отвечает данный нервный корешок. Если он отвечает за работу в каком либо органе, то может быть нарушена работа этого органа т.к. нервные (управляющие) импульсы могут доходить с перебоями. Также может быть понижена чувствительность в той области, за которую отвечает данный нервный корешок (чувствительность пальцев, слабость в конечностях).
3) Грыжа, пережимающая спинной мозг.

Данный вид грыж вызывает сильные боли, а также может вызвать паралич той области, которая находится ниже грыжи.
Миф 1 Мануальный терапевт может точно определить место и размер грыжи.
В виду особенностей строения позвоночника у мануального терапевта нет доступа к области межпозвоночного диска, чтобы он мог определить место и размер грыжи. Он может иметь некое абстрактное представление, о проблеме основываясь на функциональных пробах и жалобах пациента. Поэтому профессиональный мануальный терапевт при проблемах с позвоночником всегда просит приносить с собой результаты медицинских исследований: рентген, КТ, МРТ.
Миф 2 Мануальный терапевт может вправить грыжу обратно.
После того как произошёл разрыв фиброзного диска, происходит смещение пульпозного ядра. Та часть пульпозного ядра, которая вышла за пределы фиброзного кольца начинает трансформироваться в фиброзную ткань. Она становится плотной и упругой. Для удаления грыжи полностью, на данный момент, существует только один способ – хирургическое иссечение грыжи.
Миф 3 Мануальный терапевт вправляет (прохрустывает ) позвоночник тем самым убирает грыжу.
Убрать такими приёмами грыжу полностью невозможно, поскольку уже произошёл разрыв фиброзного кольца и смещение пульпозного ядра. Грыжа вызванная смещением позвонков может быть уменьшена в размерах, путём постановки (вправления) позвонков на место.
Причины межпозвоночных грыж:
- Функциональные мышечные блоки, вызванные стрессом или травмами. Мышечный блок (зажим) – это состояние хронического напряжения всей мышцы, а чаще группы мышц, ответственных за выражение эмоции;
- Травмы позвоночника(сильное сжатие (компрессия) межпозвоночного диска, смещение позвонков);
- Дегенеративно-дистрофические изменения позвоночника, вызванные нарушением кровоснабжения или питания межпозвоночного диска.
Основываясь на медицинских исследованиях, функциональных пробах, и жалобах пациента мануальный терапевт разрабатывает схему лечения.
Реальность 1 Мануальный терапевт может уменьшить грыжу путём устранения причин вызвавших грыжу:
- убрать функциональные блоки путём массажа и лечебной гимнастики (ЛФК);
- может вправить позвонки на место путём манипуляции с рычагами;
- восстановить кровоснабжение межпозвоночного диска за счёт ЛФК и устранения функциональных блоков.
Реальность 2 Мануальный терапевт может сделать человека инвалидом на всю жизнь.
В результате неправильной диагностики и манипуляций с позвоночником.
Реальность 3 Мануальный терапевт не может устранить ваши стрессы вызвавшие грыжу.

При стрессе мышцы спины могут очень сильно сжиматься и блокироваться в этом состоянии, тем самым сильно сдавливая межпозвоночный диск. В результате чего у диска снижается питание, упругость и образуется грыжа.
Реальность 4 Мануальный терапевт не может восстановить питание позвоночника необходимыми веществами т.к. это зависит от вашего питания и проблем с пищеварением.
Хруст, щелчки в суставах или позвоночнике могут возникать в двух случаях: когда сустав встаёт на место или происходит эффект кавитации (схлопывание пузырьков воздуха в суставе).
Вправление суставов эффективно в первые несколько суток после смещения т.к. организм довольно быстро начинает производить изменения в костной, хрящевой и мышечной ткани. Это происходит для компенсации изменений в суставе или сочленении.
Боль и нарушение иннервации (прохождения нервных импульсов) зависит от размера грыжи.
Длительное сильное пережатие нерва может привести к его отмиранию, а следовательно к потере управления того участка, за который он отвечает.
Точный диагноз – залог успешного лечения.
Мануальный терапевт раскрывает секреты профессии
— Денис Петрович, откуда берутся мифы о смещающихся и стирающихся дисках, защемлении нервов? Что-то из этого все же бывает?
— И все же диски стираются?
Уменьшение высоты межпозвонкового диска, которое мы видим на снимке, связано с тем, что диск со временем теряет воду. Вода в диске находится в особом связанном состоянии (а не в жидком, как в стакане), и теряет ее диск очень медленно, годами. Чем меньше в диске воды, тем хуже его эластические амортизирующие свойства. Кстати, процесс потери воды, уплощения диска, если он идет равномерно и по заданной природой программе, никак себя не проявляет и в лечении не нуждается. Боли человек не испытывает.
— А смещения позвонков бывают?
— Представление о смещающихся позвонках вызвано отсутствием элементарных знаний анатомии позвоночника. Если вы посмотрите анатомический атлас, увидите, что позвонки укреплены чрезвычайно прочными связками. Плюс к этому позвонки между собой скреплены межпозвонковыми дисками, и соединены межпозвонковыми суставами.
Если вам кто-то предлагает вправить сместившийся позвонок, можете быть уверены: перед вами специалист с незнанием анатомии либо коммерсант в халате. Подарите ему анатомический атлас.
— Защемление нерва — тоже из разряда мифологии?
На самом деле ничего нигде не защемляет. Нервы в нашем организме расположены так, что прищемить их, как палец дверью, невозможно. Они подвижны. При движениях все нервы двигаются, смещаются, скользят в своих каналах и ложах. Даже при появлении грыжи в межпозвонковом диске, если нерву достаточно места в позвоночном канале, он спокойно оттесняется этой грыжей в сторону и никак не сдавливается.
— Но вот протрузия — совершенно реальная проблема, не так ли?
— А что, не надо?
— На самом деле протрузия не требует какого-либо лечения, потому что возможности повлиять на нее напрямую нет.
— Но часто говорят, что протрузия переходит в грыжу, если ее не лечить?
— Что же делать?
– Необходимо корректировать образ жизни так, чтобы человек сохранял активность, больше двигался, делал все то, что способствует нормальному питанию межпозвонкового диска. Повторяю, лечить именно протрузию не надо. Да и нечем. Человек с протрузией может ни на что не жаловаться. Если человек жалуется на боль — то лечить надо именно боль. Выявить ее источник и устранить. И практически в 99% случаев эта боль — не от протрузии. А после этого, повторюсь, ему показана лишь коррекция образа жизни.
— При выполнении лечебных приемов мануальным терапевтом вы можете услышать звуковой феномен — щелчок. Пациенты могут называть это треском, хрустом, одни очень впечатляются, другие пугаются. Бояться здесь нечего. Природа этого щелчка такая же, как и при щелчке, например, в пястно-фаланговом суставе, если дернуть с достаточной силой любой палец кисти. Не более того. Никакое это не вправление, не устранение смещения.
Необходимо понимать, что щелчок — не цель, а побочное явление при выполнении приема. В ряде случаев его вообще может не быть и необязательно его добиваться. Поэтому знайте: если вы трещите на кушетке у мануального терапевта как пакет с картофельными чипсами, это вовсе не означает, что происходит что-то правильное и полезное.
— Мы разобрали мифы, а с какими реальными проблемами имеет смысл к вам обращаться?
— Если кратко, я оказываю помощь людям с функциональными проблемами опорно-двигательного аппарата, проявляющимися в виде:
• ограничения подвижности, скованности, болей в области позвоночника, суставов, мышечно-связного аппарата различных частей тела;
• головных болей, связанных с наличием триггерных точек в мышцах шейно-воротниковой области;
• туннельных синдромов при компрессии нерва в анатомически узких местах, каналах, ложах, сопровождающихся болью, ощущением мурашек, покалываний и онемением в дистальных (ниже места компрессии) отделах;
• болевых синдромов при грыжах межпозвонковых дисков;
• необходимости восстановления и реабилитации после травм и операций травматологического профиля.
Причины смещения позвонков
Наиболее часто патология встречается в поясничном отделе, потому что именно в нем позвонки подвергаются большой нагрузке. В этой зоне достаточно нелегко произвести процесс вправления позвонков, потому что существует огромная вероятность защемить нервные окончания. Ведь рядом с поясницей располагается пучок, состоящий из многих нервных корешков.

Причины выскакивания позвонков могут быть следующими:
- заболевания позвоночника, полученные при рождении либо в процессе жизнедеятельности,
- травмы или ушибы спины,
- спазмы в мышечных тканях позвоночника,
- слабость мышц спины,
- чрезмерные нагрузки,
- патологии и осложнения, которые возникли в результате остеохондроза.
Специалисты считают, что главной причиной смещения позвонков является именно остеохондроз поясничного или грудного отдела. Эта болезнь может привести к самым разнообразным последствиям, причем затрагивающим не только позвоночник, но и внутренние органы. Нередко эта патология способствует изменению тонуса мышц, после чего происходят различные нарушения, провоцирующие различные заболевания.
Степени смещения
Выскакивание позвонков является небезопасной патологией, поэтому важен внимательный подход к его устранению. Врачи выделяют 5 степеней заболевания, которые различаются по углу смещения. Первая степень имеет незначительный угол и приводит к развитию небольшого воспалительного процесса, что может никак не беспокоить пациента.
Степени меняются с каждым увеличением угла смещения. Стоит отметить, что они могут идти непоследовательно. Например, при резком поднятии тяжести может произойти внезапное выскакивание позвонка и сразу на максимальный угол. В таких ситуациях осложнения могут иметь необратимый характер, приводя к инвалидности.
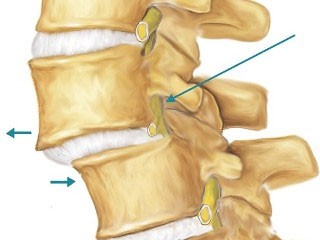
Каждая стадия патологии проявляет себя по-разному. Сначала, пациент может не ощущать никаких клинических проявлений, поэтому часто болезнь выявляется при обследовании совершенно случайно. Далее начинают беспокоить боли, в основном после физической активности. С течением времени болевой синдром усиливается и приобретает систематический характер. В конечном счете, происходят необратимые изменения в виде деструкции позвоночного столба.
Методы вправления позвоночника
Специалисты призывают вовремя вправлять позвонки. Для этого предусмотрены, как консервативные, так и хирургические лечебные способы. К ним относят следующие методики того, как вправить позвоночник:
- массаж,
- лечебную физкультуру,
- йогу,
- использование корсета,
- мануальную терапию.
Все указанные способы терапии позволяют устранить болезненность, которая возникает вследствие перенапряжения мышечных тканей. Однако, они не всегда являются эффективными. Если пациенту не становится лучше, то врачи рекомендует провести оперативное вмешательство.
Упражнения для укрепления позвоночника
Для вправления позвоночника вполне подходят домашние условия с выполнением физических упражнений. Их разновидностей очень много, но далеко не все они могут подойти конкретному больному. Поэтому сначала следует подобрать подходящие упражнения.
Как вправить поясницу с помощью упражнений? Для этого следует лечь на спину и максимально согнуть ноги в коленях. Дальше нужно разворачивать нижние конечности в левую сторону, а голову, наоборот, в правую. Нужно менять стороны в процессе выполнения.

Во время выполнения необходимо глубоко и медленно вдохнуть. Руки должны быть вытянуты по сторонам, а лопатки прижаты к полу. Делать упражнение следует 10 раз. В процессе занятия пациент должен слышать щелчки. Они являются свидетельством того, что позвоночный диск принял свое правильное положение.
Для выполнения следующего упражнения нужно лечь животом на пол, вытянуть нижние конечности и напрячь колени. При этом ступни должны находиться вместе, руки расположены вдоль туловища, а ладони прижаты к полу. Делая вдох, необходимо максимально поднять голову вверх. Тело следует вытягивать как можно сильнее, но не чрезмерно, чтобы не травмировать мышечные ткани.

В процессе выполнения запрещается разъединять ноги и открывать рот. Пациент должен сосчитать до 20 и вернуться в положение лежа. Делается 5 подходов. После нужно дать телу отдохнуть. Важно, чтобы движения были плавными, а не резкими.
Это упражнение позволяет растянуть позвоночник, что хорошо влияет на вправление позвонков. Для выполнения понадобится взять стул, имеющий устойчивую спинку. Далее следует согнуть руки в локтевом суставе, чтобы локти располагались у внешней стороны бедер.
Далее, нужно максимально сильно, но ни в коем случае не резко, повернуть тело в сторону. Выполнять упражнение необходимо до тех пор, пока будет слышен щелчок. Затем повторить в другую сторону.
Эти упражнения необходимо делать и в целях профилактики. Если позвонок сместился один раз, то есть большая вероятность, что это повториться снова. Поэтому важно уделять спине несколько минут в день, чтобы предотвратить развитие патологии.
Смещение позвонков поясничного отдела может стать причиной необратимых последствий в организме больного. Поэтому важно знать, как вправить спину. Если пациент будет соблюдать все рекомендации лечащего врача, то избавиться от смещения можно будет довольно быстро.
Основное отличие от массажа – это воздействие не только на мышцы, но и позвонки, межпозвоночные диски, кости, суставы.
В основе мануальной терапии – древние восточные техники лечения позвоночника. Она делится на подразделы:
- Техники проработки мягких тканей – мышц, кожи, подкожно-жировой клетчатки.
- Суставная техника.
- Специфические манипуляции, пришедшие из остеопатии.
- Телесно-ориентированная терапия – врач добивается максимального расслабления пациента.
- Работа с костями черепа, крестцом, шейным отделом позвоночника.
- Висцеральная терапия – проработка внутренних органов.
Содержание статьи:
- Задачи мануальной терапии
- Как делают мануальную терапию позвоночника
- Показания к мануальной терапии
- При головных болях
- При протрузиях
- При защемлении седалищного нерва
- При сколиозе
- При остеохондрозе
- При грыже
- При кифозе
- Противопоказания к мануальной терапии
- Польза и вред мануальной терапии
- Возможные осложнения после мануальной терапии
- Болевой синдром
- Головокружение
- Повышенная температура тела
- Другие последствия
- Что нельзя делать после мануальной терапии
- Часто задаваемые вопросы
Задачи мануальной терапии
Мануальное лечение позвоночника прежде всего направлено на восстановление мышц и снятие болей. Такая терапия повышает подвижность суставов и мягких тканей, обеспечивает профилактику старения организма за счет увеличения объема движений. В результате укрепляется мышечный корсет, улучшается осанка, устраняются или уменьшаются деформации позвоночника. Решается проблема защемления нервов и сосудов.
Как делают мануальную терапию позвоночника
Мануальная терапия - это способ лечения только руками. Методика развивалась на протяжении 150 лет, поэтому врачи разработали множество техник:
Манипуляционная техника – это не сильные, короткие толчкообразные движения, восстанавливающие подвижность суставов в области крестца и позвоночника.
Мобилизационная методика – это движения, способствующие мягкому вытяжению позвонков и наклонам позвоночника. В результате проходят отеки, суставы обретают нормальную подвижность, восстанавливается кровообращение.
Мягкая техника - улучшает тонус мышц, снимает боль, напряжение, лечит связки. Резкие движения отсутствуют. Связки и мышцы становятся более подвижными.
Мы описали основные техники, но есть еще дополнительные:
- акупунктура;
- акупрессура;
- краниосакральная терапия;
- миофасциальный релиз;
- прикладная кинезиология;
- шиацу;
- лимфодренаж.
Показания к мануальной терапии
Это любые симптомы остеохондроза, боли в спине, мышечные и костные боли, дискомфорт в воротниковой зоне, в любых отделах позвоночника, боли после травм, контрактуры, сколиоз, кифоз, плоскостопие, головные боли, мышечно-тонический синдром, головокружения, протрузии, защемление нерва и др. Мануальная терапия показана при сидячем образе жизни для профилактики серьезных нарушений и искривления позвоночника.
Врач начинает работу с пациентом с диагностики. Он выясняет, что именно функционирует неправильно и где очаг проблемы. Это могут быть связки, мышцы, позвонки. Для постановки диагноза нужна рентгенография, а лучше – МРТ. После этого выбирается техника лечения, чтобы нормализовать состояние.
При протрузиях мануальный терапевт:
- Снимает мышечные спазмы. Они возникают, когда позвонок, который выпятился, зажимает нервный корешок. При расслаблении спазмированных мышц почти полностью уходит боль.
- Стимулирует обменные процессы в хрящах. Это происходит за счет улучшения лимфо- и кровотока вокруг пострадавшего диска.
- Растягивает сухожилия и связки, увеличивая подвижность отдела позвоночника, в котором есть протрузия.
- Вправляет выпячивание. Но только если оно произошло недавно. Если болезнь запущена, то методами мануальной терапии положение не исправить.
Сила и техника воздействия выбираются индивидуально. Например, пациент может лежать на спине, а врач, нажимая на ребра в определенных местах, увеличивает просвет между позвонками. Могут применяться скручивания, надавливания и более сложные техники. Положение пациента может быть на спине, на боку. Если же протрузия произошла в шейном отделе, здесь нужно действовать осторожно и мягко. Врач больше вытягивает позвоночник, чем скручивает.
Мануальная терапия активизирует собственные защитные силы. Это дает организму возможность самостоятельно справляться с проблемой. В этом основное отличие такой методики от обычного массажа.
При защемлении седалищного нерва возникает сильная боль, лишающая возможности нормально ходить, обслуживать себя. Возникают мышечные спазмы. Больные часто просто лежат на кровати без возможности пошевелиться. Это тяжелое и мучительное состояние.
Мануальная терапия очень эффективна в этом случае. Врач устранит спазмы, снимет боль, увеличит или полностью восстановит объем движений. Уйдет отечность и патологическая фиксация, мышцы и связки придут в нормальный тонус. Мануальная терапия подходит пожилым и беременным, но в этих случаях воздействие более щадящее.
Иногда, чтобы усилить эффект, нужен еще классический массаж. Он проводится в рамках одного сеанса вместе с мануальной терапией. Также для лечения мышечных спазмов применяются лечебные блокады.
Многолетняя врачебная практика показывает отличные результаты при лечении сколиоза методом мануальной терапии. Основные цели в данном случае – вернуть позвоночнику гибкость, простимулировать ослабленные мышцы, снять функциональные блоки.
Во время сеанса сначала делается вытягивание позвоночника, потом прорабатываются болевые зоны, искривленность. Основное давление приходится на крайние позвонки, а потом постепенно врач двигается к центру. Обязательно после сеансов делать дома гимнастику, которую назначит мануальный терапевт. Это закрепит результат. Сеансов обычно нужно десять, а для профилактики – один курс раз в полгода.
Обязательное условие – тщательная предварительная диагностика. Иначе можно только навредить и усилить неприятные симптомы. Если же все сделано правильно, то изменения в поврежденных участках позвоночника уменьшатся, снизится или уйдет боль.
При этом заболевании воздействие на организм комплексное. Главная цель – возвратить правильную форму позвоночнику, нормализовать метаболизм и восстановить окружающие позвоночник ткани. Основные приемы – это:
- форсированные движения, чтобы восстановить суставы;
- релаксирующий массаж, чтобы снять напряжение и мышечные боли;
- вытяжение для снятия спазмов и нормализации обменных процессов и кровообращения.
При остеохондрозе шейного отдела уже после первого сеанса наступает улучшение. После полного курса уходит боль, шум в ушах, головокружение, восстанавливается подвижность плеч и позвоночника, снимается напряжение в спине.
Этот метод лечения выбирают, потому что он:
- позволяет лечить остеохондроз любых отделов позвоночника;
- полностью безопасен, позволяет избежать операции и отменяет медикаменты;
- безболезненный – только расслабление и комфорт;
- воздействует на организм в целом, укрепляет, оздоравливает;
- очень эффективный – положительный эффект в большинстве случаев достигается за короткий промежуток времени.
В нашей клинике ведут прием профессиональные остеопаты, к которым вы можете записаться на лечение остеохондроза.
Грыжа – это не только сильная боль, но и снижение чувствительности мышц, паралич, спастический тетра- или парапарез, нарушение работы органов малого таза. При грыже шейного отдела позвоночника человек может оказаться полностью парализованным. Группа риска – пожилые люди, те, у кого ожирение или сколиоз, работники тяжелого физического труда.
Мануальная терапия проводится методом надавливания на определенные центры для восстановления правильного положения межпозвоночных дисков. В результате высвобождаются защемленные нервы, возвращается чувствительность. При грыже поясничного отдела позвоночника в результате мануальной терапии снова нормально работают органы малого таза, возвращается способность ходить, снимаются блокады.
Основные положительные свойства методики:
- Лучше циркулирует кровь в мышцах, которые теперь эффективнее поддерживают позвоночник;
- Хрящи лучше питаются кислородом, коллагеном, жидкостями;
- Улучшается регенерация и восстанавливается положение позвоночника;
- Нормализуется обмен веществ в организме;
- Дает возможность избежать операции, снижает дозу препаратов или вообще позволяет отказаться от них;
- Улучшения наступают уже после первого сеанса.
Иногда пациенты жалуются, что в зоне воздействия после сеансов болит. Однако это хороший признак, который говорит о том, что началось движение мышц и связок – они двигаются, чтобы принять правильное положение. После курса осанка становится ровной, боли уходят.
Противопоказания к мануальной терапии
Противопоказания делятся на абсолютные (полный запрет на лечение) и относительные (выжидательная тактика). Абсолютные:
- любые злокачественные опухоли, особенно на позвоночнике;
- любой туберкулез;
- болезнь Бехтерева;
- остеомиелит;
- 3-4 степень нестабильности позвонков;
- инсульт спинного мозга;
- менингит;
- тромбоз позвоночных артерий;
- психические расстройства;
- инфаркт;
- последние стадии остеопороза, когда очень хрупкие кости.
- свежая травма;
- состояние после операции на позвоночнике;
- перелом;
- декомпенсированные болезни внутренних органов.
Польза и вред мануальной терапии
То, что с помощью мануальной терапии можно лечить многие болезни, знал еще Гиппократ в V веке до нашей эры.
Плюсы мануальной терапии в том, что с ее помощью можно лечить даже хронические болезни, снимать боль, оздоравливать организм в целом. У человека после курса сеансов улучшается качество жизни, возникает эмоциональный подъем, появляется желание жить и действовать. Хороший врач расслабит мышцы, улучшит обмен веществ, простимулирует лимфо- и кровоток.
Возможные осложнения после мануальной терапии
Некоторые осложнения – это последствия непрофессионализма врача. Однако часто дискомфортные ощущения в первые дни после сеансов – это норма. Разберемся подробнее.
Головная боль может возникать, потому что после процедуры идет восстановление сосудов. Когда закончится курс, она больше не будет беспокоить.
Такая реакция возникает у одного пациента на тысячу. Это временное побочное явление, которое связывают с перераспределением крови. Если симптом ярко выражен и мешает нормально жить, нужно обратиться к врачу.
Это возникает крайне редко. Причина – хронические воспалительные процессы в организме, которые при мануальном воздействии обостряются. Чтобы уточнить природу этого недомогания, лучше обратиться к терапевту.
Если процедуру делает неквалифицированный врач, то возможны:
- переломы позвоночных отростков;
- переломы ребер;
- излишняя подвижность позвоночника;
- отсутствие улучшений или ухудшение состояния;
- разрывы мышц, позвоночных артерий, связок;
- мигрени;
- боли в пояснице;
- снижение зрения.
Важно! В течение года можно проходить не более 15 сеансов.
Что нельзя делать после мануальной терапии и общие рекомендации
Чтобы не стало хуже, а состояние только улучшалось, следуйте следующим рекомендациям:
- После процедуры 15 минут посидите, отдохните.
- Тепло одевайтесь после мануальной терапии, особенно берегите шею в холодное время года. Из-за перепада температуры может случиться обморок.
- Обязательно скажите врачу, если почувствовали резкую боль в той области, на которую было воздействие.
- Нельзя посещать баню, сауну, принимать горячую ванную.
- Не рекомендуется водить автомобиль после сеанса.
- Нельзя совершать резких движений, широко размахивать руками.
Часто задаваемые вопросы
Как часто можно проводить сеансы мануальной терапии?
Желательно проводить сеансы не чаще двух раз в неделю. Однако бывает нужно делать процедуры через день. Курс может включать от 3 до 15 сеансов.
Сколько длится сеанс мануальной терапии?
В зависимости от индивидуальных особенностей, от 15 до 30 минут.
Можно ли проводить мануальную терапию при месячных?
Во время менструации проводить сеансы нежелательно. Любое рефлекторное воздействие в этот период может быть опасным. Когда идет воздействие на нервные окончания в области поясницы и позвоночника в целом, может измениться сосудистое русло, отвечающее за снабжение органов малого таза. Это вызывает избыточный прилив крови.
Почему хрустят суставы при мануальной терапии?
Это связано с гидроударами синовиальной жидкости о стенки капсулы, в которой она находится. В этот момент пациент чувствует облегчение боли, потому что высвобождаются эндорфины. Хруст – не обязательное явление и не показатель качества работы специалиста. Он может быть, а может и нет, то и другое – норма.
Читайте также:


