После родов опухший копчик

- Почему возникают отеки
- Как распознать отеки
- Как справиться с отеками
- Изменение рациона
- Упражнения и процедуры
- Медикаментозное лечение
Почему возникают отеки
Во время беременности под влиянием гормонального фона в организме женщины повышается вязкость крови и ухудшается отток лимфы из нижних конечностей и малого таза. Все это приводит к выраженным застойным явлениям, проявлением которых и являются отеки.

Как лечить отеки после родов важно обсудить с врачом
Эти причины сохраняют свое влияние и после родов, пока гормональный фон еще не вернулся в норму. Негативное влияние оказывают и сами роды из-за большого веса малыша, разрывов промежности и прочих осложнений родов.
Если женщина пренебрегает рекомендациями врача о том, как правильно поддерживать свое самочувствие после родов, скопления жидкости возникают чаще. Особенно страдают от них ноги и промежность, в которой может начаться воспалительный процесс, если там есть разрывы.
Также беременность может усугубить течение хронических заболеваний сосудов ног и почек или спровоцировать их начало.
Наиболее частое заболевание при беременности – варикоз. Распознать его можно по жжению и сильным болям в ногах. Реже возникают поражения почек и тромбофлебит нижних конечностей. Если эти болезни отмечались до беременности, следует принять меры, чтобы не допустить обострения.
Как распознать отеки
Фигура после родов далека от совершенства, и в течение всего восстановительного периода женщина будет наблюдать у себя неприятные симптомы, связанные с ухудшением состояния кожи, волос, подкожной жировой клетчатки. С какой скоростью молодая мама будет восстанавливаться, в том числе и с эстетической точки зрения, зависит от многих факторов.
Отеки на ногах обычно возникают ближе к вечеру после нагрузки. Сопровождаются болью и чувством усталости в ногах, иногда – распиранием и жжением. Может появиться характерный сосудистый рисунок. Отличительный диагностический признак отеков – если надавить на кожу, на месте сдавливания некоторое время остается лунка, более светлая, чем окружающие ткани. На ощупь кожа отекшей ноги холодная.

Причины отеков могут быть разными
Отеки могут возникать на самых разных частях тела: животе, руках, спине, лице. Обычно они отличаются большей стойкостью, чем поражения нижних конечностей и влагалища.
Отек промежности обычно возникает на фоне ее разрывов. Характерные симптомы - болезненность при ходьбе и сидении, подмывании. Увеличение объема половых губ легко определяется на ощупь.
Такие отеки обычно стойкие, сохраняются в течение всего дня.
Отеки лица свидетельствуют о серьезном поражении почек. Матка часто давит на почки, нарушая отток жидкости, что способствует различным заболеваниям – мочекаменной болезни, почечной эклампсии.
Как справиться с отеками
Бороться с отеками после родов не всегда просто. После легких родов обмен жидкости может нормализоваться самостоятельно и пациентка начнет чувствовать себя хорошо. У здоровых женщин отеки полностью рассасываются через 1-2 месяца после родов, обычно это происходит в течение первых недель жизни малыша.
Изменение рациона
Диета для борьбы с отеками рассчитана на снижение поступления жидкости и солей. Питьевой режим определяет врач, исходя из особенностей каждой конкретной пациентки. Соль и соленые продукты ограничиваются до необходимого для здоровья минимума – 5 г в сутки. Соль способствует задержке жидкости в организме, отекам и повышению давления, поэтому ее желательно ограничивать всем беременным, даже здоровым.
Кроме того, ограничивают употребление белка. Точный объем его также индивидуален. Ограничение белка помогает снизить нагрузку на почки, чтобы ускорить процесс вывода жидкости из организма. На белки и жиры ограничения обычно не накладываются, если женщина не собирается снижать вес.
Само по себе изменение рациона недостаточно эффективно для устранения отеков. Сниженное поступление жидкости облегчает общее состояние, но не влияет на механизмы, из-за которых отеки появляются.
Изменение рациона помогает достичь сразу нескольких целей: полноценное снабжение организма питательными веществами и витаминами, обеспечение лактации, похудение и борьба с отеками. Для достижения полноценного результата меню должно составляться совместно со специалистом – это поможет избежать дефицита важных элементов.
Упражнения и процедуры
В организации венозного оттока в ногах значительную роль играет сокращение мышц нижних конечностей. Для укрепления этого механизма полезно выполнять упражнения на укрепление мышц: приседания, подъем на носочки, ходьба, бег и езда на велосипеде. Выполнять такие упражнения можно только если позволяет самочувствие.

Лечение должен назначать врач индивидуально
Для борьбы с отеками полезны ходьба, бег и другие активные виды активности. Работа и хобби, связанные со статическими нагрузками на ноги, т.е. с долгим пребыванием в положении стоя, имеет обратный эффект. Она усиливает отеки, способствует развитию варикоза и его осложнений.
Применяется и аппаратное лечение отеков. Эта процедура называется лимфодренаж. Для этого используются специальные техники массажа, лечебные костюмы, создающие повышенное давление и аппаратные методики. Цель таких процедур – усиление оттока лимфы. В сочетании с упражнениями и ограничением потребления жидкости лимфодренаж дает хороший эффект.
Медикаментозное лечение
Что делать, если все описанные выше процедуры не помогли? Самое главное – пойти к врачу. Только специалист может назначить эффективные медикаментозные средства. В аптеках можно купить множество мазей от варикоза, которые продаются без рецепта. Их основные компоненты:
- гепарин – вещество, снижающее вязкость крови;
- аскорбиновая кислота и рутин – вещества, укрепляющие стенку сосудов;
- растительные венотонические экстракты;
- противовоспалительные препараты.
Все эти средства используются в различных сочетаниях. Подобрать наиболее эффективный препарат для каждой конкретной пациентки может врач по результатам анализов. Именно данные исследований крови покажут, почему для одной пациентки будет эффективна одна группа препаратов, а для другой – вторая. При тяжелых нарушениях сосудистого тонуса, вызванных варикозной болезнью ног, может быть рекомендована операция, но ее не проводят во время грудного вскармливания.
Беременность не только время приятных ожиданий, но и период чрезмерной нагрузки на организм женщины. Чтобы там ни говорили о беременности как обычном физиологическом состоянии, будущая мама в это время особенно уязвима.
Нередко после родоразрешения поступают жалобы на боли в области копчика. Такое состояние приносит женщине дискомфорт и неудобства. Есть ряд причин, почему болит копчик после родов. О них и поговорим.
Причины боли в копчике
Одна из главных причин боли в копчике после родов кроется в самом процессе родоразрешения. Во время прохождения малыша по родовым путям и через область таза главная нагрузка приходится на лонные кости.
При потугах они раздвигаются, что негативно сказывается на состоянии копчика.
Характер боли в области копчика всегда носит разный характер: резкая, тянущая, жгучая. Дискомфорт может периодически отступать, а может носить постоянный характер. Зачастую пациентки жалуются на болевые ощущения, которые отдают во все органы малого таза. Отмечается разная степень интенсивности и постоянства.
Кокцигодиния, медицинское название боли в копчике, отмечается при сидении, резком подъеме, порой при мочеиспускании и дефекации. Даже лежание на спине может вызвать дискомфорт. Среди основных причин появления кокцигодинии классифицируют следующие:
- Осложнения во время родов. К таковым относятся затяжное родоразрешение, тазовое предлежание плода. В таких вариантах как никогда велик риск повреждения конечного участка позвоночника. Во время тяжелого родоразрешения могут возникнуть серьезные травмы копчика, вплоть до вывиха и перелома. Особенно велик риск таковых осложнений, если ребенок довольно крупный. Зачастую роженица даже не знает о своей травме. Первым симптомом становятся затяжные болевые ощущения ноющего характера в области копчика.
- При родах произошло защемление нерва.
- Стремительные роды или узкий таз у роженицы. В первом случае ткани родового канала не успевают подготовиться к выходу малыша, и под его весом травмируется нижняя часть позвоночника. Практически то же самое происходит и при узком тазе у женщины. Малыш, пытаясь выйти, давит своим весом на копчик, в результате чего происходит вывих или перелом.
- Предродовое состояние. Боль может начаться незадолго до родов. Так организм сигнализирует о наступающем процессе: кости таза расходятся, готовясь к прохождению крохи. Чаще всего такой дискомфорт быстро проходит. При затяжном характере требуется срочная консультация акушера-гинеколога.
Довольно часто боли в копчике у беременных обусловлены иными причинами. Так, кокцигодиния свойственна женщинам, которые когда-то перенесли травму позвоночника. Внутренние заболевания, связанные с ущемлением нервных окончаний, также могут стать причиной боли в нижнем отделе.
Не стоит исключать патологии со стороны мочеполовой системы.

Характеристика боли
Кокцигодиния проявляет себя по-разному. Женщины, у которых болит копчик после родов, отмечают разный характер боли:
- Ощущение жжения в области таза;
- Резкая, острая боль при длительном сидении и резком подъеме;
- Тянущая боль;
- Интенсивная;
- Затяжная.
Болевые ощущения усиливаются, когда женщина принимает какую-либо неудобную позу. Например, резко наклонилась к ребенку. Чаще всего усиление происходит после затяжного нахождения в положении сидя. Боль может остро пронзить при неудобном вставании со стула или дивана.
Копчик может беспокоить не только после родов, но и во время беременности. Это одна из распространенных жалоб среди будущих рожениц.
Если болит копчик перед родами, то это может быть как обычный физиологический процесс, так и серьезный повод обратиться к врачу.
Болевые ощущения могут возникать на фоне крупного плода и подготовки к родовой деятельности. В остальных случаях это, скорее всего, патология. Сюда относят угрозу прерывания беременности, воспалительные процессы мочеполовых органов, аномальное развитие прямой кишки.
Диагностика кокцигодинии
Только ряд определенных исследований может установить истинную причину боли в нижнем отделе позвоночника. Для дифференцирования заболевания от других, схожих по симптомам недугов применяются следующие методы диагностики:
- Врачебный осмотр с применение пальпации. При прощупывании женщина с проблемами копчика может ощущать сильные боли.
- УЗИ брюшной полости.
- Рентгенография копчика, при необходимости всего позвоночника.
- Обязательные лабораторные исследования крови и мочи, посев кала, анализ кала на скрытую кровь, гинекологический мазок.
- Исследование анального канала.

Когда врач необходим
К сожалению, большая часть женщин не придают должного значения тому, что после родов болит копчик, особенно когда сидишь или резко встаешь. Даже если боль становится нестерпимой. Врачами доказано, что нормальная физиологическая боль не может продолжаться больше 3 недель. Иначе это патология, требующая обследования и лечения.
Итак, когда же обращение к специалисту должно быть оперативным?
- Боль не прекращается больше 21 дня;
- Болевые ощущения замечаются и в ягодичной области;
- Имеется растяжение лонного сочленения;
- Болевые импульсы протекают по направлению седалищного нерва.

Традиционное лечение
Терапия кокцигодинии у женщин после родов включает в себя целый комплекс мероприятий:
- Применение противовоспалительных и обезболивающих препаратов;
- Электролечение;
- Применение парафиновых аппликаций;
- Ультразвуковая терапия;
- Массаж нижнего отдела позвоночника;
- В серьезных случаях может быть принято решение об оперативном вмешательстве;
- Мануальная терапия и иные типы нетрадиционной медицины: иглоукалывание, лечение пиявками.

Как облегчить боль в домашних условиях
Если после родов болит копчик, снять дискомфортные ощущения можно в домашних условиях. Для этого важно соблюдать следующие несложные рекомендации:
- Обязательное ношение послеродового бандажа;
- Использовать ортопедическую подушку, если приходится подолгу сидеть;
- Ограничить подъем тяжестей;
- Занятие плаванием;
- На следующие сутки после родов допустимо делать холодный компресс для снятия отечности с копчиковой зоны;
- Во избежание запоров усилить рацион продуктами, которые богаты клетчаткой;
- Сократить количество потребляемой жидкости;
- Если копчик чаще всего болит при сидении, стоит на время максимально ограничить такое положение тела;
- Употребление витаминно-минерального комплекса, назначенного специалистом.

Методы народной медицины
Нетрадиционные способы лечения кокцигодинии довольно широко распространены. Однако перед применением следует проконсультироваться со специалистом на предмет противопоказаний. В качестве основных приемов облегчения болевых ощущений рекомендуют следующие:
- Ванна с отваром герани. 2 столовые ложки сухой травы залить кипятком, варить 5-10 минут, а затем оставить настаиваться в течение получаса. Перед принятием ванны настой необходимо процедить и добавить в воду.
- Их этого же настоя можно делать компрессы. Заранее подготовленную марлю намочить в теплой жидкости и приложить к проблемной области. Очень важно обеспечить тепловой эффект: марля сверху накрывается полиэтиленовым пакетом или пищевой пленкой, проблемную зону укутать теплым платком. Такую процедуру необходимо выполнять каждый вечер перед сном.
- Йодовая сетка в моменты приступа боли.
- Троксевазиновая мазь как обезболивающее средство.

Физическая нагрузка при кокцигодинии
Снятие боли в копчиковом отделе позвоночника возможно ускорить с помощью специальных упражнений. Их выполнение возможно только в случае, когда травма копчика не критична, а сама женщина не имеет физических ограничений.
В комплекс ЛФК включаются следующие приемы:
- В положении лежа на спине подтягиваем ноги к груди и выполняем сведение-разведение 10-15 раз.
- Лежа на спине, ноги сомкнуты, между ног зажат мяч. С помощью колен осуществляем сдавливание мяча с задержкой на 6-10 секунд. Повторяем 10-15 раз.
- Лежа на животе, осуществляем подъемы ног как можно выше 2-4 раза. Каждый последующий подъем проводим с разницей в 5-7 секунд.
- В положении стоя осуществляем наклоны вперед-назад и из стороны в сторону.
Отеки после родов диагностируются у каждой третьей женщины. И если для одних отек — это результат усталости и нарушенного ритма жизни, то для других женщин отек может стать сигналом о развитии серьезных патологий в организме.
Важно детально разобраться в причинах появления отечности и своевременно предпринять нужные меры по ее устранению.

Причины появления отеков после родов
В период вынашивания ребенка нагрузка на почки женщины увеличивается в несколько раз. Органы мочевыделительной системы не в состоянии вывести одномоментно всю скопившуюся жидкость, потому отеки первую неделю после родов — явление нормальное, не требующее серьезного медицинского вмешательства.

Если же после появления на свет младенца прошло две-три недели, а отечность не спадет — это сигнал к немедленному посещению врачебного кабинета.
Почему же могут появляться после родов сильные отеки:
- Нарушение режима питания, бодрствования и сна. Первые месяцы жизни ребенка самые сложные для мамы. Бессонные ночи, резкое изменение режима питания после родов, перекусы на ходу — все это влечет за собой появление отеков.
- Нарушения функционирования почек. В период вынашивания малыша органы мочевыделительной системы будущей мамы испытывают чрезмерную нагрузку и как результат жидкость выводится медленно, провоцируя формирование отеков. Если после рождения малыша естественное функционирование почек не восстановилось, то проблемой отеков должен заниматься врач.
- Нарушения функционирования сердца. Замедляется кровоток, и как результат появляются отеки на ногах.
- Заболевания сосудов. Варикозное расширение вен, тромбоз вызывают застои в сосудах и в тканях (отек).
Почему возникают послеродовые отеки
Отечность появляется по причинам никак не связанным с патологиями в организме:
- нарушается режим сна и бодрствования;
- не соблюдаются принцип здорового питания (особенно опасно чрезмерное потребление соленых блюд).
Такая отечность, появляющиеся после родов, обычно проходят без врачебной помощи.
Но существует ряд факторов (заболеваний) при проявлении которых женщина в обязательном порядке обязана получить необходимую медицинскую помощь:
- варикоз, тромбоз;
- патологии почек, сердца;
- диагностированный гексоз в третьем триместре.
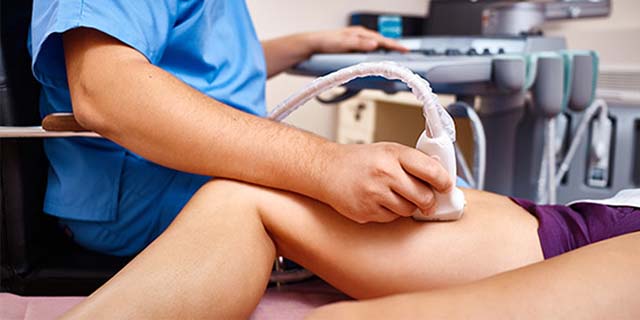
Заболевания сосудов, варикоз, тромбоз — одни из причин, почему отекают ноги у женщины после рождения ребенка. Предотвратить развитие серьезных патологий, во время вынашивания малыша женщине поможет процедура дуплексного ангиосканирования. По ее результатам специалист оценивает состояние вен, при необходимости расписывает курс лечебной терапии, позволяющей предотвратить появление варикозной болезни.
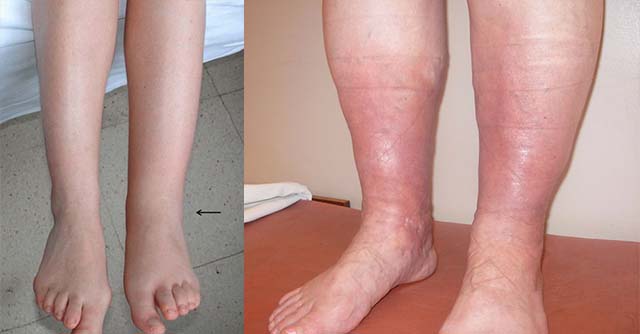
Особенно актуально данное исследование если у женщины отекают лодыжки, ноги в щиколотках, беспокоят судороги и боли в икроножных мышах.
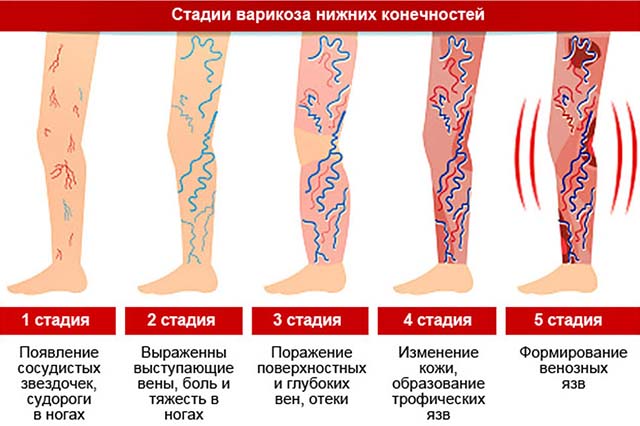
Отек одной ступни после родов может сигнализировать о патологиях сердца или почек.
Сколько будет длиться период, когда отеки после родов пройдут, зависит только от того как своевременно женщина обратилась за медицинской помощью и насколько точно она выполняет все предписания специалистов.
Основная причина, почему возникает отек влагалища после родов — травмирование слизистых, при движении младенца по родовым путям. Небольшие повреждения (растяжки), а вместе с ними боль и отеки пройдут уже на вторые сутки после родоразрешения.

В ситуации, когда отек после родов спровоцирован разрывом стенок влагалища и промежности, процесс восстановления займет гораздо больше времени.
Важно: ускорить процесс заживления поврежденных тканей и предотвратить инфицирование можно, при условии соблюдения правил личной гигиены.
При отеках влагалища женщина в обязательном порядке использует гигиенические прокладки (меняет регулярно). После каждого похода в туалет половые органы необходимо тщательно обмывать чистой водой.

В ситуации, когда основными предпосылками развития отека влагалища являются патологии женских половых органов (вагинит, вульвит, бартолинит) лечение назначает врач на основании проведенного исследования.
Наиболее частая причина, почему отекают половые губы после родов — воспалительный процесс желез, расположенных в тканях половых губ (бартолинит). Характерным симптомом данной патологии помимо отеков является сильная боль в зоне влагалища, усиливающаяся при длительном нахождении в одной позе.
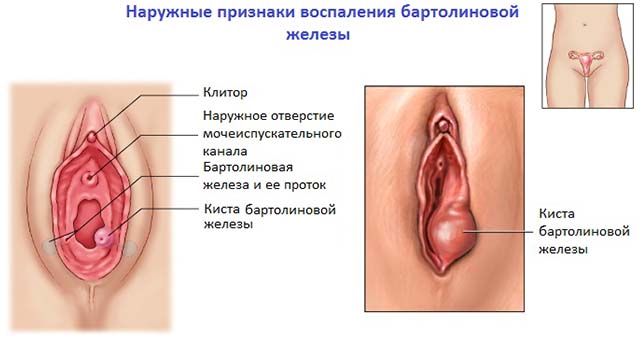
Также отек половых губ после родов могут спровоцировать:
- отсутствие или несистематичность процедур личной гигиены;
- нарушения гормонального фона;
- использование белья из синтетических тканей;
- прием лекарственных препаратов (особенно антибиотиков);
- механические повреждения слизистых половых органов.
Отеки половых губ после родов не должны пугать женщину. При отсутствии явных клинических признаков иных патологий, отечность сойдет в течение первого месяца. Через сколько сойдут отеки, спровоцированные различными заболеваниями в организме, зависит только от того, насколько своевременно и верно был определен курс лечебной терапии.
Как снять отек после родов
Как снять отеки, если они не являются следствием нарушений в организме матери, помогут следующие рекомендации:
- больше отдыха. Снять отек ног промежности после родов поможет следующее упражнение: лежа на спине, поднимают ноги вверх и задерживаются в таком положении на несколько минут. Активизируют кровоток в ступнях и усиливают отток жидкости вращательные движения и ходьба на носочках;
![]()
- расслабляют уставшие ноги массаж или ванночки с лечебными травами.
![]()
Важно: отечность, спровоцированную серьезными заболеваниями, устраняют только под наблюдением специалистов. Самолечение может быть опасно как для матери таки для ребенка.
Лечение медикаментами — эффективный способ уменьшить отечность, возникшую после родов.
Внимание: как долго необходимо принимать лекарственные средства и какая медикаментозная терапия поможет убрать отеки после родовопределяет только врач. Кормящая мама должна знать, что большинство препаратов способны навредить малышу.
Подбирая препараты для лечения отеков кормящей матери, особое внимание уделяется следующим критериям:
- токсичность лекарственного средства;
- количество химических элементов поступающих малышу с молоком матери и продолжительность их выведения из организма ребенка.
В зависимости от причины, спровоцировавшей отечность, медикаментозная терапия предполагает прием следующим препаратов:

- Диуретики (мочегонные препараты). Канефрон, Уролесан, Фитолизин показаны для выведения излишков жидкости из тканей естественным путем (снижает нагрузку на почки).
- Антибиотики. Назначаются редко, когда отек спровоцирован бактериальной инфекцией.
- Витамины, стимулирующие иммунитет кормящей женщины активнее противостоять различным инфекциям.
Зачастую женщина не знает, как бороться с отеками, появившимися после родов. На самом деле все просто: первое, что необходимо сделать — откорректировать свое меню по принципу здорового питания.

Правильная, полезная еда это:
- свежая зелень;
- свежие овощи и фрукты;
- молочные продукты (особенно творог).
Следует отказаться от соленой пищи, копченостей, жирных блюд. Запрещены крепкие чай и кофе, фаст-фуд, консервы, сосиски. С особой осторожностью следует выбрать специи.
При отсутствии серьезных проблем со здоровьем, первая помощь при отеках конечностей — кратковременный (но частый) отдых. При этом ноги должны располагаться на небольшом возвышении (отлично подходит подушка или валик из полотенца).

Также рекомендуется ежедневно после родов проводить легкую зарядку.
Упражнения просты, но очень действенны:
Регулярные упражнения — отличный способ как избавиться от отеков на ногах.
Послеродовые отеки быстрее сойдут, если включить в рацион кормящей мамочки следующие народные средства:
- чаи на основе трав с мочегонным эффектом;
- целебные чаи из липы;
- отвары из мелиссы (помимо мочегонных свойств обладают прекрасным успокаивающим действием);
- настойки их цедры цитрусовых.

Все эти настойки и чаи полезны не только при приеме внутрь, но и как элемент лечебных ванночек для ног.
Важно: перед использованием любого из вышеперечисленных средств необходимо убедиться в отсутствии аллергической реакции. Также с особой осторожностью следует использовать ванночки с лекарственными травами женщинам страдающим варикозом.
Профилактика
Предотвратить появление послеродовых отеков помогут следующие рекомендации профилактики:
- мамочке необходимо больше отдыхать, желательно на левом боку;
- количество потребляемой в день жидкости ограничивается полутора 1,5литрами. Хорошо если это будет теплое питье (чай, молоко);
- молодой маме по возможности нужно больше отдыхать. Часто отеки спровоцированы банальной усталостью;
- необходимо следить за рационом питания. В обязательном порядке в меню включают свежие фрукты, зелень и овощи. Хорошее мочегонное действие оказывают помидоры облепиха, калина, клюква и виноград;
- хороший противоотечный эффект оказывает контрастный душ для ног.
Контроль состояния здоровья и своевременное обращение к врачу — лучшая профилактика отеков после родов.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
- 1. Болит копчик после родов
- 2. Основные симптомы боли
- 3. Причины болей
- 4. Как устранить боль в копчике после родов
- 5. Лечение боли в копчике
Болит копчик после родов
Несмотря на то, что беременность относится к физиологическим процессам, в ряде случае мы наблюдаем послеродовые осложнения. К одной из таких проблем относится боль в копчике. В послеродовый период с этим может столкнуться любая женщина. Зачастую эта жалоба начинает беспокоить с первого дня и может продлиться в течение нескольких месяцев. Попробуем разобраться, по какой причине копчик начитает болеть после родов и что должна предпринять женщина для решения этой проблемы.
Основные симптомы боли
- при длительном сидении беспокоит боль в копчике, усиливающиеся, когда женщина встает;
- наличие боли при дефекации;
- в положении лежа на спине беспокоят боли в области копчика;
- боль, иррадиирущая в паховую область;
- при наличии перелома копчика очень сильная и резкая боль.
Причины болей
Не стоит беспокоиться, если продолжительность болей в области копчика составляет около 2-3 недель. Данное состояние является физиологическим, т.к. во время беременности и перед родами кости таза расходятся, давая ребенку возможность самостоятельно появиться на свет. Поэтому болевые ощущения в первое время являются следствием непривычного расположения костей, со временем кости занимают свое первоначальное положение и подобные жалобы быстро проходят. В связи с этим, боль в копчике может беспокоить и тех мамочек, которые перенесли оперативное родоразрешение.
Встречаются случаи, когда боль в копчике после рождения ребенка является следствием стремительных родов. В данном случае причина заключается в подвывихе копчиковых позвонков из-за отсутствия подготовки тканей родовых путей к акту рождения ребенка.
Так же наличие сколиоза может вызывать подобные жалобы. Ведь зачастую, незначительные искривления позвоночника остаются без внимания и своевременно не лечатся, но проявляют себя в период беременности и после родов.
Еще одной из причин вызывающей боли в области копчика может быть травма позвоночника полученная до беременности, либо наличие заболеваний внутренних органов, сопровождающихся ущемлением нервов, локализующихся в области копчика. В этом случае, боли будут одной интенсивности, а беспокоить начнут еще до родов.
Различные патологии органов мочеполовой системы, невралгические состояния, воспаления суставов, геморрой, травмы мышц промежности и тазового дна в результате родов, так же могут быть причинами болей в области копчика.
Остеопат, после тщательного осмотра всего организма, сможет дать ответ на вопрос, почему же беспокоят боли в копчике после родов.
Как устранить боль в копчике после родов
Главное — ни в коем случае не игнорировать болезненные ощущения, если они не проходят за пару недель.
Вот что можно сделать для облегчения болей:
1) избегать подъёма тяжестей, стараться не носить ничего тяжелее младенца, не дёргаться, не приседать резко, не наклоняться. К физическим нагрузкам можно будет вернуться попозже,
2) приобрести ортопедический матрас, если есть такая возможность. При болях в копчике после родов противопоказаны слишком мягкая или слишком жёсткая постель, лучше отдать предпочтение постели, подстраивающейся под анатомию тела. Это поможет и в профилактике болезней спины,
3) используйте обезболивающие препараты в виде гелей и мазей, например, диклофенак: мазь воздействует местно, почти не всасываясь в кровь, таким образом не навредит ни матери, ни малышу. Однако мы всё равно рекомендуем предварительно проконсультироваться с врачом на случай индивидуальных непереносимостей,
4) облегчить боль также помогут массаж и использование грелки. Боль может усугубляться к ночи, тогда можно применять грелку и обезболивающие препараты,
5) впоследствии можно записаться в бассейн. Плаванье — лёгкая нагрузка, вода хорошо держит вес тела, помогает избежать встрясок. Но это тоже не панацея, плаванье подходит не всем. Рекомендуем предварительно пообщаться с врачом.
И наконец, необходимо получить консультацию врача, в том числе врача-остеопата, который специализируется на комплексном подходе в устранении последствий беременности и родоразрешения.
Лечение боли в копчике
Подход для лечения данной проблемы должен быть комплексным, только в таком случае возможен максимально положительный результат за более короткие сроки. Правильная диагностика, выявление первопричины и оказание своевременной квалифицированной помощи являются залогом успешного лечения.
Остеопатия успешно занимается лечением болей в копчике. Применение специальных остеопатических техник позволяет снять напряжение мышц, нормализовать их кровоснабжение и иннервацию, восстановить правильное положение крестца и соседних анатомических образований, увеличить резистентность организма и запустить механизмы самовосстановления.
Надо сказать, что лечение болей копчика требует индивидуального подхода, как и лечение любых остеопатических дисфункций в организме. Остеопатия рассматривает организм, как единое целое, поэтому для лечения данной проблемы порой недостаточно проводить коррекцию поврежденной структуры. Приведем примерную последовательность манипуляций. Необходимо отработать дыхательную и тазовую диафрагмы, уравновесить их. Устранить имеющиеся блоки в суставах тазового кольца, восстановить подвижность (мобильность) органов брюшной полости и малого таза, если таковые нарушения подвижности имеются. Для этого применяются мышечно – энергетические техники, висцеральные, фасциальные, мобилизационные и общие остеопатические техники. Выбор зависит от технической оснащенности остеопата. Таким образом, остеопат восстанавливает нормальное кровоснабжение в брюшной полости и малом тазу. Только после этого остеопат переходит к работе непосредственно с копчиком. Определяется его подвижность, внутрикостное напряжение. После этого выполняется коррекция различными способами. Принципиально используются два подхода: наружный и внутренний (per rectum). После коррекции обязательно устраняются напряжения твердой мозговой оболочки, и проводится кранио-сакральное (затылок-крестец) уравновешивание для повышения витальности организма.
Не стоит забывать о том, что очень важно своевременно обратиться за помощью, а не запускать процесс, осложняя тем самым его течение.
Читайте также:




