После лечения позвоночника стало хуже
Методы лечения болей в спине
Лечение позвоночника может пройти быстро и гладко, но иногда оно влечет за собой новую волну проблем: появляются осложнения.
Мы провели среди читателей нашего сайта опрос и выяснили: мануальная терапия является абсолютным лидером по количеству осложнений при консервативном лечении позвоночника. На осложнения после мануальной терапии пожаловался 21% опрошенных.
11% и 9% жалоб делят между собой соответственно лечебная физкультура и вытяжение. Остеопатия, иглоукалывание, физиотерапия и грязелечение редко оборачиваются дополнительными сложностями.
Почему же такие проверенные и надежные методы борьбы с болями в спине, как вытяжение, ЛФК и мануальная терапия, служат источником проблем?
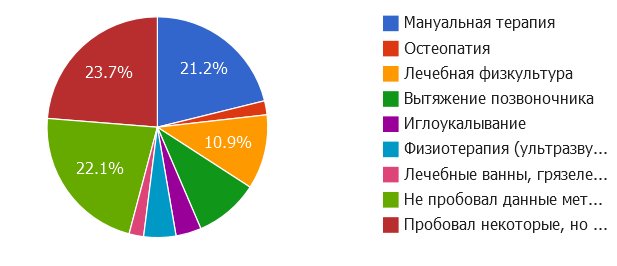
В голосовании приняло участие более 1100 человек.
Мануальная терапия не зря стала лидером по количеству побочных эффектов. Хотя бы потому, что далеко не все врачи, предлагающие полечить спину этим методом, могут похвастать высокой квалификацией.
Ошибки врача в таком случае дорого обходятся пациентам. По числу шарлатанов в профессии мануальную терапию обгоняют только нетрадиционные методы лечения потенции. Как не ошибиться с выбором врача?
За помощью мануального терапевта лучше обращаться если не в государственные учреждения, то хотя бы в крупные институты и центры. Не стесняйтесь наводить справки о лекаре: как давно работает, где обучался и т.д.
Это абсолютно нормальная процедура: вы рискуете и хотите иметь гарантии, что перед вами действительно квалифицированный специалист. Не обращайтесь к терапевтам, которые сулят вам золотые горы.
Ни один метод лечения не дает 100% результатов, возможности мануальной терапии ограничены узкой сферой болезней. Если врач сулит вам исцеление, например, от рассеянного склероза, то перед вами точно шарлатан.
К наиболее распространенным осложнениям мануальной терапии принадлежат следующие проблемы – по мере убывания частоты случаев:
- Усиление боли. После кратковременной передышки боль возрастает. Это связано с тем, что терапевт приложил к вашей и без того больной спине чрезмерную силу, мышцы не расслабились и растянулись
- Мышечный спазм. Является результатом слишком поспешных действий врача. Пациент был взбудоражен, мышцы напряжены; организм не был готов к процедурам. Все приемы мануальной терапии должны проводиться только при полном расслаблении пациента
- Растяжение связок. Причина та же: слишком большое приложение силы, проведение процедур при напряженных мышцах
- Блокады, нестабильность, переломы позвоночника – последствия частых неумелых повторов манипуляций
- Нарушения кровообращения возникают в том случае, если вы утаили от врача патологии или болезни сосудов
Пожилой возраст с большой степенью одряхления. Если подъем по лестнице давно превратился в мучительное испытание, и вы уже забыли, когда в последний раз с легкостью наклонялись, чтобы завязать шнурки, лечиться при помощи мануальной терапии – не лучшая идея.
Острая стадия заболевания , острый период травмы, период обострения хронической болезни. В острой стадии любой болезни вы должны как можно меньше двигаться, накладывать на больное место компрессы и принимать медикаменты.
Воспалительные процессы в организме. Это может быть немного поднявшаяся температура, воспаленный сустав или мышца. Обычно воспаления проявляются как раз в период обострения, но это совсем не обязательно.
Мануальная терапия только усугубит проблему и немало поспособствует распространению воспаления по всему организму.
Аномалии развития позвоночника, костей, черепа . Все схемы мануальной терапии исходят из определенного строения позвоночника. Любое отклонение от нормы грозит свести на нет усилия врача и принести пациенту дополнительные мучения.
Патологии сосудов, перенесенные травмы черепа, наличие системных заболеваний, злокачественных образований, хронических болезней. Вы обязаны проинформировать врача обо всех своих недугах, даже если вам кажется, что они не относятся к делу. При многих хронических заболеваниях мануальная терапия противопоказана категорически, она не рекомендована даже тем, кто страдает гипертонией.
Если врач не проявляет интереса к вашей истории болезни и не задает дополнительных вопросов – это еще один повод усомниться в его квалификации. В идеале не помешает предъявить лекарю медицинскую карту, отражающую состояние вашего здоровья на протяжении десятилетий.
Лечебная физкультура: только не переусердствуйте!
Между тремя названными методиками есть нечто общее: механическое воздействие на позвоночник. В двух случаях его оказывает врач. Занимаясь ЛФК, пациент сам заставляет позвоночник растягиваться.
В процессе меняется расстояние между дисками, происходит приток крови к пораженному участку, так или иначе задействуются мышцы спины, которые удерживают позвонки в определенном положении.
- Прежде чем приступить к процедурам, нужно убедиться, что у вас нет ни одного противопоказания
- Пожилой возраст – не противопоказание, но фактор, повышающий риск возникновения осложнений. Вы можете приступить к лечебной физкультуре и в 70 лет, но делать это надо с особой осторожностью, предусмотренную нагрузку нужно снизить до минимума. Людям старше 67 лет, которые не могут похвастать завидным здоровьем, рискованно лечиться даже массажем
- Никогда не лечитесь по принципу: больше, дальше, сильнее. Лечебная физкультура – не спорт. Вам не нужно добиваться олимпийских результатов, заниматься до потери пульса. Как раз наоборот. Ваша задача – чутко прислушиваться к своему телу, делать не больше упражнений, чем вы ощущаете себя способным сделать. Мышцы в процессе не должны болеть, голова не должна кружиться. Даже если в инструкции написано сделать какое-то упражнение 10 раз – вы не должны слепо следовать инструкции
- Ни мануальная терапия, ни вытяжение, ни ЛФК не должны применяться в острой стадии заболевания – в этом случае побочные эффекты вам гарантированы. Они также категорически запрещены при наличии в организме любых воспалений, в том числе воспалений мышц и суставов
Противопоказания к ЛФК – такие же, как и к мануальной терапии, но с некоторыми добавлениями. Делать упражнения противопоказано тем, у кого наблюдаются любые нарушения кровообращения, сбои в работе сердца, проблемы с сосудами головного мозга, аритмия.
В идеале вы должны заниматься ЛФК под наблюдением врача. Специалист поможет вам подобрать оптимальную нагрузку, проследит за правильностью выполнения упражнений.
Наиболее распространенная причина осложнений после ЛФК – чрезмерный энтузиазм пациента. Люди находят инструкции в интернете и начинают активно упражняться, выполняя упражнения не совсем правильно.
В процессе необходимо чутко следить за своим состоянием. Правило элементарное: упражнения не должны вызывать боли. Нагрузка должна чередоваться с отдыхом. Лучше сделать меньше, чем больше. Каждое упражнение выполняется плавно, без рывков.
Если в процессе выполнения упражнений ЛФК возникла резкая боль – это сигнал к тому, что гимнастику нужно немедленно прекратить. Боль может свидетельствовать о растяжении мышц или связок.
Теоретически порвать мышцы при ЛФК можно, но это происходит редко. Спустя несколько занятий у большинства пациентов возникает тянущая или ноющая боль в спине, кажется, что стало хуже.
Это нормальное явление – перед тем как начнется выздоровление, симптомы могут немного усилиться. Чем эта боль отличается от осложнений? Она не имеет четкой локализации, носит скорее ноющий характер. Об осложнениях свидетельствует резкая или простреливающая боль в спине, появление вдоль позвоночника уплотнений или отеков.
Вытяжение позвоночника подразумевает, что врач к вашей спине приложит длительную или кратковременную тягу. Вы и сами можете сымитировать методику вытяжения, повиснув на турнике.
Под собственным весом тела позвоночник немного вытянется. По этому принципу работают все без исключения методы тракции. Вытяжение широко используют при травмах и переломах, а вот ее эффективность при дегенеративных заболеваниях позвоночника вызывает у специалистов жаркие дискуссии. С этой методикой связано несколько проблем.
Микроразрывы и микротрещины. Вытяжение способствует появлению крошечных мышечных разрывов и трещин. Трещины – предвестники будущей грыжи позвоночника. Лечение при помощи этой методики в будущем рискует обернуться развитием межпозвоночной грыжи.
Вытяжение и мануальная терапия сами по себе не могут дать длительного эффекта, они являются лишь частью комплексного лечения. Хотите вправить позвоночные диски навсегда или избавиться от сутулости? Подберите со специалистом подходящий курс ЛФК. Внешнее механическое воздействие способствует декомпрессии нервов, но не укрепляет ни мышц спины, ни суставов. Кроме того, существует такой фактор, как индивидуальная непереносимость вытяжения. Осложнения после вытяжения вызывают следующие факторы:
- Процедуры проводились при наличии противопоказаний
- Процедуры проводились при отсутствии показаний к процедуре (остеохондроз сам по себе не является непременным показанием к вытяжению)
- Неправильный выбор нагрузки
- Нарушение больным режима процедуры
- Нарушение охранительного режима после завершения процедур
Вывод напрашивается сам собой: чтобы избежать осложнений, нужно четко следовать указаниям врача. В противном случае для вас станет актуальным список осложнений, который мы приводили для мануальной терапии.
Что делать пациентам, которые уже пострадали от мануальной терапии или других методов лечения позвоночника? Для начала – не повторять болезненный опыт.
Если мануальная терапия или ЛФК дали осложнения, значит, в будущем придется сменить терапевта или комплекс лечебных упражнений.
В большинстве случаев речь идет о вспышках боли, мышечных спазмах или микротравмах мышц . При острых болях и растяжениях активные действия противопоказаны.
Вам необходимо отлежаться, принять болеутоляющее средство, сделать холодный компресс. И как можно скорее обратиться к лечащему врачу (например, невропатологу, хирургу или травматологу).
Возможно, вам придется сделать рентгеновские снимки или сдать другие анализы – это остается на усмотрение специалиста. Не нужно настойчиво повторять те процедуры, которые привели к осложнениям.
Это не означает, что в будущем вам априори противопоказана мануальная терапия или лечебная физкультура . Но необходимо изменить подход к лечению: в первую очередь – устранить сами осложнения.
Избегайте чрезмерных физических нагрузок и нервных потрясений. Постарайтесь успокоиться и настроиться на выздоровление. Стресс, подавленность, депрессия – весомые факторы, способствующие появлению осложнений и побочных эффектов.
![]()
![]()
![]()

![]()
@Владимир Воротынцев, при ходьбе ноет спина.
Как будто позвонки не подвижные а я при ходьбе пытаюсь их сделать подвижными, а они сопротивляются.Чувство наклонюсь и заболит сильнее.
Именно когда переваливаюсь с правой ноги на левую и наоборот.
Назад наклон с болью. Вперед наклон нормально.
До полу вперед достаю ладонями свободно.
При скручивании боли нет. Только при ходьбе и наклон назад боль.
![]()
![]()
![]()
![]()
![]()
![]()
@Доктор Ступин, я скинул все заключения и фото и рецепт чем лечили.
И хотел бы своим не профессиональным умом понять можно ли сделать так что бы я мог свободно играть со своими детьми. Что бы по дому делать дела и через мин 30 не вспоминать что у меня в спину дало.
Как я понимаю. Занимался всю школу дома гирей в 32 кг без ремня. И в 11 классе спал без подушки и бросил заниматься всем. Потом как то прошло.
Но гимнастикой не переставал заниматься. Но вот время от времени напоминало конечно. Но не так как сейчас.
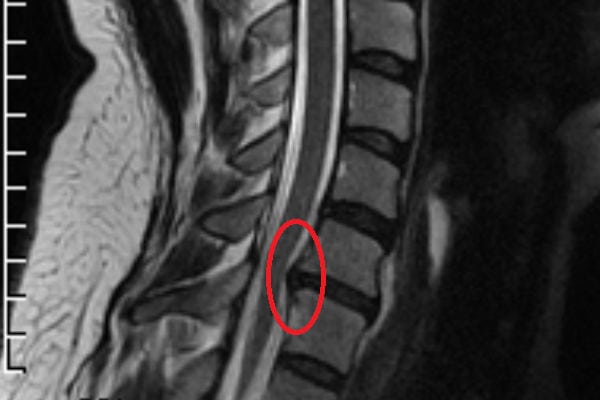
Как вот на фото показан боковой снимок. У меня ладонь свободно ходит за поясницей когда спиной к стене встану.
Из за тяжестей в детстве гиря. Видимо в области поясницы позвонки по выворачивало что корчик не вверх а дугой сильной в районе поясницы.
Ну или диски так со сторони наружней сжались, а с внутренней свободны. Вот и получается в перед гаклоняюсь позвонки в порядке. А назад. Диск и так сжат и в боль уже переходит
Вот так я понимаю ситуацию.
Я хочу сново стать гибким, легким в движении.
Только боюсь можно мне например какими то растяжками заниматься что бы увеличивать постепенно гибкость спины.
Рост мой 163 вес 64.
Фигура 100х82х90
Но играя с детьми понимаю что я не могу в 35 каких то лет сделать обычный кувырок не то что что нибудь серьезный прогиб.
Например я лежу на животе локти в пол уперты и пишу в телефон сейчас и в пояснице такой дискомфорт и как чуть чуть щипит что ли и как будь то там какая то кость не дает свободному изгибу срины назад.
![]()
![]()
А что в анализах? Соэ не ускорено?
Давайте так. Что в спине происходит, понимаете?
![]()
![]()
А что в анализах? Соэ не ускорено?
Давайте так. Что в спине происходит, понимаете?
Кровь сдавал. Но вот мне не сказали. У них там все электронные формы. У меня только эти бумаги на руках.
И я ориентируюсь только на поставленный диагноз. Который я скинул в фото вопроса.
А так. Что происходит?
Ну. Я чувствую ограничение. Боль ходить и двигаться не мешает но она сильная. Спортсмены же всегда так. Болит ну пройдет.
Назад прогнусь свободно но с болью в конце.
Чувствую что нужно какое то расслабление позвоночника.
Кажется какой то кожух затянули вокруг поясници и она мне не дает двигаться легко. Или брать ребенка на руки.
Вообщем. Как будь то где то нет нет защемляет. Но перед лечением у меня очень било в правую ягодицу и по всей длинне ноги с зади и по внутреннему бедру как будь то за шнур тянут и нога отнимается но после лечения это прошло. Я только из за ягодицы и боли в ноге обратился в поликлинику.
Делаю хатха йогу скручивание и ногу за ногу. Потом вообще легко спине.
Это как сесть на стул и левую пятку положить на правое бедро и в перед наклониться и тянуться в перед
![]()
![]()
![]()
Уж больно вы много описываете про ограничение подвижности в позвоночнике. Будете сдавать анализы, посмотрите обязательно!
Тут важно само понимание процесса. Там явно снижена высота и значит диск значительно уменьшен, "высох", а значит и двигаться он не нужен.
То есть в пораженном месте подвижность уменьшилась, а в здоровых, увеличилось. Так и делать, до боли, чуть на боль, но не через боль.
Мышцам и здоровым позвонкам
Грыжа так и болит.
Это в основном на ягодичные мышцы, все хорошо.
И вот прочитайте:
Давайте разберемся в конструкции вашего позвоночника
1. Функциональной (в смысле работающей, подвижной) единицей позвоночника, является Позвоночный Двигательный Сегмент (ПДС), состоящий из двух позвонков (кости), межпозвонкового диска (хрящ), связок и мышц их удерживающих и их двигающих.
2. ПДС - это первично напряженная структура. Т.е. всё, что внутри (диск)-раздвигает позвонки, а всё, что снаружи - стягивает (связки и мышцы) позвонки, чтобы они не развалились.
3. Межпозвонковый диск устроен как подушка двигателя в BMW. Подушка этой современной машины – резино - маслянная, внутри несжимаемое масло, а снаружи плотная резина, чтобы масло не утекло. Но организм полностью мы не научились повторять. Масло в подушку нельзя добавить, а пульпозное ядро диска (оно-то и есть жидкое), получает постоянную подпитку, но не через сосуды-трубочки (они будут пережаты подвижным и мягким хрящом), а диффузно через прилегающие к диску поверхности позвонков (их называют замыкательными пластинками).
Диффузия определяется осмотическим давлением пульпозного ядра. Чем выше осмотическое давление, тем больше жидкости тянет на себя ядро, тем больше его стремление к округлой форме шарика. Шарика по своим размерам превышающего высоту хряща его удерживающего. Этот хрящ, вторая часть межпозвонкого диска, его задача удержание "шарика" пульпозного ядра от вытекания в стороны и направление увеличения размеров шарика вверх и вниз, по оси позвоночника.
Именно поэтому проснувшись утром, мы на 2-3 см выше, чем вечером. Именно поэтому вопрос не в том, что бы вырасти на 2см. к утру, а что бы осталось к вечеру. Пульпозное ядро, неотягощённое нашим весом набирается жидкости и раздвигает позвонки на ту высоту (степень свободы), которую дают связки и мышцы, именно под давлением нашего веса и того веса, что мы берём на себя дополнительно в течение дня, пульпозное ядро теряет жидкость, и мы становимся ниже ростом. Именно поэтому с возрастом, когда пульпозное ядро теряет свою способность набирать жидкость (или вернее ему перестают давать жидкость), мы уменьшаемся на 5-12 см роста. У нас 22 диска с высотой от 0,5 см до 1 см, в норме. Отнимите от каждого по половинке, вот и получите те самые 10 см, на которые мы стали или станем меньше.
4. Почему пульпозное ядро не дополучает жидкости.
Ходим, сидим, прыгаем, таскаем, да просто с гравитацией боремся и делаем ещё многое, что создает нагрузки на опорные площадки, а они, для того чтобы пропускать жидкость, сделаны из пенобетона. Отвечая на наши требования по увеличенным нагрузкам, организм уплотняет опорные поверхности (замыкательные пластинки), до уровня бетона (железнит-из стройотрядовской практики). Это всё формирование остеохондроза.
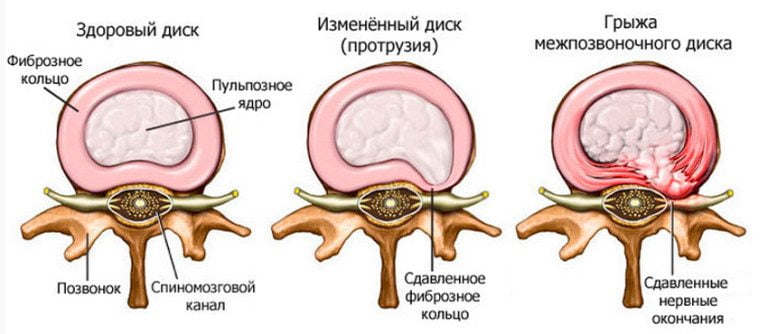
5. Не получая жидкостной подкормки, жидкое пульпозное ядро уменьшается (усыхает), прежде всего по вертикальной оси, т.к. именно по ней гравитация действует и нагрузка перераспределяется с несжимаемо пульпозного ядра, на сжимаемое хрящевое фиброзное кольцо. Именно оно вначале выпячивается (протрузия), а потом и лопается с выдавливанием остатков пульпозного ядра (пролапс).
Кстати, если при хорошем состоянии пульпозного ядра прыгнуть с дерева, да и на твёрдое, да и не согнуть колени, то ядро проломит опорную поверхность и сформирует Грыжу Шморя, или опять же разорвёт фиброзное кольцо и сформирует пролапс, даже при отсутствии значительного остеохондроза.
6. Организм предусмотрел возможность естественного (возрастного) ухудшения питания межпозвонкового диска, сделал его размером 10 мм. А межпозвонковое отверстие 15 мм, а нерв из него выходящий 3 мм.
Таким образом, если даже полностью высохнет ядро, и хрящ уплощиться до 0, что не возможно, то в межпозвонковом отверстии останется свободными 5мм в которых будет вольготно 3-х мм нерву. В этом особенность естественного высыхания, ядро и диск усыхает как бы в себя (ядро быстрее диска).
А при неестественном (что гораздо чаще) возникает несоответствие, ядро ещё упругое и есть ещё чему выдавливаться, а кольцо уже ослаблено перегрузками. И при выдавливании грыжи, она то и заполняет те мм, что определяют свободу нерва. Тут вступает в действие индивидуальность, у кого и сколько мм межпозвонковое отверстие, у кого и сколько мм осталось от диска, куда направилась грыжа (есть места поуже и посвободнее). Именно поэтому решающим при определении необходимости операции, является не размер грыжи, а состояние пациента. Но, всё же, предел допуска существует, при размерах 6-8 мм грыжа почти всегда достаёт до нерва, и приходиться задумываться об операции.
7. Размер грыжи это не только остатки диска и пульпозного ядра, как правило, это и реакция на процесс в виде воспаления, воспаление это всегда отёк. Поэтому в острой фазе основную часть грыжи составляет отёк, поэтому так часто помогают противовоспалительные средства, поэтому первым делом их и назначают в поликлинике, поэтому при уходе воспаления и отёка размеры грыжи быстро уменьшаются, но не до ноля, а с прибавлением 1-2 мм при каждом новом обострении (хотя можно и сразу много выдавить).
8. Так как диск уменьшился и каждое движение вызывает боль, то мышцы вокруг ПДС сокращаются и не дают двигаться позвонкам, формируя защитный блок. А если он защитный, то делать мануальную терапию и устранять его нельзя, хуже станет.
9. После устранения воспаления (1-2 недели), для того чтобы ПДС не двигались всегда, на месте разрыва идет первичный процесс фиброзирования (формируется шрам), в сроки до 1 года. Так как нагрузки высоки, наш разумный организм уплотняет место повреждения ещё больше - склерозирует, в сроки 1-5 лет, а потом и кальцифицирует (костенеет), 5-10 лет.
ИТАК, делаем выводы:
Между позвонками лежат хрящевые диски, которые как подушка двигателя в машине раздвигает позвонки, обеспечивает связь позвонков и амортизацию.
Вот эти хрящи полопались, и позвонки сели друг на друга (как двигатель на раму).
Можно ли ездить на такой машине. Конечно можно, но только надо учитывать эту особенность и не газовать сильно, не тормозить резко, плавно проходить повороты. И тогда на этой машине можно ездить, и ездить, и ездить…
Как правильно самому эксплуатировать машину, подробно написано в различных методических руководствах, но кое-что придется делать и у мастера.
Старайтесь пару раз в год приезжать на тех обслуживание и лучше не тогда, когда машина встала, а тогда, когда необходима профилактика. 3-4 раза в год по 1-3 раза.
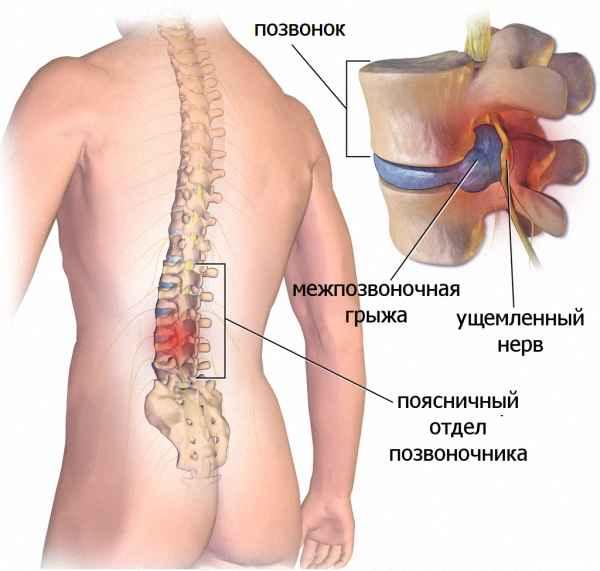
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
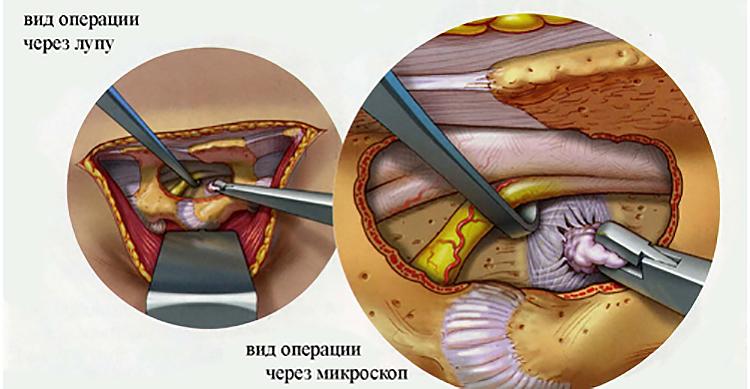
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.
Читайте также:


