Подвздошно поясничная связка воспаление

Крестцово-подвздошный сустав является важней анатомической частью опорно-двигательного аппарата человеческого тела. С его помощью происходит крепление тазовых подвздошных костей к позвоночному столбу. В нижней латеральной части подвздошной кости располагается вертлужная впадина, которая является структурной частью тазобедренного сустава. С его помощью к тазу и позвоночнику происходит крепление нижних конечностей.
Теперь понятно, что боль в крестцово-подвздошном суставе может быть спровоцирована как патологиями пояснично-крестцового отдела позвоночника, так и тазобедренного сустава. Довольно часто у беременных крестцово-подвздошный сустав болит на фоне развития симфизита или расхождения тазовых костей на фоне гормональной перестройки и размягчения хрящевой ткани.
Любое заболевание, которое затрагивает крестцово-подвздошный сустав, может потенциально привести к инвалидности и утрате способности самостоятельно передвигаться в пространстве. На это сочленение костей ложится серьезная физическая и амортизационная нагрузка. Оно часто подвергается разрушению в довольно молодом возрасте.
Если у вас крестцово-подвздошный сустав болит и симптомы заболевания еще не сильно выражены, поторопитесь обратиться за медицинской помощью. Дело в том, что ответить на вопрос о том, почему болит крестцово-подвздошный сустав, сможет только опытный врач после проведения диагностических обследований. Необходимо сделать как минимум несколько рентгенографических снимков для того, чтобы определить состояние крестцово-подвздошного сустава и исключить патологии тазобедренного сочленения костей, копчика, крестца и поясничного отдела позвоночника. Также может потребоваться консультация уролога, гинеколога, терапевта для исключения патологий внутренних органов. Иногда при дегенерации мышц тазового дня разрушение крестцово-подвздошного сустава провоцируется опущением внутренних органов. Также заболевания могут быть спровоцированы растущими опухолями, инфекционными воспалительными процессами и т.д.
В статье можно ознакомиться с анатомией этого сустава и местом его расположения. Также рассказано про возможные заболевания и способы их лечения. Если у вас присутствуют клинические симптомы разрушения крестцово-подвздошного сустава, то рекомендуем как можно быстрее посетить врача вертебролога или ортопеда. Эти специалисты смогут поставить точный диагноз и разработать эффективный план лечения. Не рекомендуем заниматься самостоятельно диагностикой и лечением. Без специальных обследований отличить дегенеративные дистрофические изменения в крестцово-подвздошном суставе от остеохондроза пояснично-крестцового отдела позвоночника вы не сможете. А методы лечения у этих патологий могут различаться.
Анатомия крестцово-подвздошного сустава
Сначала ответим на вопрос о том, где находится крестцово-подвздошный сустав в опорно-двигательном аппарате человека. Из названия этого сочленения костей становится понятно, что в суставную капсулу входят поверхности крестца и подвздошной кости. Соответственно располагается этот сустав между латеральными поверхностями крестца и подвздошными костями тазового кольца.
Крепление подвздошных костей происходит с помощью амфиартроза или тугого сочленения. Сустав парный симметричный – располагается с обоих сторон крестцовой кости.
Анатомия крестцово-подвздошного сустава:
- в него входят ушковидные поверхности подвздошных костей и плоские латеральные стороны крестца;
- все суставные поверхности покрыты волокнистым плотным хрящом, защищающим их от растрескивания, истирания и разрушения;
- суставная капсула плотная, практически не растяжимая, внутри неё находится ограниченное количество синовиальной жидкости;
- поддержку оказывают межкостные крестцово-подвздошные связки;
- стабильность сустава обеспечивается мышечным аппаратом;
- за его кровоснабжение отвечают ответвления поясничных и подвздошно-поясничных артерий и одноименных вен;
- иннервация тканей осуществляется за счет ответвлений, исходящих из пояснично-крестцового нервного сплетения.
Анатомически крестцов-подвздошный сустав относится к самым прочным сочленениям костей в организме человека. Отвечает за крепление тазового кольца и нижних конечностей, оказывает помощь в равномерном распределении амортизационной нагрузки, возникающей во время ходьбы, бега и прыжков человека.
Артроз – дегенеративные дистрофические изменения
Артроз крестцово-подвздошных суставов – это заболевание, которым страдают люди в возрасте старше 40-ка лет. Исключение составляют женщины, перенесшие неудачную или осложненную симфизитом беременность. У них заболевания крестцово-подвздошных суставов могут начать развиваться примерно в возрасте 25 – 30 лет. Обычно в течение нескольких лет заболевание протекает без выраженной симптоматики.
Клиническая картина дистрофических изменений крестцово-подвздошных суставов развивается впервые после тяжелой физической нагрузки. Напрмиер, после уборки урожая картофель на даче начинает резко болеть нижняя часть спины. Появляется выраженная мышечная слабость в ногах. При осуществлении движений боль усиливается и появляется хруст.
Дегенеративные изменения крестцово-подвздошных суставов затрагивают в основном хрящевую ткань, которой покрыты суставные поверхности хряща и подвздошных костей. На фоне снижения кровотока и лимфотока начинается обезвоживание гиалиновых хрящей. Они утрачивают свою эластичность и начинают постепенно разрушаться. По мере того, как хрящевая защитная ткань оголяет костные поверхности, они начинают травмироваться друг об друга при движениях.
При отсутствии современного лечения пациента ожидает полное сращение между собой подвздошных и крестцовой костей. Это приведет к жёсткой контрактуре, нарушающей процесс передачи амортизационного импульса от нижних конечностей на межпозвоночные диски поясничного отдела позвоночника. Поэтому они быстро разрушаются и формируется грыжа.
Сакроилеит – воспаление крестцово-подвздошного сустава
Воспаление крестцово-подвздошного сустава может быть инфекционным или асептическим. Проникновение патогенной микрофлоры может произойти следующим путем:
- при распространении из расположенных в брюшной полости или малом тазе очагов инфицирования (у женщин это может быть аднексит, у мужчин – простатит, у представителей обоих полов – цистит, пиелонефрит, колит, дизентерия, сальмонеллез и т.д.);
- распространение с током кров и лимфы – инфекция может быть занесена даже из кариозной полости зуба, воспаленного подчелюстного лимфатического узла, среднего уха и т.д.;
- образовании раневой поверхности в области подвздошно-крестцового сустава (ссадина, проникающее огнестрельное или ножевое ранение, разрыв, открытый тип перелома и т.д.);
- послеоперационное осложнение в случае нарушения правил асептики и антисептики при проведении хирургического вмешательства на пояснично-крестцовом отделе позвоночника;
- проведение пункции или спинальной анестезии с нарушением правил асептики и антисептики.
Сакроилеит крестцово-подвздошного сустава развивается остро. Симптомы воспаления подвздошно-крестцовый сустава:
- острая боль сбоку от крестца;
- повышение температуры тела и общая слабость, снижение работоспособности;
- покраснение кожных покровов в области поражения;
- болезненная пальпация и ощущение флюктуации при надавливании на область пораженного сустава;
- слабость в ноге на стороне поражения.
Все симптомы могут самостоятельно пройти в течение 7-10 дней. Особенно если это асептическая не гнойная форма артрита. Но это не означает полного выздоровления. Вероятнее всего сакроилеит перешел в фазу хронического рецидивирующего течения. Заболевание будет медленно прогрессировать и приведет к разрушению хрящевого защитного слоя. Затем начнет развиваться деформирующий остеоартроз крестцово-подвздошного сустава. Поэтому очень важно при развитии воспаления обращаться за медицинской помощью. Таким образом можно избежать серьезных проблем со здоровьем в будущем.
Симптомы дисфункции крестцово-подвздошного сустава
Дисфункция крестцово-подвздошного сустава возникает как по причине дегенеративных дистрофических изменений, так и в результате травматического воздействия. В процессе проведения дифференциальной диагностики врач также должен исключить вероятность некротического распада тканей и опухолевые процессы, в том числе метастазирование онкологических новообразований, расположенных в других отделах человеческого тела.
Клинические симптомы дисфункции крестцово-подвздошного сустава:
При осмотре видно, что на стороне пораженного сустава напряжены мышцы. При длительном течении заболевания возможно сколиотическое искривление позвоночного столба в поясничном отделе с компенсаторной целью.
Для подтверждения диагноза необходимо сделать рентгенографический снимок пояснично-крестцового отдела позвоночника и пораженного крестцово-подвздошного сустава. При затруднении с постановкой точного диагноза врач может порекомендовать провести МРТ обследование.
Как лечить крестцово-подвздошный сустав
Если крестцово-подвздошный сустав болит, то перед тем, как лечить его, нужно сначала поставить точный диагноз. Нужно определить состояние костной и хрящевой ткани, исключить вероятность гнойного расплавления. Если есть подозрение на инфекционный воспалительный процесс, то для лечения назначается курс антибиотиков широкого спектра действия. Не лишним будет сделать пункцию суставной полости и по результатам бактериологического исследования полученной синовиальной жидкости уже производить подбор антибактериального препарата.
С целью обезболивания можно кратковременно использовать нестероидные противовоспалительные препараты и миорелаксанты. Но они дают очень слабый эффект при подобном заболевании. Чаще всего для обезболивания артроза крестцово-подвздошного сустава официальная медицина предлагает внутрисуставное введение кортикостероидов и анестетиков. Такой блокады хватает примерно на месяц. Затем нужно повторять внутрисуставную инъекцию.
Применение хондропротекторов при данном заболевании даже при внутрисуставном введении в большинстве случаев совершенно бесполезно. Не стоит тратить свои деньги и на покупку витаминных, сосудорасширяющих препаратов. Они практически не проникают в данный сустав и не оказывают абсолютно никакого лечебного эффекта.
Возможно альтернативное лечение крестцово-подвздошного сустава с помощью методов мануальной терапии. Напрмиер, акупунктура (воздействие на биологически активные точки на теле человека) позволяет быстро и безопасно купировать болевой синдром и запустить процесс регенерации тканей за счет использования скрытых резервов организма. А лечебная гимнастики и кинезиотерапия запускают процесс восстановления физиологического строения крестцово-подвздошного сустава. Также можно использовать массаж, остеопатию, электромиостимуляцию, физиопроцедуры, лазерное воздействие и многое другое.
Перед тем, как лечить крестцово-подвздошный сустав, изучайте альтернативные возможности. В официальной медицине на сегодняшний день отсутствуют фармаколочгеиские средства, которые могли бы вернуть здоровье при артрозе крестцово-подвздошного сустава.
Имеются противопоказания, необходима консультация специалиста.
Синдром крестцово-подвздошного сочленения (аббревиатура: СКПС) – собирательный термин для обозначения патологических симптомов в области нижней части позвоночника. В статье мы разберем крестцово-подвздошное сочленение – воспаление, симптомы и лечение.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) СКПС обозначается кодом S33.
Описание
Подвздошный сустав соединяет нижний позвоночник (крестец) и таз. Он лишь слегка подвижный и закреплен сильной связкой, поэтому не может быть активно перемещен. Врачи называют такое соединение амфиартрозом.
Дегенеративные изменения в КПС распространены с возрастом, но обычно не вызывают боли. Пациенты с СКПС в основном страдают от выраженной боли, возникающей при резких поворотах или неправильных движениях. Даже во время ходьбы, после длительного физического напряжения или долгого сидения в определенном положении пациенты могут испытывать дискомфортные симптомы.
Блокада КПС вызывает боль на пораженной стороне, которая может отдавать в нижнюю часть спины к ягодицам и заднее бедро. Эти боли похожи на дискомфорт, который возникает при грыже или при артрите илеосакральных сочленений. Врач учтет это при постановке диагноза.
Некоторые пациенты сообщают о боли в нижней части живота и паху, вызванной напряжением в поясничной подвздошной мышце.
СКПС часто возникает из-за плохой осанки, тяжелой атлетики или избыточной массы тела. Эти вызванные воспалительные реакции провоцируют боль и передают эту информацию через болевые рецепторы (ноцицепторы) через спинной мозг в головной мозг. Болевые рецепторы крестцово-подвздошного сустава очень активны при синдроме КПС.
В случае анкилозирующего спондилита возникает хроническое воспалительное заболевание позвоночника и таза. На последней стадии появляются процессы ремоделирования спинного мозга и другие воспаления, которые приводят к хроническому болевому синдрому.

Спондилит
Из-за гормональных изменений во время беременности связки ослабляются и могут вызывать синдром КПС. Поскольку связочный аппарат теряет стабильность, а КПС менее устойчиво к давлению, мышцы спины перенапрягаются.
Другие причины СКПС могут включать инфекции, грыжи, сломанные кости, расстройства бедра, а также психический стресс. Важно провести правильную дифференциальную диагностику, чтобы назначить подходящее лечение пациенту. От правильной терапии зависит прогноз заболевания пострадавшего человека.
Диагностика расстройства
Общий анализ крови, как правило, не требуется для диагностики заболевания. Если возникает хроническая боль в пояснице в возрасте до 45 лет, врач может взять кровь, чтобы исключить признаки спондилита в лаборатории.
В дополнение к рентгенологическому обследованию компьютерная томография (КТ) может выявлять возможные переломы позвонков или дислокации.
Врач должен правильно дифференцировать СКПС от других заболеваний со схожей клинической картиной. К ним относятся:
- опухоли (например, рак позвоночника);
- переломы или прогиб костей;
- инфекции;
- грыжа межпозвоночного диска;
- анкилозирующий спондилоартрит;
- болезни бедра (например, артроз тазобедренного сустава).

Грыжа
Тактика лечения
Многие спрашивают: чем обычно лечат СКПС? Физическая активность является важным аспектом лечения СКПС. Пациенту рекомендовано вести активный образ жизни при боли в подвздошно-крестцовом сочленении. Сопровождающее физиотерапевтическое лечение с помощью специальных упражнений помогает устранить симптомы расстройства.
Во время инфильтрационной терапии врач вводит локальные анестезирующие средства (местные анестетики) в место возникновения боли. Местноанестезирующие средства вводятся либо в связки КПС, либо непосредственно в суставное пространство.
В дополнение к локальным анестетикам врач также вводит противовоспалительные и обезболивающие глюкокортикоиды (кортизон).
Специально подготовленные врачи или физиотерапевты могут восстановить подвижность пациента с помощью ЛФК. Используются два разных метода:
- тщательное растяжение, улучшающее подвижность пораженного сустава;
- мануальная терапия.
Обезболивающие препараты (ибупрофен или диклофенак) относятся к так называемым нестероидным противовоспалительным препаратам (НПВП) и часто не очень эффективны при синдроме КПС.

Диклофенак
Если отсутствуют абсолютные противопоказания, врачи назначают диклофенак или ибупрофен для кратковременного снижения острой боли. Категорически запрещено принимать НПВП без консультации врача больше недели. При длительном применении лекарственного средства могут возникать серьезные побочные эффекты, например желудочно-кишечное кровотечение.
Другие консервативные меры лечения компенсируют неправильную нагрузку на таз. Врач рекомендует пациенту приобрести специальные стельки для обуви или наколенники. Кроме того, могут использоваться различные индивидуальные корсеты, которые улучшают подвижность конечностей пациента. Многие анальгетические препараты можно вводить непосредственно в сустав в течение определенного времени, пока полностью не исчезнут симптомы болезни. Другой мерой является радиочастотная терапия. В большинстве случаев эта терапия не покрывается государственными фондами медицинского страхования.
Если консервативных мер недостаточно для облегчения боли при КПС, можно принять оперативные меры. Обычно врачи не знают, как долго пациенту нужно лечиться, чтобы достигнуть значимых результатов.
Профилактика
Важнейшей профилактической мерой является увеличение количества еженедельной физической нагрузки и поддержание оптимальной массы тела. Крайне важно, чтобы любое существующее напряжение в области тазобедренного сустава, колена или щиколотки компенсировалось. При сидячих занятиях важно делать короткие перерывы. Можно выполнять определенные упражнения, чтобы улучшить подвижность таза.
Совет! Если возникают выраженные проявления болезни (симптоматика острого сакрального воспаления), важно срочно обратиться к врачу. В острый период (выраженные болевые ощущения справа или слева) нужно принимать анальгетические лечебные препараты. В зависимости от степени воспаления и результатов рентгена, врач назначит соответствующее противовоспалительное лечение. Не рекомендуется заниматься самолечением непроверенными лекарственными методами, поскольку они могут вызывать непредсказуемые эффекты.
Какой диагноз первым приходит к вам в голову, когда ваш клиент жалуется на типичные симптомы защемления седалищного нерва – межпозвоночная грыжа, остеоартроз фасеточных суставов, сакроилеит или синдром грушевидной мышцы?
Действительно, любое из этих заболеваний может быть причиной защемления нервов и, как следствие, вызывать корешковую невралгию бедра и ноги. Однако в этой статье мы коснемся недооценённой роли антагонистов седалищного нерва – подвздошно-поясничных связок (Рис.1).
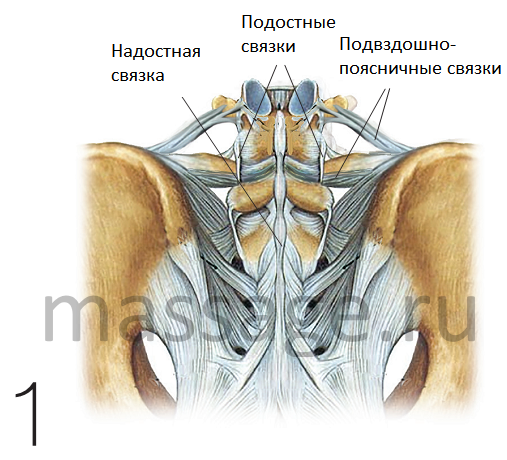
Основная роль подвздошно-поясничных связок – предотвращение чрезмерного наклона поясницы в сторону. Однако будучи травмированными, эти сухожилия также оказывают непрямое воздействие на седалищный нерв, способствуя его защемлению. Обратите внимание на то, как подвздошно-поясничные связки переплетаются с межостистыми связками и надостными связками, предотвращая выдвижение вперёд пятого поясничного позвонка, расположенного в области крестца. Благодаря этим стабилизаторам уменьшается давление на межпозвоночные диски и обеспечивается нормальное функционирование фасеточных суставов.
При травме, полученной, например, при подъеме тяжестей с пола, подвздошно-поясничные связки повреждаются, что в свою очередь вызывает травмы расположенных в непосредственной близости межостистых и надостных связок. При ослаблении этих сухожилий в результате травмы теряется их способность к удержанию пятого поясничного позвонка в нормальном положении. Последующее выдвижение этого позвонка вперёд сужает межпозвоночный канал и приводит к дегенеративному защемлению седалищного нерва. Без должного лечения может произойти разрыв внешнего слоя межпозвоночного диска, возникают трещины фиброзного кольца, приводящие к протрузии, а также вероятно воспаление седалищного нерва.

Корректирующие упражнения, такие как планка, укрепляют подвздошно-поясничные связки и окружающие их мышцы. Кроме того, считается, что быстрые скребущие движения умеренной интенсивности при массаже поясничной области также способствуют уменьшению полиферации фибробластов (Рис.2).
В особо тяжелых случаях скольжение четвертого или пятого поясничного позвонка может привести к спондилолистезу, или смещению позвонка с разрушением хрящевой ткани, вследствие чего седалищный нерв защемляется с двух сторон (Рис.3).

Запомните – если у клиента наблюдается поясничный лордоз и боль с обеих сторон бедра или ноги, любые манипуляции следует проводить, попросив клиента лечь лицом вниз на массажный стол и применяя умеренное давление на поясницу по направлению строго вертикально вниз, дабы не допустить случайных повреждений позвонков. Чтобы не навредить клиенту, в таких случаях лучше всего попросить его посетить ортопеда перед курсом массажа.
ПЕРЕНАПРЯЖЕНИЕ ПЕРЕДНЕЙ ЧАСТИ ПОДВЗДОШНО-ПОЯСНИЧНЫХ СВЯЗОК


Нарушения нервной проводимости может привести к тому, что вследствие продолжительной компрессии аксонов нервных окончаний одной мышцы подвергается повышенному риску травмы из-за снижения чувствительности другая соседняя мышца, например, грушевидная. Мозг может пытаться стабилизировать пояснично-крестцовый сустав, вызвав множественный мышечный спазм – вот почему нет смысла пытаться избавиться от спазма в стабилизаторах позвоночника напрямую, не обращаясь к корню проблемы – проблемам с тазом.

Стабильное положение таза, обеспечиваемое сбалансированно развитыми верхними и нижними квадрантами ягодиц, уменьшает вероятность защемления седалищного нерва. При лечении защемления седалищного нерва
массажист не должен упустить из виду ни одно сухожилие таза и ни единую мышцу. Боль при защемлении седалищного нерва вызвана одновременно компрессией и воспалением нерва, следовательно, лечение должно быть направлено как на снятие воспаления, так и на уменьшение компрессионного давления на нерв. Миофасциальные техники, применяемые при лечении заболеваний седалищного нерва, включают в себя мобилизацию и растяжку, что помогает мозгу человека самостоятельно восстановить нормальную нервную проводимость в данной области.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Воспаление подвздошно-поясничной мышцы – это распространенное заболевание среди лиц, занятых тяжелым физическим трудом. Илеопсоит может сопровождаться сильными болями в области поясницы, ограничивать подвижность туловища в части наклонов в разные стороны, затруднять передвижение и т.д. Заболевание начинается остро с появления боли. Затем происходит спазмирование воспаленной мышцы. Она пальпируется, болезненная и напряженная на ощупь.
Синдром подвздошно-поясничной мышцы отличается хроническим рецидивирующим течением. Если воспаление возникло один раз, то оно повторяется снова и снова при воздействии неблагоприятных факторов внешней среды. Например, при переохлаждении или перегреве тела, подъеме тяжести или чрезмерной физической нагрузке возникает ощущение резкого спазма в области подвздошно-поясничной области.
Распространение болевых ощущений в область паха и по гребню подвздошной кости позволяет отличить это заболевание от остеохондроза, протрузии и грыжи диска. Неприятные ощущения усиливаются значительно во время ходьбы. У части пациентов наблюдается иррадиация боли в область коленного сустава и бедро при попытке отведения ноги в сторону.
В остром периоде воспаление подвздошно-поясничной мышцы дает выраженные симптомы общей интоксикации. У человека снижается работоспособность, может подняться до субфебрильных цифр температура тела, появляется ломота в других мышцах, озноб по всему телу, слабость, повышенное потоотделение и т.д.
Этиологически так обусловлено, что развивается илеопсоит чаще с правой стороны. Это связано с тем, что при движении на данную мышцу приходится гораздо большая нагрузка, чем на левую. У левшей воспаляется чаще левая подвздошно-поясничная мышца. Диагностировать данное заболевание очень сложно в связи с тем, что мышца располагается очень близко к позвоночнику и поясничному нервному сплетению. Поэтому при первичном обращении пациента врач часто ставит ошибочный диагноз плексита или остеохондроза. Назначаемое противовоспалительное лечение действительно помогает избавиться от острых клинических симптомов. Однако именно таким образом воспаление подвздошно-поясничной мышцы быстро переходит в хроническое течение с постоянно рецидивирующим течением.
Анатомия и функции подвздошно-поясничной мышцы бедра и таза
Анатомия подвздошно-поясничной мышцы сложная – она формируется пучками трех других мышц. Это большая поясничная, малая поясничная и подвздошная. В дистальных отделах эти мускулы расщепляются на пучки, которые соединяясь между собой, образуют новую мышцу.
Подвздошно-поясничная мышца бедра относится к внутренней мускулатуре таза. Она располагается близко к позвоночному столбу и частично участвует в диффузном питании хрящевой ткани межпозвоночных дисков. При значительной физической нагрузке может подвергаться растяжению и образованию в её толще гематомы. Скопление капиллярной крови становится причиной асептического воспаления. При распространении по организму инфекции гематогенным или лимфогенным путём, воспаление может перейти в гнойное расплавление мышечной ткани с образованием очага абсцесса.
Анатомически подвздошно-поясничная мышца таза при выходе из мышечной лакуны направляется к тазобедренному суставу, огибает его и крепится с помощью сухожилия в передней проекции вертела бедренной кости. Этим обусловлено участие подвздошно-поясничной мышцы в процессе отведения и приведения ноги. По этой причине при воспалении у пациента возникает сильная боль в области тазобедренного сустава при ходьбе, попытках сесть или наклонах туловища в разные стороны.
Основные функции подвздошно-поясничной мышцы – это сгибание ноги в проекции тазобедренного сустава. Также отвечает за супинацию бедра. При зафиксированном положении нижней конечности участвует в сгибании позвоночного столба в поясничном отделе.
Виды повреждений подвздошно-поясничной мышцы
Повреждение подвздошно-поясничной мышцы может возникать при травме, воспалении, нарушении кровоснабжения и иннервации, инфицировании. Часто воспаление возникает в качестве реакции на раздражение остеофитами, образующимися на телах позвонков и разделяющих их межпозвоночных дисках. При растяжении сухожильного и связочного аппарата подвздошно-поясничная мышца может подвергаться компрессии за счет образования плотного отека окружающих её тканей. Сама подвздошно-поясничная мышца может подвергаться растяжению и даже разрыву при чрезмерной амплитуде подвижности в боковой проекции в тазобедренном суставе. Поэтому следует очень осторожно подходить к занятиям физкультурой и художественной гимнастикой в части того, чтобы научиться самостоятельно сесть на шпагат. Иногда такие попытки оканчиваются разрывом подвздошно-поясничной мышцы. Восстановление потребует длительного периода реабилитации.
Почему возникает воспаление?
Анатомически подвздошно-поясничная мышца располагается в подвздошной ямке и окружена плотной фасцией. Наиболее распространенная причина возникновения воспалительного процесса – перенос инфекционных агентов с током капиллярной крови. Часто возбудителями являются золотистый стафилококк, энтерококк, стрептококк, кишечная или синегнойная палочка.
Факторами риска для распространения инфекции считаются:
- хронические воспалительные процессы в полости малого таза у женщин;
- хронический простатит у мужчин;
- колит и частые запоры, дисбактериоз;
- болезни мочевыделительной системы (пиелонефрит, гломерулонефрит, цистит и т.д.);
- трофические язвы голени, возникающие на фоне диабетической ангиопатии, варикозного расширения вен нижних конечностей и т.д.;
- флегмоны, нагноения, фурункулы, абсцессы в области голени, бедра, ягодицы, паховой зоны;
- воспаление паховых лимфатических узлов с накоплением в них патогенной микрофлоры;
- общее заражение крови, сепсис;
- осложнения аппендицита в виде гнойного перитонита в анамнезе;
- патологии прямой кишки (трещины, геморроидальные узлы, проктит и парапроктит).
От воспаления подвздошно-поясничной мышцы страдают лица, болеющие деформирующим остеоартрозом тазобедренного сустава, пояснично-крестцовым остеохондрозом с нарушением иннервации нижних конечностей.
Симптомы синдрома пояснично-подвздошной мышцы
Если болит подвздошно-поясничная мышца, то это сложно не заметить. Неприятные ощущения сковывают движения. В месте расположения мышцы определяется пульсирующая нарастающая боль. Особенно выражены симптомы подвздошно-поясничной мышцы при формировании абсцесса. В этой ситуации отмечается повышение температуры тела, общая слабость, недомогание, озноб, холодный пот, головная боль.
Боль пояснично-подвздошной мышцы может возникать как при воспалении, так и после перенесенной травмы. При неудачном падении, подъеме из положения сидя можно получить небольшое по площади растяжение сухожилия или фасции. Эта травма даст достаточно выраженный болевой синдром в области тазобедренного сустава и крестца.
Если болит подвздошно-поясничная мышца, то симптомы во многом зависят от формы патологии:
- серозная характеризуется быстрым нарастанием признаков воспаления, при ней не образуется гнойного содержимого, мышца спазмируется;
- серозно-гнойная форма отличается более тяжелым течением, внутри мышцы образуется нагноение, требуется хирургическое рассечение для дренирования внутренней полости;
- гнойная форма отличается быстрым расплавлением мышечных и окружающих тканей, без своевременного этиотропного лечения может привести к инфицированию тканей позвоночника и спинного мозга.
Клинические симптомы синдрома подвздошно-поясничной мышцы часто возникают вновь и вновь поскольку это заболевание часто переходит в хроническую форму течения. Для того, чтобы этого избежать, необходимо проводить эффективную комплексную реабилитацию. Если у вас периодически возникают симптомы спазма пояснично-подвздошной мышцы, то вполне вероятно ранее вы перенесли легкую форму воспаления. После чего в толще мышцы сформировались тяжи из соединительной ткани. Эти атопические очаги не позволяют мышце работать в полную силу и периодически провоцируют обострение.
Обратите внимание на следующие признаки:
- боль иррадиирует в область бедра и поясницы одновременно, что позволяет самостоятельно отличить от остеохондроза;
- болезненность наблюдается в области коленного сустава (особенно при выпрямленной и слегка отведенной в сторону ноге;
- хромота при длительной ходьбе, наступать на ногу становится больно;
- при сидении пациент старается переносить вес дела на здоровую часть таза;
- любые попытки отвести ногу в сторону усиливают болезненность.
Пальпация подвздошно-поясничной мышцы затруднена вследствие её анатомически глубокого расположения. Результативным является только мануальное обследование в области наружного вертела бедренной кости. В этой точке сухожильного крепления подвздошно-поясничной мышцы при спазме и воспалительной реакции наблюдается резкая болезненность при надавливании.
Для дифференциальной диагностики используется рентгенографический снимок, УЗИ, пункция предполагаемого очага нагноения, МРТ обследование.
Лечение синдрома гипертонуса подвздошно-поясничной мышцы
Лечение подвздошно-поясничной мышцы зависит от стадии патологии и этиологии воспалительного процесса. Если это инфекционный гнойный процесс, то необходимо провести хирургическую санацию со вскрытием абсцесса и промыванием внутренней полости антисептическим раствором. Также проводится антибактериальная терапия.
Лечение синдрома подвздошно-поясничной мышцы после перенесенного острого воспаления проводится с помощью следующих методик:
- массаж и остеопатия нормализуют микроциркуляцию крови и лимфатической жидкости в очаге патологического изменения тканей;
- кинезиотерапия и лечебная гимнастика купируют спазм и усиливают процесс регенерации;
- иглоукалывание позволяет за счет воздействия на биологически активные точки на теле человека запускать процесс восстановления поврежденных миоцитов;
- физиотерапия улучшает эластичность и проницаемость мягких тканей в очаге воспаления и дегенерации.
Лечение спазма подвздошно-поясничной мышцы необходимо проводить курсами. Они разрабатываются индивидуально мануальным терапевтом для каждого пациента. Если вам необходимо вылечить гипертонус пояснично-подвздошной мышцы, то вы можете записаться на бесплатный прием к нашим докторам в клинике мануальной терапии в Москве. После проведения обследования и постановки точного диагноза доктор назначит лечение, расскажет обо всех возможностях и перспективах проводимой терапии.
Перед тем, как лечить подвздошно-поясничную мышцу, рекомендуется провести дифференциальную диагностику и исключить вероятность патологии позвоночного столба. Методики терапии при этих заболеваниях могут отличаться.
Как расслабить пояснично-подвздошную мышцу?
Внезапно возникающий спазм подвздошно-поясничной мышцы может парализовать движения, заставить остановиться при ходьбе. Это неприятное ощущение без своевременно оказанной медицинской помощи может сохраняться в течение длительного времени (до двух недель).
Гораздо безопаснее использовать для этих целей помощь опытного остеопата. С помощью глубокой проработки он купирует избыточное напряжение подвздошно-поясничной мышцы, устранит её спазм и снимет болевой синдром.
Если вы не знаете, как расслабить пояснично-подвздошную мышцу, то запишитесь на бесплатный прием к остеопату в нашу клинику мануальной терапии. Вам будет оказана безопасная и эффективная помощь.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


