Почему остеохондроз только в россии

Доктор медицинских наук Павел Жарков, главный научный сотрудник Российского научного центра рентгенорадиологии МЗ РФ, профессор кафедры лучевой диагностики РМАПО, автор книг и монографий по болезням позвоночника, считает, что остеохондроз - коммерческий диагноз и никакого отношения к боли в позвоночнике не имеет.
Лысина, морщины, остеохондроз.
П.Ж.: - Остеохондроз (дистрофическое изменение хряща и прилегающей к нему кости) - это не болезнь, а признак старения - такой же, как морщины, облысение и седые волосы. Остеохондроз не может быть причиной боли в спине - кости, хрящи, спинной и головной мозг не имеют болевых рецепторов. Поэтому их повреждения не дают болевой симптоматики.
П.Ж.: - Осмотр и пальпация обычно показывают, что у большинства боли локализуются в областях, которые не имеют проекции на позвоночник. Но там есть образования, насыщенные болевыми рецепторами (связки, сухожилия, мышцы и надкостница). Они и есть главный источник боли!
Например, боль в пояснице, при которой пациент не может разогнуться, - обычно не следствие поясничного остеохондроза, а поясничный прострел, вызванный возрастными дистрофическими изменениями в связках. Достаточно одного неловкого движения - человек падает, повреждает связку. Мышцы спазмируются и тянут повреждённую связку. Неврологи месяцами держат пациентов с прострелом на химиотерапии! Хотя достаточно снять спазм (на это нужно 10-15 минут), и боль уходит. Первопричина болезни, конечно, не исчезает, но пациент, которого к врачу приносят на носилках, может встать и ходить. Потом ему рекомендуется постельный режим в течение недели и даются рекомендации, как не допустить рецидива.
Покой не должен сниться
П.Ж.: - Под радикулитом подразумевают воспаление корешка спинномозгового нерва. Этот диагноз ошибочный по сути. Многочисленные исследования доказали, что нервы не воспаляются. Даже проходя через гнойные очаги, нервы не вовлекаются в воспалительный процесс и поэтому болеть не могут.
П.Ж.: - Покой и (если нет противопоказаний) тепло. Если вас внезапно скрутило - немедленно обратитесь к врачу, который после осмотра и пальпации должен сделать обезболивающую блокаду.
Если нет противопоказаний (опухоли и воспалительные заболевания), к больному месту нужно приложить грелку. Хороший эффект дают разные мази, рекомендуемые при ушибах.
Если боль стала хронической и мешает жить - ищите её источник. Помните, прежде чем отправить вас на рентген, КТ и МРТ, - врач должен вас осмотреть и пропальпировать.
Что поможет при боли в спине
1. Можно ли при болях в спине делать массаж?

В остром периоде больное место лучше не трогать. Пациенту рекомендуется полный покой. Массаж может быть полезен, после того как боль стихла. Он улучшает кровоснабжение, нормализует тонус, снимает перенапряжение мышц спины. Только при условии, что массажист - профессионал своего дела. Неквалифицированный массаж может вызвать новые повреждения, а это приводит к ухудшению состояния больного.
2. Какие виды физиотерапии могут дать облегчение при боли в спине?
За исключением острой фазы физиотерапия (магнитотерапия, электрофизиотерапевтические методы) может принести облегчение при хронических болях в спине. Физиотерапия - один из немногих методов, позволяющий точечно воздействовать на очаг боли, добиваться расслабления напряжённых мышц. Физиотерапия улучшает микроциркуляцию в поражённой области. Большое преимущество физиотерапии в том, что исключён риск силового воздействия на больное место.
3. Поможет ли мануальная терапия?
Большинство мануальных техник подразумевает силовое воздействие на больные места, что при любом виде боли в опорно-двигательном аппарате противопоказано даже в период ремиссии.
4. Можно ли при боли в спине ставить банки и делать уколы?
Обезболивающую блокаду делают в острый период. Банки - это сочетание прогревания и массажа. При своевременном назначении и профессиональном исполнении они могут быть полезны.
Боль в спине — результат остеохондроза?

Действительно, остеохондроз многие называют аналогом остеоартроза, который является возрастным заболеванием суставов. Причем методики лечения этих недугов схожи: используются одни и те же группы препаратов. Однако, основной причиной остеоартроза является то, что дегенеративные процессы в хрящах приводят к уменьшению выработки суставной жидкости, амортизирующей движение компонентов сустава. В итоге хрящи трутся друг о друга, вызывая сильные боли, постепенно истончаются и процесс переходит на головки сочленяющихся костей. С остеохондрозом позвоночника, в отечественном понимании, все не так просто.
Каким образом дистрофические изменения в хрящах приводят к поражению костей остается непонятным для многих, причем если бы действительно имело место настолько сильно выраженное воспаление, что оно затрагивало бы и хрящи, и кости, то тут болевые ощущения, неврологические осложнения были бы очень выраженными и сопровождались бы инвалидизацией. Нетрудно догадаться, что сами по себе дистрофические изменения в хрящевой ткани межпозвонковых дисков, не могут вызвать боль, так как внутри них нет нервных окончаний. Болевые ощущения всегда имеют другую причину.
Грыжа диска — осложнение остеохондроза?

Во многих отечественных рекомендациях указано, что грыжа межпозвоночного диска является в большинстве случаев результатом остеохондроза позвоночника. И, тем не менее, современные специалисты утверждают: эти два процесса никак не связаны. Чаще всего грыжа межпозвоночного диска появляется внезапно, причем на фоне полного благополучия или при наличии активного воспалительного процесса в хрящевой ткани. Ведь при этом содержимым грыжи должно обязательно быть пульпозное ядро, а в том случае, когда в хряще идет деструктивный процесс, этого произойти не может.
Поэтому далеко не любое выпячивание хряща, которое можно увидеть на рентгене, является грыжей межпозвоночного диска. Ведь при истинном диагнозе больному практически никогда не удается избежать оперативного лечения.
Остеохондроз в понимании зарубежных врачей

Лечить это заболевание трудно, ведь оно очень долго никак себя не проявляет. А тогда, когда появляются первые переломы, оказывается, что участки некроза есть в большинстве костей. И даже при своевременном выявлении этой патологии помочь больным трудно: ведь причина заключается в генетических особенностях, и все препараты будут направлены лишь на замедление процесса некротизирования и профилактику переломов. Однако избежать этого не получится, и тяжелая инвалидность является вопросом времени.
Выходит, что в понимании российских и зарубежных врачей это совершенно разные болезни, у которых различны механизм возникновения, причины и методы лечения. Однако совершенно непонятно, почему отечественная медицина так старательно идет по выбранному ею пути и это приводит к непониманию между докторами аналогичных специальностей в разных странах.
Каковы же истинные причины болей в спине?

Большинство современных грамотных неврологов утверждает: никакой дегенеративный процесс в хрящевой ткани межпозвоночных дисков не может привести к ущемлению корешков нервов. Сам по себе хрящ также лишен нервных окончаний. Таким образом, остеохондроз в отечественном понимании этого диагноза, не может быть причиной интенсивных болей в спине.
Также нередко болевые ощущения в спине возникают после длительного пребывания в вынужденной позе, при которой напряжены мышцы поясницы, после силовой нагрузки, являются результатом мышечной усталости. Иногда такое состояние является симптомом другой патологии: новообразования позвонков или метастазов в них, болезни Бехтерева, туберкулеза, остеомиелита, патологических переломов на фоне миеломной болезни. К тому же не стоит забывать, что нередко боли в спине бывают симптомом поражения почек, заболеваний аорты, гинекологических и урологических недугов, болезней кишечника.
К счастью, большинство современных грамотных врачей-неврологов, терапевтов и докторов другой специальности действительно стремятся выяснить истинную причину этого тягостного симптома, не сваливая все на остеохондроз, который в действительности вызывает его крайне редко.


Мифический остеохондроз
Алексей Яковлев для РИА Новости
В приложении – советы о лечении болей в спине из статьи, которую Алексей написал намного раньше для посетителей своего блога.
Острая боль в пояснице или заклинившая шея всегда некстати. Ни поспать нормально, ни присесть! Молчу уже о спортзале, приятном отпуске или походах с тяжелыми рюкзаками. А ведь любого из нас может прихватить. Две трети людей страдают от острой поясничной боли хотя бы раз в жизни.
Наша страна самобытна во всем, в том числе в медицинской терминологии и в понимании патогенеза (механизма развития) заболеваний.
Слишком уж долго советская медицинская школа развивалась в условиях изоляции от остального цивилизованного мира. Закономерным следствием неверного представления о природе и развитии заболевания становятся уникальные средства лечения и подходы к профилактике, не применяемые нигде в мире. Причем уникальность эта, как правило, синонимична неэффективности. Так произошло и с остеохондрозом.
Большинство пациентов свято верит, что боли их вызваны проблемами в позвоночнике (деформация позвонков, деградация и грыжи межпозвонкового диска). На самом же деле это далеко не всегда так.
Чем же вызваны боли в спине?
На дегенеративные процессы межпозвонковых дисков и соединений приходится не более 10% случаев болей в спине и шее (дорсалгий).
В 97% случаев дорсалгии вызваны иными механическими причинами: перегрузочными повреждением связок и мышц, поддерживающих позвоночный столб (70%), компрессионными переломами при остеопорозе (4%) и др. Довольно часты боли возникают вовсе безо всякого повреждения, многие из них – психогенной природы.
Крайне редко боль обусловлена выпячиванием (знаменитой грыжей) межпозвоночного диска, сдавливающего нервные корешки; тогда, например, начинает болеть бедро или голень. Такой бедой обусловлены не более 1-3% всех болей.
Совсем редко причиной боли являются инфекции, или опухоли (0,8%), или болезни внутренних органов, когда боль проецируется в спину (около 1,5-2%).
Вопреки расхожему мнению, искривления осанки (кифозы, сколиозы) сами по себе ведут к болевому синдрому исключительно редко (менее 1%).
Есть и много других редких причин, в которых разберется только хороший специалист.
В нашей же стране, что ни боль в спине – всюду виноваты пресловутые грыжи дисков. При этом те или иные грыжи встречаются у большинства людей, и их легко продемонстрировать на снимках магнитно-резонансного (МРТ) или компьютерного (КТ) томографа. Как же избежать диагностических заблуждений?
Рентген, МРТ, КТ при болях в спине и шее, как правило, не требуются. Врач может назначить такие исследования, если у вас имеются признаки серьезного повреждения спинного мозга и корешков, сопровождающихся периферическими нарушениями (парезы или параличи мышц нижних конечностей, расстройства чувствительности, нарушение функции тазовых органов). В 90% случаев болей в шее и спине такие исследования совершенно не нужны.
Врач все же может назначить такое исследование даже при отсутствии описанных нарушений, если боли не теряют своей интенсивности в течение 4-6 недель, несмотря на аккуратный прием противовоспалительных препаратов.
У нас в стране принято пугать пациентов снимками с грыжами дисков, зачастую совершенно клинически не значимыми. Однако во всем цивилизованном мире давно уже постулировали: прямой корреляции между болью в спине и картиной на рентгеновском снимке или томограмме нет. Исследователи просто взяли 1000 человек с дорсалгиями и 1000 совершенно здоровых и всем сделали томограммы. В итоге в обеих группах количество людей с грыжами дисков и без таковых оказалось примерно одинаковым. Более того, зачастую лица с самыми махровыми грыжами и деформациями позвоночника не испытывают никаких болей в спине, а бывает и наоборот. Этот эксперимент уже несколько раз повторили для особо недоверчивых, так что сомнений никаких не остается.
Грыжа межпозвоночного диска вообще очень редко участвует в развитии дорсалгий (болей в спине и шее). Только в 4% случаев удается провести какую-то теоретическую связь с имеющейся грыжей, а уж серьезные выпячивания и выскальзывания дисков, требующие рентгенологической визуализации и оперативного лечения, встречаются и того реже.
Причем нередко никто в этой поликлинике не умеет всем этим добром пользоваться. А дальше встает проблема: как это оборудование отбить, да еще и подзаработать на такой маленькой популяции городка? И выход тут один: гнать на диагностику всех подряд. Иные предприимчивые доктора обеспечивают такой поток, что на МРТ выстраиваются очереди на неделю вперед! И люди в таких городках вовсе не возражают: МРТ безвредно для здоровья и в большинстве случаев ничего пациенту не стоит, поскольку покрывается обязательным медицинским страхованием.
Сказанное не означает, что я призываю всякий раз отказываться от дорогостоящего МРТ. Я лишь хочу подчеркнуть, что исследование это не должно назначаться по умолчанию при любых болях в спине; для его проведения должны быть четкие показания.
Отдельно хочу обратиться к коллегам.
- болезни позвоночника: под кодом М-42 (ювенильные болезнь Шейермана-Мау и болезнь Кальве, а также их последствия и аналоги у взрослых);
- болезни иных суставов: болезнь Легга-Кальве-Пертеса (головка бедренной кости), болезнь Келера и болезнь Фрейберга (головки костей плюсны) и другие редкие (в основном детские) патологии, объединенные кодами М91-М93.
В подавляющем большинстве случаев то, что вы и ваши пациенты зовете остеохондрозом, таковым не является! Давайте же будем грамотными докторами. Уже 13 лет, как нам с вами нельзя обзывать остеохондрозами дорсопатии, классифицируемые под M-50-54, или не дорсопатии вовсе. Это не просто невинная косность ума или следование традициям старой школы! Подменяя понятия, мы вводим наших пациентов в заблуждение относительно природы их болей в спине и шее, превращаем их в ипохондриков, рекомендуем ненужные и весьма недешевые обследования и методы терапии.
Поясничная боль – нудная штука! Но проходит, как правило, сама по себе. Исследования показывают, что боль в пояснице без всякого лечения проходит через неделю у 30-60% больных, через 6 недель здоровы уже 60-90%, а через год поправляются 95%. Однако выздоровление можно ускорить.
Несчастных больных разводят так, что мама не горюй. И дело какое благодарное! Ведь всякая боль – в конечном итоге продукт анализа центральной нервной системы, а значит, плацебо-эффект будет работать в любом случае – хоть пиявок прикладывай, хоть горячие камешки, хоть лопухи. Особо внушаемым помогут и заговоры, и благоприятные гороскопы. Одно плохо – плацебо-эффект по определению ограничен.
Приложение
Острая боль в спине: как лечиться, чтоб не разориться
Серьезные исследования показывают, что чистыми плацебо являются следующие популярные у нас методы лечения острой боли в спине:
– лечебная физкультура (ссылка);
– лечебный массаж (ссылка);
– вытяжения (тракции позвоночника) – ссылка.
В острой фазе эти методы не только не показаны, но и могут навредить!
О пиявках и прочем дуримарстве не буду даже и поминать.
Не имеют никакого преимущества перед нормальной медикаментозной терапией такие методы как:
– мануальная терапия (манипуляции костоправов, отличные от массажа) – сылки здесь и здесь;
– физиотерапия;
– акупунктура = иглорефлексотерапия (ссылка).
Зато они значительно затратней эффективной терапии и по деньгам, и по времени!
Некоторый кратковременный эффект могут оказать методы отвлекающей терапии типа перцового пластыря, банок, жгучей мазюкалки (Финалгон, Капсикам и пр.). Здесь эффект достигается за счет переключения мозга с очага боли на новый очаг раздражения. В итоге мозг не фокусируется на одном месте и боль утихает.
Неплохой эффект дает термическое согревание потянутых мышц. Эффект, правда, кратковременный, но все же.
А что же действительно помогает при болях в спине/шее?
Всего 3 вещи доказали свою неопровержимую эффективность:
- препараты из группы НПВС (нестероидные противовоспалительные средства);
- препараты из группы центральных миорелаксантов (например, Сирдалуд), назначеные вместе с НПВС;
- сохранение активной деятельности (постельный режим не только не помогает, но, напротив, – препятствует выздоровлению!) – ссылка.
И это все! Дешево и сердито! :) Все прочее – один лишь только плацебо-эффект или развод на деньги! Хотя сразу оговорюсь, что пожилым людям можно рекомендовать походить в поликлинику на любые плацебо-процедуры, лишь бы они не залеживались. Сама по себе ходьба до дохтура окажет таким людям оздоровительный эффект.
По эффективности основные методы лечения можно отранжировать в таблице:
Острая боль в пояснице
(до 3 месяцев)
Хроническая боль в пояснице
(> 3 месяцев)
сохранение физической активности; НПВС
лечебная физкультура;
интенсивные мультидисциплинарные программы:
когнитивная психотерапия, биопсихосоциальная и др.
мануальная терапия; когнитивно-бихевиоральная психотерапия для подострой боли
акупунктура; антидепрессанты; когнитивно-бихевиоральная психотерапия; НПВС; мануальная терапия
акупунктура; эпидуральные инъекции кортикостероидов; корсет; массаж; чрезкожная электростимуляция нервов; вытяжения (тракции); термическая терапия
Имеет ли значение, какой НПВС пить? А может, сделать уколы? А может его лучше втирать в больное место?
Ответ на первый вопрос однозначен: боль одинаково эффективно снимается любыми НПВС, будь то ибупрофен (Нурофен, Advil), напроксен (Алив), нимесулид (Найз) или новомодный лорноксекам (Ксефокам). Но везде есть свои нюансы.
Я все это так долго разжевывал, чтобы вы понимали: неважно, как именно вы примите противовоспалительный препарат – через рот или в виде укола, с едой или натощак – побочный эффект на желудок работает одинаково. Язва обостряется не оттого, что таблетка раздражает слизистую желудка при непосредственном контакте, а потому, что подавляется синтез ЦОГ-1.
Теперь что касается всяких мазей, кремов и гелей на основе НПВС типа кетонала, Долгида, Фастум Геля и т.п.
Здесь важно понимать следующее: то, что вы размажете гель или крем по коже над очагом боли, совершенно не значит, что препарат попадет прямо в этот очаг. Препарат, конечно, проникнет к кожным и подкожным капилляром, но дальше, увы! Если вы думаете, что намазываемый вами крем проникает прямо в больную мышцу или в сустав, как то красочно иллюстрирует вездесущая реклама, вы питаете иллюзию. За пределы подкожной клетчатки таким препаратам не проникнуть. Однако, если вы мажете густо и часто, в крови всего тела рано или поздно появится достаточная концентрация НПВС элементарно за счет всасывания лекарства кожными капиллярами, и тогда обезболивающий эффект будет достигнут, как если бы вы этот препарат выпили или сделали инъекцию. Вот только таблетку выпить все же проще, да и должная концентрации действующего вещества в крови таблеткой обеспечивается надежней. Мазью, конечно, тоже можно, но путь этот какой-то кривой, не сказать извращенный :).
Нюанс: старушкам вместе с таблетками все же рекомендую назначать мазюкалки. Все, что заставляет их двигаться, идет им на пользу! Опять же мази, особенно жгуче-пахучие, традиционно оказывают на них неизменный плацебо-эффект, будь то барсучий жир или грязь из Мертвого моря. Особенно полезно, если бабушка сама в лес сходит, лопушков-корешков надерет и сама же чудодейственную мазь замесит :).
Советы по профилактике:
Никогда не поднимайте тяжести в положении стоя. Присядьте, ухватитесь за ручку чемодана и встаньте вместе с ним. Подымайте тяжести ногами, а не спиной!
Ни при каких условиях ничего не подымайте и не тяните под углом в 45% к оси позвоночника! Позвоночник под нагрузкой должен совершать движения исключительно в 2-х плоскостях – строго вперед-назад и строго боковые влево-вправо!
Нельзя сгибать и разгибать спину с одновременной ее ротацией (поворотом вокруг оси позвоночника)! Особенно опасно при подъеме и переносе тяжестей.
Когда несете тяжелую ношу в одной руке, вторую руку плотно прижимайте к бедру (этот прием позволяет правильней перераспределить нагрузку на мышцы спины)
С тех пор как обезьяна встала на задние лапы, спина стала ее слабым местом. Не нагружайте спину без особой нужды! Приобретайте чемоданы на колесиках, пользуйтесь тележками в аэропортах и на вокзалах, не скупитесь на чай грузчикам. Если уж навьючиваетесь, имейте правильный ортопедичный рюкзак, распределяйте тяжесть равномерно по телу.
Ну, и конечно укрепляйте спину регулярными упражнениями, как только острая боль утихнет , и избавляйтесь от избыточного веса.
Эффективность и неэффективность тех или иных методов лечения болей в спине хорошо описана для хронических болей здесь и для острых состояний здесь.

Номер телефона, который вы оставили:
Номер телефона, который вы оставили:
- Почему у одних людей остеохондроз начинается ещё в раннем возрасте, а у других его нет и после 50?
- Симптомы заболевания. Как определить, что у меня остеохондроз?
- Самое простое — периодически прислушиваться к своим ощущениям. Первый признак остеохондроза — это не боль, а чувство неудобства в спине, усталость, скованность — всё, на что мы обычно не обращаем внимания, списывая на переутомление. Хруст в шее и пояснице тоже должен вас насторожить — так диски сигнализируют вам, что им не хватает влаги.
Иногда остеохондроз маскируется под другие заболевания. Боли в сердце при нормальной кардиограмме — это, скорее всего, — шейный остеохондроз, а приступ почечной колики при здоровых почках — поясничный.
Головные боли — частые спутники остеохондроза. Горстями пить обезболивающие таблетки бесполезно, эффект от них временный, а первопричина скрыта в раздражении нервных корешков шейного отдела позвоночника. Так что, с сильными головными болями нужно идти не к терапевту, а прямиком к неврологу — обследовать позвоночник.
- В принципе, если спина не сильно беспокоит, может быть её и не нужно лечить? Заболевание это не смертельное. Что будет, если не лечить остеохондроз?
- Не смертельное? Могу поспорить с вами. Например, межпозвонковая грыжа в шейном отделе может повредить спинной мозг и вызвать опасные для жизни состояния. А если не лечить, то узел болезни будет затягиваться всё туже и туже. К остеохондрозу присоединяются самые разнообразные болезни-спутники: гипертоническая и гипотоническая болезнь, так называемая вегетососудистая дистония.
Нелеченный шейный остеохондроз повышает риск возникновения инфарктов и инсультов, грудной отдел влияет на внутренние органы — желудок, кишечник, печень, почки; поясничный остеохондроз вызывает такие последствия как хронические воспалительные заболевания органов малого таза. У женщин это зачастую приводит к бесплодию, а у мужчин — к бессилию. Не говоря уже о том, что боли в спине со временем усиливаются, и другие неприятные симптомы нарастают с каждым месяцем и годом.
- Современные методы лечения остеохондроза.
Кинезиотерапия — это вид статической лечебной гимнастики, при которой работают внутренние мышцы спины, самые глубокие — те, что непосредственно прилегают к позвоночнику. К сожалению, обычными упражнениями из курса лечебной физкультуры их расшевелить нельзя. Зато, при применении специальных техник этой очень эффективной методики, они прекрасно отзываются и начинают работать на восстановление осанки.
Вы удивились бы, если бы увидели, с какими сильными болями зачастую приходят люди на эту процедуру! Полтора часа грамотно спланированной растяжки позвоночника могут снять эту боль. Но к нагрузке позвоночник нужно подготовить, ведь за долгие годы болезни его диски истончены, связки иссушены, а мышцы стали дряблыми и безжизненными. С этим прекрасно справляются следующие методы.
Гирудотерапия — лечебное применение медицинских пиявок. Особенно хороша гирудотерапия тем больным, у которых остеохондроз осложнён гипертонической болезнью, вегетососудистой дистонией, варикозным расширением вен, нарушениями мозгового кровообращения. Хочу напомнить, что в домашних условиях самостоятельно применять лечебную пиявку не просто бесполезно, но и опасно.
Рефлексотерапия — или, иначе говоря, — иглоукалывание. Лечебные эффекты — противовоспалительный и обезболивающий — заметны часто с самой первой процедуры. Очень хорошо помогает рефлексотерапия при головных болях, в том числе при так называемых мигренях, невралгиях, радикулитах, болезнях суставов. Удивительных результатов можно добиться при лечении болей в спине, гинекологических заболеваниях и даже при бесплодии и мужском бессилии.
- Может ли человек самостоятельно избавиться от этого недуга? Что можно сделать самому для облегчения своего состояния?
Межпозвонковая грыжа хоть и является опасным заболеванием, всё же стоит побороться за своё здоровье без операции. Мой опыт показывает, что даже крупные межпозвонковые грыжи — 6–12 мм — уменьшаются в размерах и даже уходят совсем. Главное — грамотно построить курс лечения.

Что такое грыжа? Это выпячивание ткани из какого-либо пространства тела туда, где ей быть не положено.
Сегодня врачи всё чаще предупреждают — боли в спине могут быть признаком опасной болезни — межпозвонковой…
Остеохондроз - это дегенеративно-дистрофическое заболевание хрящевых поверхностей костей опорно-двигательного аппарата (преимущественно позвоночника).
Остеохондроз относится к возрастным изменениям. И дело в том, что практически у всех людей старше 20 лет, проявления остеохондроза присутствуют в той или иной мере.
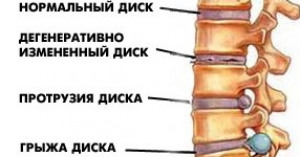
С возрастом из-за вертикальной нагрузки высота между позвонками уменьшается, позвонки давят друг на друга и на межпозвонковые диски, межпозвонковые диски начинают выбухать.
Существует три степени пролабирования дисков в зависимости от ее степени:
- выбухание
- протрузия
- экструзия (грыжа диска)
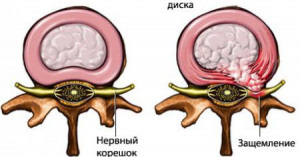
При пролабировании диск сдавливает спинной мозг и нервные корешки (которые отходят от спинного мозга и идут в ноги, руки и другие органы), тем самым вызывая болевой синдром, который может отдавать в другие органы по ходу нервных корешков.
Кроме того, к проявлениям остеохондроза можно отнести разрастание костной ткани позвонков (так называемые, краевые костные остеофиты), обызвествление связок, дистрофические изменения костной ткани в позвонках и пр. - все эти изменения могут затруднять движение и также вызывать боль.
Вот пример МРТ нормального позвоночника:
Пример МРТ остеохондроза позвоночника:
Как бы Вам ответить. Вообще это вполне реальный диагноз, и в ряде случаев его постановка вполне правомерна. Другое дело, что чаще всего им пытаются объяснить всё подряд: любую боль в спине (шее, груди, пояснице) онемение и боли в конечностях, боли в груди (спереди), головокружение, головную боль, шум в ушах, потерю сознания.. Да, это происходит из-за низкой квалификации врача/нежелании проводить диагностический поиск/невозможности провести в комплексе множество порой весьма затратных обследований.
Остеохондроз, сам по себе, естественный процесс. И выставлять 60-летней бабушке диагноз "грудной остеохондроз с болевым синдромом" то же самое, что поставить диагноз "возрастные изменения". Несколько утрировано, но так и есть. Поэтому диагноз является не столько неправильным, сколько поверхностным и не дающим никакой конкретной тактики лечения помимо обезболивания.
Как пример, боли в спине могут объясняться следующими причинами: миофасциальный болевой синдром (триггеры), дискогенная боль, артроз межпозвоночных суставов, артроз крестцово-подвздошного сочленения, спондилолистез, спондилолиз, спондилит, метастазы, туберкулез, б-нь Бехтерева..
В каждом конкретном случае нужно выявлять непосредственную причину, и направлять силы на борьбу с ней, а не довольствоваться этой туманной обтекаемой нозологией.
Остеохондроз входит в МКБ10 с кодом М42. Это говорит нам, что диагноз этот - существующий. Это по сути дистрофия тканей позвоночного столба. У него есть следствия, вам их уже описали ранее (грыжи, протрузии и тп).
В диагностике остеохондроза нет никакой проблемы, даже рентгенография может уже дать некоторые данные, а на мрт он как вам уже тут показали вполне очевидно виден.
Остеохондроз (а точнее его следствия) является причиной доволньо широкого спектра симптоматики, так как любой из нервных корешков, отходящих от спинного мозга, может быть зажат и это приведет как к болевому синдрому, так и к симптоматике, связанной с недостаточностью иннервации зоны ответственности этого нерва.
Собсвтенно вся мифология вокруг остеохондроза - это вопрос терминологии.
Ну вот смотрите, допустим мы имеем пациента, жалоба которого - болевой синдром в области поясницы. Мы производим обследование и обнаруживаем, что у пациента имеет место гржа поясичного отдела. Она пережимает нервы, это вызывает спазм мускулатуры, которая этими нервами инттервируются, спазм вызывает боль, пережатый нерв опухает, сосуды вокруг него также пережимаются, начинается дистрофия тканей, в общем запускается очередной цикл порочного круга, в которые так любит впадать организм при нарушениях гомеостаза.
И в итоге мы видим целый будет диагнозов. При этом патогенетическим будет остеохондроз, а все остальные - вторичные.
А как насчет миофасциального болевого синдрома, когда не сдавленный корешок вызывает спазм мышц, а триггеры в мышцых нарушают обменные процессы (питание, кровоснабжение, отток продуктов метаболизма), вызывают укорочение мышечных волокон, спазм и компрессию корешков и болевых рецепторов?
Как следствие нарушается нормальная биомеханика движений, несбалансированная нагрузка на диски (как правило с одной стороны выше), их выбухание и образование протрузий, грыж?
Интересно послушать про эту версию, т.к. врачи неврологи (и не только они) все как один ставят остеохондроз при любых симптомах, часто не проводят пальпацию и даже визуальный осмотр, а сразу отправляют на рентген/мрт.
Затем назначают обезболивающие, блокады и не дай бог операцию, когда проблема в больных мышцах и фасции, укороченных триггерами и неспособными к нормальному сокращению и работе.
А вот миофасциального болевого синдрома как раз в МКБ10 нет и такой диагноз, соотвественно, не может быто поставлен. Так как врачи пользуются именно этим классификатором, а в нем такого диагноза нет, то и ставить им нечего. Если я ошибаюсь и такой диагноз существует, сообщите его код МБК.
Разъясните, что конкретно вы подразумеваете под фразой "триггеры в мышцах" и какова их физиологическая основа и какова механика мышечного спазма в этом случае.
Касателньо назначения рентгенографии и МРТ при болевом синдроме - это вполне себе обоснованное диагностическое исследование. Равно как и назначение обезболивающих (и нейроблокад при показаниях) в качестве симптоматического лечения.
Операцию обычно не назначают, если оперировать нечего. И операции грижесечения не принудительные, вы не обязаны соглашаться, тем более что куда чаще грыжи и протрузии вполне себе успешно лечат консервативно.
Я отталкиваюсь от своего опыта, у меня 2 грыжи до 4 мм, которые мне "залечивали" консервативно, безуспешно. Как болит спина, так и болит.
Про больные мышцы никто из врачей и тем более неравнодушных (или также страдающих от болей) не слышал и мне не рассказывал, хотя даже узи показало спазм мускулатуры, как и собственные ощущения именно мышечного напряжения. Соответственно в этих тканях нарушено кровоснабжение и образовался спазм, который нужно разрушать. Да и не может болеть межпозвоночный диск, ровно как и тело позвонка (кость). И грыжа при моих размерах (неоднократно слышал подтверждения тех же врачей) не может доставлять столько проблем, как и вообще сдавить корешок (там есть пространство, в которое смещается двигательный нервный корешок, вызывая слабость мышцы, но не боль)
Триггеры - это уплотнения в мышечных волокнах, которые вызывают укорочение мышц, нарушение их питания, мешают полноценной работе.
В МКБ есть раздел М62, наиболее подходящее описание имеет, на мой взгляд, подраздел М62.9 - Нарушения мышц неуточненные.
Сейчас у меня есть план, как решить эту проблему, если все получится - я дополню этот ответ, в котором подтвержу или опровергну свои идеи насчет мышечной природы болей, а не грыжевой/остеохондрозной/корешковой.
Личный опыт не репрезентативен - это раз, ваш личный опыт мы рассмотреть может только втом случае, если есть подробная история болезни. А так - ни как ни от чего ни почему имено так и от этого вас лечили мы попросту не знаем.
Спазм мускулатуры - это как раз вполне себе следствие а не причина корешковых проблем. И что-то я сильно сомневаюсь, что вам не назначали в процессе терапии миорелаксанты, они входят в протоколы.
Диск и не болит. Причина болевого симптома - давление на нервные корешки. Боль, мышечный спазм и отек, а также иногда нарушения в работе внутренних органов типа запоров-поносов, проблем с мочеиспусканием и др в зависимости от локализации дефектов) - это следствие сдавления и нарушения трофики нервных волокон.
Насчет триггеров. Боюсь, вы как то не совсем правильно представляете себе строение мышечной ткани. Откуда там появляются уплотнения? Как они чему мешают? Нет, с триггерами явно что-то не то - это какая то антинаучная ерунда кажется.
И да, если диагноз нарушения мышц неуточненные - то так он и пишется. МКБ - это список диагнозов. Если в ней нет диагноза, то врач не может его поставить.
Один из неврологов после осмотра и опроса написала в карточке "миофасциальный болевой синдром", но да - именно такого диагноза (к сожалению) нет в мкб-10, поэтому написала размыто из раздела М62.
Так и что вас удивляет? Синдром то существует, но диагнозом не является - это не болезнь, это синдром. Типа астено-нейропатического или мальабсорбции.
Это не написала размыто. Это описала и поставила диагноз. Все по правилам.
Тем не менее, синдром/болезнь - организму плевать на коды мкб и описания, болит от этого все равно.
И это не лечат так, чтобы стало легче. Это "залечивают" миорелаксантами, электрофорезом, мазями и, что помогает отчасти, массажем и мануальным воздействием.
Многие заболевания у нас неизлечимы принципиально, многие даже могут быть не открыты (сложно поверить в такое в 21 веке), многие предстоит изучить и дополнить знания.
На западе про мфс знали со 2й половины прошлого века, есть книги, где подробнл расписаны причины возникновения, методы лечения, профилактики этого недуга. У нас в России все с запозданием, но доходит до ума. Многие люди (подчас не медики) начинают разбираться в устройстве своего организма и способах исцеления.
Врачи, в основном помоложе, тоже изучают вопрос и помогают людям преодолеть эти проблемы. Так что надеюсь, все наладится в ближайшие лет 5-10.
Организму вообще плевать на то, как и что мы называем. Туберкулез вот называли чахоткой, теперь называют туберкулезом, а суть не изменилась. но вопрос то у нас о диагнозе и его существовании.
Существование или несуществование диагноза - это МКБ 10. То что в нем есть - диагнозы, то чего нет - не диагнозы.
Вопросы того кто что и как залечивает, кто что и как лечит - это вопросы компетенции врачей. Врачи есть хорошие, есть плохие и некомпетентные. Но вот что я вам точно скажу - немедики в принципе не компетентны. Они не могут быть лучше врачей. Потому что если ты не изучил и не понял хорошенько: биохимию работы организма, физиологию (нормальную и патологическую), анатомию (общую, топорафическую, патологическую), гистологию тканей и их развитие - то ты не понимаешь как вообще работает человеческий организм. И тебя легко обмануть. Например придумать триггеры в мышечных волокнах. (мышечное волокно - это многоядерная клетка, гистологически в ней нет никаких триггеров, вы определенно что-то не так понимаете).
В России только недавно начала внедрятся медицина международного образца. Поколению врачей, которые учатся диагностировать лечить по рекомендациям ВОЗ (по протоколам) еще предстоит вырасти. Тем не менее и сейчас хватает прекрасных врачей, которые занимаются самообразованием.
Но одно я вам скажу точно - МКБ - это международная классификация болезней. Международная, принятая ВОЗ. И там есть Остеохондроз и нет МФС
И нет, это не значит, что такого синдрома не существует. Более того, любой невролог, даже так себе учившийся, по идее должен знать что это такое и каковы признаки. Но это синдром. Не болезнь, это состяние, которе может встречаться при разных болезнях.
Читайте также:


