Пневмоторакс боль в спине
Содержание:

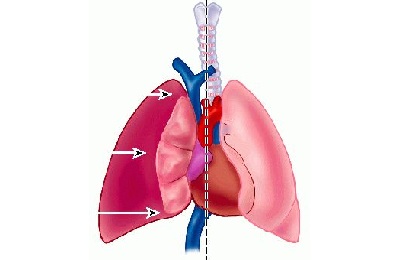
Плеврит – воспалительное заболевание, при котором в патологический процесс вовлекаются плевральные листки. Это может быть сухой плеврит, когда на поверхности плевры появляются участки фибрина, или экссудативный, когда в плевральной полости происходит скопление экссудата.
Клиническая картина также будет зависеть от формы болезни. В первом случае жалобы будут на боли при дыхании или кашле. Во втором случае на первое место выступает одышка, небольшой кашель. Но в обоих случаях пациенты жалуются и на боли в спине при плеврите.
Однако сами бронхи и лёгочная ткань не содержит нервных окончания, поэтому при заболеваниях этого органа болей человек не испытывает. Но они начинают возникать, как только в патологический процесс вовлекается плевра.
Плевральная боль появляется при дыхании или кашле и может распространяться не только на область груди или спину, но и на шею или плечо. При попытках сделать какое-либо движение она усиливается в несколько раз.
Причём боль эта довольно интенсивна, носит колющий или режущий характер и доставляет человеку немало неудобств. Кроме плеврита, такое состояние может возникать и при других болезнях.
Опухоли
Все раковые опухоли лёгких не вызывают боли, даже если их размер довольно значителен. Неприятные ощущения возникают только тогда, когда опухоль прорастает в плевральную ткань. При этом она стойкая, мучительная и практически не поддаётся обезболиванию.
Постепенно нарастает одышка, присоединяется кашель, порой мучительный и длящийся несколько часов, повышается температура тела. Если опухоль расположена на верхушке лёгкого, то это часто приводит к поражению симпатического нерва. Это, в свою очередь, вызывает сильнейшие болевые ощущения уже не в грудной клетке, а в руках, плечах.
Пневмоторакс
Болевые ощущения в области спины могут появиться и при пневмотораксе, когда по каким-либо причинам в плевральную полость попадает воздух. Это может происходить спонтанно или после получения травмы. При спонтанном пневмотораксе заболевание начинается внезапно после сильной физической нагрузки, например, родов. В результате нарушается целостность плевры и сюда начинает поступать воздух. Это приводит к такому опасному состоянию, как спадение лёгочной ткани и к развитию проблем с дыханием.
Инфаркт лёгких
Инфаркт лёгкого – состояние, при котором происходит омертвление той или иной части лёгкого и пропитывание этого участка органа кровью. Чаще всего такое случается, когда происходит закупорка артерии тромбом.
Основные симптомы этого состояния – боль, которая особенно сильной становится при дыхании, одышка и кровохарканье. Источник болевых ощущения в этом случае – воспалительный процесс, который протекает в плевре, когда зона омертвевшей ткани доходит до её нижнего края.
Тромбоэмболия лёгочной артерии – острое состояние, когда происходит закупорка лёгочной артерии. Произойти это может с помощью тромба или эмбола. Такое состояние особенно характерно для травм, при которых случаются переломы костей.
Симптомы будут зависеть от скорости закупорки сосуда и от уровня закупорки. Основными проявлениями можно считать:
- Одышку, которая появляется совершенно внезапно.
- Боль в груди.
- Синюшность конечностей, губ, носогубного треугольника.
- Нарастающие симптомы сердечной недостаточности.
При ТЭЛА летальность очень высокая.
Терапия

Лечение болей в спине при плеврите начинается с диагностики самого заболевания, которое вызвало этот симптом. Если это одна из форм плеврита, то основное лечение – использование антибиотиков. Если это туберкулёзная форма, то лечение должно проводиться с помощью таких препаратов, как изониазид, стрептомицин, этамбутол. Дозировка этих лекарств подбирается строго индивидуально.
При плеврите, вызванном опухолью, лечение должно включать в себя сеансы химиотерапии. Если это ревматическая этиология – глюкокортикостероидные гормоны, чаще всего преднизолон в дозе до 20 мг. Важно понимать, что заболевание будет вылечено, только если будут правильно подобраны антибиотики, и делать это необходимо только после анализа на чувствительность.
Хорошим обезболивающим действием обладают такие препараты, как бутадион, кальция хлорид, ацетилсалициловая кислота, анальгин, индометацин.
Чтобы избежать болей в спине при заболеваниях лёгких, необходимо начинать лечить заболевания как можно раньше, а в идеале — с самых первых проявлений.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
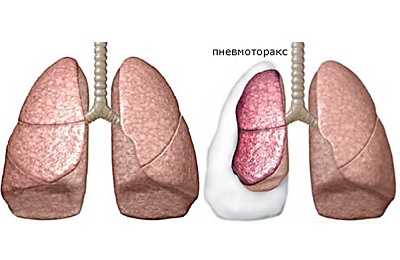
Пневмоторакс - наличие воздуха в плевральной полости, что приводит к частичному или полному коллапсу легкого. Он может развиваться спонтанно или на фоне имеющихся заболеваний легких, травм или медицинских процедур. Является признаком нарушения герметизма легкого, что может происходить при разрыве булл и кист при буллезной эмфиземе, надрыве при спаечном плевродезе, несостоятельности культи после резекций, при травме груди вследствие разрыва (при закрытой травме груди) или ранения (при проникающих травмах груди), повреждения или отрыва бронха.
Пневмоторакс может быть в чистом виде, когда имеет место скопление только воздуха, и в сочетании с экссудатами, например, гемопневмоторакс. Диагностика пневмоторакса основывается на данных физикального обследования и рентгенографии органов грудной клетки. Большинство пневмотораксов требует аспирации или дренирования плевральной полости.
Внутриплевральное давление в норме отрицательно (меньше, чем атмосферное); это обеспечивает самостоятельное расправление легкого при расширении грудной клетки. При пневмотораксе воздух поступает в плевральную полость через поврежденную грудную стенку или просвет органов средостения. В результате внутриплевральное давление повышается, что приводит к ограничению расправления легких.

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины пневмоторакса
По объему коллапса легкого пневмоторакс может быть малым (до 25%), средним (50-75%), тотальным (100%) и напряженным, когда имеет место смещение средостения. По виду поступления воздуха в плевральную полость и его движению в ней различают:
- закрытый пневмоторакс с поступлением воздуха из бронха в плевральную полость во время вдоха (наиболее благоприятный, но при наличии воспаления бронхов плевральная полость может инфицироваться);
- открытый пневмоторакс, когда имеется достаточное сообщение плевральной полости с поверхностью грудной клетки и поступление воздуха в нее идет через рану во время выдоха (опасно только по инфицированию);
- клапанный пневмоторакс, когда воздух из бронха поступает в плевральную полость во время вдоха, а во время выдоха кусочек легкого или обрывки буллы прикрывают отверстие в бронхе и не дают воздуху выходить в бронхиальное дерево, с каждым вдохом все больше коллабируя (наиболее опасный вид, так как быстро нарастает компрессия легкого со смещением средостения и развитием легочно-сердечной недостаточности). Чаще пневмоторакс односторонний, но может быть и двусторонним.
К разновидностям пневмоторакса следует отнести гемопневмоторакс и пиопневмоторакс, которые сопровождаются развитием выраженного кардио-пульмонального синдрома, по клинике напоминающего инфаркт миокарда, и дыхательной недостаточности. Пиопневмоторакс развивается при прорыве гнойника из легкого несостоятельности культи бронха после резекции легкого, формировании бронхоплеврального свища. При нем, кроме скопления гноя, коллапс легкого обеспечивается поступлением воздуха. Пиопневмоторакс, особенно у детей раннего возраста, необходимо дифференцировать с диафрагмальнрй грыжей (явления признаков непроходимости кишечника), лобарной эмфиземой (при ней имеется смещение средостения). У взрослых необходимо помнить о возможности огромной кисты легкого, но при ней нет интоксикации.
Первичный спонтанный пневмоторакс встречается у лиц, не страдающих заболеваниями легких, особенно у высоких, худых молодых людей в возрасте до 20 лет. Как считается, это происходит вследствие непосредственного разрыва субплевральных апикальных пузырьков или булл вследствие курения или наследственных факторов. Обычно пневмоторакс развивается в покое, хотя некоторые случаи развиваются при нагрузке, связанной с попыткой достать или растянуть различные предметы. Первичный спонтанный пневмоторакс также может развиваться во время прыжков в воду и полетов на больших высотах вследствие неравномерного изменения давления в легком.
Вторичный спонтанный пневмоторакс встречается у лиц с заболеваниями легких и чаще всего обусловлен разрывом пузырьков или булл у больных с тяжелой ХОБЛ (с объемом форсированного выдоха за 1 секунду
Скопление воздуха или газа в полости, образованной листками плевры, называется пневмотораксом. Название спонтанного пневмоторакса говорит само за себя: это патология, которая возникает самопроизвольно, без видимых внешних причин.
Это заболевание чаще поражает мужчин в молодом возрасте, имеющих худощавое телосложение и большой стаж курения. Частоту этой патологии среди мужчин и женщин в возрасте 20-40 лет можно соотнести как 3:1.
- Признаки при физикальном обследовании
- Дополнительные методы исследования
Причины возникновения спонтанных пневмотораксов у взрослых и детей
Спонтанные пневмотораксы делят на:
![]()
первичные, которые возникают у пациентов без хронической патологии легких,- вторичные, которые появляются при имеющихся легочных заболеваниях.
В каждом пятом случае первичного спонтанного пневмоторакса установить причину заболевания не удается. В остальных 80% случаев такие патологические состояния развиваются на фоне буллезной эмфиземы легких.
Буллезная эмфизема является патологией легких, при которой стенок альвеол чрезмерно растягиваются с формированием булл – пузырчатых образований в легочной ткани.
Причины спонтанного пневмоторакса до конца не установлены, но выявлены факторы, которые способствует возникновению буллезной эмфиземы:
- хронические болезни бронхов и легких (бронхоэктатическая болезнь, пневмокониоз, пневмосклероз, бронхиальная астма),
- большой стаж курения,
- легочная форма туберкулеза,
- расстройства кровообращения в малом круге,
- генетические патологии (врожденный дефицит альфа-1-антитрипсина),
- неблагоприятные экологические условия мест проживания (загрязнения воздуха выбросами промышленных предприятий, выхлопными газами),
- вредные условия труда (работа в условиях охлаждающего микроклимата, взвеси пыли и вредных веществ в воздухе).
К заболеваниям и состояниям, которые могут вызвать возникновение вторичного спонтанного пневмоторакса, относят:
- Хронические патологии органов дыхания (обструктивные заболевания легких и бронхов, муковисцидоз).
![]()
Инфекции легких (абсцедирующие пневмонии, абсцессы).- Болезни интерстиция легочной ткани (фиброз, саркоидоз, пневмосклероз).
- Системные болезни (системную склеродермию, полимиозит и дерматомиозит).
- Гормональные нарушения в предклиматерическом возрасте у женщин.
- Онкологические заболевания в легких (саркому).
Попавший в полость плевры воздух коллабирует (сжимает) легкое, вызывая дыхательные расстройства, и оттесняет сердце и крупные сосуды, приводя к гемодинамическим нарушениям. В тяжелых случаях расстройства дыхания и кровообращения настолько выражены, что для коррекции требуется неотложная помощь.
Спонтанный пневмоторакс у детей может возникнуть по следующим причинам:
![]()
врожденные пороки развития органов дыхательной системы,- разрыв буллы или кисты,
- инфекционные заболевания в легких (стафилококковая пневмония),
- эмболия воздухоносных путей околоплодными водами,
- физические нагрузки.
Анатомические особенности строения дыхательной системы у детей приводит к коллапсу легкого быстрее, чем у взрослых, а смещение органов средостения в противоположную сторону у детей происходит при меньшем объеме скопившегося воздуха.
В результате этого у детей чаще возникают перегиб крупных сосудов, нарушение кровообращения и развитие плевропульмонального шока, что может быстро привести к летальному исходу.
Клинические проявления при осмотре
Клинические симптомы спонтанного пневмоторакса обычно характерны для этого состояния, поэтому позволяют хирургу быстро поставить предварительный диагноз по результатам осмотра и физикального обследования.
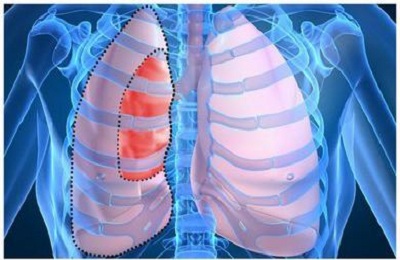
Возникновение и выраженность клиники при пневмотораксе имеет прямую зависимость от:
- объема скопившегося воздуха в межплевральном пространстве,
- наличия свища между полостью плевры и внешней воздушной средой (открытый, закрытый или клапанный пневмоторакс),
- степени сжатия легкого.
Спонтанный пневмоторакс сопровождается следующими симптомами:
- болью с пораженной стороны груди. Это первый признак, появляющийся у взрослых. Боли появляется внезапно и чаще локализуется в верхней части грудной клетки. В 20% случаев отмечается ее распространение (иррадиация) в шею или руку. Характер и интенсивность болевых ощущений зависит от скорости и объема поступления воздуха, наличия спаек в полости плевры,
- одышкой (наблюдается у 80% больных). Этот признак появляется вместе с болью или сразу после нее. Одышка также может быть разной степени выраженности и зависит от скорости сжатия легкого, функционального состояния второго легкого и кровообращения,
![]()
сухой кашель. Этот симптом непостоянен (определяется в 1/3 случаев) и связан с раздражением воздухом рецепторов в плевре. Выделение мокроты во время приступа кашля свидетельствует о наличии у больного воспалительной патологии в бронхах или легких,- сердцебиение. Возникает при быстром коллапсе легкого и обусловлено перегрузкой правых отделов сердца,
- бледность кожных покровов, посинение пальцев. Появляется вследствие выраженных гемодинамических нарушений,
- повышение температуры тела в первые часы или дни заболевания. Является реактивным защитным механизмом, определяется у каждого третьего пациента,
- слабость, недомогание, незначительное повышение температуры, боли в эпигастральной области не являются постоянными, поэтому рассматриваются медиками как закономерные сопутствующие симптомы.
По выраженности дыхательной недостаточности у пациента выделяют четыре степени:
Легкая:
- частота дыхания – л до 25 в минуту,
- тахикардия – 100-110 ударов в минуту,
- оксигемоглобин в крови – снижение до 90-92%,
- реакция крови (рН) , 7,35-7,30,
- объем форсированного выдоха за первую секунду (ОФВ1) – 70% от нормы.
Средняя:
![]()
частота дыхания – 30-35 в минуту,- тахикардия – 120-140 ударов в минуту,
- оксигемоглобин в крови – снижение до 81-90%,
- рН крови – 7,25,
- ОФВ1 , 50-70% от нормы.
- частота дыхания – свыше 35 в минуту,
- тахикардия – 140-180 ударов в минуту,
- оксигемоглобин в крови – снижение до 75-80%,
- рН крови – 7,15-7,20,
- ОФВ1 – менее 1/2 нормы.
По характеру течения патологического состояния различают:
![]()
Стремительное течение (редко),- Типичное течение (80% случаев), которое характеризуется внезапным началом и быстрым нарастанием симптоматики,
- Латентное (скрытое) течение (20% случаев), проявляющееся постепенным появлением симптомов.
При стремительном течении патологии у пациентов одновременно появляются интенсивные боли в груди, от которой некоторые пациенты могут терять сознание, и выраженная одышка.
Пациенты бледнеют, на коже появляется холодным липкий пот. Больные встревожены, возбуждены.
Чтобы уменьшить амплитуду дыхательных движений, пациенты принимают вынужденное положение: сидя с наклоном в сторону пневмоторакса или лежа на больном боку. Клиническая симптоматика продолжает нарастать, к симптомам коллапса присоединяются признаки вторичного инфицирования плевры.
При типичном течении спонтанного пневмоторакса умеренного объема первой появляется боль. Вслед за болью нарастает одышка. Пациент не в состоянии сделать глубокий вдох.
В течение последующего часа интенсивность болевых ощущений уменьшается, а состояние больного улучшается. Впоследствии пациенты отмечают чувство нехватки воздуха при физической нагрузке. Общее состояние больных остается удовлетворительным.
При скрытом течении спонтанного пневмоторакса клиника может не замечатся пациентами, потому что проявляется только в виде покалываний в груди и незначительной одышки. Такие пневмотораксы обнаруживаются преимущественно случайно при плановой флюорографии или рентгенографии.
При проведении физикального обследования пациентов обращает на себя внимание характерное положение больного. Чтобы уменьшить амплитуду движений грудной клетки, пациенты находятся в положении сидя, наклоняясь в сторону поражения, или лежа на больном боку.
Объективно обнаруживается увеличение окружности грудной клетки с выбуханием мышц в межреберных промежутках на стороне поражения. Шейные вены вздуваются. У худощавых мужчин на пострадавшей половине грудной клетки может определяться более высокое расположение соска, что связано с рефлекторным спазмом грудной мышцы на этой стороне.
При пальпации на пораженной стороне определяется ослабление дрожания голоса. При клапанном пневмотораксе во время пальпации ощущается хруст (крепитация) жировой клетчатки под кожей груди и шеи.
При перкуссии определяется громкий коробочный звук (тимпанит). Он может быть разным по интенсивности, что зависит от количества воздуха, скопившегося в полости плевры, и степени сжатия легкого.
При аускультации выслушивается отсутствие везикулярного дыхания и других дыхательных шумов (мелко- и крупнопузырчатых хрипов). Определяется сдвиг сердечных шумов в здоровую сторону.
Основными симптомами наличия воздуха в межплевральном пространстве у детей не имеют кардинальных отличий от таковых у взрослых:
![]()
сильная боль,- выраженная одышка,
- синюшность кожи пальцев,
- сухой кашель,
- возбуждение.
Дети при болевых ощущениях, как правило, начинают плакать или кричать, избегают осмотра и физикального обследования. Эти особенности психики детей требуют от врача терпеливости и установления доверительных отношений с ребенком и его родителями.
Диагностика спонтанного пневмоторакса при типичной клинической картине не представляет трудностей, но у каждого пятого пациента отмечается стертое или бессимптомное течение заболевания.
Для постановки диагноза или его уточнения после первичного осмотра назначают дополнительные диагностические методы:
![]()
рентгенографию органов грудной клетки,- исследование газов крови,
- ультразвуковое исследование,
- электрокардиограмму,
- компьютерную томографию.
Стандартное рентгенологическое исследование органов грудной полости является общедоступным и основным диагностическим методом для подтверждения диагноза. Проведение компьютерной томографии при этой патологии считается избыточным и применяется редко.
Результаты дополнительных диагностических методов позволяют установить объем воздуха в полости плевры, степень сжатия легкого, состояние органов средостения, наличие осложнений или провести дифференциальную диагностику.
Первая помощь и лечение
Больной с подозрением на спонтанный пневмоторакс или с установленным диагнозом подлежит немедленной госпитализации в общехирургический стационар или торакальное отделение (по возможности).
Основными задачами первой хирургической помощи таким пациентам являются:
- быстрая, безопасная и эффективная диагностика патологии легкого,
- раскрытие легкого в кратчайшие сроки и возобновление его дыхательной функции путем пассивного дренажа плевральной полости,
- обоснование лечебной тактики.
Тактика хирургического лечения спонтанного пневмоторакса должна соответствовать принципу поэтапного увеличения инвазивности:
-
Динамическое наблюдение, покой и кислородотерапия.
Методы «,малой хирургии»,:
- пунктирование плеврального пространства,
- дренаж плеврального пространства (пассивный или активный),
- дренирование полости плевры с закрытым химическим плевродезом (спаиванием листков плевры).
Оперативное лечение:
- торакотомия с резекцией легкого,
- видеоассистированная торакоскопическая резекция легкого из мини-доступа (ВАТС-резекция),
- торакоскопическая резекция легкого.
Переход к каждому последующему этапу лечения должен выполняться обоснованно.
При незначительном количестве воздуха при спонтанном пневмотораксе ограничиваются наблюдением и оксигенотерапией. Показанием к неоперативному лечению является малый коллапс легкого (не более 20%).
С помощью кислородотерапии достигают повышения оксигенации крови и уменьшения признаков дыхательной недостаточности. Недостатком консервативного метода является высокая частота рецидивирования: повторные пневмотораксы после консервативного лечения наблюдаются у 30% пациентов в течение первого года после первого случая.
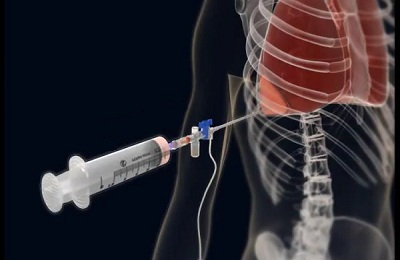
Пункция межплевральной полости проводится для эвакуации имеющегося в плевральном пространстве воздуха. После проведения пункции необходимо проводить контрольное рентгенологическое или ультразвуковое исследование.
При значительном скоплении воздуха в полости плевры устанавливают дренаж. Дренирование с активной эвакуацией воздуха является стандартом оказания ургентной хирургической помощи при спонтанном пневмотораксе.
Дренирование с активным отсасыванием позволяет:
- быстро удалить воздух,
- достичь раскрытия легкого,
- предупредить или купировать респираторно-гемодинамические нарушения.
Оперативные вмешательства проводятся только при наличии определенных показаний, которыми являются:
- неэффективность малоинвазивных манипуляций,
![]()
сопутствующее кровотечение в плевральной полости,- рецидив,
- возникновение патологии у людей, работа которых связана с перепадами атмосферного давления (поднятие на высоту, погружение под воду),
- двусторонний пневмоторакс,
- открытый или клапанный пневмоторакс.
Операции при спонтанном пневмотораксе бывают видеоторакоскопическими и с открытым (торакотомическим) доступом.
Видеоторакоскопические операции являются более предпочтительным видом оперативных вмешательств, потому что:
- являются менее травматичными,
- обеспечивают лучший обзор структур грудной полости,
- снижают вероятность гнойно-воспалительных послеоперационных осложнений,
- способствуют ранней активизации больного,
- уменьшают длительность послеоперационного периода,
- являются менее затратными для государства и пациента,
- имеют хороший косметический эффект.
Принципы лечения спонтанных пневмотораксов у детей такие же, как и у взрослых.
Прогноз для здоровья и жизни пациентов при своевременной диагностике спонтанного пневмоторакса и проведении адекватного лечения вполне благоприятный. Чем быстрее оказана неотложная помощь при спонтанном пневмотораксе, тем быстрее расправится легкое, и, соответственно, быстрее исчезнут симптомы дыхательной и сердечно-сосудистой недостаточности.
Выполнение врачебных рекомендаций после выписки пациентов из стационара повышают благоприятность прогноза.
Помощь необходимо оказывать быстро, чтобы исключить коллапс.
Пневмоторакс — нарушение плевральной области, характеризующееся скоплением воздуха. Такое состояние вызывает серьёзные последствия из-за нарушения функциональности лёгочной системы. Первую помощь при пневмотораксах необходимо оказывать быстро, чтобы исключить коллапс. В другом случае организму угрожает опасность, которая влечёт за собой потерю сознания и летальный исход.
Классификация
В зависимости от причинных факторов пневмоторакс подразделяют на:
- Посттравматический — является следствием травматических повреждений грудной клетки.
- Спонтанный — развивается самостоятельно у здоровых людей или имеющих в анамнезе хроническую легочную патологию: абсцесс, гангрену, эмфизему или туберкулез.
- Ятрогенный или искусственный пневмоторакс – результат лечебных процедур.
Патогенетически болезнь классифицируют на формы:
- Закрытый – наиболее легкая разновидность пневмоторакса, при которой отсутствует сообщение с внешней средой.
- Открытый – характеризуется разгерметизацией дыхательной системы. Воздух поступает в полость плевры на вдохе и удаляется на выдохе, не накапливаясь в организме.
- Клапанный – воздух проникает в плевральную полость через рану и не покидает ее. Он концентрируется между плевральными листками, внутриплевральное давление быстро нарастает. Дальнейшее прогрессирование патологии заканчивается поражением сосудисто-нервных пучков и сдавливанием второго легкого. Клапанный пневмоторакс переходит в напряженный – самый опасный вид патологии, приводящий к смерти больного.
По локализации пневмоторакс бывает односторонним (лево- или правосторонним) и двусторонним.
По степени спадения легкого:
- Частичный или ограниченный коллапс — легкое спадается на 1/3,
- Субтотальный коллапс — легкое спадается на ½,
- Тотальный коллапс — легкое спадается более, чем на ½ или полностью поджато воздухом.
Если в плевральной полости содержится кроме воздуха кровь, то говорят о гемопневмотораксе, если гной — пиопневмотораксе.
Спонтанный пневмоторакс – причины, способы неотложной помощи и лечения
Спонтанный пневмоторакс называется первичным, если отсутствует основное заболевание, которое можно было бы рассматривать как причину.
Коллапс легкого может возникнуть и у человека, который не страдает патологиями бронхолегочной системы.
Чаще всего спонтанный пневмоторакс диагностируется у мужчин (в 5 раз чаще, чем у женщин) в возрасте 15-34 лет, худых и высоких. В зоне риска находятся курильщики табака и марихуаны.
Прочие причины спонтанного пневмоторакса:
- травмы грудной клетки;
- хронические заболевания легких (астма, хроническая обструктивная болезнь легких (ХОБЛ), рецидивирующие пневмонии, плевриты, туберкулез, эмфизема легких);
- занятия дайвингом (подводным плаванием и нырянием) вследствие резкого перепада атмосферного давления;
- частые перелеты на воздушном транспорте.
Наиболее частые травмы, приводящие к развитию спонтанного пневмоторакса – проникающие ранения грудной клетки.
Воздух попадает в полость плевры снаружи или из внутренних органов, когда происходит разрыв газовых булл при эмфиземе легких. В норме легкие находятся в расправленном состоянии благодаря тому, что внутри плевры давление меньше, чем в самом органе. Если воздух попадает внутрь плевральной полости, легкое спадает.
Этиология
Факторами риска спонтанного пневмоторакса являются:
Причины пневмоторакса делят на 2 большие группы:
- Влияние механических факторов – травмы, ранения, неправильно выполненные лечебно-диагностические процедуры, искусственный пневмоторакс.
- Специфическая и неспецифическая легочная патология – туберкулезная инфекция, абсцесс и гангрена легкого, разрыв пищевода.
Первичный спонтанный пневмоторакс возникает после физической нагрузки, резких движений, кашля или в спокойном состоянии, часто во время сна.
Симптоматика
Заболевание начинается внезапно. Сначала появляется одышка, дыхание становится поверхностным и учащенным. Затем развивается болевой синдром: возникает резкая боль в области груди, активизирующаяся при дыхании и движении, отдающая в верхние конечности. Одышка и боль часто сопровождаются приступами сухого кашля.
Кожные покровы становятся бледными, потными и липкими, сердцебиение учащается. По мере накопления в крови углекислоты развивается цианоз — синюшность кожи. Чтобы хоть немного уменьшить боль, пациенты принимают вынужденную позу — полусидя или лежа. Больные ощущают слабость, страх, панику. У них учащается сердцебиение, и понижается кровяное давление. Подвижность грудной клетки с пораженной стороны ограничена и отстает в акте дыхания, а со здоровой усилена. Межреберные промежутки сглажены.
Клиника заболевания у детей практически не отличается от таковой у взрослых, но характеризуется стремительным нарастанием симптомов пневмоторакса и появлением судорог. Они тем тяжелее, чем меньше возраст ребенка.
Прогноз
Прогноз при закрытом пневмотораксе разный. В целом он априори должен расцениваться как сложный. Но своевременное выявление и адекватное медицинское вспоможение позволят избавить пациента не только от данного нарушения и от риска возникновения его последствий.
Прогноз ухудшается в таких случаях, как:
- позднее выявление;
- неадекватная терапия;
- пожилой возраст;
- возникновение осложнений.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
(47 голос., средний: 4,11 из 5)
Осложнения
Прогноз при пневмотораксе благоприятный. Воздух в плевральной полости рассасывается в течение 3-5 недель, и наступает полное выздоровление.
Пневмоторакс часто осложняется развитием экссудативного воспаления плевры с накоплением геморрагического и серозно-фибринозного выпота.
Опасными последствиями пневмоторакса являются: спайки, которые нарушают расправление легкого; кровотечение в полость плевры из пораженного сосуда; гемоторакс; пиоторакс; сепсис; регидное легкое; гнойное расплавление плевры.
Длительно текущий пневмоторакс часто заканчивается замещением легочной ткани соединительной, сморщиванием легкого, потерей эластичности, развитием легочной и сердечной недостаточности, смертью.
Диагностика
Диагностика пневмоторакса основывается на данных, полученных при осмотре и обследовании больного. Перкуторно обнаруживается коробочный или тимпанический звук, распространяющийся до нижних ребер, смещение или расширение границ сердечной тупости. Пальпаторно определяется ослабление или отсутствие голосового дрожания. Дыхание ослаблено или не прослушивается.
Рентгенологическое исследование позволяет обнаружить зону просветления и смещение органов средостения, легочной рисунок отсутствует. Более детальное изображение можно получить с помощью компьютерной томографии. Дополнительными диагностическими методами являются: плевральная пункция с манометрией, видеоторакоскопия, исследование газового состава крови, электрокардиография.
При гемопневмотораксе и пиопневмотораксе проводят диагностическую пункцию для определения клеточного состава и наличия болезнетворных микробов.
Основные симптомы
Клиническая картина пневмоторакса зависит от его вида, размеров, состояния функции легких и наличия заболеваний. В типичных случаях таких больных беспокоит:
- боль в грудной клетке;
- стеснение в груди;
- одышка.
Нередко вследствие усиления болевых ощущений пациент не может сделать глубокий вдох.
При физикальном обследовании врач выявляет патологические признаки заболевания различной степени выраженности. Это может быть:
- сглаженность реберных промежутков в зоне над очагом поражения;
- отставание больной половины в акте дыхания;
- у больных астенического телосложения может выявляться смещение верхушечного толчка и набухание шейных вен;
- при пальпации в зоне патологического очага может определяться подкожная эмфизема в виде крепитации, ослабление голосового дрожания;
- при перкуссии – звук с тимпаническим оттенком;
- при аускультации – ослабление или полное отсутствие дыхательных шумов.
Кроме того, выявляется смещение границ сердечной тупости, приглушенность сердечных тонов, повышение частоты пульса и снижение артериального давления.
Дальнейшее прогрессирование болезни при отсутствии лечения может привести к развитию дыхательной недостаточности и осложнений:
- кровохарканья;
- эмфиземы средостения;
- разрыва висцеральной плевры и т. д.
У части пациентов при небольших размерах пневмоторакса он может протекать бессимптомно.
Лечение
Пневмоторакс — патологический процесс, представляющий угрозу для жизни пациента. Больным с пневмотораксом показана госпитализация в хирургический стационар. Лечение заболевания следует начинать до приезда бригады скорой помощи. Больному следует помочь — успокоить, ограничить подвижность грудной клетки и обеспечить достаточный доступ кислорода. Врач скорой помощи осматривает пациента, ощупывает грудную клетку, назначает необходимые диагностические исследования.
Если в плевральной полости скапливает большое количество воздуха, ее дренируют с помощью аппарата Боброва или электроаспиратора. Это несложная лечебная процедура, не требующая особой подготовки больного.
Если активная аспирация не позволяет купировать пневмоторакс или возникают его рецидивы, переходят к хирургическому лечению — проведению торакотомии.
Вскрывают плевральную полость, устраняют причину патологии, а затем ушивают имеющийся дефект в легочной ткани, останавливают кровотечение и послойно зашивают рану, оставляя дренажную трубку.
Показаниями к проведению торакотомии являются:
- Неэффективность дренирования плевральной полости,
- Двусторонний спонтанный пневмоторакс,
- Гемопневмоторакс,
- Рецидивы патологии, вызванные буллезной эмфиземой.
Особенности пневмоторакса
Сохранение воздуха происходит между листками плевральной ткани. Из-за нарушения в дыхании быстро развивается сердечно-сосудистая аномалия или недостаточность. Патологическое состояние возникает, если на поверхности лёгкого или в грудной клетке есть прободение.
Воздух в полости оказывает сильнейшее давление, что приводит к опаданию лёгкого или его частей. Перед тем, как оказывать первую помощь при пневмотораксе, нужно изучить симптомы. Как определить подобное нарушение?
Признаки попадания воздуха в плевральный отдел зависят от тяжести состояния и присоединённых осложнений.
- дыхание пациента усложняется, становится частым и неглубоким;
- по телу выделяется холодный липкий пот;
- начинается приступ сухого кашля, сопровождающегося загрудинной болью;
- из-за недостатка кислорода кожные покровы синеют;
- сердечный ритм сбивается;
- определяется подкожная эмфизема (скопление воздуха в необычном месте);
- на фоне болевых ощущений пациенту хочется принять сидячее положение, в котором ему становится легче.
- у больного начинается приступ страха;
- в теле появляется слабость;
- артериальное давление падает, иногда до критической отметки.
Болевой симптом внезапный, выражен слабо или ярко, имеет кинжальный или колющий характер. Иногда дискомфорт распространяется в кишечник и плечелопаточный отдел. Если не принять действий, пострадавший может погибнуть от осложнений пневмоторакса.
В зависимости от факторов и принципа развития пневмоторакс имеет различную степень течения. От этого зависят прогнозы и шансы на выживаемость пациента.
Дыхательная недостаточность развивается при контакте полости плевры с воздухом при вдохе и выдохе. Давление внутри приравнивается к атмосферному значению. Наибольшую опасность для жизни пациента представляет открытый тип с двусторонним повреждением, вызванный травмой грудной клетки. В таких случаях больного практически не удаётся спасти, даже если первую помощь при открытом пневмотораксе оказывают квалифицированные медработники торакального или травматологического отделения.
При клапанном пневмотораксе воздух попадает из внешней среды и нарастает в объёме. Лёгочная ткань подвергается сильному давлению, выход газа наружу исключается. С каждым последующим вдохом свищевой проход закрывается, а риск разрыва внутренних сосудов увеличивается. Крайней степенью такой патологии становится напряжённая форма. Давление воздуха в области плевры приобретает критическое значение, наступает коллапс лёгкого и сердечно-сосудистая недостаточность. В неотложную помощь при клапанном пневмотораксе входят мероприятия, которые способствуют переходу его в закрытую форму.
При спонтанном пневмотораксе воздух скапливается не по причине травмы, а врачебного вмешательства, при патологиях органов дыхания или других острых и хронических заболеваниях.
Вторичная форма характеризуется нарушением лёгочной ткани во время астмы, бронхита и плеврита, которые были ранее диагностированы.
Также причиной разрыва могут стать паренхиматозные повреждения на фоне туберкулёза, кист и раковых опухолей.
Идиопатический или спонтанный пневмоторакс развивается у здоровых людей молодого возраста. Причиной разрыва плевры становится резкий разрыв альвеол на фоне перенапряжения при физической нагрузке, кашле, смехе, падении или нырянии. В группу риска попадают мужчины 20-30 лет.
Первую помощь при спонтанном пневмотораксе необходимо оказать быстро, так как эта форма склонна к прогрессированию симптомов. Практически у 20% пациентов первичные нарушения спонтанной формы повторяются.
Доврачебная помощь оказывается по следующему алгоритму:
- Вызывают бригаду скорой помощи.
- Останавливают кровотечение, накладывают чистую тугую повязку и закрывают её целлофаном или клеёнкой так, чтобы она была герметичной.
- Аккуратно пострадавшего переводят в полусидящее положение. Переводят в полусидящее положение.
- При потере сознания больного приводят в чувство, поднеся к носу вещество с резким запахом — краска, бензин и прочее.
- Устраняют сильные болевые ощущения с помощью анальгетиков и нестероидных противовоспалительных препаратов.
- Больного после оказания помощи не бросают до тех пор, пока к нему не прибудут квалифицированные медицинские работники.
После остановки кровотечения вводят лекарства для поддержки сердечно-сосудистой системы.
Реанимационные мероприятия начинают ещё при транспортировке пострадавшего в больницу.
После остановки кровотечения вводят лекарства для поддержки сердечно-сосудистой системы — Кордиамин, Сульфокамфокаин и другие. Для обезболивания показано внутривенное введение анальгетиков ненаркотического происхождения.
При сильном болевом шоке пациенту могут вводить сильнодействующие препараты — Промедол, Трамадол, Димедрол.
Определение сердечной тупости необходимо для лучшего диагностирования смещений средостения и лёгкого. Все люди с пневмотораксом получают кислородную терапию. Пассивная аспирация в половине случаев приводит к расправлению лёгкого и стабилизации состояния.
Неотложная помощь при спонтанном рецидивирующем пневмотораксе включает в себя использование дренажной трубки. Это способствует закрытию дефекта плевры в течение 2 суток.
В полость могут вводить порошок тетрациклина, действие которого направлено на сращение листков плевры.
При неэффективности пассивной аспирации используют хирургическое лечение. Обширная торакотомия назначается, если пневмоторакс посредством дренирования проводится на протяжении 5-7 дней без улучшения пациента.
Оперативное вмешательство показано при двухстороннем спонтанном пневмотораксе, который в 100% случаев приводит к летальному исходу без применения радикального лечения.
Если помощь при патологическом состоянии была оказана вовремя, дальнейшие прогнозы весьма благоприятны. Пациенту важно придерживаться рекомендаций после оперативного вмешательства. Необходимо отказаться от курения, физической нагрузки и полётов на высоте.
Профилактика
Профилактические рекомендации, позволяющие предотвратить развитие пневмоторакса:
- Своевременная диагностика и лечение заболеваний органов дыхания,
- Регулярное прохождение флюорографического исследования легких,
- Хирургическое удаление источника заболевания,
- Борьба с курением,
- Дыхательная гимнастика на свежем воздухе.
Лицам, имеющим в анамнезе пневмоторакс, следует избегать чрезмерных физических нагрузок, воздержаться в течение месяца от перелетов на самолете, занятий дайвингом, прыжков с парашютом.
Пневмоторакс – это серьезное заболевание, угрожающее жизни человека и требующее оказания медицинская помощь. Чем раньше больной с пневмотораксом обратиться в медицинское учреждение, тем больше у него шансов на выздоровление.
Читайте также: