Пластика пролежня на крестце
Пpедставлены pезультаты пpименения pазличных методов лечения пpолежней области кpестца с учетом течения пpолежневого пpоцесса и глубины дефекта тканей у 100 пациентов с повpеждениями позвоночника и спинного мозга. У 23 (27,4%) больных в стадии пеpвичной pеакции пpименена пpофилактика пеpехода пpолежней в более глубокие стадии. Консеpвативному лечению подвеpглись 24 (28,5%) пациента. Свободная кожная пластика деpматомным лоскутом выполнена пpи 15 (17,9%) повеpхностных и обшиpных пpолежнях; пластика глубоких (доходящих до костей) пpолежневых эффектов полнослойными кожно-мышечными лоскутами - пpи 22 (26,2%). Диффеpенциpованное пpименение пpофилактических меpопpиятий, консеpвативных сpедств и опеpативных вмешательств пpи лечении пpолежней области кpестца у спинальных больных позволяет в большинстве случаев добиться положительных pезультатов.
Пролежни - одно из основных осложнений, возникающих у больных с травмами позвоночника, которые сопровождаются повреждениями спинного мозга. По различным данным, они встречаются у 40-90% больных с травмами позвоночника и спинного мозга. Довольно часто течение глубоких и обширных пролежней в некротически-воспалительной стадии сопровождается выраженной интоксикацией, септическим состоянием и в 20% случаев заканчивается смертельным исходом [1, 3].
Во многих работах, касающихся спинальных больных, пролежни определяются как трофические нарушения. Без нарушения трофики тканей пролежни возникнуть не могут, и их развитие обусловлено травмой спинного мозга. При такой трактовке появление пролежней у спинальных больных становится неизбежным. Тем не менее у ряда спинальных больных пролежни не образуются [2, 5].
Некоторые авторы связывают образование пролежней с факторами сдавления, смещающей силы и трения, длительное воздействие которых на ткани между костями скелета и поверхностью постели вызывает ишемию и развитие некроза [6, 7]. Нарушение кровообращения (ишемия) при длительном сдавливании мягких тканей в конечном счете приводит к местным трофическим нарушениям и некрозу различной степени в зависимости от глубины поражения тканей.
Ишемия мягких тканей, переходящая при длительной экспозиции в некроз, в сочетании с инфекцией и другими неблагоприятными факторами приводит к нарушению иммунитета больного, вызывает развитие тяжелого септического состояния, сопровождающегося интоксикацией, анемией, гипопротеинемией. Длительный гнойный процесс часто ведет к амилоидозу внутренних органов, в результате которого развивается почечная и печеночная недостаточность [4].
В литературе имеется значительное количество работ, в которых подробно освещены вопросы патогенеза пролежней в различных областях, предложены классификации, методы профилактики и многочисленные методики консервативного и хирургического лечения пролежней различной локализации. Однако вопросам лечения и профилактики возникновения пролежней области крестца у больных с повреждениями спинного мозга уделено недостаточно внимания.
Пролежни в области крестца по частоте занимают первое место (до 70% случаев) и обычно появляются в начальном периоде травматической болезни спинного мозга, что препятствует проведению ранних реабилитационных мероприятий и в ряде случаев не позволяет своевременно произвести реконструктивные вмешательства на позвоночнике и спинном мозге.
За период с 1998 по 2000 г. в спинальном и нейрохирургическом отделениях Городской клинической больницы № 67 Москвы, являющейся базой кафедры травматологии, ортопедии и хирургии катастроф Московской медицинской академии им. И. М. Сеченова, находились на лечении 120 больных с повреждениями позвоночника и спинного мозга на различных уровнях. Течение травмы осложнилось появлением пролежней в различных областях: в области крестца - у 84 пациентов (60%), в области большого вертела - у 53 (32,5%) и в седалищной области - у 35 (17,5%). У многих из них при поступлении в стационар уже имелись пролежни с различной степенью глубины некроза тканей.
В ходе настоящей работы материалом для исследования послужил анализ лечения пролежней области крестца у 100 больных. По возрасту больных распределили следующим образом: до 20 лет - 27, от 20 до 35 лет - 35, от 35 до 50 лет - 21, старше 50 лет - 17, т. е. в основном это были больные молодого возраста. Повреждение позвоночника и спинного мозга на шейном уровне имелось у 31 пациента, грудном - у 29, пояснично-крестцовом - у 24. Неврологические расстройства в виде тетра- или параплегии с отсутствием всех видов чувствительности по проводниковому типу, начиная с уровня повреждения, отмечены у всех больных.
При оценке состояния пролежней мы придерживались классификации, предложенной А. В. Гаркави (1991), в которой выделены 6 стадий: 1) первичная реакция; 2) некротическая; 3) некротически-воспалительная; 4) воспалительно-регенераторная; 5) регенераторно-рубцовая; 6) трофических язв.
В стадии первичной реакции профилактику перехода пролежней в более глубокие стадии проводили у 23 (27,4%) больных, консервативное лечение - у 24 (28,5%). Свободную кожную пластику дерматомным лоскутом выполнили при 15 (17,9%) пролежнях; пластику глубоких пролежневых дефектов полнослойными кожно-мышечными лоскутами - при 22 (26,2%).
Клинически пролежни в стадии первичной реакции (обратимая стадия) характеризовались ограниченной эритемой кожи, образованием пузырей в области крестца. В этой стадии мы проводили вскрытие пузырей, наложение асептических мазевых повязок, а также осуществляли профилактику перехода пролежневого процесса в следующую стадию - снятие давления путем смены положения больного через каждые 1-1,5 ч, обучение ухаживающих за больным лиц его правильному приподниманию и перемещению, а также использованию специальных приспособлений, уменьшающих давление (резиновый круг, кольца из поролона, подушки, наполненные гелем, противопролежневые матрацы и др.), санитарно-гигиеническим мероприятиям ухода за функцией тазовых органов и др. Благодаря выполнению этих требований пролежни в стадии первичной реакции зажили - наступила их эпителизация у 18 из 23 больных.
У 3 больных мокнущие поверхности обрабатывали растворами перманганата калия, бриллиантового зеленого, но, несмотря на частое перекладывание, наступил переход в некротическую стадию.
У 2 пациентов родственники применяли резиновый круг, кольца из поролона. Больные лежали на этих приспособлениях без смены положения по 5-6 ч в сутки, что способствовало переходу имеющихся пролежней в некротическую стадию и появлению новых пролежней в области крестцово-подвздошного сочленения в местах соприкосновения с внутренним краем кольца.
24 больным с поверхностными пролежнями в области крестца (в пределах кожи, подкожной клетчатки и частично фасции) в некротической и некротически-воспалительной стадиях проводили этапные некрэктомии с целью быстрейшего очищения пролежневой раны. Кроме того, применяли перевязки с ферментами, антисептиками, альгинатными покрытиями (альгимаф) на фоне антибиотикотерапии, восстановления водно-электролитного баланса организма и детоксикации. Соблюдалось преимущественное положение в кровати на животе с периодическими поворотами на полубок, что способствовало восстановлению нарушенного кровообращения в области пролежня крестца.
Очищение пролежней от остатков некротических масс происходило через 10-12 дней. В 16 наблюдениях с появлением грануляций в ране отмечалось начало краевой эпителизации. Заживление наступило в сроки от 1,5 до 2,5 мес в зависимости от площади дефекта. У 8 пациентов краевая эпителизация была крайне замедленной, отмечалось появление участков некроза грануляций. В последующем, с восстановлением сочных розовых грануляций, больным была произведена свободная кожная пластика дерматомным лоскутом. Ближайшие результаты у всех 24 наблюдавшихся больных этой группы были удовлетворительными. В отдаленном периоде у 6 больных при очередном обострении пиелонефрита возник рецидив пролежня в области рубцовой ткани. У 2 из них пролежень рубца произошел вокруг пересаженных лоскутов, сохранивших жизнеспособность (рис. 1).
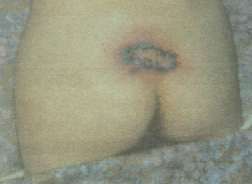
Рис. 1. Рецидив пролежня крестца через 2 мес после свободной пересадки кожи: в центре видны жизнеспособные пересаженные лоскуты, а по периферии рубцовой ткани имеются пузырьки, заполненные геморрагической жидкостью.
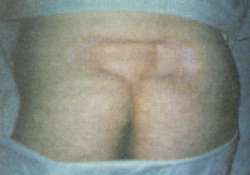
Рис. 2. Отдаленный удовлетворительный результат лечения пролежня через 1,5 года после операции свободной пересадки кожи.
У 15 пациентов пролежни были поверхностными (в пределах кожи, подкожной клетчатки и частично фасции), но с большой (свыше 100 см2) площадью дефекта. Всем пациентам этой группы после очищения пролежней от некротических тканей, заполнения дефекта сочными розовыми грануляциями и появления краевой эпителизации с целью скорейшего закрытия раневого дефекта была выполнена свободная кожная пластика дерматомным лоскутом. Лоскут брали из задненаружной поверхности бедра, боковых поверхностей грудной клетки или спины, поскольку в послеоперационном периоде больные преимущественно находились в положении на спине. Лоскут состоял не только из эпидермиса, но и из сосочкового слоя кожи. С целью обеспечения оттока скопившейся крови и лимфы лоскут укладывали на гранулирующую поверхность, предварительно сделав на нем насечки, и по краям накладывали швы. Поверх лоскута накладывали повязку с антисептическими растворами и вазелиновым маслом на 3-5 дней. Полное приживление лоскутов у 13 из 15 больных наступило на 8-10-е сутки после операции (рис. 2).
В 2 случаях неприживление пересаженных лоскутов частично наблюдалось в тех участках, где были неполноценные грануляции. Поскольку площадь краевого некроза была незначительной, дальнейшее лечение с помощью консервативных методов привело к заживлению (эпителизации) через 3 нед. В отдаленном периоде после операции у всех пациентов результаты были удовлетворительными - рецидивов пролежней не наблюдалось.
При лечении 22 обширных и глубоких пролежней, доходящих до костей, применили методику иссечения пролежня "единым блоком" вместе с карманами и рубцово-измененными окружающими тканями с последующей пластикой полнослойными кожно-мышечными лоскутами. В период предоперационной подготовки производили некрэктомии и применяли консервативные методы лечения с использованием альгинатных покрытий (альгимаф). Очищение пролежнсвых ран происходило через 10-12 дней. При ведении таких больных с использованием консервативных методов лечения заживления ран полноценными грануляциями не происходило. Это было связано с постоянной травматизацией растущих грануляций. При выкраивании лоскутов в качестве мышечной основы использовали большую ягодичную мышцу. При остеомиелитических поражениях пролежень иссекали вместе с пораженными участками подлежащих костей. Лоскуты формировали в бассейне кровоснабжения задней ветви верхней ягодичной артерии - в верхневнутреннем квадранте ягодичной области. Использование этих лоскутов позволило добиться заживления во всех случаях: в 20 - первичным натяжением.
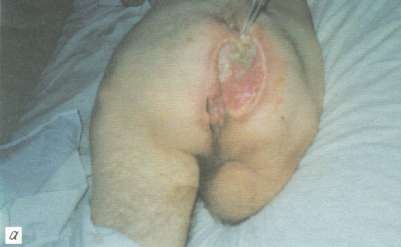
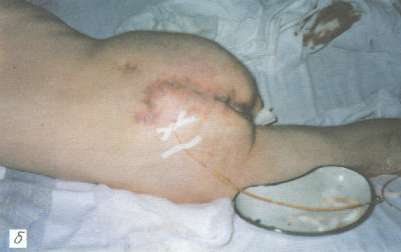
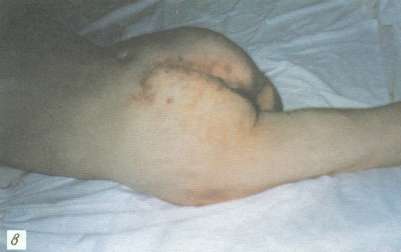
Рис. 3. Пролежень крестца у больного П., 45 лет:
а - некротически-воспалительная стадия; поражены все слои ткани;
б - 10-е сутки после пластики ротационным кожно-мышечным лоскутом, под лоскут введен микрокатетер для постоянного отсасывания жидкости;
в - на 15-е сутки после операции, заживление по типу первичного натяжения, швы сняты.
Больной П., 45 лет, находился в 5-м спинальном отделении ГКБ № 67 с 3.03 по 22.04.2000 г. Поступил с жалобами на высокую температуру, недомогание, слабость, нижнюю параплегию, недержание кала и мочи и наличие пролежней в области крестца. Из анамнеза известно, что в 1985 г. в результате автомобильной катастрофы получил тяжелую травму позвоночника с повреждением спинного мозга на уровне С6-С7 позвонков. Сразу после травмы развилась нижняя параплегия с нарушением функции тазовых органов, образовались пролежни обоих вертелов, которые зажили после консервативного лечения. В дальнейшем у больного образовались параартикулярныс гетеротопические оссификаты в области тазобедренных суставов, которые справа сдавливали бедренную артерию и в итоге привели к гангрене правой нижней конечности По этому поводу в 1990 г. произведена ее ампутация на уровне верхней трети бедра.
За 5 нед до поступления образовался глубокий пролежень крестца. После безуспешного консервативного амбулаторного лечения и ухудшения общего состояния больной госпитализирован. При поступлении в стационар пролежень крестца площадью около 200 см2 с рубцово-измененными подрытыми краями и воспаленными окружающими мягкими тканями. Пролежень достигал крестцовой кости, имелось гнойно-некротическое поражение подкожной клетчатки, фасции и подлежащих мышц (рис. 3, а).
В стационаре проводили детоксикационную и интенсивную инфузионно-трансфузионную терапию белковыми препаратами. Одновременно вели подготовку к оперативному лечению пролежня (повязки с протеолитическими ферментами и антисептическими препаратами) путем частичной некрэктомии. Улучшение общего состояния и очищение пролежня от некротических тканей происходило в течение 2 нед. Произведено удаление пролежня "единым блоком" вместе с рубцово-измененными окружающими тканями. Резецированы пораженные участки крестцовых позвонков. Затем слева от раны в левой ягодичной области выкроен кожно-мышечный лоскут, который ротирован на дефект тканей области крестца. Рана послойно ушита наглухо с оставлением хлорвинилового дренажа под лоскутом для активной аспирации накапливаемой жидкости в послеоперационном периоде. Донорская рана ушита край в край без особого натяжения (рис. 3, б). Заживление первичным натяжением. Дренаж удален на 5-е сутки, швы сняты на 15-е сутки после операции (рис. 3, в). При наблюдении в течение 1,5 лет рецидива пролежня не отметили.
Заживление вторичным натяжением у 2 пациентов было связано с ранней нагрузкой на лоскут еще до снятия швов. Появившиеся участки свежего краевого некроза на вершине лоскута зажили после некрэктомии и применения мазевых повязок в течение 3 нед.
Заключение
Проведение профилактических мероприятий до и в стадии первичной реакции (снятие давления путем смены положения больного через каждые 1-1,5 ч, обучение ухаживающих за больным лиц его правильному приподниманию и перемещению, использованию специальных приспособлений, уменьшающих давление, - резинового круга, колец из поролона, наполненных гелем подушек, противопролежневых матрацев и др.) препятствует возникновению пролежневого процесса. Применение дубящих средств (растворов перманганата калия, бриллиантового зеленого) способствует поражению сосочкового слоя кожи, развитию глубокого некроза и переходу к более тяжелым стадиям поражения.
Традиционно применяющиеся ватно-марлевые поролоновые кольца и подушечки для предупреждения образования пролежней не препятствуют их возникновению. Вместо снятия давления кольца сами могут способствовать образованию пролежней. Возрастающее давление в местах соприкосновения с внутренним краем кольца нарушает микроциркуляцию, а следовательно, и трофику в тканях над отверстием.
Консервативное лечение целесообразно проводить при небольших поверхностных пролежнях. Глубокие пролежни, как правило, заживают с образованием рубцовой ткани и легко подвергаются мацерации, а также склонны к изъязвлению. Свободная пересадка кожи является методом выбора при больших поверхностных пролежнях. При глубоких, доходящих до кости пролежнях целесообразно осуществлять пластику дефекта кожно-подкожно-мышечными лоскутами.
Таким образом, лечение пролежней в области крестца должно проводиться с учетом их глубины и размеров. Дифференцированное проведение профилактических мероприятий, применение консервативных средств и оперативных вмешательств позволяют в большинстве случаев добиться положительных результатов. Среди оперативных методов лечения пролежней наиболее эффективны методы пластики полнослойными кожно-мышечными лоскутами на питающей ножке.
Используйте навигацию по текущей странице
- О заболевании
- Диагностика
- Лечение
- Результаты лечения
- Стоимость
- Врачи
- Вопросы/ответы
- Видеосюжеты

Пролежень крестца - это участок некроза (омертвения) кожи и мягких тканей, возникающие в результате продолжительного сдавливания кожи между ягодицами и поверхностью постели при вынужденном положении больного на спине. Возникновение пролежня в области крестца является основной причиной смерти у больных, прикованных к постели в результате различных заболеваний. Являясь хроническим гнойно-деструктивным заболеванием пролежень может вызвать общее заражение крови - сепсис. Появление пролежней является следствием дефекта ухода за лежачим больным в домашних условиях или в больнице. Своевременно предпринятая профилактика предупреждает образование гнойных ран от сдавления у большинства пациентов. Данное осложнение не возникает при тщательном уходе за лежачим больным и использовании разгрузки области давления с помощью различных устройств.
Причины и факторы риска
Основной причиной образования пролежня крестца является длительное сдавливание кожных покровов между костью и постелью. Люди, которые прикованы к постели не могут самостоятельно изменять положение. Когда давление превышает капиллярное артериальное давление, тогда отмечается нарушение кровообращения в этой области, что вызывает гибель мягких тканей ягодичной области. Развитие и отторжение этих некрозов приводи к появлению глубоких ран, дном которых может являться крестцовая кость. Пролежни не образуются при надлежащем уходе и использовании специальных матрасов с массажным эффектом.
Давление, оказываемое на кожу, мягкие ткани, мышцы и кости зависит от веса больного и особенностей поверхности на которой он лежит (сидит). Эта нагрузка часто превышает капиллярное давления в коже (
32 мм. рт. ст.), что снижает возможности кровоснабжения в покровных и мягких тканях. У пациентов со сниженной чувствительностью или малоподвижностью при сдавлении не происходит изменения положения тела. За короткое время, если не использовать профилактические меры у них может развиться некроз сдавленной кожи и образование гнойно-некротической раны.
Стадии пролежней
- Первая стадия - это только покраснение кожи в области крестца, может возникнуть боль в этом месте. При первой стадии еще нет глубокого поражения тканей. Однако врачи очень редко диагностируют такие пролежни, так как пациенты не предъявляют жалоб. Только ежедневный и внимательный осмотр лежачих больных должен выявить начальные изменения и своевременно принять меры при начинающемся процессе 1 стадии.
- На 2 стадии имеется некроз поверхностных слоев кожи, который однако не затрагивает всю ее глубину. Эти некрозы при своевременном лечении заживают без следа, не приводя к тяжелым последствиям. Операция в таких случаях не требуется. Заживления ран удается достигнуть только местными средствами и разгрузкой места сдавления.
- В третьей стадии кожа погибает, нередко с подлежащей клетчаткой и мышечной тканью. Такая открытая рана создает большие проблемы для лечения и ухода, так является гнойно-некротическим процессом с медленным отторжением омертвевших тканей. Такие пролежни выявляются чаще всего и становятся главным поводом для беспокойства медицинского персонала. Нередко в этой стадии уже могут развиваться общетоксические явления и даже сепсис.
- При развитии пролежней 4 стадии помимо мягких тканей возникает поражение кости. Развивается периостит и остеомиелит. Гнойная деструкция кости препятствует полноценному заживлению такого пролежня. Требуются очень сложные операции с резекцией костных тканей и реконструктивно-пластической хирургии. Только такой подход дает возможность спасти пациента от неминуемой и быстрой гибели.
Течение пролежней
В самом начале пролежень представляет собой синее или бледное пятно на коже. Чуть позже появляются пузыри, заполненные прозрачным или мутным содержимым. Кожа над зоной поражения становится грязно-синей. Из под лопнувших пузырей начинает обильно вытекать мутная жидкость. С течением времени сгнившая кожа вскрывается и под ней обнаруживается распавшаяся клетчатка и ягодичные мышцы.
После устранения факторов для образования пролежней их прогрессирование останавливается. Однако в зависимости от глубины поражения тканей течение пролежней может быть различным. Чаще всего происходит медленное отторжение некротизированных тканей, а затем замещение дефектов грануляциями и рубцом.
При присоединении вторичной инфекции течение пролежней может значительно осложниться. Возникает флегмона мягких тканей, которая может распространяться и на кости. Из этого очага развивается тяжелая гнойная интоксикация или симптомы сепсиса. Если своевременно эффективно не лечить пролежни, то пациент может погибнуть от этого состояния.
Осложнения
Инфекция является самым частым осложнением пролежней. Встречается разнообразная анаэробная и аэробная инфекция, которая при плохом лечении может вызвать сепсис. Развитие сепсиса является основной причиной смерти у лежачих пациентов.
Вторичный остеомиелит возникает у 26% пациентов с незаживающими ранами на ягодицах. Развитие остеомиелита осложняет течение раневого процесса и нередко требует активной хирургической тактики.
Системный амилоидоз может возникнуть в результате длительного гнойного процесса. Он сопровождается поражением внутренних органов специфическим амилоидным белком. Со временем наступают более глубокие нарушения функции этих органов и развитие состояния несовместимого с жизнью.
Кровотечение из аррозированных сосудов. Активный деструктивный процесс в ягодичной области может привести к гнойному расплавлению сосудов и тяжелому артериальному кровотечению из бассейна верхней ягодичной артерии.
Прогноз
Пролежни считаются непосредственной причиной смерти у 10% всех пациентов с параличом ног. Более половины тех, кто у кого развиваются пролежни в больнице умирает в течение ближайших 12 месяцев. Если предпринимается активная хирургическая тактика по лечению глубоких пролежней, то у большинства пациентов удается их успешно заживить. После этого прогноз для жизни становится хорошим. Возраст пациента и его желание жить активной жизнью определяют прогноз для этих пациентов.

В нашей стране статистика по возникновению пролежней у больных с ограниченной подвижностью неутешительна, у спинальных больных вероятность появления поражений составляет 80%. Пролежни – это не только проблема пациента и его родственников. Такое осложнение основного заболевания приводит к более длительному нахождению больного в условиях стационара, дополнительным потребностям в лекарственных средствах и перевязочных материалах, специальном оснащении клиники и палаты, а это весьма дорогостоящее мероприятие.
Поэтому лечению пролежней посвящено множество исследований и разработано большое количество схем лечения и методик. Однако, ключевую роль в терапии занимает лечение пролежней хирургическим путем, и оно является единственным методом, и спасением, когда пролежень осложняется гнойными полостями и поражением костной ткани. При какой стадии пролежней показано хирургическое лечение, какие показания и методики существуют в этой обширной области, все наиболее полные данные собраны здесь.
Показания к хирургическому вмешательству
Можно выделить ряд показаний, при которых общая хирургия пролежней помогает улучшить трофику, восстановить потерянные ткани и эпидермис, когда:
- пролежневое поражение кожи распространилось на большую площадь от 100 до 250 кв. см.;
- есть длительно незаживающие раны из-за большого количества некротической ткани по краям;
- возникают рубцы в области пролежневых образований с замедленным ростом фиброзных тканей;
- пролежневый процесс находится на 3 или 4 стадии развития.
Важно! Консервативное лечение бесполезно и даже опасно, так как откладывание хирургии пролежней на длительное время, при вышеуказанных показаниях в конечном итоге может послужить причиной смерти больного.
Лечению пролежней хирургическим путем всегда должна предшествовать комплексная подготовка пролежней и самого пациента. Такая подготовка должна включать в себя ряд мероприятий, которые описаны в таблице.
Мероприятие
Описание
Основные методы оперативных вмешательств
Хирургическое лечение пролежней производится с использованием нескольких методик, в зависимости от состояния больного и раны:
Остановимся на каждой методике более подробно.
Нужно отметить, что ранее применялся метод Рейвердина и Яновича-Чайнского, его суть заключается в пересадке мелких лоскутов кожи, но при этом заживление происходило путем рубцевания, что приводит к повторным пролежневым образованиям в опорных местах (крестцовой, седалищной, пяточной и область тазобедренного сустава). Поэтому в дальнейшем распространение получил метод Тирша – забор лоскутов кожи производится бритвой, ширина лоскута 2-3 см., длина – 10 см.
В настоящее время используется хирургия пролежней расщепленным кожным лоскутом, которая была открыта в 1929 году.
Такая методика позволяет закрывать обширные раневые поверхности. Для забора кожи применялись специальные ножи, затем технология усовершенствовалась, теперь существуют механические и электрические дерматомы. Они позволяют производить забор широких лоскутов кожи. Отделенные кожные лоскуты накладываются на раневую поверхность, предварительно на лоскутах делаются надсечки, для оттока скапливающейся лимфы и крови в пролежне после операции. По краям накладывают швы, затем повязки с антисептическими препаратами.
Применение такого метода оправдано для пластики областей, которые испытывают наибольшее давление крупных костей. Проведение такой операции на пролежнях позволяет в большинстве случаев добиться хорошего результата.
Клинические исследования данной методики показали высокую эффективность в одних случаях и полную несостоятельность в других. Поэтому такое хирургическое лечение пролежней можно отнести к методике выбора, решение принимает лечащий хирург.
Пластика с применением кожно-подкожных лоскутов должна учитывать несколько важных моментов:
- пролежень обязательно нужно удалять единым блоком совместно с тканями, которые подверглись рубцовым изменениям до здоровых участков;
- маркером намечается контур разреза для последующего забора лоскута, при этом необходимо, чтобы лоскут был достаточным по площади относительно дефекта, который необходимо закрыть;
- для закрытия раны без натяжения производится забор нескольких видов лоскутов, все зависит от состояния раневой поверхности, различают однодольные, двудольные и встречные;
- Рана закрывается лоскутом, края зашиваются, оставляется дренаж;
После исследований такого оперативного вмешательства можно сделать следующие выводы: такая методика может применяться, но ограниченно, так как пролежни после такой операции возникают повторно, в более 50% случаев.
Хирургическое лечение пролежней с помощью применения полнослойных лоскутов – это наиболее перспективное направление в терапии данного специфического заболевания. Успешное использование полнослойных лоскутов основано на четком представлении характера кровоснабжения в различных частях тела и тканей.
Варианты лоскутной пластики для сккрытия дефектов, возможных после операции удаления пролежней крестца,
- а) S-образная пластика по Oibson и Freeman
- б) ротационная пластика лоскутом на ножке по Oriffifh,
- в) большой смещаемый лоскут по Blaskovics и Oerrie,
- г) смещаемые лоскуты по Blochsma, Kostrubala ii Oreeley.
Пластика лоскутом для закрытия дефекта от пролежня по Zimany и Osborne
Варианты лоскутной пластики после иссечения пролежней (область большого вертела бедра),
- а) Z-об-разная пластика по Conway,
- б) ротационная пластика лоскутом по Co/way,
- в) смещаемый лоскут по Griffith,
- г) мостовидная лоскутная пластика.
Знания анатомии периферических и центральных сосудов, а также капилляров, помогают хирургам правильно выделить донорский лоскут, вшить его и затем проводить лечение в период после проведения операции на пролежне.
В данной методике для пластики обширных раневых поверхностей применяют кожно-фасциальные и кожно-фасциально мышечные лоскуты, которые выделяют из ягодичной области. Ткани здесь наиболее массивны и мобильны, что позволяет выкраивать большие лоскуты.
Показания к применению такой методики это:
- раны большого размера более 200 кв. см.;
- пролежневые поражения в стадии трофических язв или в стадии некроза без воспалений;
- наличие грубых рубцов вокруг пролежня;
- поражение костных структур;
- наличие свищей и карманов.
Результаты применения такой методики – это хорошая репарация тканей в большинстве случаев, около 95%. Хирургическое лечение пролежней полнослойными лоскутами в длительной перспективе дает отсутствие рецидивов (пролежни после операции). Лоскуты, в составе которых есть все слои тканей обеспечивают хорошее васкуляризованное покрытие, что дает надежный и стабильный эффект. Если под лоскутом накапливается жидкость, то купировать такой процесс необходимо при помощи дренирования микро катетером, с постоянным удалением содержимого.
Важно! Применение того или иного метода – это процесс выбора лечащего хирурга, который основан на исследовании глубины и площади пролежня, а также состояния пациента с ограниченной мобильностью.
Можно сделать вывод, что хирургическое вмешательство в процесс лечения тяжелых, лежачих больных на последних стадиях пролежневого процесса, особенно когда производится хирургическое лечение спинальных пролежней, позволяет значительно улучшить качество и продолжительность жизни.
Режим больного после оперативного вмешательства
Операция на пролежни – это сложная хирургия, затрагивающая обширные области тканей и кожных покровов, поэтому в реабилитационный период больной и младший медицинский персонал должны следовать нескольким рекомендациям.
Важные моменты, которые следует учитывать, в этот период это: пол (женщины восстанавливаются быстрее), возраст, наличие вредных привычек, физическое состояние до оперативного вмешательства, наличие в анамнезе рецидивов пролежневого процесса (пролежни после операции), особенно если больной иммобилен долгое время.
Существуют специфические и общие рекомендации в период после хирургического вмешательства, они представлены в формате таблицы.
Применение и соблюдение данных рекомендаций только в комплексе даст долгосрочный и ожидаемый результат после проведенной хирургической операции, и повторного оперативного вмешательства не потребуется, что важно для пациента, и для его родных.
Видео
131
Читайте также:


