Пережало шею при остеохондрозе
Плохое кровоснабжение, вызванное остеохондрозом, способно вызвать сильные головные боли, утомляемость и даже стать причиной депрессии. Шейный отдел позвоночника является наиболее подвижным. В то же время у него самый слабый мышечный корсет и поэтому узкий позвоночный канал легко может травмироваться и пережиматься. Сужение сосудов шейного отдела позвоночника ведет к кислородному голоданию задних участков головного мозга, отвечающих за тактильные ощущения, обработку слуховой и зрительной информации.

Сужение сосудов при шейном остеохондрозе может быть вызвано, как врожденными, так и приобретенными факторами.
Причины сужения сосудов при шейном остеохондрозе
Может развиться у ребенка еще в утробе матери, если женщина имела длительную интоксикацию организма (алкогольную, никотиновую, медикаментозную), травмировалась или переболела гриппом, токсоплазмозом, краснухой. К ним можно отнести:
- гипоплазию позвоночной артерии;
- стеноз сонных артерий;
- аномалии позвонков шейного отдела из-за недостатка кальция в рационе будущей матери — достаточно редкое заболевания, однако может привести к летальному исходу;
- наросты на шейных позвонках.
К таковым относятся:
- Атеросклиротические образования, которые оседают на стенках сосудов, как следствие переизбытка холестерина в крови.
- Гиподинамия.
- Постоянное переутомление вследствие чрезмерного перенапряжения как умственного, так и физического.
- Заболевания позвоночника, в том числе, травмы и грыжи.
- Опухоли в области шеи.
- Гипертония и сахарный диабет.
Повышенный уровень холестерина может привести к полной закупорке сосуда, и, следовательно, к необратимым последствиям для человека.
Симптомы патологии
На ранних стадиях заболевание почти никак не проявляется. Однако появление частых давящих болей в зоне лба или затылка, периодически возникающие шумы в ушах, непривычная рассеянность и невнимательность, ухудшение памяти, затруднение подвижности шеи — первые тревожные симптомы заболевания.

Остеохондроз становится причиной возникновения боли в шее.
А если присутствует беспричинная тошнота и сильные головокружения — это прямое показание для немедленного обследования. Кислородное голодание может стать причиной онемения языка и рук, повышения давления и периодической потери сознания.
Диагностика
Для уточнения диагноза, предварительно поставленного на основе жалоб пациента, и определения стадии развития заболевания проводят, дополнительные исследования:
- УЗИ сосудов или дуплексное сканирование проводят для оценки основных характеристик кровотока в области шеи, степени проходимости и общего состояния стенок артерий.
- Контрастная ангиография даст информацию о линейной и объемной скорости кровотока, строении, тонусе, а также о нарушениях проходимости кровеносной системы.
- Компьютерная и магнитно-резонансная томография нужны для послойного сканирования области шеи пациента и создания трехмерного изображения, что поможет оценить окружающие мягкие ткани (особенно показана, если есть подозрение на то, что сосуды сдавливает новообразование в шее) и структуру холестериновых бляшек.
Как лечить?
Комплексная терапия сужения сосудов шейного отдела позвоночника проводится с учетом стадии заболевания.

Массаж является эффективным методом борьбы с шейным остеохондрозом.
И может быть профилактической, медикаментами, средствами народной медицины и оперативной.
При любом выборе лечения следует внимательно отнестись к пересмотру рациона питания.
Исключить из него продукты с большим содержанием вредного холестерина, уменьшить потребление соли, увеличить количество овощей и фруктов.
Комплекс препаратов для снятия симптомов и терапии пережатия сосудов шейного отдела состоит из применения:
Для снижения уровня холестерина в крови очень эффективны разгрузочные дни на зеленых яблоках, морской или капусте брокколи, тыквенные, огуречные, а также на нежирных кисломолочных продуктах. А для снятия головных болей и спазмов шеи применяются:
- Компрессы на отваре трав, обладающих антиспазматическим действием (одуванчик, подорожник, зверобой, девясил). Сделав непродолжительный расслабляющий массаж шейно-воротниковой зоны, растереть виски, лоб и затылок, а затем приложить теплую смоченную мягкую ткань на задние поверхности шеи и головы.
- Отвары для приема внутрь из валерианы, клевера, шиповника, тысячелистника, боярышника, пустырника, сосны, аниса положительно влияют на тонус сосудов. Лучше травы не смешивать, а чередовать в разные дни. Но не более 2 чайных ложек сухих трав в день!
- Ароматерапия с использованием масла жасмина и лаванды, но не более 30 минут. После обязательно проветрить помещение.
- Герудотерапия.
- Иглоукалывание.
В крайних случаях, когда медикаментозная терапия не дала ожидаемого улучшения состояния пациента или изначально просвет в сосудах патологически мал, назначаются:

Ангиопластика при лечении шейного остеохондроза.
- Стентирование и ангиопластика — установка внутри артерии стента (в первом случае) или катетера (во втором) для расширения просвета и улучшения кровоснабжения тканей.
- Сосудистое шунтирование — создание нового участка, в обход поврежденного.
- Эндартерэктомия — удаление атеросклеротических бляшек с внутренних стенок кровеносной системы.
Чем опасно?
Длительное пережатие сосудов шейного отдела позвоночника провоцирует гипоксию мозга, вплоть до ишемии спинного и головного мозга и спинального инсульта. Заболевание может распространиться и на другие органы и системы. Важно своевременно выявить заболевание, обратившись к доктору для детальной диагностики. Лечение должно комплексно ликвидировать причины патологии, а не только устранять основные симптомы. Самолечение чревато осложнениями. Даже массаж должен быть рекомендован врачом и проводиться только профессионалом.
Профилактика
Сдавливание сосудов шеи, независимо от причин, вызвавших его — это серьезное заболевание, требующее комплексного и своевременного лечения. При терапии нет стандартной схемы и для каждого случая она подбирается индивидуально. Прием антиоксидантов (витамины — А, Е, С и минералы — хром, цинк, селен и марганец) как в виде аптечных комплексов, так и обогатив пищу продуктами с их содержанием, повысит сопротивляемость организма.

Витамины и минералы рекомендуется применять для профилактики и лечения заболевания.
Контрастный душ и закаливание — хорошая тренировка для сосудов. Важным моментом является удобство во время сна: матрац и подушка должны быть ортопедическими, а позу следует менять на протяжении ночи. Дыхательная гимнастика и умеренные физические нагрузки на свежем воздухе, в том числе, ходьба в среднем темпе, обогащенное полезными витаминами питание, проветривание помещений, простая ежедневная разминка для шеи и позвоночника помогут надолго сохранить сосуды в здоровом тонусе.
Проблемы опорно-двигательного аппарата считаются одними из самых распространенных. Они появляются в результате дистрофических изменений костной ткани с затрагиванием соседних хрящей, нервных корешков. Чаще всего встречается остеохондроз шейного отдела позвоночника – прогрессирующее заболевание, нуждающееся в своевременной диагностике, лечении.
Оно бывает в любом возрасте, вызывает боль, онемение области шеи, плечей, конечностей, скованность, на поздних стадиях – инвалидность.
Симптомы
Первые признаки – боль, хруст в шее, приступы мигрени, головокружения. В целом симптоматика зависит от того какой из нервных корешков поврежден. Всего их в теле человека 8, шейных позвонков – 7. Каждый из шейных нервных корешков находится над одним из позвоночных дисков, при повреждении провоцирует симптомы:
- Если остеохондроз поразил I и II позвонок возникает полное или частичное онемение затылка, что может вызывать боль затылочной, теменной области.
- Когда остеохондроз возник в III позвонке, нарушается чувствительность шеи, языка, нарушение речи.
- Защемление IV корешка отдается болью в плече, ключице, вызывает боль в сердце, приступы удушья.
- Поражение V нервного окончания вызывает такие проявления, как боль в плечах, снижение чувствительности поясничного отдела, нижних, верхних конечностей.
- Межпозвонковый остеохондроз сегментов VI и VII отделов провоцирует приступы боли в предплечье, шее, лопатке. Может ощущаться боль с онемением конечностей, пальцев.
- Остеохондроз шеи с поражением VIII корешка вызывает неврологические проявления по всей шее, спине. Боль отдается в локоть, затрагивает область поясничного отдела, отдается в ноги. Заболевание характеризуется отсутствием чувствительности кожи, пальцев ног, рук, вплоть до синюшности из-за плохого кровотока.
Стадии заболевания
Болезнь условно делится на IV стадии, каждая из которых имеет свои проявления:
- На I –й стадии клинические поражения дисков минимальны, выражены в болевых симптомах, напряженности мышц, особенно во время поворотов головы.
- Заболевание на II-й стадии выражено в протрузии дисков по причине уменьшения высоты межпозвонковых щелей. Нервные окончания защемляются, боли отмечаются в шее, отдаются в плечо, руку, особенно при наклоне, повороте головы. Проявления выражены в слабости, низкой работоспособности, мигренях.
- На III стадии наблюдается локальная протрузия дисков с образованием грыж, деформацией позвоночника, защемлениях поясничного отдела. Наблюдаются такие проявления как боль при надавливании, ограничение подвижности этой области, головокружение, общая слабость. Болезнь провоцирует потемнение в глазах, снижение слуха, в тяжелых случаях – потерю сознания, скачки давления, нарушение координации, речи.
- IV стадия самая болезненная, тяжелая, может вызвать инвалидность. Происходит локальное разрушение межпозвонковых дисков, их замещение соединительной тканью. В процесс вовлекается позвоночная артерия, что влечет нарушение кровотока затылочной части, продолговатого мозга, мозжечка. Яркие проявления болезни – звон в ушах, сильное головокружение, мигрень, ноющие неврологические боли в шее, лопатках. Боль также может возникать в сердце с вовлечением нижних конечностей. Периодически состояние улучшается, но полностью избавиться от него не удается никакими лекарственными средствами.


Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Причины недуга
Остеохондроз шейного отдела бывает по нескольким причинам:
- Генетическая предрасположенность.
- Малоподвижный образ жизни.
- Нарушение метаболизма, в том числе в результате гормонального сбоя.
- Повышенные эмоциональные, физические нагрузки.
- Слабость мускулов, общее ослабление организма.
- Ожирение.
- Нарушение осанки, искривление, травмы позвонков.
- Переохлаждение, инфекционные болезни.
- Возрастные изменения хрящевой ткани.
- Аутоиммунные болезни, такие как ревматизм, системная красная волчанка.
Что касается спортсменов, у них возникновение заболевания часто спровоцировано неправильными, нерегулярными тренировками. В результате возникают зажимы мышц, провоцирующие нарушение осанки, кровенаполнения органов, систем. Спазм мускулатуры разрушает хрящевую ткань позвонков, сужает расстояние между ними, сдавливает корешки нервов.
У женщин может наблюдаться остеохондроз шеи, которого не бывает у мужчин. Речь идет о недуге, возникающем при беременности. По мере роста плода уменьшается изгиб поясничного отдела позвоночника. Если мускульный корсет слаб, хрящевая ткань повреждена, не хватает минералов, витаминов, возникает защемление дисков. Предотвратить проблемы шейного и поясничного отдела поможет правильное питание, своевременная диагностика, лечение проблем позвоночника, хронических болезней.
Диагностика
Как только появляются малейшие подозрения на шейный остеохондроз, надо обратиться к вертебрологу или вертеброневрологу для диагностики, терапии. Методы, выявляющие заболевание:
- Рентгенография, диагностирующая межпозвонковый остеохондроз только на начальных стадиях.
- Компьютерная томограмма, более информативная методика, определяющая, что в позвонках происходят деструктивные процессы. Однако она не позволяет точно выявить наличие, размер межпозвонковых грыж, степень сжатия спинного мозга.
- Магнитно-резонансная томограмма – информативный способ, благодаря которому исследуется структура костей, межпозвоночных дисков. Диагностика позволяет увидеть размер грыжи, направление роста.
- Дуплексное сканирование ультразвуком точно диагностирует нарушения, определяет препятствия кровотока, позволяет видеть реальную картину.
Что делать при остром приступе боли
Когда наблюдается нехватка воздуха при шейном остеохондрозе, приступы сильной боли, купировать состояние поможет:

После того как приступ купирован, немедленно обращаются к врачу для диагностики, терапии.
Методики лечения
Такое питание не только снизит вес, но и поможет справиться с шейным остеохондрозом.

Шейный остеохондроз эффективно лечится лечебной гимнастикой. Комплекс упражнений укрепит мышечный корсет, снимет отечность, улучшит кровообращение в тканях. Гимнастика, выполняемая по рекомендации врача, снимет неврологические симптомы, избавит от головокружения, мигреней, справится с недугом на ранних стадиях, предотвратит инвалидность.
- Масляный экстракт жгучего стручкового перца втирают 2 р. в сутки в область локализации боли. Это улучшит кровенаполнение тканей, головного мозга.
- 200 гр. высушенного корня окопника смолоть в порошок, смешать с такой же порцией сливочного масла. Мазь втирать 2 р. в сутки для регенерации, синтеза хрящевой, костной ткани. Также из нее делают компрессы при шейном остеохондрозе, укутывая место локализации боли шерстяным платком.
- Девясил, корни двухлетнего растения, измельчить, 2 ст. л. сырья 10 мин. кипятить в стакане кипятка. Отвар процедить, использовать для ванн, компрессов на пораженную область.
- Измельчить в порошок иглы можжевельника, листья лавра в соотношении 1 ч. л. к 1 ст. л. Смесь соединить с 2 ст. л. сливочного масла, мазь втирать в область шеи, затылка 2 р. в сутки.
Как предупредить болезнь
Остеохондроз шейного позвонка легче предупредить, чем лечить. Для этого нужно:
- Избегать физических перегрузок, эмоциональных потрясений, переохлаждения.
- Следить за осанкой, исключить резкие повороты, падения, ушибы, травмы позвоночника.
- Укреплять мышечный корсет регулярными спортивными тренировками.
- Избавиться от вредных привычек, сбалансировать питание.
Если шейный остеохондроз прогрессирует, консервативные методы неэффективны, грозит инвалидность, назначают оперативное вмешательство. Оно показано, когда в течение полугода есть боли, налицо перерождение костной ткани, атрофия нервных корешков. Во всех остальных случаях операции удается избежать, чему немало способствует своевременная диагностика, ранняя терапия.
У Вас ОСТЕОХОНДРОЗ?
- Все средства перепробованы, и ничего не помогло?
- Вас мучают постоянные боли?
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Данный синдром опасен тем, что через защемлённый сосуд не протекает достаточное количество крови, что влечёт за собой ухудшение питания и доступа кислорода к головному мозгу. Это приводит к различным заболеваниям неврологического характера. Самое опасное осложнение патологии – инсульт.
Причины возникновения
Причины защемления кровеносных сосудов делят на 2 группы. Первая группа – вертеброгенные, то есть связанные с патологиями позвоночного столба, таковыми причинами являются:
- Дегенеративно – дистрофические заболевания позвоночника – остеохондроз, остеопороз, артроз, спондилёз.
- Протрузия, межпозвоночная грыжа.
- Невралгия.
- Стеноз позвоночного канала.
- Травмы шеи.
- Врождённые патологии шейного отдела.
Вторая группа – невертеброгенные, то есть несвязанные с патологиями позвоночника:
- Перекручивание кровеносных сосудов.
- Опухоли.
- Повышенный холестерин.
- Спазм мышц.
Особенности питания при патологии
Избегайте употребления продуктов, содержащих много холестерина, жирной пищи, в рационе присутствие овощей и фруктов. Особый вред организму при сужении сосудов приносят животные жиры, жирное мясо, маргарин, спред.
Можно использовать в питании куриное филе, телятину, морскую рыбу, любые виды кисломолочных продуктов, обезжиренное молоко, крупы, специи. Хлеб и макаронные изделия нужно ограничить, избегать употребления кофе и крепкого черного чая. Полезны зеленый и травяные чаи.
Примерное меню на день:
- Завтрак – овсяная каша с тертым яблоком или нежирным сыром, 200 г нежирного кефира.
- Обед – свекольник, мясо с черносливом, зеленый чай с медом.
- Полдник – фрукты, нежирное печенье.
- Ужин – творожная запеканка, чай с чабрецом и ромашкой.
Симптомы
Признаки защемления сосуда носят ярко выраженный характер. Больного беспокоят следующие симптомы:
Если защемление не устранить, то с течением болезни у пациента возникают нарушения психики, онемения лица, сбои в работе сердечно – сосудистой системы.
Сужение сосудов шейного отдела позвоночника – причины
За исключением отдельных случаев, это заболевания возникает из-за появления на внутренней оболочке сосудов бляшек, сужающих их просвет и препятствующих свободному току крови.
Как болезнь запущена, Она долго не даёт о себе знать, а в это время на атеросклеротические бляшки “налипают” тромбоциты, постепенно закупоривая артерию.
Первые же симптомы проявляются после того, как количество крови, поступающей в мозг, становится недостаточным и возникает дефицит питательных веществ.
- Наличие болезней – атеросклероз или диабет;
- Ожирение;
- Неправильная диета с преобладанием насыщенных жиров;
- Недостаточное количество клетчатки в рационе;
- Курение;
- Малоподвижный образ жизни;
- Хроническое недосыпание;
- Постоянные стрессы и переутомление.
Диагностика
Диагностика заболевания начинается с того, что лечащий специалист выслушивает жалобы больного. Для более точной диагностики врач назначает дополнительные методы:
- Рентгенографию шейного отдела – показывает повреждения в структуре позвоночного столба, смещение позвонков, патологические изменения в позвонках.
- Доплерографию – данный метод позволяет исследовать кровеносные сосуды и обнаружить нарушения в их строении и функционировании.
- МРТ шейного отдела – позволяет обнаружить малейшие повреждения позвонков, патологические изменения и многие дегенеративные заболевания позвоночника.
- МРТ головного мозга – показывает риск возникновения инсульта и нарушения в работе органа.
Немного анатомии
Для ясного понимания синдрома позвоночной артерии, опасного болезненного состояния, возникающего в результате деформации межпозвонковых дисков и разрастания костной ткани, обратимся к анатомии сосудов.
Нормальное кровоснабжение мозга обеспечивается сложной системой кровеносных сосудов, проходящих в позвоночном столбе и голове.
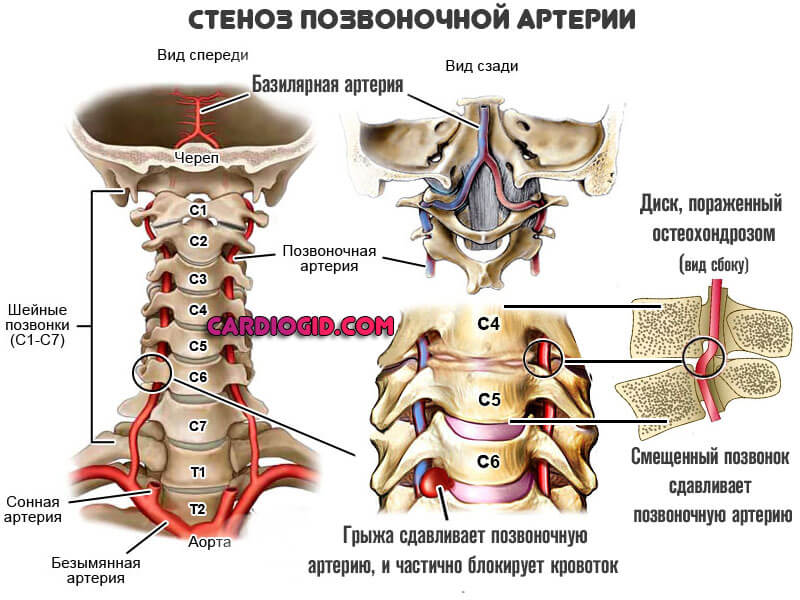
От подключичных артерий (слева и справа) отходят позвоночные артерии (4, Рис.114), которые на уровне шестого шейного позвонка входят в канал, сформированный из отверстий поперечных отростков шейных позвонков. Дальше позвоночные артерии идут вверх к атланту (рис. 115, вид сзади и справа).
Дойдя до атланта (рис.116), над его поперечным отростком позвоночные артерии (левая и правая) меняют своё направление, описывая дугу, затем проникают в позвоночный канал, соприкасаясь с наружной поверхностью ствола головного мозга и продолговатого мозга. Здесь обе позвоночные артерии объединяются в базилярную артерию
Базилярная артерия входит в большое затылочное отверстие, где сообщается с внутренними сонными артериями.
На рис.114 видно, как сонная артерия (3) разделяется на наружную (9) и внутреннюю (7) артерии. Внутренняя проходит через основание черепа в полость черепа, где она разделяется на окончательные ветви, питающие головной мозг. Наружная сонная артерия делится на височную и внутреннюю верхнечелюстную лицевые артерии.
Сначала, проходя в шейном отделе позвоночного канала, их могут травмировать смещенные позвонки или деформированные межпозвонковые диски, или костные разрастания (остеофиты). В некоторых тяжелых случаях – и то, и другое, и третье.
Далее по ходу позвоночных артерий уязвимым местом для них является место их соединение в базилярную артерию. Здесь неизбежен их контакт с зубовидными отростками, от которых они отделены лишь поперечными связками.
Лечение
Лечение защемления проводится комплексно и направлено не только на лечение заболевания, но и на устранение причин, влияющих на его развитие.
В первую очередь больному назначается медикаментозная терапия:
Лечение защемления невозможно представить без лечебной физкультуры. Курс упражнений должен быть назначен лечащим специалистом, а заниматься ЛФК нужно под присмотром специалиста, так как любое неаккуратное движение может только усугубить проблему. Каждое упражнение нужно выполнять в медленном темпе без резких движений.
Терапия защемления кровеносных сосудов не обходится без массажа. Его цель – снизить болезненные ощущения в шее, устранить повышенный спазм мышц, которые сдавливают сосуды. Лучше не заниматься самомассажем, а доверить его выполнение опытному специалисту, который знает, куда и где нужно воздействовать. Массаж должен быть лёгким.
Без физиотерапии не обходится ни одно лечение патологий позвоночника и его отделов. С помощью процедур возможно устранить боль, воспаление, спазм мышц, улучшить обмен веществ в тканях, насытить их кислородом и полезными веществами. Также физиотерапия помогает расширить сосуды, что способствует ускорению кровообращения. Пациенту могут назначить магнитотерапию, рефлексотерапию, ультразвуковое воздействие. Дополнительно могут назначить такие процедуры как парафиновые аппликации, грязелечение.
На протяжении всего лечения шейный отдел должен быть иммобилизирован – пациент должен носить специальный воротник (ортез) для шеи, который позволяет поддерживать положение головы и шеи в одном положении.
При неэффективности традиционных методов терапии проводят операцию, в ходе которой удаляют структуры, сдавливающие артерию.
Профилактика и ведение здорового образа жизни
Если случилось так, что болезнь была обнаружена на самых ранних стадиях, есть шанс обойтись “малой кровью”.
Обычная оптимизация питания и ведение активного образа жизни могут полностью избавить от неприятных симптомов и значительно улучшить качество жизни.
Употреблять можно все продукты, за исключением сладостей, стимуляторов:
- Чай;
- Кофе;
- Какао;
- Шоколад.
Идеальный же рацион больного должен состоять из:
- Бобовых;
- Мяса морской рыбы (нежирных сортов);
- Зелени;
- Большого количества свежих овощей;
- Фруктов.
Вторая важная часть лечения – это лечебная физкультура.
Показаны разные виды дыхательной гимнастики. Упражнения не занимают много времени, не вызывают переутомления и эффективно насыщают кровь кислородом, поэтому подходят для пациентов всех возрастов.
Профилактика заболевания
Профилактика стеноза сосудов шеи подразумевает укрепление сосудов. Помогает в этом активный образ жизни, включающий ежедневные прогулки, плавание, легкий бег.
Предотвратить спазм сосудов позволяет прием витаминов, исключение переохлаждения организма, правильное питание. Полностью отказаться нужно от курения и употребления алкоголя.
Исключить механические повреждения шейных позвонков помогает использование средств защиты при занятиях спортом. При длительной работе в сидячем положении делают перерывы, во время которых занимаются гимнастикой.
Симптомы и диагностика синдрома позвоночной артерии
Остеохондроз шейного отдела позвоночника симптомы и лечение при синдроме позвоночной артерии зависят от характера и степени сдавливания кровеносных сосудов.
Поскольку сдавливание позвоночной артерии и симпатического сплетения, которое ее окружает, в большинстве случаев бывает с одной стороны, то и симптомы синдрома позвоночной артерии выражены со стороны сдавливания. Очень редко бывает поражение с обеих сторон.
Характерные симптомы сдавливания позвоночной артерии:
- Головная боль при резких поворотах головы или постоянная боль, распространяющаяся по всей голове. Могут быть приступообразные боли. Зачастую наблюдается выраженное головокружение. Особенно при интенсивных движениях шеи и головы.
- Кратковременная потеря сознания из-за спазма сосудов головного мозга вследствие нарушения кровообращения.
- Снижение слуха на стороне сдавливания позвоночной артерии.
- Ухудшение остроты зрения в результате нарушения питания глаз, мелькание темных мушек перед глазами.
- Симптомы раздражения горла: саднение, першение, ощущение кома в горле, кашель (при отсутствии простуды).
Степень проявления симптомов зависит от интенсивности сдавливания позвоночной артерии. Например, если причина сдавливания – грыжа межпозвонковых дисков или большая деформация позвонков, то и синдром позвоночной артерии проявляется очень остро и болезненно.
Диагноз синдрома позвоночной артерии может установить только специалист на основе следующих результатов обследований: УЗИ сосудов шеи и головного мозга, рентгенографических снимков, на которых видны изменения тел позвонков или патологическое разрастание костной ткани, а также МРТ (магнитно-резонансной томографии головного мозга).
Возможные осложнения
Среди таковых — непроходимость сосуда, обширный инсульт, деменция, как итог — нарушения высшей деятельности ЦНС, тяжелая инвалидность или смерть.
Сужение сонной артерии представляет собой приобретенную в большинстве случаев аномалию. Требует срочного лечения.
Но симптомы стеноза малоспецифичны, потому мало кто обращает внимание на проблему в нужный момент.
Прогноз напрямую зависит от этапа заболевания. Частичным решением вопроса станут постоянные профилактические осмотры.
Н арушения кровообращения в церебральных структурах не всегда имеет атеросклеротическое происхождение.
Но примерно в 20% случаев обнаруживается механическая причина патологического процесса, которая не всегда очевидна, потому и внимания на нее не обращают до определенного момента.
Основной причиной расстройства мозгового кровотока в таком случае выступает заболевание опорно-двигательного аппарата — остеохондроз. Также возможны варианты с сопутствующими нарушениями, например, грыжами шейного отдела позвоночника.
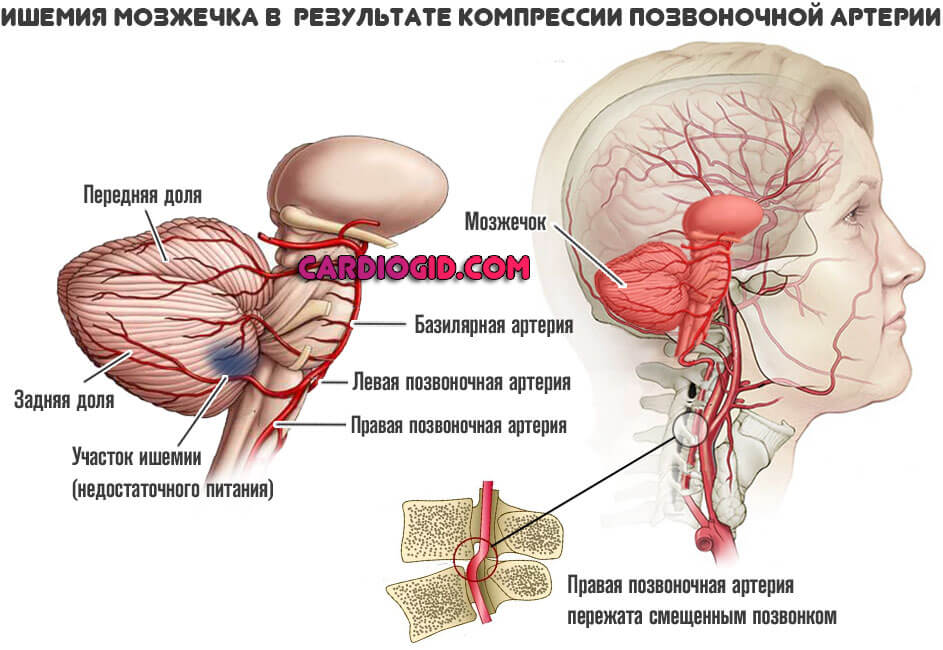
Суть отклонения всегда примерно одинакова. Наблюдается компрессия позвоночной артерии, ее сдавливание, механическое сужение.
Далее интенсивность движения крови по этому сосуду падает, наступает ишемия (недостаточное питание) затылочной доли, экстрапирамидной системы, представленной мозжечком.
По мере прогрессирования синдрома возможны более обширные поражения головного мозга, транзиторные ишемические атаки, инсульт.
Потому медлить с диагностикой и терапией патологического процесса категорически воспрещается, если нет желания пополнить печальную статистику.
Механизм развития
В основе синдрома позвоночной артерии (сокращенно СПА) лежит сужение (стеноз) просвета этого сосуда в результате сдавливания мышцами, костными выростами (остеофитами) и грыжевыми выпячиваниями.
Независимо от исходного фактора, следствие всегда идентично.
Наступает компрессия артерии, далее просвет ее сужается, интенсивность кровотока падает.
Отсюда нарушение питания церебральных структур в области затылочной доли, мозжечка, отвечающих за обработку зрительной информации и координацию движений соответственно.
На начальных стадиях, при относительно вялом течении расстройства, все ограничивается минимальными признаками на фоне болей в шее.
При более сложных формах возможны транзиторные ишемические атаки и полноценные инсульты, разной обширности с вероятностью летального исхода.
Идеальный вариант — начать лечение в первые 2-3 месяца от старта синдрома ПА. В таком случае есть шансы на полное излечение. Затем возможности пропорционально ушедшему времени падают.
Причины
Факторы развития патологического процесса разнородны. Обычно они имеют ортопедическое происхождение, сопряжены с заболеваниями опорно-двигательного аппарата.
- Остеохондроз. Основной виновник рассматриваемого состояния. Представляет собой хроническое воспалительное дегенеративно-дистрофическое заболевание, приводящее к разрушению костных структур.
- Артрит, спондилез, спондилоартроз. Типичные нарушения возрастного характера. Часто встречаются у работников физического труда, также у спортсменов, любителей активного отдыха. Парадоксально, но идентичная проблема преследует и тех, кто долго лежит или спит в неудобном положении на низкой подушке.
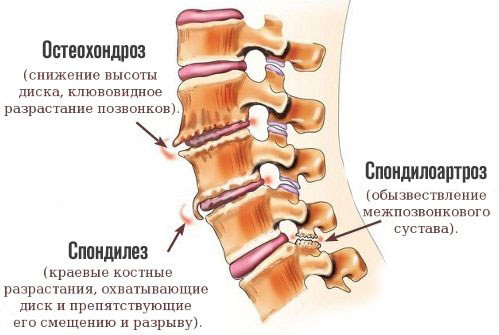
Наконец, виновником расстройства может быть нестабильность позвоночного столба, обуславливается она, в том числе слабостью мышечного корсета на локальном уровне.
Синдром позвоночной артерии на фоне шейного остеохондроза считается основным вариантом патологического процесса, в практике врачей-неврологов и ортопедов он диагностируется едва ли не в 70% случаев.
Стадии и их симптомы
Клиническая картина синдрома позвоночной артерии представлена значительной группой нарушений.
В основном они связаны с затылочными долями головного мозга и экстрапирамидной системой ,представленной мозжечком.
- Первая отвечает за оценку и интерпретацию визуальных данных, зрительной информации.
- Вторая работает с пространственным аспектом, позволяет координировать движения, ориентироваться.
Всего выделяют три стадии патологического процесса. На каждом клиника будет своей.
Симптомы как таковые отсутствуют вовсе или представлены минимумом неврологических расстройств.
К подобным признакам относится вялая, регулярная головная боль, тошнота, невозможность пространственного ориентирования, слабость, быстрая утомляемость, снижение работоспособности, нарушения зрения.
Однако в большинстве своем латентная фаза протекает вообще без симптомов, что не позволяет вовремя среагировать и обратиться к врачу.
Клиническая картина достаточно четкая, чтобы заподозрить неладное. Организм уже не справляется с тем, чтобы обходными путями или с помощью усиления кровотока и повышения уровня давления справиться с проблемой.
Симптоматика включает в себя частые сильные головные боли, тошнота, рвоту, эпизоды потери сознания, усталость, нарушения зрения по типу фотопсий (ярких вспышек), выпадения полей видимости и прочих.
На этом этапе тотальное излечение практически невозможно, но есть все шансы перевести болезнь в ремиссию и забыть о ней на долгие годы или навсегда, при соблюдении рекомендаций специалиста.
Сопровождается генерализованными тяжелыми симптомами со стороны центральной нервной системы. Учащаются эпизоды обмороков, головокружения, болей в затылочной области.
Полный перечень признаков не исчерпывается названными выше моментами. Это всего лишь малая доля возможного.
Симтомы постоянной ишемии
Медицинская практика, теория подразделяют симптомы синдрома позвоночной артерии при шейном остеохондрозе более дробно, основываясь на превалирующих комплексах.
Представлены группой нарушений поведения и мыслительной активности. Человек становится апатичным, вялым.
Имеет пессимистичный настрой, который доходит до депрессивных отклонений, обнаруживается нежелание что-либо делать, отсутствие удовольствия от привычной работы, увлечений.
Также пациент страдает бессонницей, отказывается от еды.
Сопровождается шумом в ушах, яркими вспышками перед глазами (фотопсиями), головными болями пульсирующего характера, которые усиливаются при перемене положения тела в пространстве, резком вставании.
Локализация неприятного ощущения — затылок, теменная область.
Человек внезапно теряет способность двигаться, наступает временный паралич, шея запрокидывается, мышце воротниковой зоны напрягаются и находятся в гиперкинезе.
Пациент падает. Продолжительность такого эпизода варьируется от пары секунд до минуты, редко более.
Развивается в два этапа.
- Первый — аура. Обычно представлена визуальными отклонениями: резкими вспышками света перед глазами, нарушением поля видимости. Возможна нечеткость речи.
- Затем нарастает головная боль в затылочной области, доходя до максимума спустя несколько минут.
Приступ сохраняется до двух-шести часов и не купируется стандартными подручными средствами.
Также называется микроинсультом . По признакам напоминает полноценный некроз церебральных структур.
С учетом локализации в затылочной области, симптомы имеют зрительный характер: мушки в поле видимости, фотопсии-вспышки, туман, выпадение участков, вплоть до полной преходящей двусторонней слепоты.
Также обнаруживается интенсивная головная боль, тошнота, рвота, нарушение ориентации в пространстве (мир буквально кружится), потеря сознания.
Продолжительность эпизода до суток. Затем все спонтанно возвращается на круги своя.
Подробнее о симптомах микроинсульта у женщин читайте в этой статье , а у мужчин — здесь .
Сопровождается, преимущественно, двигательными расстройствами, обусловленными поражением мозжечка.
Тошнота, головокружение, шаткость походки, невозможность полностью контролировать собственные движения — вот типичные признаки.
Также при оценке объективных показателей обнаруживается падение уровня давления.
При повороте головы наступает критическое сужение позвоночной артерии со стороны поражения, что приводит к резкой потере сознания.
Такие эпизоды могут быть неоднократными. То же самое наблюдается при длительном неподвижном сидении в одной позе.
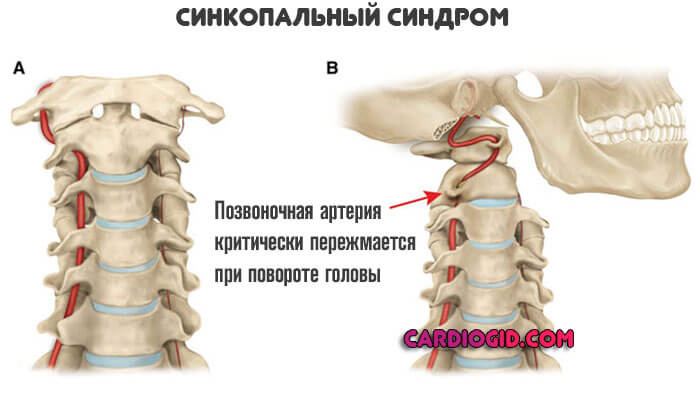
Преимущественно дает слуховые нарушения. Шум в ушах, снижение остроты восприятия звуков. Дополнительно шаткость походки и невозможность управлять движениями.
Встречаются, в том числе изолированно. Обнаруживается утомляемость глаз, слезотечение, боли при перемещении взгляда, фотопсии, выпадение участков поля видимости (скотомы).
Повышенное потоотделение, приливы, зябкость, прочие варианты.
Изолированно описанные синдромы встречаются довольно редко, потому чаще в практической деятельности врачи обнаруживают сочетания различных симптомов.
Интенсивность таковых определяется как раз стадией синдрома позвоночной артерии.
На ранних этапах нет практически ничего, на позднем — клиника в полном разгаре и видна даже невооруженным глазом.
Диагностика
Проводится в амбулаторных условиях, реже в стационаре. Нужно действовать быстро.
Профильный специалист, ведущий обследование — невролог. Примерный перечень мероприятий:
- Устный опрос на предмет жалоб. Используется для выявления полной клинической картины.
- Сбор анамнеза. Образ жизни, характерные привычки и прочие моменты. Вплоть до семейной истории. Может пролить свет на происхождении расстройства.
- УЗДГ сосудов шеи. Допплерография. По сути это УЗИ, направлена методика на оценку характера и скорости кровотока в позвоночных артериях. Дает много информации о нарушении, позволяет его стадировать.
- Дуплексное сканирование головного мозга. Преследует те же цели. Задача — обнаружить качество трофики церебральных структур.
- Рентгенография шейного отдела позвоночника. Используется для выявления собственно ортопедических проблем. Визуализирует костные ткани. Считается рутинной методикой, потому дает минимум информации и требует высокой квалификации, как ассистента, так и самого врача.
- МРТ. Назначается для диагностики заболеваний и аномалий, затрагивающих позвоночник. Золотой стандарт в неврологической практике.
В системе этого достаточно. На основании данных можно назначать терапевтический курс.
Лечение
На ранних этапах практикуются консервативные методики. Только при неэффективности прибегают к оперативным.
Применяются препараты нескольких групп:
- Противовоспалительные нестероидного происхождения. Кеторолак, Диклофенак, Нимесулид и прочие. Снимает болевой синдром и дискомфортные ощущения. Купирует отечность. Используется в рамках симптоматического воздействия.
- Средства для нормализации артериального кровотока. Пентоксифиллин, Винпоцетин и прочие. По назначению специалиста.
- Лекарства для восстановления венозной деятельности. В основном используется Троксерутин.
- Протекторы. Защищают нервные ткани от деструкции и окисления. Пирацетам, Мексидол, Милдронат
Длительность терапии — около 3-6 месяцев. Затем курс пересматривают и переходят на поддерживающие препараты.
Назначается по окончании острого периода. Практикуется несколько методик.
Прогревание показано при несептических воспалительных процессах по прошествии критической фазы.
Назначается с осторожностью. Также используют УВЧ и магнитотерапию. Указанная группа методик не работает изолированно — требуется поддержка препаратами.
Назначается редко и с большой осторожностью. В основном при незапущенном остеохондрозе или при мышечных спазмах, патологиях.
На фоне грыж и аномалий делать его категорически воспрещается. Возможна компрессия спинного мозга и выраженный паралич.
Потребуется операция, которая далеко не всегда дает качественный эффект.
Лечебная физкультура — следующий шаг. Гимнастика под контролем профильного специалиста по ЛФК, назначается в рамках реабилитации, после восстановления нормального кровотока.
Также может навредить, если имеют место сложные проблемы, вроде грыж, нестабильности.
Потому к вопросу подходят индивидуально. Программа также разрабатывается под конкретного больного или же адаптируется уже готовая.
Стандартный набор включает в себя такие упражнения при синдроме позвоночной артерии:
- Повороты головы круговые. 5 раз в обе стороны.
- Движения вправо-влево. 5-6 раз.
- Запрокидывания и наклоны. То же количество.
- Полное расслабление с последующим резким напряжением мускулатуры. 10 раз.
Также практикуется методика, при которой руку кладут на лоб, затем с силой давят. Голова же противодействует, надавливая на ладонь. Такое упражнение выполняют в 4 вариантах (по разным сторонам головы).
В рамках лечебной физкультуры показано исключение избыточной активности, но и гиподинамия не приносит пользы. Не помешает хотя бы час-два пеших прогулок в течение дня.
Практикуются в последнюю очередь. Суть заключается в устранении патогенного фактора.
Обычно это протезирование позвоночных дисков, создание искусственных поддерживающих структур.
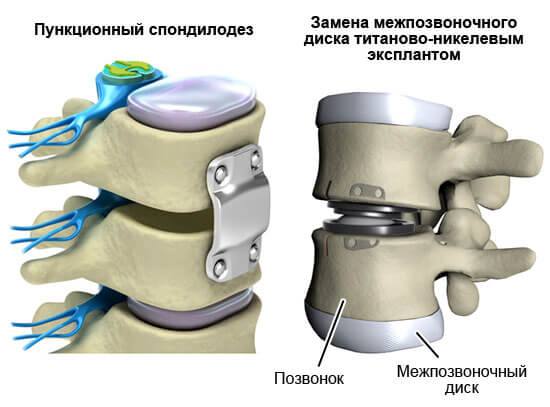
Речь идет о крайней мере, потому врачи до последнего момента оттягивают такое мероприятие.
Прогноз
Полное излечение синдрома позвоночной артерии в принципе невозможно.
Шансы на это есть только на первом этапе и то не всегда. Потому как быстро нарастают необратимые изменения опорно-двигательного аппарата, коррекции они не поддаются.
Однако лечение синдрома позвоночной артерии при шейном остеохондрозе предоставляет возможность избавиться от симптомов и функциональных нарушений кровотока, успеха получается добиться в 70% случаев, на ранних стадиях вероятность определяется числом в 95%. Декомпенсация ассоциирована с 45-50%.
Гибель больных — явление сравнительно редкое. В основном она обусловлена губительными результатами течения не леченного патологического процесса.
Возможные осложнения
Среди ключевых и распространенных:
- Инсульт. Острое нарушение питания головного мозга. Быстро приводит к инвалидности или смерти от неврологического дефицита, дисфункции внутренних органов.
- Сосудистая деменция. Напоминает болезнь Альцгеймера, но потенциально обратима.
- Закономерным исходом выступает утрата работоспособности, возможности обслуживать себя в быту, смерть. К счастью, при своевременном лечении они так и остаются теоретическими выкладками.
Подытожим
Синдром позвоночной артерии — сложный комплексный патологический процесс ортопедического и сосудистого генеза.
Требует срочного лечения, потому как имеет серьезный прогноз без квалифицированной помощи. Симптоматика обширна, что порой путает врачей и самих пациентов.
Диагностика расставляет необходимые акценты. Главное не упустить момент. В таком случае удастся достичь качественного результата.
Читайте также:


