Передняя часть поясничного отдела позвоночника вдоль аорты
Аорта – самая крупная артерия, образующая большой круг кровообращения, что обуславливает ее огромное значение в поддержании нормальной гемодинамики. Любые патологии этой части организма очень опасны для жизни и часто приводят к развитию серьезных последствий. При своевременном выявлении практически все заболевания сосуда поддаются оперативной коррекции.
Что такое аорта и где она расположена?

Аорта считается крупнейшим сосудом организма и имеет ключевую роль в поддержании нормальной гемодинамики. Именно с нее начинается большой круг кровообращения, который поставляет богатую кислородом кровь во все структуры организма. Она отходит от левого желудочка сердца, большей частью располагается вдоль позвоночного столба и заканчивается, расходясь на две ветки: правую и левую подвздошные.
Принадлежит к эластическому типу артерий, гистологически ее стенка образована тремя слоями:
- Внутренний (интима) – представлен эндотелием. Именно он в наибольшей степени подвержен патологическим процессам, в т. ч. атеросклерозу. Эта оболочка образует аортальный клапан.
- Средний (медиа) – преимущественно состоит из эластических волокон, которые, растягиваясь, увеличивают просвет русла. Это позволяет поддерживать стабильное АД. Также он содержит небольшое количество гладкомышечных волокон.
- Внешний (адвентиция) – состоит преимущественно из соединительнотканных элементов с низким содержанием эластических волокон и высоким коллагеновых, что придает сосуду дополнительную жесткость, несмотря на маленькую толщину стенки.
В топографическом отношении артерия состоит из трех основных частей: восходящего отдела, дуги и нисходящего.
Дуга поворачивает влево и заканчивается возле четвертого грудного позвонка, образуя так называемый перешеек – место, где артерия несколько сужена. Сзади от нее находится бифуркация трахеи (точка, в которой дыхательная трубка делится на два бронха). От ее верхней стороны отходят ветки, питающие верхнюю часть тела:
- плечеголовной ствол;
- левая общая сонная;
- левая подключичная.
Нисходящий отдел – длиннейшая часть сосуда, состоящая из грудного (торакального) и брюшного (или абдоминального) отделов. Он берет начало от перешейка дуги, большей частью находится спереди от позвоночника и заканчивается возле четвертого поясничного позвонка. В этой точке аорта расходится на правую и левую подвздошные ветки.
Грудной отдел находится в торакальной полости и идет до аортального отверстия дыхательной мышцы диафрагмы (напротив 12-го позвонка). На всем протяжении от него отходят ветки, кровоснабжающие органы средостения, легкие, плевру, мышцы и ребра.
Конечная, абдоминальная часть, обеспечивает кровоснабжение органов брюшной полости и таза, стенки живота, а также нижних конечностей.
Определение диаметра аорты очень важно при диагностике многих ее патологий, в особенности аневризм или атеросклероза. Обычно это делают с помощью рентгенологических (например, компьютерная или магнитно-резонансная томография) или ультразвуковых (ЭхоКГ) исследований. Важно помнить, что подобная величина очень вариативна, поскольку меняется в зависимости от возраста и пола.
| Отдел | Диаметр, см | |
|---|---|---|
| Мужчины | Женщины | |
| Корень | Ток крови, скорость и давление | |
Также для изучения работы аорты исследуют ее функциональные показатели. Обычно это делают с помощью УЗИ или доплерографии.
Систолическое давление в сосуде составляет около 120-140 мм рт. ст., диастолическое – 70-90 мм рт. ст. Величина может несколько отличаться в зависимости от возраста и индивидуальных особенностей.
Линейная скорость кровотока в начальных отделах составляет около 0,7-1,3 м/с. Дистальнее (т. е. дальше от начала) она уменьшается до 0,5 м/с.
Объемная скорость в норме составляет 4-5 литров в минуту.
Как изменения работы аорты отражаются на системном кровотоке?
Аорта — это единственный сосуд, с которого начинается большой круг кровообращения. Любые ее заболевания вызывают тяжелые нарушения гемодинамики, вплоть до сердечно-сосудистой недостаточности.
В первую очередь страдает давление. Вследствие склероза и кальцинирования артериальная стенка стает жесткой и теряет свою эластичность, а это – одна из причин гипертонии. При разрыве аневризмы все наоборот – АД резко падает.
Очень опасны пороки аортальных клапанов. Недостаточность ведет к регургитации, т. е. возврату крови в желудочек, из-за чего он перерастягивается, что приводит к кардиомиопатии. В результате стеноза также снижается сердечный выброс. Однако это происходит из-за того, что створки раскрываются не полностью. При том нарушается кровоток в коронарных артериях. Это ведет к развитию стенокардии.
Степень нарушения кровотока во многом зависит от локализации патологического процесса: чем он ближе к началу сосуда, тем более системным будет его влияние, тогда как поражение только брюшного отдела вызывает гипоксию ограниченного участка тела (нижней части туловища).
Основные заболевания и аномалии развития
Все заболевания аорты в зависимости от происхождения делят на два больших класса: врожденные и приобретенные.
К первым относят генетически обусловленные дефекты развития:
- Недостаточность клапанов – из-за недоразвитости створок они не полностью смыкаются, в связи с чем в диастолу часть крови возвращается в желудочек. Вследствие этого развивается гипертрофия миокарда и расширяется начальный отдел аорты.
- Стеноз клапанов – характеризуется сращением створок, из-за чего кровь с трудом проходит сквозь узкое отверстие, что вызывает уменьшение систолического выброса и развитие дилатационной кардиомиопатии.
- Коарктация – сужение участка грудной аорты. Измененный отрезок может быть длиной от двух миллиметров до нескольких сантиметров, в результате чего значительно растет давление в области выше узкой части, но существенно падает в нижних отделах.
- Синдром Марфана – генетически обусловленное заболевание, характеризующееся поражением соединительной ткани. Отличается частым появлением аневризм и пороков клапанов.
- Двойная дуга аорты – дефект, при котором сосуд разделен на две части. Каждая из них огибает пищевод и трахею, в результате чего они оказываются заключенными в кольцо. Гемодинамика обычно не нарушена, клиника характеризуется затруднением глотания и дыхания.
- Правосторонняя дуга аорты – при этой аномалии артерия идет не влево, как должно быть в норме, а вправо. Обычно течение болезни бессимптомное, за исключением тех случаев, когда аортальная связка образует кольцо вокруг трахеи и пищевода, тем самым сдавливая их.
К приобретенным заболеваниям относят:
- Аневризма – расширение участка сосуда более чем в два раза, возникающее из-за патологии стенок. Это приводит к серьезным нарушениям гемодинамики, в первую очередь, к гипоксии определенных органов. Конкретная симптоматика обусловлена локализацией поражения.
- Расслаивающая аневризма – характеризуется разрывом склерозированной внутренней оболочки, из-за чего кровь затекает в образовавшуюся полость между стенками и вызывает их дальнейшее расслоение. Со временем (обычно через несколько суток) происходит полная деструкция дефекта, что вызывает массивное внутреннее кровотечение и мгновенную смерть.
- Атеросклероз – характеризуется отложением липопротеиновых комплексов во внутреннем слое, что приводит к образованию бляшек, кальцинозу и сужению просвета. В результате возникает кислородное голодание (гипоксия) органов и тканей, а также тромботические осложнения (в т. ч. инсульты).
- Неспецифический аортоартериит (синдром Такаясу) – васкулит аутоиммунного происхождения, при котором развивается пролиферативное воспаление в стенке сосуда, приводящее к уплотнению, обструкции или образованию аневризм.
Какие методы лечения и коррекции существуют и считаются эффективными?
Особенностью патологий аорты есть то, что при их лечении в основном применяют инвазивное хирургическое вмешательство. Консервативную терапию используют лишь в целях поддержки жизненных показателей и купирования симптомов, что позволяет безопасно сделать операцию.
Сейчас существует тенденция к проведению малоинвазивных эндоскопических операций, отличающихся большей безопасностью и эффективностью.
На сегодня применяют такие оперативные методы лечения:
- резекция с анастомозом – используют при небольших аневризмах или коарктациях;
- протезирование;
- аортокоронарное шунтирование (создание обходных путей кровообращения) – при окклюзирующих болезнях, ИБС или инфаркте;
- имплантация искусственных клапанов, баллонная вальвулопластика,
Выводы
Благодаря особенностям анатомии и физиологии, аорта – ведущий сосуд тела человека. Она обеспечивает кровоснабжением все ткани, и потому любые ее патологии ведут к обширным нарушениям деятельности всего организма. В последние годы уровень смертности от патологий сосуда снижается благодаря внедрению новых малоинвазивных техник оперативного лечения.
Для подготовки материала использовались следующие источники информации.
а) Терминология:
1. Сокращения: передняя спинномозговая артерия (ПСА), задняя спинномозговая артерия (ЗСА), артерия Адамкевича (АА).
2. Синонимы: большая передняя корешковая артерия, arteria radicularis magna = большая корешковая артерия Адамкевича = артерия Адамкевича.
б) Лучевая анатомия сосудов позвоночника:
1. Позвоночная артерия. Позвоночная артерия подразделяется на четыре сегмента. Первый сегмент (V1) позвоночной артерии продолжается от начала артерии до ее входа в отверстие поперечного отростка шейного позвонка, обычно это шестой шейный позвонок. Позвоночная артерия обычно является наиболее проксимальной и самой крупной ветвью подключичной артерии. Описаны различные варианты отхождения и дальнейшего хода позвоночной артерии. Наиболее распространенный вариант начала позвоночной артерии —ее отхождение от проксимальной части подключичной артерии.
Отхождение левой позвоночной артерии от дуги аорты между левой общей сонной и левой подключичной артерии описано в 2,4-5,8% случаев. Если позвоночная артерия начинается от дуги аорта, то в последующем она обычно входит в отверстие поперечного отростка пятого шейного позвонка. При наиболее распространенном варианте начала левой позвоночной артерии от подключичной артерии она в 88% случаев входит в отверстие поперечного отростка шестого шейного позвонка. Вход в отверстие поперечного отростка располагается на уровне С4 в 0,5% случаев, С5 - в 6,6% случаев, С7 - в 5,4% случаев.
Описаны редкие случаи отхождения левой позвоночной артерии от левой общей сонной артерии или наружной сонной артерии. Также описаны редкие анатомические варианты начала правой позвоночной артерии от аорты, сонных артерий или плечеголовного ствола (менее 1% случаев).
Второй сегмент (V2) — это вертикальная часть позвоночной артерии от точки входа ее в отверстие поперечного отростка позвонка до поперечного отростка С2. Третий сегмент (V3) позвоночной артерии продолжается от выхода из поперечного отростка С2 до входа в спинномозговой канал. После выхода из отверстия поперечного отростка С2 артерия следует латерально и кзади и входит в отверстие поперечного отростка С1. Затем артерия следует назад и медиально и располагается в горизонтальной борозде на краниальной поверхности задней дуги С1. Ближе к срединной линии позвоночная артерия резко поворачивает и проникает через заднюю атлантозатылочную мембрану в позвоночный канал. Аномальные анастомозы позвоночной артерии в этой области встречаются нечасто, однако здесь может существовать анастомоз между позвоночной артерией и наружной или внутренней сонной артерией, которой носит название межсегментарной артерии проатланта.
Может наблюдаться локальное удвоение или фенестрация V3 сегмента позвоночной артерии. Также V3 сегмент может давать начало затылочной артерии. Персистирующая первая межсегментарная артерия может встречаться в случаях, когда позвоночная артерия после выхода из отверстия поперечного отростка С2 не входит в отверстие поперечного отростка С1, а проникает в спинномозговой канал ниже уровня С1 (3-4%).
Четвертый сегмент (V4) позвоночной артерии проникает через твердую мозговую оболочку и следует в большое затылочное отверстие, на уровне которого артерия располагается кпереди от продолговатого мозга и иногда образует анастомоз с противоположной позвоночной артерией, называемый базилярной артерией. Экстракраниальные сегменты позвоночной артерии дают начало достаточно крупным ветвям, кровоснабжающим глубокие мышцы шеи и мозговые оболочки. Задняя оболочечная ветвь берет начало от позвоночной артерии выше уровня С1 и ниже большого затылочного отверстия и кровоснабжает намет мозжечка и медиальные отделы твердой мозговой оболочки затылочной ямки. Перед тем, как обе позвоночные артерии образуют базилярную артерию, они отдают ветви, которые следуют вниз и медиально и, объединяясь друг с другом, образуют переднюю спинномозговую артерию. Задние спинномозговые артерии могут брать начало от задних нижних мозжечковых артерий или от интракраниальных сегментов позвоночных артерий.
2. Спинномозговые артерии. Кровоснабжение спинного мозга осуществляется сегментарными ветвями позвоночных артерий, а также многочисленными корешковыми артериями, являющимися ветвями сегментарных сосудов. Такими сегментарными сосудами являются нисходящие шейные, глубокие шейные, межреберные, поясничные и крестцовые артерии. Передняя спинномозговая артерия начинается в области слияния интрадуральных сегментов позвоночных артерий несколько каудальней базилярной артерии. Передняя спинномозговая артерия спускается вдоль срединной линии от большого затылочного отверстия до терминальной нити. Обеспечиваемое передней спинномозговой артерией кровоснабжение спинного мозга дополняется многочисленными сегментарными сосудами. Сегментарные сосуды дают начало передним комиссуральным, или центральным, артериям спинного мозга, которые кровоснабжают передние 2/3 поперечника спинного мозга. Передние 2/3 спинного мозга включают передние рога спинного мозга, спиноталамические тракты и кортикоспинальные тракты.
Передняя спинномозговая артерия располагается вдоль срединной линии на вентральной поверхности спинного мозга в борозде передней срединной щели спинного мозга. Задние спинномозговые артерии берут начало от задних ветвей позвоночных артерий или от задних нижних мозжечковых артерий.
Задние спинномозговые артерии являются парными продольно ориентированными сосудами, расположенными вдоль дорзальной поверхности спинного мозга кнутри от дорзальных корешков. Вместе они образуют разветвленную сеть с множеством анастомозов друг с другом. Задние спинномозговые артерии кровоснабжают заднюю 1/3 поперечника спинного мозга, в т.ч. задние столбы спинного мозга и отчасти - кортикоспинальные тракты. Кровоток на уровне каудальных сегментов передней и задних спинномозговых артерий осуществляется благодаря наличию множества анастомозов между ними и сегментарными артериями. Последние являются ветвями дорзальных ветвей позвоночных артерий, подключичных артерий, межреберных и поясничных сегментарных артерий. Дорзальные ветви проникают в спинномозговой канал через невральные отверстия, пенетрируют твердую мозговую оболочку и делятся на две основные ветви: оболочечную ветвь, кровоснабжающую воронку корешка и твердую мозговую оболочку, и радикуломедуллярную ветвь. Радикуломедуллярная ветвь делится на корешковую артерию, которая проникает в субарахноидальное пространство и кровоснабжает передний и задний корешки спинного мозга.
Медуллярная ветвь анастомозирует с передней и задней спинномозговыми артериями. Корешковые артерии являются ветвями радикуломедуллярной артерии и следуют вдоль переднего и заднего корешков спинного мозга. Передняя корешковая артерия следует вдоль передней поверхности спинного мозга, а задняя корешковая артерия-вдоль задней поверхности спинного мозга.
Многочисленные эмбриональные сегментарные сосуды со временем облитерируются, у взрослых остаются лишь 2-14 (в среднем шесть) передних корешковых артерий и 11-16 задних корешковых артерий. Основные источники кровоснабжения спинного мозга из корешковых артерий на шейном уровне располагаются на уровне С5-С7. Обычно это 2-3 передних корешковых артерии диаметром 400-600 микрон и 3-4 задних корешковых артерии меньшего (150-400 микрон) диаметра. V3 сегмент позвоночной артерии никогда не дает начало радикуломедуллярным артериями. На уровне грудного отдела позвоночника сегментарные сосуды дают начало 2-3 питающим спинной мозг артериям. Все они обычно располагаются слева и имеют диаметр примерно 550-1200 микрон. Также могут встречаться вентральные питающие сосуды диаметром 200 микрон.
Передняя спинномозговая артерия заканчивается на уровне конуса спинного мозга, где она образует коммуникантные ветви с задними спинномозговыми артериями. От задних отделов подвздошных артерий берут начало нижние и верхние латеральные крестцовые артерии, которые входят в передние крестцовые отверстия и дают начало спинномозговым артериям. От передних отделов подвздошных артерий берут начало нижние ягодичные артерии, кровоснабжающие седалищный нерв. Задние ветви внутренних подвздошных артерий дают начало подвздошно-поясничным артериям, кровоснабжающим на уровне крыльев подвздошной кости бедренный нерв.
3. Спинномозговые вены. Вены спинного мозга в основном расположены параллельно соответствующим спинномозговым артериям. Венозные коллекторы, однако, характеризуются симметричностью распределения, в отличие от артерий (которые кровоснабжают спинной мозг в значительной степени асимметрично): сегментарные вариации между задними и передними, правыми и левыми венозными стволами выражены минимально. В толще паренхимы спинного мозга располагаются две группы радиально ориентированных венозных коллекторов, которые на поверхности спинного мозга образуют множество анастомозов. Центральная группа вен осуществляет венозный возврат крови от передних рогов спинного мозга и окружающего их белого вещества и дренируется в центральные вены, расположенные в области передней срединной борозды спинного мозга. Здесь из них формируется передняя срединная вена. Периферия дорзальных и латеральных отделов поперечника спинного мозга дренируется мелкими бесклапанными радиально ориентированными венами, которые сообщаются с венозным сплетением на поверхности спинного мозга и которое в свою очередь дренируется в эпидуральное венозное сплетение Батсона.
Эпидуральное сплетение образовано передним и задним внутренними позвоночными сплетениями и сообщается с системами верхней и нижней полых вен, непарной и полунепарной вен и внутричерепными венозными синусами. Венозные коллекторы спинного мозга включают от 30 до 70 корешково-медуллярных вен. Передняя срединная вена каудально продолжается вдоль терминальной нити и заканчивается на уровне дистального конца дурального мешка. Фронтальная и срединная вены дренируются в медуллярные вены, которые покидают интрадуральное пространство в области дуральных воронок корешков и продолжаются в эпидуральное венозное сплетение. На уровне листка ТМО медуллярные вены имеют клапаноподобный механизм, предотвращающий рефлюкс крови из эпидурального сплетения в интрадуральное пространство. Интрадуральные сегменты вен клапанов не имеют.
в) Эмбриология. Эмбриогенез позвоночной артерии начинается примерно на 32 день эмбрионального развития и заканчивается к 40 дню. Позвоночная артерия образуется путем слияния продольного анастомоза, соединяющего межсегментарные артерии, являющиеся ветвями примитивной парной дорзальной аорты. Межсегментарные артерии в процессе эмбриогенеза регрессируют, за исключением седьмой пары этих артерий, из которых формируются проксимальные сегменты подключичных артерий, включающие зоны, где начинается позвоночная артерия. По мере исчезновения анастомозов с примитивной дорзальной аортой позвоночная артерия начинает приобретать типичную для сосуда форму, хотя в течение некоторого периода вид ее все еще имеет форму бус и извитой ход. Базилярная артерия формируется путем слияния двух примитивных позвоночных артерий.
Сосуды спинного мозга берут начало от капиллярной сети на вентральной поверхности спинного мозга, сообщающейся с сегментарными ветвями аорты. Здесь образуется две примитивные артериальные системы. К концу второго месяца эмбрионального развития вентролатеральные артериальные системы трансформируются в единственную срединно расположенную переднюю спинномозговую артерию. Напоминающий сплетение сосудистый рисунок артериаль ной сети остается только на дорзальной поверхности спинного мозга. Формирование передней спинномозговой артерии сопровождается в различной степени выраженным регрессированием сегментарных питающих сосудов (число которых изначально соответствует числу сегментов спинного мозга - 31). Этот процесс завершается к четвертому месяцу гестации. Наиболее выражен этот регресс на грудном и поясничном уровнях. Сегментарные артерии сохраняются только в виде межреберных и поясничных артерий. На шейном уровне сохраняются дорзальные межсегментарные анастомозы, являющиеся ветвями позвоночных артерий. Вентральные анастомозы на уровне шеи образуют щитошейный ствол.
г) Список использованной литературы:
1. Gailloud Р: The artery of von Haller: a constant anterior radiculornedullary artery at the upper thoracic level. Neurosurgery. 73(6): 1 034-43, 201 3
2. Eskander MS et al: Vertebral artery anatomy: a review of two hundred fifty magnetic resonance imaging scans. Spine (Phila Pa 1976). 35(23):2035-40, 2010
3. Becske T et al: The vascular anatomy of the vertebro-spinal axis. Neurosurg Clin N Am. 20(3):259-64, 2009
4. Bell R et al: Neurovascular anatomy: a practical guide. Neurosurg Clin N Am. 20(3):265-78, 2009
5. Debette S et al: Cervical-artery dissections: predisposing factors, diagnosis, and outcome. Lancet Neurol. 8(7):668-78, 2009
6. Goyal MS et al: The diagnosis and management of supraaortic arterial dissections. Curr Opin Neurol. 22(1):80-9, 2009
7. Johnson MH et al: Vascular anatomy: the head, neck, and skull base. Neurosurg Clin N Am. 20(3):239-58, 2009
8. Kim YK et al: Cervical artery dissection: pathology, epidemiology and management. Thromb Res. 123(6):810-21,2009
9. Tubbs RS et al: Surgical anatomy and quantitation of the branches of the V2 and V3 segments of the vertebral artery. Laboratory investigation. J Neurosurg Spine. 11(1 ):84-7, 2009
10. Wang S et al: Anomalous vertebral artery in craniovertebral junction with occipitalization of the atlas. Spine (Phila Pa 1976). 34(26):2838-42, 2009
11. Bagheri SC et al: Penetrating neck injuries. Oral Maxillofac Surg Clin North Am. 20(3)393-414, 2008
12. Chen JW: Cervical spine injuries. Oral Maxillofac Surg Clin North Am. 20(3)381 -91,2008
13. Turan TN et al: Treatment of intracranial atherosclerotic stenosis. Rev Neurol Dis. 5(3): 1 17-24, 2008
14. Schmidt WA: Takayasu and temporal arteritis. Front Neurol Neurosci. 21:96-104, 2006
15. Nelson PK et al: Vertebrospinal angiography in the evaluation of vertebral and spinal cord disease. Neuroimaging Clin N Am. 6(3)389-605, 1996
Редактор: Искандер Милевски. Дата публикации: 3.9.2019
Ветви первого отдела подключичной артерии
Здесь от подключичной артерии отходят следующие ветви: позвоночная артерия, а. vertebralis, внутренняя грудная артерия, а. thoracica interna, и щитошейный ствол, truncus thyrocervicalis.
1. Позвоночная артерия, а. vertabralis (см. рис. 738, 743, 751, 752), отходит от подключичной артерии тотчас после выхода ее из полости груди. По своему ходу артерия делится на четыре части. Начинаясь от верхнемедиальной стенки подключичной артерии, позвоночная артерия направляется кверху и несколько кзади, располагается позади общей сонной артерии вдоль наружного края длинной мышцы шеи (предпозвоночная часть, pars prevertebralis).
Затем она вступает в отверстие поперечного отростка VI шейного позвонка и поднимается вертикально через одноименные отверстия всех шейных позвонков [поперечноотростковая (шейная) часть, pars transversaria (cervicalis)].

Рис. 738. Артерии головы и шеи; вид справа (полусхематично)

Рис. 743. Артерии головы и шеи; вид справа. (Нижняя и верхняя челюсти и основание черепа удалены сагиттальным распилом.)
Выйдя из отверстия поперечного отростка II шейного позвонка, позвоночная артерия поворачивает кнаружи; подойдя к отверстию поперечного отростка атланта, направляется кверху и проходит через него (атлантовая часть, pars atlantis). Далее следует медиально в борозде позвоночной артерии на верхней поверхности атланта, поворачивает кверху и, прободая заднюю атлантозатылочную перепонку и твердую оболочку головного мозга, вступает через большое затылочное отверстие в полость черепа, в подпаутинное пространство (внутричерепная часть, pars intracranialis) .
В полости черепа, направляясь на скат кверху и несколько кпереди, левая и правая позвоночные артерии конвергируют, следуя по поверхности продолговатого мозга; у заднего края мoстa мозга соединяются между собой, образуя один непарный сосуд - 6азилярную артерию, а. basilaris. Последняя, продолжая свой путь по скату, прилегает к базилярной борозде, нижней поверхности моста и у его переднего края делится на две - правую и левую - задние мозговые артерии.
1. Мышечные ветви, rr. musculares, к предпозвоночным мышцам шеи.
2. Спинномозговые (корешковые) ветви, rr. spinales (radiculares), отходят от той части позвоночной артерии, которая проходит через позвоночно-артериальное отверстие. Эти ветви проходят через межпозвоночные отверстия шейных позвонков в позвоночный канал, где кровоснабжают спинной мозг и его оболочки.
3. Задняя спинномозговая артерия, а. spinalis posterior, парная, отходит с каждой стороны от позвоночной артерии в полости черепа, несколько выше большого затылочного отверстия. Направляется вниз, вступает в позвоночный канал и по задней поверхности спинного мозга, вдоль линии вступления в него задних корешков (sulcus lateralis posterior), достигает области конского хвоста; кровоснабжает спинной мозг и его оболочки.
Задние спинномозговые артерии анастомозируют между собой, а также со спинномозговыми (корешковыми) ветвями от позвоночных межреберных и поясничных артерий (см. рис. 805).
4. Передняя спинномозговая артерия, а. spinalis anterior, начинается от позвоночной артерии над передним краем большого затылочного отверстия.
Она направляется вниз, на уровне перекреста пирамид соединяется с одноименной артерией противоположной стороны, образуя один непарный сосуд. Последний спускается по передней срединной щели спинного мозга и заканчивается в области концевой нити; кровоснабжает спинной мозг и его оболочки и анастомозирует со спинномозговыми (корешковыми) ветвями от позвоночных, межреберных и поясничных артерий.
1. Верхние диафрагмальные артерии, аа. phrenicae superiores (см. рис. 737), всего две, отходят от передней стенки нижней части аорты и направляются к верхней поверхности поясничной части диафрагмы, анастомозируя в ее толще с ветвями нижних диафрагмальных артерий от брюшной части аорты (см. рис. 805).
2. Задние межреберные артерии (III - XI), аа. intercostales posteriores (см. рис. 765, 766), - это довольно мощные сосуды, всего 10 пар, отходят от задней поверхности грудной части аорты на всем ее протяжении. Девять из них залегают в межреберных промежутках, от третьего до одиннадцатого включительно, а самые нижние идут под XII ребрами и называются подреберными артериями, аа. subcostales.
Правые задние межреберные артерии несколько длиннее левых, так как грудная часть аорты располагается на левой поверхности позвоночного столба.
Каждая задняя межреберная артерия по своему ходу отдает спинную ветвь, r. dorsalis, а сама направляется немного вверх и идет по внутренней поверхности наружной межреберной мышцы: покрыта только грудной фасцией и париетальной плеврой. Проходит в борозде вышележащего ребра.
В области углов ребер от задней межреберной артерии отходит довольно мощная коллатеральная ветвь, r. collateralis. Она направляется книзу и кпереди, идет вдоль верхнего края нижележащего ребра, проходя между наружной и внутренней межреберными мышцами и кровоснабжая их нижние отделы.
Начиная от углов ребер, а. intercostalis posterior и r. collateralis идут по межреберью между наружной и внутренней межреберными мышцами и анастомозируют с rr. intercostales anteriores а. thoracicae internae (от а. subclavia), а первая межреберная артерия анастомозирует с а. intercostalis suprema (см. рис. 805). Концевые ветви межреберных артерий, от 7-й до 12-й, пересекают край реберной дуги и выходят между слоями широких мышц живота, кровоснабжая их и прямые мышцы живота. Они анастомозируют с ветвями верхней и нижней надчревных артерий, аа. epigastricae superior et inferior.
Задняя межреберная артерия дает латеральную кожную ветвь, r. сutаnеus lateralis, которая прободает межреберные или широкие мышцы живота и выходит в подкожный слой, а также ветви молочной железы, rr. mаmmаrii, которые отходят от 4-й, 5-й и 6-й межреберных артерий.
От начального участка задней межреберной артерии отходит спинная ветвь, r. dorsalis, которая направляется под шейкой ребра, между его связками, на заднюю (спинную) поверхность туловища; через межпозвоночное отверстие к спинному мозгу подходит спинномозговая ветвь, r. spinalis, которая в позвоночном канале анастомозирует с лежащими выше и ниже одноименными сосудами и с одноименной ветвью противоположной стороны, образуя вокруг спинного мозга артериальное кольцо (см. рис. 766). Она кровоснабжает также оболочки спинного мозга и позвонки.
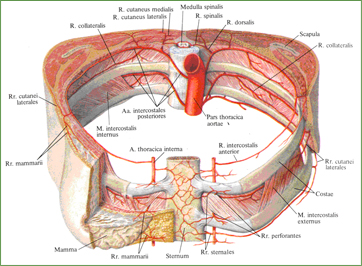
Рис. 766. Межреберные артерии; вид спереди и немного сверху.
(Кожные покровы и поверхностные мышцы переднебоковой поверхности груди в пределах
III – IV ребер удалены; частично удалены правая молочная железа, париетальная плевра и внутригрудная фасция.)
Концевые стволы задних ветвей идут далее кзади, отдавая мышечные ветви. Потом каждый из концевых стволов делится на две ветви - медиальную и латеральную. Медиальная кожная ветвь, r. cutaneus medialis, кровоснабжает кожу в области остистых отростков и на своем пути дает ряд мелких веточек к длиннейшей и полуостистой мышцам. Латеральная кожная ветвь, r. cutaneus lateralis, кровоснабжает кожу боковых отделов спины, а также отдает веточки к подвздошно-реберной мышце.
1. Бронхиальные ветви, rr. bronchiales (см. рис. 765), всего две, реже 3-4, отходят от передней стенки начальной части грудной аорты, вступают в ворота легких и разветвляются вместе с бронхами.
Концевые веточки бронхиальных ветвей направляются к бронхолегочным лимфатическим узлам, перикарду, плевре и пищеводу.
2. Пищеводные ветви, rr. esophageales, всего 3-6, направляются к участку пищевода, где он контактирует с аортой, и разветвляются здесь на восходящие и нисходящие ветви. В нижних отделах пищеводные ветви анастомозируют с левой желудочной артерией, а. gastrica sinistra (см. рис. 805), а в верхних-с нижней щитовидной артерией, а. thyroidea inferior.
3. Медиастинальные ветви, rr. mеdiаstinаlеs, - многочисленные мелкие ветви, которые начинаются от передней и боковой стенок аорты; кровоснабжают соединительную ткань и лимфатические узлы средостения.
4. Пеpикардиальные ветви, rr. реriсаrdiасi, - мелкие сосуды, число которых варьирует, направляются к задней поверхности перикарда.
БРЮШНАЯ ЧАСТЬ АОРТЫ
Брюшная часть аорты (брюшная аорта), pars abdominalis aortae (aorta abdominalis) (рис. 767; см. рис. 693, 765, 779), является продолжением грудной части аорты. Начинается на уровне ХII грудного позвонка и доходит до IV - V поясничного позвонка. Здесь брюшная аорта разделяется на две общие подвздошные артерии, аа. aliacae communes. Место деления называется бифуркацией аорты, bifurcatio aortica. От бифуркации книзу отходит тонкая веточка, залегающая на передней поверхности крестца, - срединная крестцовая артерия, а. sacralis mediana.
От брюшной части аорты отходят два вида ветвей: пристеночные и внутренностные.
Брюшная часть аорты расположена забрюшинно. В верхней части к ее поверхности прилегают, пересекая ее, тело поджелудочной железы и две вены: лежащая вдоль верхнего края поджелудочной железы селезеночная вена, v. lienalis, и левая почечная вена, v. renalis sinistra, идущая позади железы. Ниже тела поджелудочной железы, впереди аорты, находится нижняя часть двенадцатиперстной кишки, а ниже ее - начало корня брыжейки тонкой кишки. Справа от аорты лежит нижняя полая вена, v. cava inferior; позади начального отдела брюшной аорты находится цистерна грудного протока, cisterna chyli, - начальная часть грудного протока, ductus thoracicus.
1. Нижняя диафрагмальная артерия, а. phrenica inferior (см. рис. 767), довольно мощная парная артерия. Отходит от передней поверхности начальной части брюшной аорты на уровне XII грудного позвонка и направляется к нижней поверхности сухожильной части диафрагмы, где отдает передние и задние ветви, кровоснабжающие последнюю. В толще диафрагмы правая и левая артерии анастомозируют между собой и с ветвями от грудной части аорты (см. рис. 805). Правая артерия проходит позади нижней полой вены, левая - позади пищевода.
По своему ходу артерия отдает 5 - 7 верхних надпочечниковых артерий, аа. suprarenales superiores. Это тонкие веточки, которые отходят от начального отдела нижней диафрагмальной артерии и кровоснабжают надпочечник. По пути от них отходит несколько мелких веточек к нижним отделам пищевода и к брюшине.

Рис. 767. Брюшная часть аорты, pars abdominalis aortae; вид спереди.
(Желудок, тонкая и толстая кишка, печень, поджелудочная железа и правая почка с мочеточником, а также париетальная брюшина и внутрибрюшная фасция, нижняя полая вена и ее ветви удалены.)
2. Поясничные артерии, aa. lumbales (см. рис. 767), представляют собой 4 парные артерии. Отходят от задней стенки брюшной части аорты на уровне тела I - IV поясничных позвонков. Направляются поперечно, в латеральную сторону, при этом две верхние артерии проходят позади ножек диафрагмы, две нижние - позади большой поясничной мышцы.
Вены позвоночного столба, vv. columnae vertebralis (рис. 808. 809), образуют сплетения на его наружной и внутренней поверхностях.

Рис. 808. Вены позвоночного столба; вид сзади. (Дуги позвонков удалены; фронтальным распилом удалены задние отделы черепа.)
1. Наружные позвоночные венозные сплетения, plexиs venosi vertebrales externi, располагаются на передней и задней поверхностях позвоночного столба:
а) переднее наружное позвоночное венозное сплетение, plexus venosus vertebralis externus anterior, собирает кровь от передних отделов тел позвонков, передней продольной связки и прилегающих мышц (глубокие мышцы шеи);
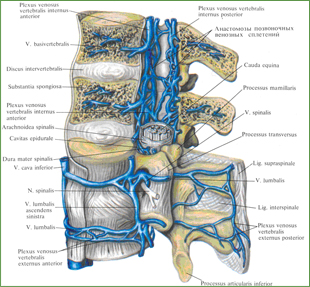
Рис. 809. Вены позвоночного столба; вид слева.
(Сагиттальным распилом удалены части тел, дуг и остистых отростков двух верхних позвонков.)
б) заднее наружное венозное позвоночное сплетение, plexus venosus vertebralis externus posterior, залегает на задней поверхности дуг, поперечных и остистых отростков; эти сплетения принимают кровь от глубоких мышц и кожи спины и позвонков.
2. Внутренние позвоночные венозные сплетения, plexus venosi vertebrales interni (см. рис. 809), находятся в полости позвоночного канала и залегают на внутренней поверхности его костных стенок, кнаружи от твердой оболочки спинного мозга. Различают продольно расположенные переднее и заднее внутренние позвоночные венозные сплетения, plexus venosi vertebrales interni anterior et posterior, при этом переднее образовано более крупными венами. Эти сплетения встречаются на протяжении от затылочного отверстия до нижнего конца крестцового канала.
Передние и задние позвоночные венозные сплетения соединены поперечными анастомозами, образующими на уровне каждого позвонка венозные кольца. Кроме того, задние внутренние позвоночные венозные сплетения соединены с задними наружными позвоночными венозными сплетениями, а внутренние передние - с наружными передними.
Сплетения собирают кровь от позвонков и внутренних связок и на уровне большого затылочного отверстия соединяются с затылочным венозным синусом и базилярным венозным сплетением.
З. Базально-позвоночные вены, vv. basivertebrales (см. рис. 809), идут в каналах губчатого вещества по направлению к задней поверхности тел позвонков и впадают в plexus venosus vertebralis internus anterior.
Внутренние позвоночные венозные сплетения соединяются с наружным передним позвоночным венозным сплетением через межпозвоночные отверстия с позвоночными венами в шейной части, с межреберными венами - в грудной, с поясничными - в поясничной.
Сплетения позвоночника соединяются с передними и задними спинномозговыми венами, vv. spinales anteriores et posteriores, которые расположены в мягкой оболочке спинного мозга.
Отток крови от спинного мозга и сплетений позвоночника осуществляется через межпозвоночные вены, vv. intervertebrales, или непосредственно в сегментарные: vv. vertebrales, vv. intercostales, vv. lumbales, vv. sacrales laterales.
Плечеголовные вены, правая и левая, vv. Brachiocephalicae, dextra et sinistra (см. рис. 806, 807), собирают кровь от головы, шеи и верхних конечностей.
Каждая плечеголовная вена образуется в области верхней апертуры грудной клетки, позади соответствующего грудино-ключичного сустава из двух вен: внутренней яремной вены, v. jugularis interna, и подключичной вены, v. subclavia.
Правая плечеголовная вена, v. brachiocephalica dextra, начинается позади правого грудино-ключичного сустава, спускается почти вертикально к медиальному концу I ребра, где сливается с одноименной веной противоположной стороны. Правая поверхность вены прилегает к париетальной плевре, образующей здесь купол плевры.
Левая плечеголовная вена, v. brachiocephalica sinistra, вдвое длиннее правой. От места своего образования направляется косо сверху вниз слева направо позади рукоятки грудины и почти под прямым углом сливается с правой плечеголовной веной. Своей задней поверхностью она прилегает к дуге аорты и ее ветвям. К задней поверхности вены прилегают блуждающий и диафрагмальный нервы.
В плечеголовные вены впадают:
1. Ряд небольших вен из органов средостения:
а) тимусные вены, vv. thymicae;
б) медиастинальные вены, vv. mediastinales;
в) перикардиальные вены, vv. pericardiacae;
г) пищеводные вены, vv. еsорhagеаlеs;
д) бронхиальные вены, vv. bronchiales;
е) трахеальные вены, vv.tracheales;
ж) перикардо - диафрагмальные вены, vv. pericardia cophrenicae.
2. Наивысшие межре6ерные вены, vv. intercostales supremae, левая и правая, с правой стороны собирают кровь из двух трех верхних межреберных промежутков, а слева - из трех - четырех верхних межреберных промежутков.
Правая наивысшая межреберная вена чаще впадает непосредственно в правую плечеголовную вену; левая - в левую плечеголовную вену либо в добавочную полунепарную вену; в этом случае она всегда имеет связь с плечеголовной веной.
З. Нижние щитовидные вены, vv. thyroideae inferiores (см. рис. 807), всего 1 - 3, начинаются из непарного щитовидного сплетения, plexus thiroideus impar, которое располагается на передней поверхности верхней части трахеи и нижнего отдела щитовидной железы. Это сплетение соединяется с верхними щитовидными венами, венами трахеи, гортани и пищевода.
При наличии самой нижней щитовидной вены она вливается в левую плечеголовную вену.
4. Глубокая шейная вена, v. cervicalis profunda (см. рис. 810), парная, начинается в области задней дуги атланта, над полуостистой мышцей, от наружного позвоночного венозного сплетения. Анастомозируя с

Рис. 807. Непарная вена, v. azygos, полунепарная вена, v. hemiazygos, и добавочная полунепарная вена,v. hemiazigos accessoria; вид спереди. (Париетальная плевра и брюшина, а также внутригрудная и внутрибрюшинная фасции удалены.)
затылочной веной, v. occipitalis, глубокая шейная вена следует вниз позади поперечных отростков шейных позвонков, собирает кровь от мышц затылка и иногда вливается в плечеголовную вену, а чаще в позвоночную вену, v. vertebralis.
5. Позвоночная вена, v. vertebralis (см. рис. 808, 910), парная, начинается у затылочной кости в области задней периферии большого затылочного отверстия, здесь она анастомозирует с затылочной веной.
Позвоночная вена, сопровождая позвоночную артерию, образует вокруг артерии сплетение и принимает на своем протяжении вены от венозных сплетений позвоночного столба и глубоких вен шеи. Нижний конец позвоночной вены выходит через позвоночно-артериальное отверстие VI, а иногда VII шейного позвонка, направляется вперед, проходит впереди подключичной артерии и впадает в начальный отдел плечеголовной вены. У устья вены имеются клапаны.
В позвоночную вену впадают следующие вены:
а) затылочная вена, v. occipitalis, собирает венозную кровь от подзатылочного венозного сплетения, plexus venosus suboccipitalis, расположенного в глубоких слоях мышц затылка. Может анастомозировать как с наружной яремной веной, так и с ее ветвью – задней ушной веной. Иногда, сопровождая одноименную артерию, затылочная вена впадает во внутреннюю яремную вену.
б) передняя позвоночная вена, v. vertebralis anterior, начинается от подзатылочного венозного сплетения на уровне I шейного позвонка, направляется книзу, сопровождая a. cervicalis ascendens, и впадает в конечный участок v. vertebralis;
в) добавочная позвоночная вена, v. vertebralis accessoria, дренируя позвоночное венозное сплетение, фактически дублирует v. vertebralis. Спускается вниз, проходит через отверстия поперечных отростков всех шейных позвонков, соединяясь с концевым отделом v. vertebralis.
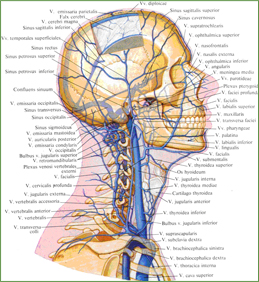
Рис. 810. Вены головы и шеи; вид справа (полусхематично).
(Часть теменной кости удалена; видны диплоические и эмиссарные вены.)
Читайте также:


