Передние доступы к поясничному отделу позвоночника
- с исходным интрамедуллярным ростом, но с экзофитным распространением среди корешков конского хвоста (уровень L 1- L 5 );
- Опухоли корешков конского хвоста ограниченные дуральным мешком (невриномы, эпендимомы – опухоли конечной нити, менингеомы, липомы). Невриномы корешков конского хвоста могут не ограничиваться интрадуральным расположением, а иметь: 1. рост в межпозвонковое отверстие, 2. экстрафораминальный паравертебральный рост, 3. сочетанный рост;
- паравертебральные мягкотканые опухоли.
Хирургические доступы к телам поясничных позвонков и содержимому позвоночного канала целесообразно объединить в следующие группы ( Fourney DR и соавт. 2005, Holman PJ и соавт. 2005 ):
- Задний срединный доступ,
- Передний трансабдоминальный транспариетальный
Задний срединный двусторонний доступ показан для удаления интрамедуллярных опухолей, опухолей конского хвоста локализованных дуральным мешком ( Johnson R . M и соавт. 1975 ).
Заднебоковой доступ имеет весьма широкие показания, он применим для удаления вентральных, вентролатеральных от спинного мозга менингеом, неврином. Он также показан при невриномах прорастающих в межпозвонковое отверстие или из него распространяющихся паравертебрально, а также имеющих сочетанное расположение ( Pompili A и соавт. 2004 ). Этот доступ применим и для удаления эпидуральных вентральных и вентролатеральных опухолей. Если планируется нерадикальное удаление – возможно использование заднебокового доступа для внутриопухолевого удаления опухолей тел позвонков, корпородеза с заднебокового доступа, транспедикулярной фиксации ( Murrey DB и соавт. 2002, Hunt T и соавт. 2006 ).
Переднебоковые доступы применимы для удаления опухолей ограниченных телами позвонков или распространяющиеся паравертебрально. Однако они имеют различия. Переднебоковой забрюшинный показан для удаления большинства опухолей ограниченных телами позвонков или распространяющихся паравертебрально в одну сторону. Передний трансабдоминальный транспариетальный применим как для опухолей ограниченных телами позвонков, так и распространяющихся паравертебрально в одну или обе стороны от позвонков. Он также применим при поражении 1-3 позвонков. Переднебоковой транспсоатный имеет недостатки в необходимости отделения от тел позвонков m . psoas , (под которой из межпозвонковых отверстий выходят нервные корешки), что существенно ограничивает его применения при больших опухолях. Доступ удобен при поражении только одного позвонка. При субперитонеальном илиолюмбальном доступе, возможно обнажить только тела L 4- L 5- S 1 позвонков. Переднебоковой транспсоатный и субперитонеальный илиолюмбальный доступы выполняются у больных лежа на боку. Удобства этих доступов важны при наличии у больных большого живота, когда он свисает вниз под своим весом, что уменьшает необходимость тракции внутренних органов ( Louis R 1983, Rajaraman V и соавт. 1999, Muhlbauer M и соавт. 2000, Kossmann T и соавт. 2001, Schmidt MH и соавт. 2004 ).
Задний срединный доступ. Доступ используется для удаления всех опухолей расположенных в позвоночном канале на поясничном отделе, а также поражающих задние костные структуры позвонков или распространяющиеся эпидурально дорсально, дорсолатерально ( Vaccaro A R . И соавт. 2001) .
Техника доступа. Положение больного — лежа на животе. Больного вводят в наркоз в положении лежа на спине, затем его перекладывают на живот. Используют различные подкладки (для профилактики пролежней, мацераций). Чаще всего используют ортопедическую прокладка в виде буквы П, поддерживающей боковые поверхности тела и грудную клетку. Грудная клетка и живот свободно провисают, что облегчает экскурсии грудной клетки и предупреждает повышение внутрибрюшного давления (соответственно и давления в полой вене), уменьшает интраоперационное венозное кровотечение. Перед началом операции идентифицирут необходимый уровень с использованием интраоперационной рентгенографии, флюороскопии, дооперационных рентгенметок или МРТ-меток в виде капсул витамина Е, приклеенных к коже. Возможна также пальпация уровней LIV – LV – SI . Типичны две ямочки медиальнее задних гребней подвздошных костей, располагающиеся на уровне LV – SI . Задняя биилиарная линия расположена на 2 см краниально от диска LV – SI .
Хирургическое поле обрабатывают антисептиками. В настоящее время для обработки кожи применяют бетадин. Ее покрывают бактерицидной пленкой, через которую делают разрез кожи и подкожной клетчатки. Коагулируют подкожные сосуды. Рассекают жировой слой, при этом обнажаются остистые отростки и тораколюмбальная фасция, которая крепится к верхушке остистых отростков и крестцовому гребню посредине, а также к подвздошному гребню латерально. Кверху она переходит в фасцию широчайшей мышцы спины, книзу — в фасцию ягодичных мышц. Эту фасцию необходимо сохранить, так как очень сложно проводить ее пластику, (вследствие недостаточной эластичности). После операции фасцию необходимо восстановить и пришить к остистым отросткам. При восстановлении фасция оказывает давление на мышцы и обеспечивает гемостаз. Если доступ односторонний, фасцию рассекают сбоку от остистого отростка. Если планируется двусторонний доступ, фасцию лучше рассечь посредине с помощью монополярной коагуляции и отделить от остистых отростков с двух сторон.
Под фасцией расположена мышца, выпрямляющая позвоночник, которая полностью заполняет треугольное пространство между остистыми отростками, дугами и поперечными отростками с обеих сторон. Мышцы отделяют вначале от остистых отростков, затем — от дуг и межпозвонковых суставов. Поскольку мышцы кровоснабжаются и иннервируются из интерартикулярной области, диссекция их с медиальной стороны не ведет к денервации и ишемии. Отделение мышц от дуг проводят с помощью распатора шириной 15–20 мм, избегая соскальзывания через междужковый промежуток в позвоночный канал. Диссекцию мышц проводят субпериостально вместе с надкостницей, что уменьшает их травматизацию. Если планируется только ламинэктомия, мышцы отделяют до межпозвонковых суставов. При стабилизирующих вмешательствах и фасеткэтомиях мышцы отделяют и от межпозвонковых суставов.
Отделяя мышцы от межпозвонковых суставов, важно не повредить дорзальный нейрососудистый пучок в интерартикулярной области (в области перешейка межпозвонковых суставов). После отделения мышц и гемостаза, устанавливают ретракторы. Затем используют кюретки или ложки для удаления остатков мышц с поверхности дуг. При доступе к уровням LIV – SI идентифицируют крестец. Ламинэктомию начинают с резекции остистых отростков большими кусачками. Гемостаз достигается с помощью воска. В междужковом промежутке желтую связку отделяют от дуг, проникают эпидурально. Эпидурально вводят желобоватый зонд, отделяют оболочку от кости. После этого эпидурально заводят одну браншу кусачек (вначале пистолетными кусачками малого размера делают трепанационное окно, в которое затем заводят браншу более крупных кусачек) и поэтапно резецируют дуги. Затем остатки желтой связки отделяют от внутренней поверхности суставов и дуг. Проводят ревизию эпидурального пространства, коагулируют вены. Рана после основного этапа удаления опухоли зашивается послойно.
При зашивании раны мышцы стягивают несколькими швами. Швы необходимо затягивать умеренно, так как сильно затянутые швы вызывают боль и некроз мышц. В большинстве случаев используют дренаж, расположенный эпидурально. При недостаточном закрытии твердой мозговой оболочки дренаж нежелателен. Затем тораколюмбальную фасцию тщательно пришивают к остистым отросткам прерывистым швом. Кожу зашивают обычным или матрацным швом, который позволят лучше ее сопоставить ( Корж А.А 1968, Цивьян Я.Л 1993, Arnold H 1996, Kim D H и соавт. 2005, Newton P . O . 2003, Dishan S и соавт. 1998 , Kirshblum S и соавт .2001 ).
Односторонний заднебоковой доступ с резекцией суставных отростков осуществляться путем гемиляминектомии.
Техника доступа. Проводится односторонняя скелетизация остистых, дуг и суставных отростков. Кусачками Керрисона через междужковый промежуток выполняется гемиляминектомия. Затем также кусачками Керрисона резецируются межпозвонковые суставы. На поясничном уровне достаточно выполнить медиальную фасетэктомию. Оболочка вскрывается в заднелатеральных отделах, ее латеральный край подшивается к паравертебральным мышцам для улучшения обозрения вентролатеральной поверхности дурального мешка. После основного этапа рана ушивается послойно ( Pompili A и соавт. 2004, Steinmetz MP и соавт. 2001 ).
Двусторонний заднебоковой доступ с резекцией суставных отростков применяют для удаления опухолей тел позвонков. Это транспедикулярный доступ, после удаления дуг, суставных отростков через корни дуг выполняться удаление опухоли в теле позвонка с двух сторон, вентральная декомпрессия мозга. Затем такой доступ требует корпородеза метилметакрилатом, титановыми имплантатами, применение транспедикулярной системы.
Техника доступа. Проводится двусторонняя скелетизация остистых, дуг и суставных отростков. Выполняется ляминектомия на уровне заинтересованного позвонка. Впоследствии обязательно полностью резецируются межпозвонковые суставы пораженного позвонка. Затем с каждой стороны от дурального мешка образуется доступ к телу позвонка через корни дуг, с двух сторон от которых расположены спинальные корешки. Через корни дуг внедряются в тело позвонка, выполняют внутриопухолевое удаление. С такого заднебокового доступа, возможно, удалить все тело до передней продольной связки. Затем с заднебокового доступа выполняют корпородез, транспедикулярную фиксацию ( Fidler MW . 2001, Murrey DB и соавт. 2002, Snell BE и соавт. 2006 ).
Переднебоковой забрюшинный доступ. Доступ осуществляют через переднебоковую поверхность брюшной стенки. Можно делать косые разрезы, однако они затрудняют визуализацию передней поверхности позвонков и требуют значительной тракции брюшной стенки. Косые разрезы рекомендуются при удалении опухолей позвонков с преимущественным ростом в сторону. Мы предпочитаем делать прямой параректальный разрез по латеральному краю прямой мышцы живота. Разрез выполняется так, что бы он находился над заинтересованными позвонками.
В этой области расположены а. superficial epigastric , идущая к пупку, и а. superficial circumflex iliac , которая проходит вдоль паховой складки. При необходимости эти артерии перевязывают.
Латерально от прямой мышцы разрез достигает места крепления трех мышц, составляющих стенку брюшной полости, — наружной косой, внутренней косой и поперечной мышц живота. Брюшину отделяют от внутренней поверхности поперечной мышца живота. Очень важно сохранить целость брюшины. Ее постепенно отделяют вглубь к позвоночнику. Обнажается m . psosas , расположенная на переднебоковой поверхности тел поясничных позвонков. Перед выделением позвонков необходимо найти мочеточник и предохранить его от повреждений (В.И Йоганнесс и соавт., 1998; R . M . Johnson и соавт., 1975 ). В дальнейшем можно обнажить позвоночник:
между m . р sosas и полой веной справа (правый латерокавальный доступ);
между m . р sosas и аортой слева (левый латероаортный доступ);
между правыми и левыми подвздошными сосудами ниже места бифуркации аорты и полой вены (для обнажения дисков LIV – LV и LV – SI );
интер- и трансилиарный доступ — между правыми и левыми подвздошными сосудами ниже места бифуркации аорты и полой вены. Затем отделяют левую общую подвздошную вену от левой общей подвздошной артерии и смещают ее латерально. Этот подход удобен в том случае, если широкая левая общая подвздошная вена прикрывает путь к телу LV . При этом доступе пресакральные нервы смешаются влево;
интераортокавальный доступ используют для достижения тел позвонков LIII – LIV . Проводят перевязку сегментарных сосудов. Полую вену смещают вправо, а аорту — влево ( В.Ф. Вільховий и соавт., 1995; R . Louis , 1983; H . Arnold , 1996; A . A . C . Bianchi и соавт., 2003).
При передних доступах к поясничному отделу позвоночника необходимо иметь представление о нормальном расположении и анатомии крупных сосудов, возможных сосудистых аномалиях, соотношении дисков и позвонков к крупным сосудам.
При смещении сосудов необходимо сохранить целость симпатического сплетения.
В месте обнажения позвоночника необходимо выделить и перевязать сегментарные артерию и вену, которые следуют рядом (посредине тел позвонков). Их следует перевязать вместе или отдельно. Возможно использовать в этих целях клипсы. Сегментарные сосуды малого диаметра мы коагулируем. Восходящая поясничная вена проходит вдоль боковой поверхности тел позвонков возле межпозвонковых отверстий. Она прикрыта арочными связками m . р soas . На уровне LIV сегментарная вена большого диаметра требует тщательного отделения (для предотвращения значительного кровотечения). Чтобы облегчить выделение и перевязку сегментарных сосудов, их расположение определяют на ангиограммах и венограммах. Кроме того, следует знать аномальные расположения аорты и полой вены. Сегментарные сосуды осторожно выделяют и перевязывают ( Dishan S и соавт., 1998; Kirshblum S и соавт., 2001; Newton P . O .и соавт., 2003, Yen D и соавт. 2002 ).
После смещения сосудов с тел позвонков смещается передняя продольная фасция. Выполняется основной этапа операции.
После завершения основного этапа проводили тщательный гемостаз. При необходимости позвоночник прикрывают гемостатической губкой, особенно если установлены металлоконструкции. Если последние расположены на поверхности позвоночника, их обязательно нужно прикрыть губкой, чтобы избежать соприкосновения металла с аортой и полой веной, подвздошными сосудами. Затем ретроперитонеально устанавливают дренаж. Рану ушивают послойно.
Разновидностью переднебокового забрюшинного доступа является переднебоковой транспсоатный доступ ( Fourney DR и соавт. 2004). Его выполняют также, как и переднебоковой забрюшинный доступ. Однако в отличие от забрюшинного доступа, при котором аорта, полая вена и подвздошные сосуды отделяются от позвоночника, при транспсоатном доступе сосуды оставляют на месте, а от боковой поверхности позвоночника отделяет медиальный край m . psosas и смещают латерально. При этом частично обнажается передняя и боковая поверхность поясничных позвонков. При необходимости перевязывают сегментарные сосуды и восходящую поясничную вену. Этот доступ имеет несколько ограниченное применение при больших опухолях тел позвонков. После основного этапа m . psosas укладывают на место и фиксируют. Устанавливают забрюшинный дренаж, рану ушивают послойно ( Bergey D . L и соавт. 2004 ).
Передний трансабдоминальный транспариетальный доступ. Перед операцией проводят очищение кишечника, катетеризацию мочевого пузыря. Используют положение Тренделенбурга с наклоном головного конца операционного стола на 30–50° (при этом кишечник смещается вверх от зоны хирургического доступа). Доступ к позвонкам LII – LIV требует разреза от мечевидного отростка грудины до места на 10-15 см. ниже пупка. При доступе к LIV – LV позвонкам необходим разрез длиной 15–20 см, 1/3 которого должна быть выше пупка и 2/3 — ниже пупка. Доступ к позвонкам LV – SI требует разреза от пупка до лобковой кости. Разрез проходит через белую линию живота и обходит пупок слева. Брюшную стенку ассистенты поднимают вверх, что препятствует повреждению кишечника при ее рассечении. Затем брюшину отделяют от брюшной стенки. Ее приподнимают пинцетом и рассекают скальпелем, затем ножницами. Брюшную полость расширяют ретрактором.
Петли тонкой кишки и сальник осторожно смещают краниально, прикрывают влажными пеленками. Ее удерживают мягкими широкими шпателями ассистенты. Толстую кишку смещают в стороны. Полностью обнажается задняя стенка брюшины. Брыжейку сигмовидной ободочной кишки смещают влево, а брыжейку тонкой кишки вправо. Операционное поле освобождают от петель кишечника. Мягким шпателем прямую кишку смещают в сторону от передней поверхности крестца ( Fourney DR и соавт. 2001, Heary RF и соавт. 1998 ).
Пальпируются промонториум крестца, пульсирующая аорта, подвздошные артерии. Заднюю стенку брюшины захватывают беззубым зажимом и рассекают ножницами по средней линии. Тупферами брюшину смещают с аорты и полой вены, подвздошных сосудов, крестцового сплетения. В жировой клетчатке обнаруживают белые анастомотические ветви пресакрального нерва. Волокна этого вегетативного нерва идут от передней поверхности аорты, между подвздошными сосудами. Они направляются к передней поверхности крестца. Их нужно сохранить и осторожно сместить в сторону. В дальнейшем необходимо сместить сосуды с передней поверхности тел позвонков. Позвоночник обнажается: 1) между m. рsosas и полой веной справа или слева; 2) между правыми и левыми подвздошными сосудами; 3) интер- и трансилиарно; интераортокавально. Техника смещения сосудов с позвоночника описана выше ( Bosma JJ и соавт. 2001 ).
После окончания основного этапа проводят гемостаз. Задняя стенка брюшины зашивается непрерывно. Укладывают на место петли кишечника. Брюшную стенку зашивают послойно.
Субперитонеальный илиолюбальный доступ. Положение больного — лежа на боку. Разрез делают по косой линии, которая начинается на 4–5 см выше передневерхнего подвздошного гребня и следует вниз к латеральному краю прямой мышцы живота у места ее прикрепления к лобковой кости. При этом у мужчин нельзя повредить funiculus spermaticus в нижнем углу разреза. Переднюю надчревную артерию перевязывают после рассечения мышечно-фасциальных слоев. Затем брюшину тупферами отделяют от внутренней поверхности брюшной стенки. Обнаруживают мочеточник, подвздошные сосуды, аорта или нижнюю полую вену. Доступ более удобен со стороны аорты, так как она менее плотно прилегает к позвоночнику, имеет более толстые стенки. Аорта располагается ближе к передней поверхности позвоночника, в отличие от нижней полой вены, которая расположена ближе к боковой поверхности (ее труднее сместить). Перевязывают сегментарные сосуды со стороны доступа. Аорту и подвздошные сосуды смещают в направлении к средней линии. После смещения сосудов получают довольно ограниченный доступ к боковой и переднебоковой поверхностям тел позвонков LIV – LV (возможно и SI ), соответствующих дисков. Этот доступ используют при удалении опухолей LIV – LV , SI позвонков и последующей фиксации позвоночника ( Kao TH и соавт. 2005, Marmor E и соавт. 2001, Schmidt MH и соавт. 2004 ).
Комбинированные доступы обычно сочетают передний и задний для радикального удаления опухолей позвонков блоком, последующей реконструкции позвонков. Эти доступы включают особенности, описанные выше, однако позволяют выполнить гораздо более радикально вмешательство в сравнении с односторонним доступом ( Marmor E и соавт. 2001, Bosma JJ и соавт. 2001, Wright N 2005)
Таким образом, существует много различных доступов к поясничному отделу позвоночника. Выбор доступа зависит от вида патологии и характера планируемого оперативного вмешательства. Адекватно выбранный хирургический доступ обеспечивает оптимальную визуализацию операционной раны, что существенно улучшает ориентировку в анатомических структурах и облегчает выполнение основных этапов операции.
а) Оборудование и инструменты для операции:
- Участие абдоминального/торакального хирурга на этапе доступа.
- Абдоминальные ретракторы.
- Рентгенпрозрачный операционный стол.
- С-дуга.
- Катетер Фолея.
- Зажимы Кохера.
- Ретракторы Ричардсона.
- Ретракторы Дивера.
- Ретракторы Крокка.
- Пины Штейнманна.
- Элеваторы Кобба.
- Питуитарные кусачки.
- Скальпель с длинной рукояткой.
- Изогнутые костные ложки.
Торакоабдоминальный/фланковый доступ:
- Подушки для укладки пациента.
- Подмышечный валик.
- Поролоновые подушки.
- С-дуга.
- Торакальный хирург на этапе доступа (если планируется трансторакальное вмешательство).
- Реберный распатор.
- Реберный ранорасширитель.
- Реберные кусачки.
- Плевральный дренаж.
Прямой боковой (малоинвазивный) доступ:
- Рентгенпрозрачный операционный стол.
- С-дуга.
- Подмышечный валик.
- Поролоновые подушки.
- Длинные повязки Тегадерм (две).
- Фиксационная лента шириной 10 см.
- Система нейрофизиологического мониторинга (для осуществления электромиелографии).
- Элеваторы Кобба.
- Питуитарные кусачки.
- Скальпель с длинной рукояткой.
- Изогнутые костные ложки.
- Рашпили.

а - Укладка пациента для доступа к уровню L5-S1. Под нижнюю часть спины уложен валик, для увеличения доступа к диску L5-S1 дополнительно изогнут операционный стол.
б - Укладка пациента в положение на боку. Для увеличения расстояния между последним ребром и подвздошным гребнем операционный стол изгибают.
Придание пациенту строго бокового положения является критически важным моментом при использовании любого бокового, и в особенности, малоинвазивного доступа.
б) Укладка пациента для переднего доступа:
- Мочевой пузырь катетеризируется катетером Фолея.
- Пациента укладывают на рентгенпрозрачный операционный стол в положение на спине.
- При вмешательстве на уровне L5-S1 под спину пациента в области подвздошных гребней подкладывается невысокий валик.
- Руки отводятся вверх и в стороны и фиксируются на приставках.
- Возможно использование положения Тренделенбурга, особенно у пациентов с выраженным подкожным жировым слоем на уровне живота.
в) Укладка пациента для торакоабдоминального (фланкового) и прямого бокового доступа:
- Пациента укладывают в положение на боку, тазобедренные суставы должны располагаться на уровне изгиба операционного стола.
- Нижние конечности сгибают в коленных и тазобедренных суставах для расслабления поясничных мышц.
- Для увеличения расстояния между 12 ребром и гребнем подвздошной кости операционный стол изгибается на уровне Т12.
- Для защиты кожа боковой поверхности грудной клетки, подмышечной области и над большим вертелом закрывается широкими повязками Тегадерм. В этих участках тело пациента фиксируется к операционному столу фиксационной липкой лентой шириной 10 см.
- Под все костные выступы и область малоберцового нерва подкладывают мягкие подушки.
- Критически важным моментом является придание пациенту и сохранение строго бокового положения, добиться такого положения поможет рентгенография позвоночника в строго прямой проекции.
г) Техника переднего забрюшинного доступа к поясничному отделу позвоночника. При использовании переднего забрюшинного доступа на этапе осуществления доступа не лишней будет помощь общего или сосудистого хирурга. Эти специалисты обычно имеют соответствующий опыт и хорошо знакомы с передними доступами к поясничному отделу позвоночника, поэтому они могут выполнить необходимый доступ максимально эффективно и безопасно. Они же могут принять участие и в последующих этапах операции, оказать необходимую помощь при случайном повреждении того или иного анатомического образования и помочь с ушиванием передней брюшной стенки по окончании основного этапа операции. Поэтому мы настоятельно рекомендуем привлекать на подобные операции хирургов смежных специальностей, особенно если это ревизионные вмешательства.
Используется парамедианный или срединный разрез кожи. Если вмешательство ограничено одним только уровнем L5-S1, то из косметических соображений можно порекомендовать использовать доступ Пфанненштиля. В последнем случае выполняют поперечно-дутообразный разрез кожи по кожной складке выше лонного сочленения. По ходу доступа необходимо стараться не повредить нижние надчревные сосуды, расположенные между мышцами брюшной стенки и поперечной фасцией и идущие в направлении изнутри наружу и вверх. Мы же обычно отдаем предпочтение срединному доступу, поскольку его при необходимости всегда можно расширить, он позволяет сформировать центрально расположенный рабочий канал, который упрощает выполнение как дискэктомии, так и последующую установку межтелового импланта или трансплантата.
Пупок обычно располагается на уровне диска L3-L4. Разрез кожи ведут по средней линии. Кожа рассекается скальпелем, для рассечения подкожной клетчатки используется электронож. В глубине разреза идентифицируют белую линию живота, которую также рассекают электроножом. Для упрощения последующей мобилизации брюшины края разреза белой линии живота захватывают зажимами Кохера. Прямые мышцы живота разводятся в стороны, становится видна поверхность брюшины. Брюшинный мешок аккуратно отделяется от брюшной стенки пальцами в направлении слева направо вплоть до идентификации в ране органов забрюшинного пространства и пояснично-крестцового отдела позвоночника. Для доступа к диску L5-S1 необходимо идентифицировать и аккуратно мобилизовать с помощью тупфера бифуркации аорты и полой вены. Также идентифицируют срединные крестцовые сосуды, которые перевязывают или клипируют. На последующих этапах операции электронож больше не применяется, поскольку его использование может стать причиной термического повреждения расположенных поблизости стволов верхнего подчревного сплетения, что в свою очередь может привести к развитию ретроградной эякуляции.
Для дискэктомии и обработки межпозвонкового пространства используются скальпель, элеватор Кобба, питуитарные кусачки и костные ложки. После того как пространство будет необходимым образом подготовлено, оно заполняется межтеловым имплантом или костным трансплантатом, правильность установки которых подтверждается флюороскопически. При необходимости вмешательства на диске L4-L5 мобилизацию паравертебральных тканей начинают со стороны левой боковой поверхности позвоночника. В этой области идентифицируют, мобилизуют и перевязывают подвздошно-поясничные и восходящие поясничные вены, повреждение этих сосудов может привести к довольно значительному кровотечению, которое порой непросто бывает остановить. Общие подвздошные артерии и аорту мобилизуют с помощью тупфера в направлении слева направо, в условиях склеротического поражения артериальной стенки возможности такой мобилизации и, следовательно, визуализации позвоночника, могут быть в значительной степени ограничены.
После идентификации диска L4-L5 его фиброзное кольцо рассекают скальпелем № 15. Дискэктомия и установка межтелового импланта выполняются так же, как описано выше. По завершении основного этапа операции ретракторы извлекают, брюшина осматривается на предмет возможных повреждений. При выявлении таковых их ушивают рассасывающимся шовным материалом.
При ревизионных вмешательствах и в условиях инфекционного поражения хирург должен помнить, что ткани в зоне вмешательства могут быть изменены, и эти изменения порой весьма значительны. В условиях дисцита или спондилита инфекционной природы оправдано оставление интактными всех измененных в результате воспалительного процесса паравертебральных тканей и передней продольной связки. Мобилизация тканей в таких условиях может привести к повреждению сосудов, в частности — подвздошно-поясничной и восходящей поясничной вен на уровне L4-5 и выше.
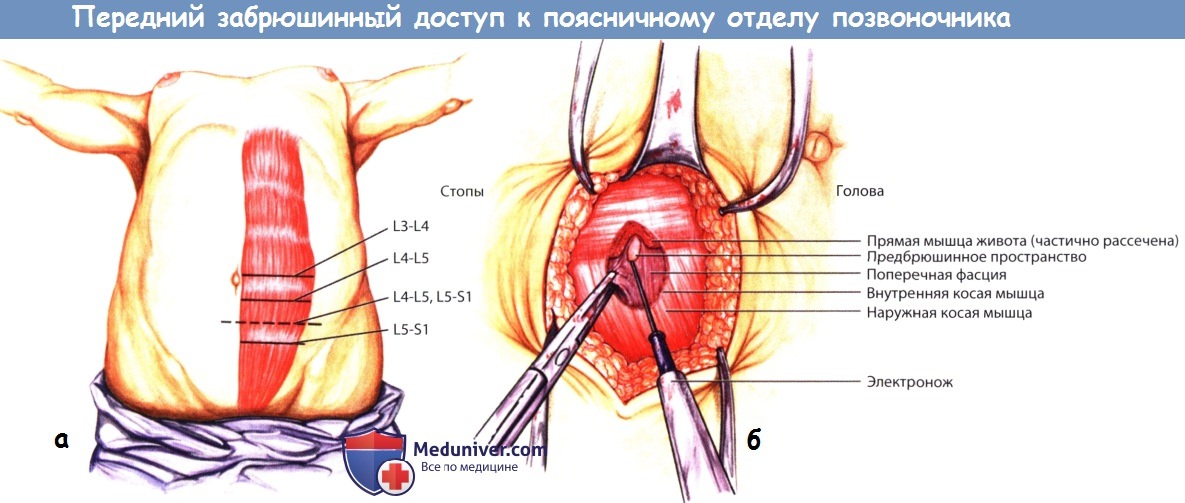
а - Проекция дисков поясничного отдела позвоночника относительно поверхностных ориентиров передней брюшной стенки.
б - Парамедианный доступ, демонстрирующий анатомию всех мышц передней брюшной стенки. 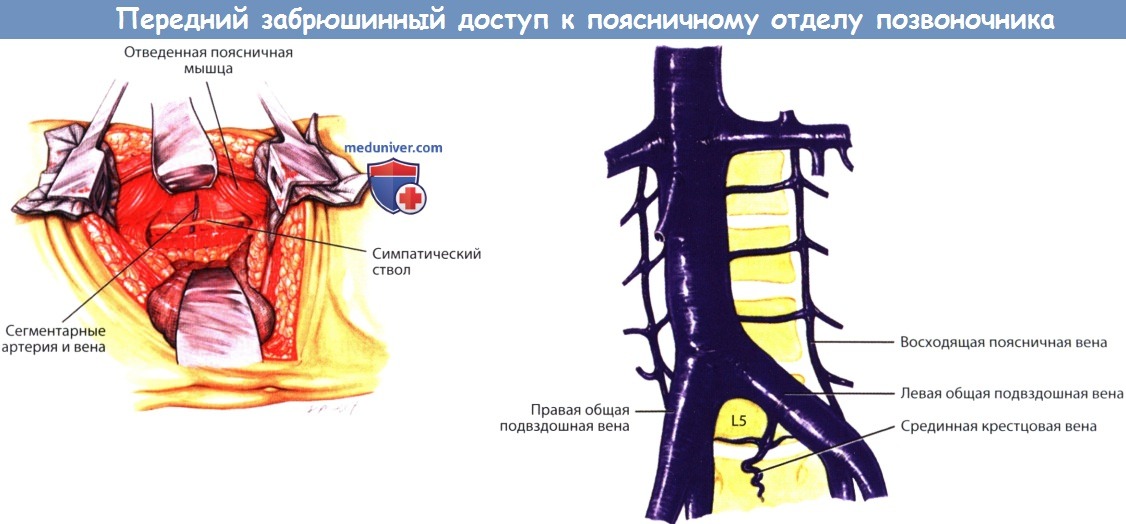
а - После отведения поясничной мышцы становится виден симпатический ствол, расположенный на боковой поверхности тел поясничных позвонков.
б - Анатомия венозной системы на уровне поясничного отдела позвоночника.
Бифуркация полой вены располагается на уровне тела L5.
Восходящая поясничная вена в данном случае с обеих сторон берет начало от общей подвздошной вены.
На уровне диска L5-S1 располагается срединная крестцовая вена. (Подвздошно-поясничная вена не показана).
д) Техника торакоабдоминального (фланкового) доступа к поясничному отделу позвоночника. Ввиду особенностей анатомии крупных сосудов и расположения печени чаще всего отдают предпочтение левостороннему доступу. Однако в каждом конкретном случае особенности анатомии и/или имеющейся патологии необходимо оценивать индивидуально, поэтому при необходимости может быть выбран и правосторонний доступ. Для выбора оптимального уровня доступа используется флюороскопия в строго боковой проекции непосредственно после укладки пациента. Разрез начинают от наружного края прямой мышцы живота и продолжают в косом направлении проксимально. Если требуется вмешательство выше уровня L1 позвонка, то возможно по ходу доступа понадобится резекция ребра. В подобных случаях разрез кожи центрируют над ребром, которое планируется резецировать.
Кожа рассекается скальпелем, для рассечения подлежащих тканей используется электронож. Косые мышцы живота также рассекают электроножом, под мышцами находят предбрюшинную жировую клетчатку.
На уровне грудной клетки по ходу разреза рассекаются межреберные мышцы, а также, при необходимости, расположенная поверхностно широчайшая мышца спины. По ходу доступа необходимо соблюдать осторожность во избежание повреждения межреберного сосудисто-нервного пучка. При использовании данного доступа чаще всего выполняется торакотомия с резекцией 10 ребра, причем хрящевой сегмент 10 ребра лучше всего рассекать продольно, войти в забрюшинное пространство за счет этого будет значительно проще. Ребро выделяют поднадкостнично с помощью реберного распатора, после чего можно будет выполнить либо резекцию, либо экзартикуляцию ребра. Мы отдаем предпочтение резекции ребра в области его основания с помощью реберных кусачек. Резецированный фрагмент ребра в последующем при необходимости может использоваться в качестве костного трансплантата.
Со стороны забрюшинного пространства становятся видны нижняя поверхность диафрагмы и брюшина. Если необходим доступ со стороны плевральной полости, то рассекается париетальная плевра, легкое аккуратно мобилизуется и оттесняется от диафрагмы. Диафрагмы рассекается кзади от ее ножки, оставляя в зоне прикрепления манжетку шириной 2 см для упрощения восстановления диафрагмы в конце операции, с этой же целью можно наложить на края разреза диафрагмы провизорные швы. В плевральную полость устанавливается реберный ранорасширитель, легкое отводится кпереди. На передней поверхности поясничной мышцы идентифицируется мочеточник, его отводят кпереди вместе с брюшиной. В дистальном отделе доступа брюшина также аккуратно мобилизуется и отводится кпереди. На уровне L4-L5 позвонков находят бифуркацию аорты, а также подвздошно-поясничную вену, которую при необходимости лигируют и рассекают. Поясничная мышца мобилизуется и обнажаются боковые поверхности тел позвонков, при этом следует соблюдать определенную осторожность во избежание повреждения симпатического ствола.
Доступ к интересующему уровню подтверждают флюороскопически. Сегментарные сосуды на уровне вмешательства мобилизуют с помощью изогнутого сосудистого зажима, перевязывают и пересекают. Если требуется дополнительное увеличение доступа к телам позвонков, возможна более широкая резекция уже резецированного ребра.
По завершении основного этапа операции ретракторы извлекаются и выполняется ревизия забрюшинного пространства. Любые обнаруженные дефекты брюшины восстанавливаются тонкими рассасывающимися нитями, если доступ выполнялся через плевральную полость, то она дренируется. Плевральный дренаж подключают к системе постоянной активной аспирации с разрежением 20 см рт.ст. Плевральный дренаж удаляют при отсутствии газотока и при объеме отделяемого не более 30-50 мл за смену.
Случайное повреждение в ходе операции кишечника или мочеточников требует незамедлительной интраоперационной консультации общего хирурга или уролога для выбора оптимальной тактики восстановления повреждения и дальнейшего лечения. Наконец, операционная рана ушивается послойно.
е) Техника прямого бокового (малоинвазивного) доступа к поясничному отделу позвоночника. Ключевым моментом при вмешательствах с использованием прямого бокового доступа является правильная укладка пациента — пациент должен находиться строго в боковом положении, которое должно обеспечивать выполнение рентгенографии строго в боковой проекции. Неправильная укладка пациента и недостаточно точный рентгенологический контроль в ходе операции могут стать причиной трагических ошибок во время операции, в т. ч. осложнений нейрососудистого характера и повреждений внутренних органов, которые в конечном итоге могут закончиться фатально. Поэтому правильная укладка пациента, обеспечивающая возможность выполнения адекватного рентгенологического контроля, является критически важным фактором успеха предстоящей операции.
После выполнения анестезии пациента укладывают на бок таким образом, чтобы изгиб операционного стола позволил обеспечить возможность увеличения расстояния между нижними ребрами и гребнем подвздошной кости на стороне доступа. Большие вертелы бедер должны располагаться как раз на уровне изгиба операционного стола. Перед началом операции необходимо убедиться в том, что С-дуга без препятствий может быть выведена в положение, обеспечивающее выполнение адекватного рентгенологического контроля в прямой и боковой проекциях. Коленные и тазобедренные суставы пациента слегка сгибают, под все подвергающиеся давлению костные выступы подкладывают мягкие подушки, в подмышечную область противоположной от доступа стороны также укладывают валик. Над вертельной областью и ниже подмышечной впадины на стороне доступа фиксируют широкие повязки Тегадерм, которые используются в целях защиты кожи при фиксации пациента к операционному столу с помощью липкой ленты. Пациента временно фиксируют к столу на уровне тазобедренных суставов и вновь оценивают правильность укладки с помощью флюороскопии. В первую очередь выполняют флюороскопию позвонков, смежных с интересующим межпозвонковым диском, в прямой проекции.
На следующем этапе оценивают расположение замыкательных пластинок позвонков и при необходимости изменяют положение операционного стола так, чтобы замыкательные пластинки располагались перпендикулярно плоскости рентгеновского пучка. После того как будет обеспечена идеальная визуализация уровня предстоящего вмешательства, С-дугу ротируют на 90° чтобы добиться аналогичного качественного снимка в боковой проекции. При этом также может понадобиться изменение наклона операционного стола в ту или иную сторону. Наконец, добившись оптимальной укладки, пациента окончательно фиксируют к операционному столу клеящейся лентой на уровне большого вертела, наружной поверхности бедра, коленных суставов, голеней и стоп, направляя туры ленты крест-накрест по отношению друг к другу. Грудная клетка пациента также фиксируется к столу непосредственно ниже подмышечной впадины.
В области второй метки на коже скальпелем выполняют разрез длиной 2 см, подлежащие мышцы разделяют пальцем. Для упрощения разделения мышц и входа в забрюшинное пространство можно воспользоваться тупоконечными ножницами. После входа в забрюшинное пространство пальцем мобилизуют брюшину и отодвигают ее кпереди, достигая поясничной мышцы. Далее выполняют второй доступ, непосредственно над интересующим уровнем, в этот доступ вводят дилятор, который под контролем пальца проводят через забрюшинное пространство к поясничной мышце.
При введении дилятора в поясничную мышцу следует придерживаться схемы безопасных зон, предложенной Moro et al. Для контроля введения дилятора по отношению к расположенным в толще поясничной мышцы стволам поясничного сплетения используется ЭМГ-мониторинг. Если по данным ЭМГ регистрируется активность, превышающая допустимый порог (10 мА), то дилятор необходимо переустановить. Для этого дилятор вынимают из поясничной мышцы и формируют новую точку входа, не следует просто смещать дилятор в сторону, оставляя конец его погруженным в толщу поясничной мышцы, в противном случае можно получить тракционное повреждение как самой мышцы, так и расположенных в ее толще нервных стволов. Если после нескольких попыток добиться безопасного положения дилятора сделать этого так и не удалось, то от использования данной методики вмешательства следует отказаться.
По завершении дискэктомии в межтеловой промежуток устанавливают межтеловой имплант, точность расположения которого оценивают флюороскопически в прямой и боковой проекциях, после чего ретракторы медленно извлекают. При необходимости с помощью биполярного коагулятора выполняют гемостаз.
ж) Послеоперационное ведение:
- Желательна максимально ранняя активизация пациента.
- До восстановления нормальной функции желудочно-кишечного тракта рекомендуется диета с преобладанием жидкой легкоусваиваемой пищи.
- В течение ближайших суток после операции продолжается внутривенная антибиотикопрофилактика.
- Сразу после операции назначается профилактика тромбоэмболических осложнений, включающая механическую компрессию нижних конечностей с использованием компрессионного белья и пневматических шин переменной компрессии.
- Катетер Фолея удаляют после достаточно адекватной мобилизации пациента и восстановления функции кишечника.
з) Возможные осложнения:
• Сосудистые:
- Интраоперационное повреждение вен наблюдается гораздо чаще, чем повреждение артерий.
- Возможны повреждения срединной крестцовой, восходящей поясничной, подвздошно-поясничной вен.
• Со стороны желудочно-кишечного тракта:
- Кишечная непроходимость.
- Перфорация брюшины.
- Перфорация стенки кишки.
- Послеоперационные грыжи.
• Со стороны мочевыделительной системы:
- Повреждение мочеточника.
- Перфорация мочевого пузыря.
- Повреждение почки.
• Со стороны дыхательной системы:
- Ателектазы легкого.
- Пневмоторакс.
• Со стороны лимфатической системы:
- Повреждение лимфатической цистерны/грудного протока.
• Неврологические:
- Повреждение симпатического ствола.
- Травма поясничного сплетения:
Бедренного-полового нерва.
Бедренного нерва.
• Инфекционные.
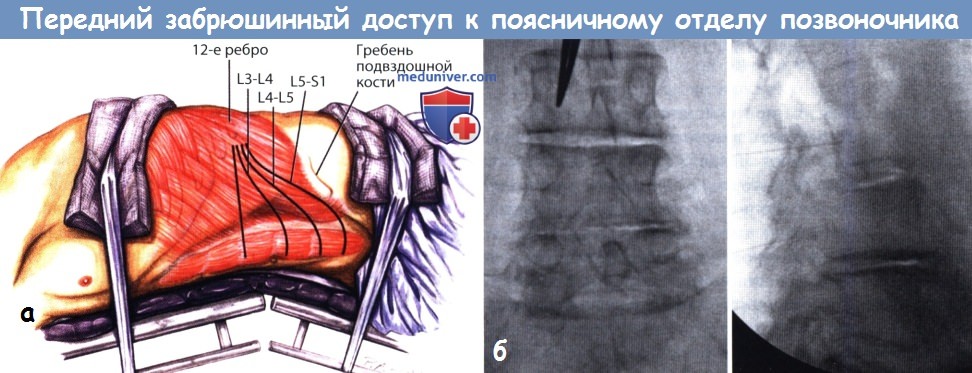
а - Поверхностная анатомия при укладке пациента на бок и расположение доступов относительно уровней поясничного отдела позвоночника.
б - Флюорограммы поясничного отдела позвоночника в прямой и боковой проекциях; замыкательные пластинки позвонков должны располагаться перпендикулярно плоскости рентгеновского пучка (как на этих снимках).
Читайте также:


