Передается ли остеохондроз по наследству

Комментирует Иосиф Михневич, заведующий 1-м неврологическим отделением 5-й городской клинической больницы Минска, кандидат мед. наук.
Влияет ли остеохондроз на продолжительность жизни?
Нет, но снижает ее качество.
Что будет, если болезнь не лечить?
Наступит потеря трудоспособности (инвалидность).
Каковы современные принципы лечения остеохондроза?
Сейчас более рационально используются медикаменты и физические методы. Чтобы лечение было успешным, вначале следует уточнить ведущий причинный фактор: что именно произошло в позвоночнике? Появилась грыжа диска или нестабильность позвонка, спондилоартроз, спондилез, нарушение кровообращения, венозный стаз? Врачу надо обязательно выяснить основной механизм проявлений: отек, миофиксация (локальная, распространенная, с вовлечением мышц соседних регионов). Изучить нейродистрофику (когда развиваются дополнительно туннельные синдромы, миофасциальные болевые зоны и триггерные пункты). Только воздействие на главные звенья даст хороший результат.
Есть ли новые лекарства от остеохондроза?
В каждой группе из применяемых при лечении остеохондроза медикаментов есть современные. Так, среди наиболее часто употребляемых — нестероидных противовоспалительных средств (НПВС) — появились блокирующие только фермент воспаления — селективные ингибиторы ЦОГ-2. Они лишены основного побочного эффекта НПВС — поражения слизистой
оболочки органов пищеварения.
Есть новинки и в группе противоотечных, венотоников и миорелаксантов.
Не помешает ли остеохондроз беременности?
Если женщина не подготовится к вынашиванию ребенка, остеохондроз будет мешать. Чтобы исключить проявления заболевания в этот период, будущая мама должна заблаговременно укрепить мышечный корсет. Этому способствуют плавание, лечебная гимнастика и ходьба. Не нужно отказываться от легкой физкультуры и вовремя беременности (конечно, с учетом рекомендаций акушера-гинеколога).
Надо ли лечить остеохондроз в старости?
Обязательно. Но доктору следует учесть сопутствующие заболевания, а их в пожилом возрасте — целый букет. Например, наиболее часто, особенно у женщин, развивается остеопороз. Это гораздо более грозное поражение костной системы, когда происходят переломы тел позвонков, шейки бедра. А многие медикаменты и приемы, используемые при остеохондрозе (кортикостероиды, интенсивный массаж, мануальная терапия, вытяжение позвоночника, активная гимнастика), лишь усиливают проявление остеопороза.
Какие витамины — синтезированные или натуральные — при остеохондрозе нужны организму в первую очередь?
Для профилактики необходим весь комплекс витаминов и микроэлементов; лучшие — те, что поступают с пищей. Но если содержание натуральных витаминов в продуктах уменьшается, например, в зимне-весенний период, надо принять курс аптечных.
От этой болезни человека может парализовать?
К сожалению, да. Из-за компрессии (сдавления) спинного мозга или нервных корешков остеохондроз способен вызвать паралич.
Вредны ли для позвоночника упражнения на растягивание, а именно наклоны взад-вперед вправо-влево в медленном темпе?
Они допускаются лишь в начальной стадии остеохондроза.
Передается ли болезнь по наследству?
Предрасположенностью к развитию остеохондроза нас награждают предки. Но это совсем не значит, что недуг неизбежен.
Что предпочтительнее при остеохондрозе: оберегать себя, стремиться быть в тепле — или закаляться?
Одеваться надо всегда по погоде.
Перегревание вызовет потливость, вместе с потом организм потеряет необходимые соли и витамины; снизится мышечный тонус, уменьшится диурез, повысится вязкость крови, в результате нарушится гомеостаз, от чего тоже пострадает позвоночник.
Переохлаждение спазмирует сосуды, напрягает мышцы, что формирует миофасциальные болевые синдромы, способствует возникновению артритов межпозвонковых суставов.
Можно ли вылечить остеохондроз?
Купировать удается только его клинические (неврологические)проявления, и то не всегда. Лучший способ лечения — профилактика:
- исключение статических и динамических перегрузок;
- соблюдение правил эргономики при работе;
- правильное положение во время работы, сна и отдыха.
У меня остеохондроз. Решила бегать по утрам. Купила специальные кроссовки. Пока неприятных ощущений в спине нет. Но беспокоюсь, не ухудшат ли мое состояние эти занятия?
Рисковать не стоит. Лучшие виды спорта для профилактики остеохондроза — ходьба в быстром темпе, плавание. Первая позволяет лучше контролировать мышечную нагрузку, поддерживать позу, толчки и вибрация исключаются, задействовано больше мышц. Вода равномерно распределяет нагрузку на мышцы плывущего человека, координирует их работу, нет грубых и резких движений, стимулируются циркуляция крови и метаболизм.
Из других средств — регулярный секс. Работают различные группы мышц (ног, ягодиц, живота, рук, спины) — в сочетании с выбросом гормонов и положительными эмоциями. Улучшается кровообращение и уменьшается венозный застой в тазу и поясничном отделе позвоночника.
Поможет ли диета замедлить дегенерацию позвоночника; какие продукты предпочесть?
Здоровое питание включает молочнокислые продукты, рыбу, овощи и фрукты — источники кальция и фосфора, магния, марганца, цинка и витамина D. Советую ограничить сахар, соль, жиры, копчености: они нарушают обмен веществ в организме, в таком случае позвоночник не получает нужных питательных веществ.
Генетические заболевания обусловлены патологическими нарушениями строения генома. "Дефектный" ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название - дисплазии.
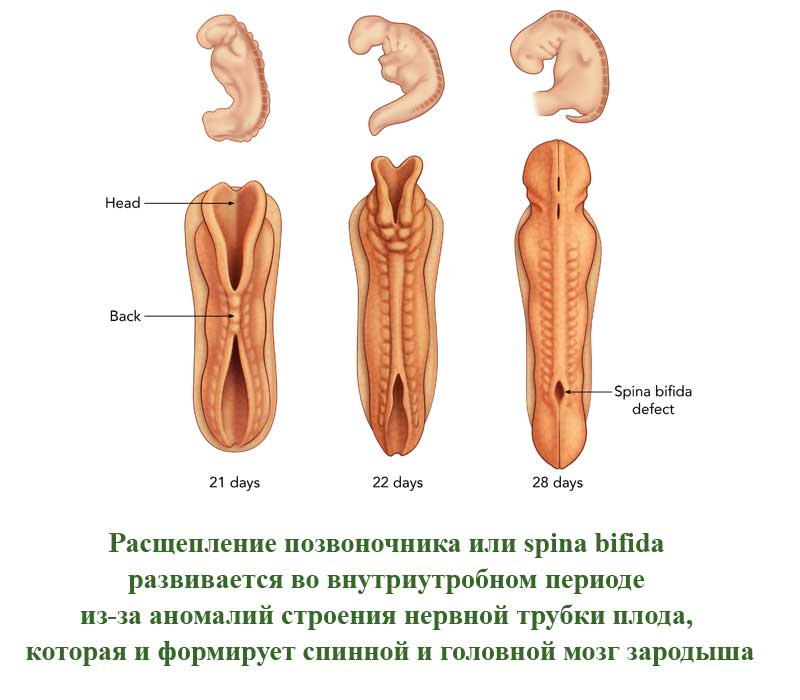
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также - черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные - 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома "Кость внутри кости".
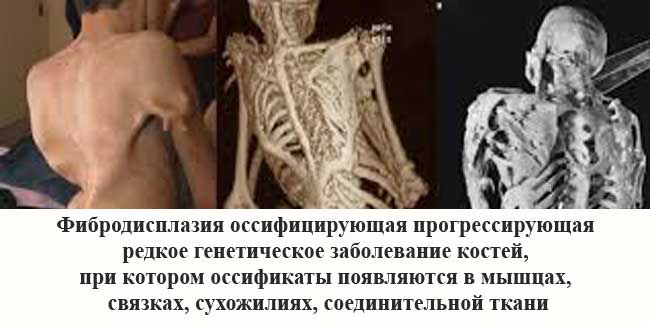
ФОП - это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя - на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название - остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
Остеохондроз – серьезное заболевание позвоночника, а точнее, его связующего аппарата, межпозвоночного хряща, в котором произошло нарушение обмена веществ. Статистика утверждает, что практически каждый второй житель планеты страдает от этого недуга, причем женщины болеют чаще, чем мужчины, но у мужчин заболевание протекает болезненней.

И хотя это заболевание не считается самым опасным для жизни человека, оно приносит массу неприятностей в виде сильнейших болей, которые просто рушат привычный образ жизни.
Причины
Всем известно, что минимальная нагрузка на позвоночник происходит в положении лежа. Но современный ритм жизни все меньше и меньше дает нам возможности полежать, зато стало больше малоподвижных и неудобных поз, например работа у компьютера. Мало кто над этим задумывается и спохватывается лишь тогда, когда сковывает спину, когда просто невозможно повернуться, не испытав при этом сильной боли.

При любом повороте головы или подъеме руки ощущается боль, это и есть самый настоящий остеохондроз. От постоянной нагрузки, межпозвоночные хрящи не выдерживают, деформируются, происходит зажим нервов или сосудов позвоночного столба, все это вызывает нестерпимую боль.
Нужно знать, что хрящевые и нервные ткани не восстанавливаются, поэтому, однажды заполучив это заболевание, приходится с ним жить постоянно.
Причинами появления остеохондроза могут быть различные факторы, рассмотрим основные из них.
- Наследственная предрасположенность. Если у кого-то из очень близких людей, например мамы или бабушки был остеохондроз, то он непременно перейдет и к вам. По той простой причине, что очень часто по наследству передается структура самого межпозвоночного хряща. В данной ситуации появляется предрасположенность к данному заболеванию
- Различные заболевания спины. Это может быть и сколиоз, и ослабление широчайшей мышцы спины, что, в свою очередь, способствует неравномерному распределению нагрузки на позвонок, приводя к деформации хрящевой ткани.
- Тяжелый или однообразный труд. Насчет физического труда, причем тяжелого труда, все понятно: если допускается превышение, как по силе, так и по продолжительности нагрузка на позвонок – развивается остеохондроз. Такое заболевание нельзя избежать, если выполнять однообразную работу и в одной и той же позе, например, работа, связанная с компьютером или повар, который склонился над разделочной доской. Людям таких профессий обязательно нужно соблюдать профилактические меры, больше двигаться, делать специальную гимнастику.
- Различные травмы спины или нарушенный обмен веществ. Даже вполне обычный авитаминоз может поспособствовать развитию остеохондроза, что уж говорить о травмах, которые нанесли позвоночнику непоправимый вред.
Симптомы
Чтобы определить, имеется ли у вас остеохондроз, стоит обратить внимание на следующие моменты:
Если у вас имеется, хотя бы один из перечисленных признаков, стоит задуматься и посетить поликлинику. Может возникнуть вопрос, а кокой врач? Это и невролог, и травматолог, да и терапевт тоже, все они, после осмотра позвоночника и если это потребуется, назначат более полное обследование, например, компьютерную томографию или рентген.
Лечение

Вылечить остеохондроз практически невозможно, поскольку деформация хряща, как уже отмечалось выше, процесс необратимый. Лечение, в основном, направлено на приостановление течения заболевания или на снятие ряда симптомов. Методов лечения достаточно и они разнообразны. Какой метод лечения выбирать, решает врач, учитывая все особенности заболевания и состояние пациента.
Лечение медикаментозное. Если боли стали ощущаться не более недели, то врач назначает противовоспалительные препараты, в основном мази, это Диклофенак, Индометацин, Ибупрофен. Они снимают боль и устраняют воспаление. Когда боли длятся более недели, то к вышеуказанным препаратам добавляют более сильные обезболивающие, такие как Трамадол, Пенталгин, Ибуклин и т.п. Такое лечение через несколько дней снимает боль, создавая более благоприятные условия, чтобы провести дополнительные процедуры. Если боли не проходят в течение месяца, врач дополнительно к основному лечению назначает антидепрессанты, а именно Амитриптилин, Флуоксетин и др. Они не только приводят в норму нервную систему, но и обладают обезболивающим действием. Опыт лечения показывает, что антидепрессанты значительно улучшают процесс выздоровления
Мы уже указали, что большинство лекарственных препаратов направлены на устранение симптомов, поскольку остеохондроз разрушает межпозвоночные диски и суставные хрящи. Поэтому, в настоящее время врачами часто используются препараты группы хондропротекторов, а именно Структум, Терафлекс и Хондроксид. Многочисленные исследования доказывают высокую эффективность лечения данного заболевания.
Кроме этого, в лечении остеохондроза эффективны мази, которые, в зависимости от того, какое они оказывают воздействие на организм, делятся на 6 групп:
Противовоспалительные, куда входят стероидные препараты и анальгетики: Фастум гель, Кетонал, Быструм гель, Вольтарен и т.п. Эти мази эффективны, когда возникают ноющие боли, вызванные остеохондрозом и радикулитом.
Мази комплексного лечения, которые регенерируют, снимают боль и воспаление, самый 
известный препарат – Долобене гель.
Обезболивающие и имеющие раздражающее действие. Основная их функция – усиление кровообращения и улучшения питания тканей, это Капсикам, Никофлукс и Финалгон.
Хондропротекторы, которые способствуют восстановлению хрящевых тканей или, по крайней мере, не позволяют дальнейшему ее разрушению. Как уже отмечалось, самым известным препаратом из этой группы является Хонроксид.
Мази, изготовленные на основе растительных компонентов, задача которых устранить воспалительный процесс. Это такие мази как Траумель С, Цель Т и др.
Мази для массажа, которые отличаются своим разнообразием. В их состав входит пчелиный яд, мумие и многие растительные компоненты, сочетание которых усиливает эффект после массажа, оказывая не только обезболивающее, но и противовоспалительное действие.
Уколы назначают тогда, когда необходимо снять острую и сильную боль, чаще всего это Мильгамма и Кетонал, которые кроме того, что обезболивают, имеют еще и эффект лечения. Для вспомогательной терапии назначают уколы витамина В или никотиновую кислоту, которые расслабляют мышцы и улучшают их состояние.
Физиотерапия. Если не имеется противопоказаний, назначается электрофорез, лечение при помощи магнитов, ультразвука или тока, может быть назначено грязелечение. Вообще, подходящий именно для вас метод выберет лечащий врач, поскольку ряд процедур противопоказаны, например, массаж или электрофорез запрещен тем, у кого имеются любые доброкачественные образования или заболевания щитовидной железы. Физиотерапия осуществляется только по назначению врача и под его контролем.
Рефлексотерапия. Этот метод известен на Востоке с древности, наши специалисты также стали применять этот метод в лечении, воздействуя на определенные точки на теле человека. Метод самый разнообразный, и особое прогревание, и инъекции, и иглоукалывание. Зачастую традиционная медицина не очень приветствует подобное лечение, но, тем не менее, оно имеет место быть и результаты подобного лечения говорят сами за себя: снимается напряжение мышц и уходит боль. Причем, как считается, оздоравливается в целом весь организм. Опять же, прежде чем приступить к подобному методу лечения, необходима консультация врача, поскольку имеются противопоказания, например, наличие каких-либо доброкачественных образований.

Хирургическое лечение. Данный метод лечения применяется в крайнем случае, когда, например, требуется удаление межпозвоночной грыжи или же операция по ликвидации деформации в позвоночнике. Эти примеры доказывают, что не стоит пренебрегать лечением остеохондроза, чтобы не запустить заболевание и не привести к серьезным осложнениям, а значит и к оперативному вмешательству.
Лечебная физкультура. Если предыдущие методы лечения сугубо индивидуальны, то лечебная физкультура показана всем. Единственное, что стоит отметить, комплекс упражнений будет варьироваться в зависимости от степени и локализации заболевания. рассмотрим некоторые упражнения. Перед началом комплекса упражнений не забудьте провести разминку, чтобы разогреть мышцы, это обыкновенная ходьба, повороты туловища, махи руками.
- Лечебная физкультура для шейного отдела. Исходное положение – сидя на стуле. По очереди надавливать ладонью на голову в разные части: на висок, на лоб, на затылок, причем головой нужно оказывать, своего рода противодействие, чтобы она оставалась в прямом положении. Следующее упражнение – исходное положение прежнее, голову держать прямо, медленно опускать подбородок на грудь, затем вернуться в исходное положение, так 10 раз. Затем голову медленно наклонять назад, а подбородок, как бы втягивать внутрь. Еще одно упражнение – медленные повороты головы влево и вправо. Все упражнения выполняются по 10 раз.
- Лечебная физкультура для грудного отдела. Понадобится стул с крепкой спинкой. Сесть на стул, руки разместить за головой, медленно прогнуться назад, так, чтобы спина плотно прижалась к спинке стула, затем наклон вперед, упражнение начинать нужно с 5 раз. Для следующего упражнения понадобиться валик. Упражнение выполняется лежа на спине, валик подложить под спину под грудным отделом, руки расположены за головой. Медленно прогнуться и приподнять грудь и голову, это упражнение также выполнить 5 раз. Другое упражнение выполняется стоя. Встать ровно, руки понять над головой и взять левой рукой запястье правой, наклониться влево, руку слегка потянуть. Затем вернуться в исходное положение и сменить руки, сделать наклон вправо. Начинаем упражнение также с 5 раз.
- Лечебная физкультура для поясничного отдела. Исходное положение – лежа на спине. Напрячь мышцы живота, но так, чтобы не сбилось дыхание, руку положить на живот. Напрягать мышцы нужно как можно сильнее, затем расслабиться. Проделывать упражнение можно 10 раз. Следующее упражнение выполняется в прежнем исходном положении, руки расположить вдоль туловища. Голову и грудной отдел приподнять. Попробовать продержаться 5-10 минут и медленно опустить на пол, и так 10 раз. И еще одно упражнение, также лежа на спине, ноги поставить на пол, колени согнуть. Медленно опустить колени влево, туловище поворачивается вправо, вернуться в исходное положение и повторить упражнение в другую сторону. Упражнение выполнять также 10 раз.
Безусловно, профилактику остеохондроза следует проводить с малых лет: следить за осанкой и походкой, не горбиться, не сутулиться, делать зарядку и т. п. Если же все-таки у вас обнаружен остеохондроз, не стоит отчаиваться, поскольку имеется много разных методов приостановить заболевание. Не пускайте все на самотек и здоровья вам!

10 самых частых вопросов об остеохондрозе позвоночника
-
Влияет ли остеохондроз на продолжительность жизни?
Прямой связи между остеохондрозом и продолжительностью жизни не найдено. Сам же остеохондроз влияет на качество жизни. В результате чего жизнь может быть долгой, но мучительной.
Что будет, если не лечить остеохондроз позвоночника?
Прогноз здоровья пациента зависит от степени выраженности заболевания. Если болезнь проявляется только болями в позвоночнике, то без лечения они могут учащаться, становиться сильнее и переходить в хроническую форму. В случае неврологических нарушений – онемения, слабости руки или ноги, без лечения можно предполагать лишь дальнейшее прогрессирование нарушений вплоть до полного паралича, атрофии мышц и нарушений мочеиспускания.
Надо ли лечить остеохондроз в старости?
Старость – это не только паспортный, но еще и биологический возраст. Вполне бодрый старичок может тяжело страдать от боли, связанной с остеохондрозом. Бесчеловечно оставлять пожилого человека наедине с болью, тем более, что современные методы, в том числе малоинвазивная хирургия, лечение - менеджмент болевого синдрома позволяют избавиться от боли практически бескровно.
Существуют ли современные лекарства от остеохондроза позвоночника?
Имеются современные препараты – хондропротекторы, т.е. восстанавливающие хрящ. Однако обмен веществ в больном диске так замедлен и нарушен, что эти лекарства в него, попросту, не попадают в нужном количестве. Поэтому в отношении остеохондроза они не столь эффективны, как при лечении артроза крупных суставов - коленного, тазобедренного и проч.
Какой произошел медицинский научный прогресс в лечении остеохондроза позвоночника?
В последнее десятилетие широко развивается метод лазерной реконструкции дисков. Это хирургический метод, владеют которым только обученные и сертифицированные специалисты. Прочие методы лечения, даже с использованием в названии термина лазер, являются методами, не обладающими такими восстанавливающими эффектами, и лишь облучающие кожу над позвоночником. Другим достижением хирургии дисков является эндоскопическое удаление грыжи диска и возвращение пациента домой через день после лечения. В будущем ожидается прогресс от развития методов протезирования ядра межпозвонкового диска.
Существует ли особая диета при остеохондрозе позвоночника?

Диета при остеохондрозе заключается в сбалансированном полноценном питании. Существует мнение альтернативной медицины, которая утверждает, что общий недостаток потребления воды человеком приводит к обезвоживанию пульпозного ядра дисков. Так что 1,5-2 литра чистой питьевой воды в сутки и регулярный прием витаминов и минералов – обязательная часть диеты при остехондрозе. Непременное условие – избавление от лишнего веса. 
Можно ли однажды раз и навсегда вылечиться от остеохондроза?
Однажды появившись, остеохондроз свидетельствует о предрасположенности организма к дегенеративному поражению позвоночника. Вылечить можно конкретное проявление болезни – удалить грыжу, зафиксировать позвонок, стимулировать восстановление хряща диска. Но приспосабливаться к своему остеохондрозу и планировать свою жизнь и нагрузки, все таки, придется.
Есть ли необходимость смены работы при остеохондрозе?
При своевременно начатом лечении, как правило, не требуется смена профессиональной деятельности, в том числе связанной с физическими нагрузками (водители, спортсмены и др.). Однако если обнаруживается прямая связь между работой и плохим состоянием позвоночника – что-либо менять приходится.
Может ли парализовать от остеохондроза?
Само дегенеративное разрушение межпозвонкового диска не приводит к параличу, но осложненное течение болезни, когда происходит сдавление нервных корешков или спинного мозга, может приводить к частичной или полной парализации одной мышцы или части тела. Как правило, такие случаи требуют обязательного хирургического лечения.
Как связаны остеохондроз и деторождение?
Остеохондроз позвоночника – это не препятствие к рождению полноценных и здоровых детей. Однако перед зачатием, если имеются проблемы с позвоночником, необходимо решить, нет ли необходимости хирургической коррекции, например удаления грыжи, чтобы она во время беременности не помешала ее нормальному протеканию. Сам же остеохондроз по наследству не передается.

Телемедицинская Skype-консультация
10 самых частых вопросов об остеохондрозе позвоночника
-
Влияет ли остеохондроз на продолжительность жизни?
Прямой связи между остеохондрозом и продолжительностью жизни не найдено. Сам же остеохондроз влияет на качество жизни. В результате чего жизнь может быть долгой, но мучительной.
Что будет, если не лечить остеохондроз позвоночника?
Прогноз здоровья пациента зависит от степени выраженности заболевания. Если болезнь проявляется только болями в позвоночнике, то без лечения они могут учащаться, становиться сильнее и переходить в хроническую форму. В случае неврологических нарушений – онемения, слабости руки или ноги, без лечения можно предполагать лишь дальнейшее прогрессирование нарушений вплоть до полного паралича, атрофии мышц и нарушений мочеиспускания.
Старость – это не только паспортный, но еще и биологический возраст. Вполне бодрый старичок может тяжело страдать от боли, связанной с остеохондрозом. Бесчеловечно оставлять пожилого человека наедине с болью, тем более, что современные методы, в том числе малоинвазивная хирургия, лечение — менеджмент болевого синдрома позволяют избавиться от боли практически бескровно.
Имеются современные препараты – хондропротекторы, т.е. восстанавливающие хрящ. Однако обмен веществ в больном диске так замедлен и нарушен, что эти лекарства в него, попросту, не попадают в нужном количестве. Поэтому в отношении остеохондроза они не столь эффективны, как при лечении артроза крупных суставов — коленного, тазобедренного и проч.
В последнее десятилетие широко развивается метод лазерной реконструкции дисков. Это хирургический метод, владеют которым только обученные и сертифицированные специалисты. Прочие методы лечения, даже с использованием в названии термина лазер, являются методами, не обладающими такими восстанавливающими эффектами, и лишь облучающие кожу над позвоночником. Другим достижением хирургии дисков является эндоскопическое удаление грыжи диска и возвращение пациента домой через день после лечения. В будущем ожидается прогресс от развития методов протезирования ядра межпозвонкового диска.
Существует ли особая диета при остеохондрозе позвоночника?
Можно ли однажды раз и навсегда вылечиться от остеохондроза?
Однажды появившись, остеохондроз свидетельствует о предрасположенности организма к дегенеративному поражению позвоночника. Вылечить можно конкретное проявление болезни – удалить грыжу, зафиксировать позвонок, стимулировать восстановление хряща диска. Но приспосабливаться к своему остеохондрозу и планировать свою жизнь и нагрузки, все таки, придется.
При своевременно начатом лечении, как правило, не требуется смена профессиональной деятельности, в том числе связанной с физическими нагрузками (водители, спортсмены и др.). Однако если обнаруживается прямая связь между работой и плохим состоянием позвоночника – что-либо менять приходится.
Может ли парализовать от остеохондроза?
Само дегенеративное разрушение межпозвонкового диска не приводит к параличу, но осложненное течение болезни, когда происходит сдавление нервных корешков или спинного мозга, может приводить к частичной или полной парализации одной мышцы или части тела. Как правило, такие случаи требуют обязательного хирургического лечения.
Остеохондроз позвоночника – это не препятствие к рождению полноценных и здоровых детей. Однако перед зачатием, если имеются проблемы с позвоночником, необходимо решить, нет ли необходимости хирургической коррекции, например удаления грыжи, чтобы она во время беременности не помешала ее нормальному протеканию. Сам же остеохондроз по наследству не передается.
Брахидактилия — особенности врожденной аномалии конечностей
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Заболевание относят к наследственному дефекту, который характеризуется уменьшенными линейными размерами кистей, стоп, а также фаланг пальцев на ногах и руках.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Короткопалость относится к основному признаку такого патологического развития костей.
Гены брахидактилии от родителей переходят к детям и вызывают аномалию конечностей. Люди с недоразвитыми фалангами и укороченными пальцами живут обычной жизнью, но выбор профессии отличается ограничениями.
Врожденная аномалия конечностей встречается у мужчин и женщин с одинаковой частотой. Ее возникновение возможно не только при уменьшении размеров пальцев, но и при их полном отсутствии. К синонимам патологии относят гипофалангию и микродактилию.
На основании исследований было установлено, что основной причиной недоразвитых фаланг и укороченных пальцев на конечностях является наследственность.
Брахидактилия наследуется по доминантному признаку.
В общей структуре диагностирования генетических дефектов развития, аномалия конечностей представляет достаточно высокий показатель заболеваемости.
Действие экзогенных факторов на плод и гетерозиготные мутации гена тирозинкиназного рецептора приводит к такому патологическому развитию кистей, стоп, пальцев на ногах и руках.
Этот ген отличается экспрессируемостью в остеобластях и хондроцитах и участвует в их размножении и созревании.
На сегодняшний день различают несколько типов аномалии, которые определяет степень патологического развития брахидактилии.
Представленная клиническая картина позволяет проводить классификацию болезни и разграничивать основные варианты костных изменений фаланг.
Наследственная передача дефектного гена вызывает несколько основных типов аномалии.
Болезнь конечностей может иметь разные степени тяжести, которые определяют пять вариантов проявления.
К ним относится:
При диагностировании у детей изолированного развития брахидактилии, симптомы патологии будут отличаться минимализмом и относится к косметическому дефекту.
Но в большинстве случаев, аномалия развития пальцев проявляется на фоне более серьезных генетических заболеваний, среди которых необходимо отметить:
- синдром Дауна;
- укорочение шеи;
- грудная клетка воронкообразной формы;
- череп брахицефалического типа;
- деформация ребер;
- нестабильность суставов;
- умственная отсталость;
- затрудненная опорная и двигательная функция;
- отсутствие фаланг и пальцев;
- диспластическое поражение ногтевых пластин;
- необычная конфигурация укороченных пальцев.
При отсутствии фалангового сращения и полидактилии, больные дети не ограничиваются в движении кистей и стоп.
Диагностика врожденного дефекта развития пальцев может осуществляться на разных этапах. При наличии в семье больных с брахидактилией, рекомендуется проводить трехмерное УЗИ плода.
Срок беременности должен составлять 20 — 24 недели. При обнаружении аномалии изолированного вида не рекомендуют проведение искусственного аборта.
А выявленные хромосомные синдромы предоставляют основания для прерывания беременности.
К диагностическим мероприятиям после рождения ребенка относятся:
- визуальное и клиническое обследование;
- рентгенография пальцев и костных тканей на кистях, стопах;
- ДНК — диагностика, результаты которой оказывают решающее значение для постановки правильного диагноза.
По результатам исследований подтверждается или исключается диагноз врожденного дефекта костной ткани кистей и стоп.
На сегодняшний день хирургические методы относятся к единственно эффективному способу лечения аномалии костной ткани в фалангах пальцев на верхних и нижних конечностях.
Оперативное вмешательство позволяет эффективно решать проблемы межфаланговых сращений, увеличивать размеры кисти и стопы, а также ликвидировать короткопалость.
Восстановление опорной и двигательной функции конечностей является главной целью операций. А эстетика и решение проблем косметологического дефекта относится к второстепенным задачам хирургического метода.
Консервативные методы лечения предусматривают физиотерапевтические процедуры, массаж и лечебную физкультуру.
Также травматологи — ортопеды назначают их для профилактики деформирующего артроза суставов кистей и стоп. Стремительное развитие генной инженерии дарит надежду на лечение непосредственной причины патологического развития фаланг пальцев.
Профилактика брахидактилии предусматривает посещение медико- генетических консультаций, на которых родители могут узнать о вероятности появления в семье больного ребенка.
Они оказывают помощь семьям с анамнезом такой патологии в принятии правильного решения в вопросах планирования будущего потомства и последствий.
Своевременное обращение за помощью к специалистам позволит решить проблемы с врожденной аномалией конечностей и избежать непоправимых последствий.
Когда болит спина люди часто думают, что самостоятельно сделать дома для избавления от болей. Мало кто хочет обратиться к доктору для выявления истинных причин возникновения остеохондроза. Организм своеобразный, боль в спине появляется по разным причинам.
Остеохондроз, откуда берется у женщин?
Остеохондроз – патология костей, хряща. Заболевание носит дегенеративно-дистрофический характер, суставы, позвонки сталкиваются с нарушением питания. Часто заболевание встречается у женщин, которые в течение жизни постоянно надрываются физически, морально. Причины остеохондроза у женщин зависят от ношения обуви на высоких каблуках. При беременности происходит нагрузка на организм, ноги, связанные с позвоночником, носят огромную тяжесть. У многих родивших дам появляются болезни спины.
Нельзя оставить без внимания генетику, часто остеохондроз передается по наследству (особенно шейный). Женщины страдают от заболевания из-за нарушенного обмена веществ, ожирения, слабого иммунитета, перенесенных инфекционных заболеваний, отравлений.
Желающий избавиться от неприятных ощущений в области позвоночника, шеи, обязан избегать конфликтных ситуаций, стрессов, влияющих на состояние здоровья, обострение остеохондроза.
Медикобиологические причины возникновения остеохондроза
Люди преклонного возраста часто держатся за спину, бабушки мотаются в шали, дедушки спят с грелками. Связано с тем, что от тяжелой жизни развилась болезнь позвоночника. Причины остеохондроза позвоночника кроются в возрастных изменениях хрящевой ткани. Остеохондроз вызывается плохой экологией, неправильным, ненормированным питанием. Люди травятся фастфудами, утоляют чувство голода перекусами в течение дня.
Лучший способ – найти вечером время, приготовить домашнюю еду, чтобы на следующий день забрать с собой на работу, учебу. Так стоит поступить 1-2 раза в неделю, чтобы вернуть состояние желудка, организма в порядок.
Настоящие причины возникновения остеохондроза стоит узнать у доктора, который после осмотра сделает вывод о состоянии спины, шейного отдела. Нельзя закрывать глаза на боли в спине, тревожащие человека.
Как распознать остеохондроз?
- В мышцах спины возникают спазмы.
- Человеку трудно двигаться, приседать, делать наклоны. Поднятие руки вызывает спазм, покалывания, неприятные ощущения в спине.
- Онемения пальцев на руках.
- Актуальное, неприятное при заболевании – боли в плечах.
Часто причины появления остеохондроза выявляются не сразу после первого медицинского осмотра. Врачу понадобится осмотр несколько раз, снимок рентгена, советы по упражнениям, выдающим источник боли. Доктор выявит причину, лечение. Корешковый синдром – заболевание, связанное с проблемами спины. Доктора часто выявляют шейный радикулит.
Важно
Отмечают симптомы, связанные с головным мозгом, появляется нытье, боль в голове. Возникают психологические причины: дискомфорт, неприятные, болезненные ощущения негативно отражаются на психике человека. Остеохондроз часто становится причиной головокружений, ухудшения зрения, шума в ушах.
Типы остеохондроза
Выделяют три типа заболевания: шейный остеохондроз, грудной, поясничный. Существуют факторы, развивающие в организме типы. Если углубиться в причины заболевания остеохондрозом, можно заметить статистику – многие сталкиваются с заболеванием из-за нарушения обмена веществ. На втором месте – возрастные изменения (старение).
Полные люди выводят из строя механизм здорового позвоночника из-за нагрузки; курящие, неправильно питающиеся люди нарушают обмен веществ, что негативно сказывается на состоянии позвоночника; при постоянных физических нагрузках люди часто сталкиваются со статистической, динамической нагрузкой позвоночника; часто жертвами остеохондроза становятся люди, у которых с детства привычка сидеть с кривой спиной, искривление врожденное; тонус мышц снижен из-за малоподвижного, сидячего образа жизни.
Перечисленное приводит к тому, что позвоночник приобретает неправильную форму. Многие не догадываются, что спина стала проблемной, спустя время после появления проблемы, позвоночник дает о себе знать, подавая сигналы.
Читайте также:


