Параплегия нижних конечностей после травмы позвоночника
Параплегия нижних конечностей – патология, характеризующаяся параличом ног. Передвижение больных возможно только в инвалидном кресле. Нарушается функционирование систем внутренних органов, что влечет за собой прочие серьезные проблемы со здоровьем.
Общие сведения

Парапарез – невралгия ног, при которой нарушается обмен нервными импульсами между конечностями и мозгом.
Парез – синдром, при котором деформированы сами пути нервной системы.
Параплегия – наиболее тяжелый вариант обоих заболеваний.
Параплегия наступает из-за:
- травм спинного мозга (СМ);
- болезней мозга (спинного) или позвоночника.
Параплегия бывает двух видов:
Реже случается паралич только верхней части тела. Обычно он следует за кровоизлиянием или опухолями верхнего отдела мозга (спинного).
При спастической тетраплегии появляются защитные рефлексы: уменьшение конечностей из-за внешних раздражителей и рефлекс Мари- Фуа- Бехтерева.
Причины
Параплегия возникает по причине возникновения повреждений в:
- спинном мозге;
- нервных корешках конского хвоста мозга.
Наиболее частой причиной становятся ДТП. Соответственно, высок процент параплегии у молодых мужчин в возрасте до 45 лет.
Клиническая картина

При параплегии возможен как паралич мускулатуры ног, так и возникновение мускульного гипертонуса или спастической гипертонии.
Спастическая параплегия ног бывает двух видов:
- флексорно-сгибательная.
Второе название – параплегия Бабинского. Появляется из-за некого объемного процесса в СМ у пациентов, страдающих от истощения или пролежней.
- экстензорная разгибательная.
Ярко выражена в неконтролируемом стремлении выпрямить ноги. Возникает из-за гипертонуса разгибательных мышц в бедрах и голени и сгибательных в стопах.
Спастическая параплегия характеризуется:
- повышенной рефлективностью коленей и ахиллова сухожилия;
- паталогическими рефлексами.
Причиной спастики считают поперечную травму мозга (спинного).
- потерянная координация;
- частичная или полная потеря чувствительности;
- проблемы с органами таза.

В данном случае имеет место дисфункция нейронов, отвечающих за мышечную активность.
Причины вялой параплегии:
- травмы;
- заболевания (полиневрит, полиомиелит);
- возникновение внутримедуллярных опухолей.
Рефлексы затухают постепенно, начиная с сухожилий, и со временем увеличивая область поражения. Падает проводимость электрических сигналов, мышцы истончаются, развивается атрофия.
При практически полном разрыве СМ говорят об атонии. Органы таза перестают функционировать, вся область ниже поврежденной полностью парализована.
В случае внезапного появления симптомов причину можно искать в диасхизе или временной дисфункции нейронных сетей.
Симптомы

Различают несколько возможных вариантов протекания параплегии:
- затруднение в работе мускулатуры;
- потеря двигательной функции;
- симметричный или сконцентрированный в конкретной области ноги паралич.
Травмы или заболевания могут вызвать разрушение связей между головным мозгом и спинным. Результат — самопроизвольные движения, гипертонус или гипотнус мышц ног.
Анестезия или гипестезия – потеря чувствительности кожи и невозможность адекватно оценить:
- температурный режим;
- внешнее давление;
- свое тело в пространстве;
- баланс.
Все это чревато:
- повреждениями и ожогами;
- отсутствием координации;
- головокружением;
- развитием пролежней.
Анестезия (верхняя граница кожной чувствительности) соотносится с таким же уровнем дефекта спинного мозга.
Болезненные ощущения при параплегии могут пройти после заживления травм или остаться надолго. Они локализуются как в не потерявших чувствительность областях, так и в полностью парализованных. Виновато повреждение СМ, посылающего неверные сигналы или вовсе их блокирующего.
Помимо негативных последствий в первую очередь для нормального состояния нервной системы пациента боль может помочь найти нездоровый орган или воспалительный процесс.
Дополнительные причины боли:
- депрессия;
- чрезмерная активность мышц;
- физическое истощение;
- изменение условий окружающей среды (температура, атмосферное давление).

Для вегетативной дистонии характерны:
- резкое повышение АД;
- головная боль;
- потоотделение;
- озноб;
- мурашки.
Причинами дистонии являются:
- наличие катетера;
- растянутый мочевой пузырь;
- инфекции в мочевом канале или прямой кишке;
- геморрой;
- болезни кожи.
Для полового акта необходима эрекция, которая становится невозможной в случае полного паралича ног с захватом крестцового отдела спинного мозга.
Но даже в этом случае остается доступна психогенная эрекция, возникающая из-за соответствующих раздражителей.
Для передачи генетического материала важна эякуляция. Она недостижима, если повреждены нижние грудные и верхние поясничные позвонки.
Из-за паралича нервных окончаний нарушается чувствительная сторона процесса. Но оргазм остается возможным, если не травмирован пояснично-крестцовый отдел. После параплегии у женщины есть около 9 месяцев, чтобы забеременеть и выносить ребенка. Возможны как естественные роды в случае отсутствия дисфункции мышц живота, так и кесарево сечение.
Общие принципы лечения

В медицине нет конкретного способа избавления от параплегии. Есть лишь определенные этапы для наиболее успешного восстановления организма:
- Ликвидация последствий травмы. В первую очередь врач лечит переломы, анализирует состояние спинного мозга и нервов.
- Восстановление нормального функционирования верхней части.
- Максимальная реабилитация двигательной активности в травмированной области для дальнейшей самостоятельной жизни.
После хирургического вмешательства какой-то временной отрезок пациент будет жить на аппарате искусственной вентиляции легких.
Далее специалист по реабилитации учит больного техникам принудительного выдоха и кашля, что особенно пригодится при возникновении бронхо-легочной обструкции.
Кинезиотерапия – сборник методик для разработки травмированных частей тела. Она служит для:
- восстановления функций суставов;
- профилактики мышечных судорог;
- укрепления парализованных мышц.
Кинезиотерапевт обучает пациентов правильно перебираться и сидеть в инвалидном кресле, держать баланс без опоры на спину, делать элементарные упражнения в коляске.
Возможность осложнений и прогноз
Несмотря на инвалидность, пациент с параплегией не теряет шанса вести нормальный образ жизни с минимальными ограничениями. Но без сторонней заботы не обойтись. Любые недочеты в личной гигиене ведут за собой:
- активизацию инфекции;
- воспалительные процессы в легких, мочевыводящих путях;
- сепсис;
- трофические изменения.
При игнорировании возможен летальный исход.
Профилактика

Пациент должен помнить, что при любой возможности ему показаны:
- адекватные упражнения, особенно в вертикальном положении с фиксированным туловищем;
- тренировка самостоятельной ходьбы;
- трудотерапия для максимально возможной самостоятельности в обычной жизни (гигиена, питание, владение техникой, умение управляться с инвалидным креслом или автомобилем).
Регулярный спорт не дает действующим мышцам атрофироваться, происходит профилактика пролежней, повышается уверенность в себе.
Врачи называют самые безопасные и эффективные гимнастики для больных параплегией ног:
- плавание или гребля;
- игры, максимально тренирующие руки и спину (стрельба из лука, теннис);
- лыжи.
Пациенту необходимо позаботиться о нормализации процессов мочеиспускания и опорожнения кишечника. Порой не обойтись без постоянного ношения катетера. Более легкая версия — мочеприемник для мужчин и подгузники для женщин.
Для нормализации процесса дефекации применят следующие основные методы:
- диета с высоким уровнем содержания клетчатки;
- большое употребление жидкости в течение дня;
- массаж брюшины за 15-30 минут до дефекации.

Больной обязан самостоятельно следить за состоянием кожи и вовремя диагностировать у себя любые покраснения, что свидетельствуют о возникновении пролежней. Простые правила помогут избежать развития проблемы:
- ношение только чистой одежды;
- контроль за состоянием мочеприемников и т.д.;
- ликвидация давления на уже покрасневшую область до значительного улучшения.
Конечности, потерявшие чувствительность, нужно беречь от любых внешних тепловых и механических воздействий.
Не стоит находиться слишком близко к обогревательным приборам, тем более прислоняться к ним. Даже чашка с чаем или сигарета могут стать причиной ожогов.
Параплегия – заболевание, при котором нарушается не только двигательная функция, но и функционирование внутренних органов. При регулярных физических тренировках и соответствующем лечении симптомы и здоровье будут поддерживаться в стабильном состоянии. Пациент должен обязательно наблюдаться у своего врача для своевременного диагностирования ухудшений в организме.
Практически каждому человеку хотя бы раз в жизни приходится подвергаться тем или иным физическим травмам. Многие из них вспоминаются потом как досадное недоразумение, некоторые — например травмы позвоночника — способны наложить серьезный отпечаток на всю дальнейшую жизнь. Здесь требуются не только грамотная первая помощь, квалифицированная диагностика, комплексное лечение, но и курс реабилитации.
Чтобы лучше понять, на каких этапах требуется поспешить, а на каких действовать постепенно, давайте рассмотрим особенности спинальных травм и методы их лечения.



Причины и виды травм позвоночника
По данным Всемирной организации здравоохранения, травмы позвоночника получают около полумиллиона человек ежегодно. Среди травм опорно-двигательного аппарата на повреждения позвоночника приходится до 17% случаев. Наиболее подвержены им физически активные мужчины в возрасте до 45-ти лет, у пожилых людей обоих полов такие травмы равновероятны. Дети повреждают позвоночник редко и в основном — в шейном отделе.
Травмы позвоночника бывают открытые и закрытые, осложненные повреждениями спинного мозга и без осложнений. Нарушение целостности тканей спинного мозга может произойти как при открытой, так и при закрытой травме. По локализации выделяют шейные, грудные, поясничные, копчиковые травмы. Шейные и поясничные распространены шире всего.
По причинам появления различают:
- Компрессионные травмы — после сильного сдавливания одного или нескольких позвонков. При компрессионных травмах не наблюдается нарушения функций позвоночника, однако пациент может испытывать боль в позвоночнике всю оставшуюся жизнь. Такие травмы чаще всего получают спортсмены и дети во время падений или неудачных прыжков.
- Хлыстовые травмы — после чрезмерного и резкого сгибания-разгибания. В основном им подвержен шейный отдел позвоночника. Чаще всего встречаются при автомобильных авариях и на производстве при несоблюдении техники безопасности.
- Ушибы — после боковых ударов. Оставляя позвонок целым, без трещин и переломов, травмируют спинномозговые ткани.
- Огнестрельные повреждения. Самые тяжелые, способны полностью разрушить тело позвонка, вызвать переломы и трещины рядом с ним.
По типу повреждения:
- ушибы;
- трещины;
- дисторсии (надрывы или разрывы связок и сумок суставов позвонков без смещения);
- переломы остистых или поперечных отростков, дуг или тел позвонков;
- подвывихи и вывихи позвонков;
- переломовывихи позвонков;
- травматический спондилолистез (постепенное смещение позвонка кпереди вследствие разрушения связочного аппарата).
В лечебной практике важно различать стабильные и нестабильные травмы. Стабильные травмы — это повреждения, не усугубляющиеся со временем, возможно консервативное лечение с кратким реабилитационным периодом. Нестабильная травма позвоночника отличается тем, что со временем повреждение костной или спинномозговой ткани усиливается. В таких случаях обычно требуется операция с последующим осторожным восстановлением двигательных функций.
Поскольку повреждения позвоночника способны не просто существенно ухудшить качество жизни, но и привести к инвалидности, следует внимательно отнестись к их симптомам и своевременно обратиться к врачу. В случае тяжелых, осложненных травм позвоночника требуется срочная медицинская помощь, поскольку каждая минута промедления влечет за собой серьезные последствия.
Если после занятий спортом, падений, автомобильных аварий, тяжелой физической работы вы ощущаете следующие симптомы травмы, даже слабо выраженные, следует срочно обратиться к врачу, чтобы обследовать позвоночник:
- со стороны спины — напряжение мышц, болевые ощущения, иногда отдающие в конечности;
- со стороны конечностей — покалывание, жжение, онемение;
- общее снижение чувствительности в мышцах;
- тошнота, головокружение.
При тяжелых травмах возможен так называемый спинальный шок — угнетение деятельности рефлекторных центров спинного мозга, ниже места повреждения позвоночника. Это может привести к параличу ног или даже всех конечностей, если поврежден шейный отдел. Подобные симптомы проигнорировать уже не получится.
При травме позвоночника больному нельзя садиться. Во время оказания первой помощи его следует положить на твердую и ровную поверхность, а при перемещениях фиксировать туловище в одной плоскости. Недопустимо какое-либо сгибание позвоночника, голова должна находиться в одной плоскости с туловищем. Если для подобных манипуляций нет необходимого опыта и квалификации, следует, не трогая пострадавшего, дождаться приезда бригады первой медицинской помощи.
При подозрениях на спинномозговую травму требуется срочно сделать инъекции препаратов, подавляющих некроз клеток спинного мозга, и направить пациента на МРТ, чтобы подтвердить или исключить диагноз, определить вид и распространенность повреждений. Серьезные травмы спинного мозга нестабильны, зоны некроза тканей быстро растут и могут привести к инвалидности пациента.
Выделяют три вида повреждений:
- Сотрясение. Проявляется в кратковременном нарушении функции нижних конечностей, задержке дефекации и мочеиспускания. Эти симптомы быстро проходят при должном уходе за больным и не влекут за собой тяжелых последствий.
- Ушиб. В легких случаях может иметь те же симптомы, что и сотрясение, в более серьезных — наблюдается спинальный шок из-за разрыва тканей. Если функции конечностей не восстановились хотя бы частично в течение 24–48 часов, это говорит о полном поперечном поражении (разрыве) участка спинного мозга. Полный разрыв спинного мозга при неправильном лечении ведет к образованию обширных пролежней, изъязвлению желудочно-кишечного тракта с массивными кровотечениями.
- Сдавливание. Это повреждение тканей обломками позвонков или смещенными целыми позвонками. Даже при небольшом сдавливании спинного мозга могут постепенно нарастать нарушения чувствительности и двигательные расстройства.
Если спинной мозг не затронут или повреждения носят легкий характер, лечением позвоночных травм занимаются в основном травматологи-ортопеды. В случае серьезного повреждения спинного мозга требуется вмешательство нейрохирурга. По мере необходимости подключаются другие специалисты узких профилей.
В зависимости от вида травмы позвоночника лечение на госпитальном этапе может быть консервативным или хирургическим. Если диагностирована легкая стабильная травма, прописываются постельный режим, массаж, физиопроцедуры. При более серьезных стабильных травмах применяются закрытые исправления деформаций: вправление позвонков и их фрагментов, вытяжение позвоночника. После этого больной носит специальный воротник или корсет. При нарастающих симптомах поражения спинного мозга требуется срочная операция. Также к хирургическим методам приходится прибегать, если консервативное лечение неэффективно. Таких больных курируют травматолог, нейрохирург и реабилитолог.
Реабилитация после травм позвоночника идет длительно — не менее шести недель, чаще — два–три месяца. Если не было осложнений на спинной мозг, с первых дней травмы показана лечебная физкультура. Сначала это дыхательные упражнения, со второй недели добавляются упражнения для конечностей. В зависимости от общего состояния пациента, упражнения постепенно усложняются, добавляются массаж и физиопроцедуры. Если спинной мозг был поврежден, в курсе реабилитации также могут применяться электроимпульсная терапия, иглоукалывание. Обязательно медикаментозное лечение, направленное на активизацию кровообращения, усиление процессов регенерации нервной ткани, повышение внутриклеточного метаболизма, решение нейроурологических проблем. Если травма позвоночника стала причиной инвалидности ранее здорового активного человека, требуется предпринять меры по его бытовой и социально-психологической адаптации. Не стоит преуменьшать важность режима дня, здорового питания, свежего воздуха: все это позитивно сказывается на эмоциональном состоянии пациента, помогает ему восстановиться.
При успешном комплексном лечении с момента травмы до окончания реабилитационного периода проходит в среднем полгода.
Обычные больницы, как правило, не приспособлены для полноценного реабилитационного периода. Многие пациенты направляются сразу домой, со списком рекомендаций, чувствуя себя полностью неприспособленными к обыденной жизни. Лучшее решение — реабилитация в санатории или специализированном медицинском центре, где обеспечивается комплексное наблюдение за состоянием пациента и применяются современные методики восстановления после травм позвоночника.
Обстановка уютного 4-звездочного отеля, ресторанная кухня, культурная программа, экологически чистый район, сосновый лес — все это позволяет пациентам чувствовать себя как на отдыхе и с удовольствием заниматься своим здоровьем при поддержке квалифицированного медицинского персонала. Здесь хорошо понимают, что доброе расположение духа, спокойствие, уверенность в себе — важные факторы успешной реабилитации после травм позвоночника и возвращения к полноценной жизни в новых реалиях.
Параплегия – это паралич, спровоцированный патологией, травмой. При нем пораженными оказываются конечности верхние, нижние. Исходя из этого выделяют верхнюю параплегию, нижнюю.
Общая информация
Заболевание поражает одновременно обе нижние (верхние) конечности. Спровоцировано оно обычно нарушениями спинного мозга. Наиболее частая причина, согласно статистике, – автомобильные аварии. Намного реже, но все же встречается параплегия нижних конечностей, верхних, спровоцированная болезнями спинного мозга, позвоночника.
Существует подразделение на два типа:
- параплегия, вызванная травмой позвоночника в нижней части;
- тетраплегия, спровоцированная травмами верхних отделов позвоночника.
При последней парализованными оказываются четыре конечности. Верхняя изолированная также существует, но встречается крайне редко. К ней могут привести опухоли, точечные кровоизлияния.
Параплегия – это патология, большая часть пораженных которой пользуются инвалидными колясками. Видимые глазу дефекты – не единственные, сопровождающий заболевание. Приобретенные и наследственные спастические параплегии сопряжены с большим числом нарушений работы внутренних систем организма.

Причины
Болезнь провоцируют повреждения:
- спинного мозга;
- конского хвоста позвоночника;
- нервных корешков.
Группа риска – мужчины в возрасте 15-45 лет, то есть люди, чаще прочих попадающие в транспортные катастрофы. Кроме того, существуют наследственные параплегии, спровоцированные генетическими факторами.
Симптоматика
Параплегия – это заболевание, сопровождающееся следующими симптомами:
- нарушения движений;
- болевой синдром;
- проблемы с дыханием;
- нарушение функционирования репродуктивной, мочевыделительной систем;
- дисфункция сфинктеров;
- вегетативные, сенсорные нарушения.
Проблемы с движением
Параплегия – это нарушение, при котором движения становятся практически или полностью невозможными. То, насколько сильно паралич поразит организм, зависит от масштабов полученной травмы. В некоторых случаях диагностируют однородную параплегию, когда распространение происходит симметрично относительно позвоночника. Возможны и неравномерные нарушения. Это зависит от того, какой участок спинного мозга оказался под ударом.
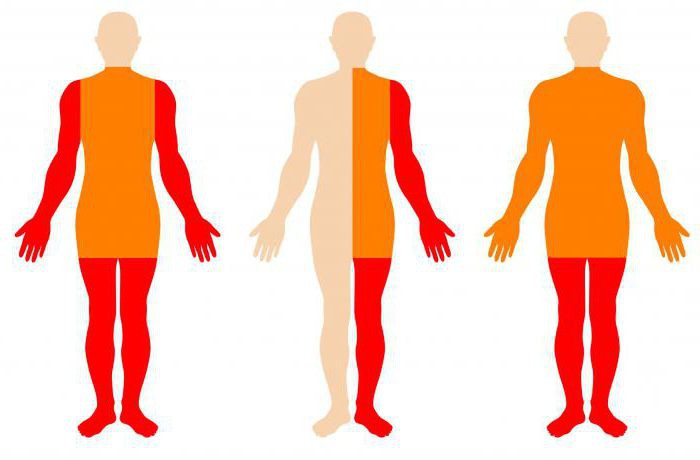
При травме нервные связи рушатся, вследствие чего движения могут иногда наблюдаться самопроизвольные и даже насильственные. Тонус мышц становится повышенным, чему наиболее подвержены сгибатели. Если человек пытается разогнуть конечность, это приводит к ухудшению ситуации. Верхняя, нижняя параплегия характеризуется спастикой. Если пострадали нервные корешки, высока вероятность гипотонии мышц. В этом случае диагностируется вялая параплегия.
Сенсорная дисфункция
При получении травмы чувствительность кожи нарушается. При этом страдают:
- способность воспринимать боль;
- чувство касания;
- ощущение температуры.
Чувствительность в целом нарушается. Те несвойственные здоровым людям ощущения, которые провоцирует верхняя, нижняя параплегия, в науке принято именовать парестезиями. Если это отражает потерю чувствительности, человек может легко получить травму или обжечься и даже не заметить, что это случилось. Если чувствительность теряется полностью, высока вероятность пролежней, поскольку нарушение сопровождается трофическими расстройствами.
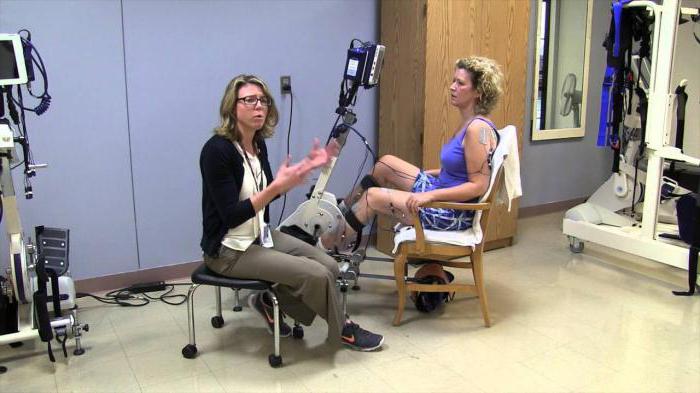
Чувствительность тела позволяет здоровому человеку понимать, какое положение в пространстве он занимает, какое давление на него оказывают, насколько велика сила сдвига. При расстройствах, вызванных параплегией, такое ощущение нарушается, поэтому люди с поражением нижних конечностей могут понять, какое положение те занимают, только если посмотрят на них. Чтобы пользоваться руками, нужно глядеть на них. Одновременно с этим возникают сложности балансировки, поскольку брюшной пресс также поражен параличом. Больные, у которых диагностирована параплегия, жалуются на головокружение, боятся высоты.
Болевой синдром при параплегии
Как приобретенная, так и спастическая параплегия Штрюмпеля отличается стойким болевым синдромом. При получении травмы он появляется сразу же, но сохраняется на всю жизнь. Боли могут возникать в тех частях тела, где чувствительность не нарушена, но поражают и зоны, потерявшие чувствительность.
Повреждение спинного мозга означает, что нервные волокна некорректно функционируют, и мозг получает искаженную информацию, не соответствующую действительности. Некоторые каналы передачи данных блокируются полностью.
Болевой синдром при патологии сильно влияет на людей, становится причиной депрессии, снижает качество жизни, провоцирует регулярный стресс, беспокойство. У одних синдром появляется, затем пропадает, потом вновь возвращается, у других он постоянный. Нередко именно по боли удается поставить конечный диагноз – например, выявить проблемы кожных покровов, кишечника, мочевого пузыря. В некоторых случаях боль провоцируется усталостью, нагрузкой и даже переживаниями. Медицине известны многочисленные случаи, когда на силу боли оказывало влияние изменение температуры в помещении.
Вегетативная дисфункция
Спастическая параплегия проявляется в:
- гиперрефлексии;
- дисрефлексии;
- скачках давления;
- головных болях;
- потливости;
- ознобе;
- мурашках.
- инфекции;
- деформация мочевого пузыря;
- проблемы кожных покровов;
- геморрой;
- катетеризация.
Возможно нарушение температурного баланса организма, спровоцированное некорректным функционированием коронарных сосудов. Потливость свойственна областям, находящимся ниже травмированной зоны.
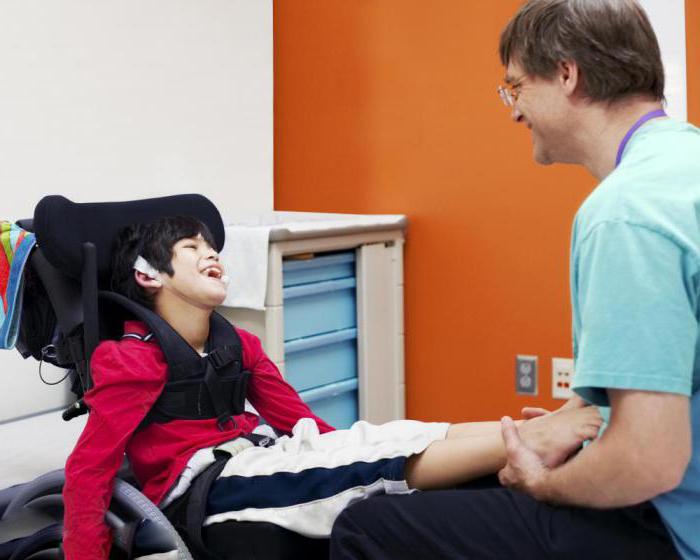
Лечение
На что можно рассчитывать, если была диагностирована параплегия? Лечение в наши дни, к сожалению, как таковое не существует. Как только травма была получена, нужно направить усилия на устранение острых последствий. Как правило, пациента оперируют, устраняют переломы, оценивают общее состояние организма, изучают спинной мозг, выявляют масштаб повреждений и их характер.
Далее начинается этап реабилитации. В это время врачи помогают больному восстановить функции организма, насколько это возможно. Относительно мышц, расположенных ниже травмированной зоны, вводится контроль остаточных функций. Для областей тела выше поражения оценивают остаточный силовой потенциал. Это помогает подобрать оптимальные упражнения, процедуры, направленные на обучение человека тому, чтобы обслуживать себя самостоятельно. Конечно, результаты даже самая эффективная реабилитация показывает только в отдаленном будущем.
Дополнительные этапы лечения
Если в первое время после получения травмы пациент заболел респираторным заболеванием, придется организовать искусственную вентиляцию легких. Спустя некоторое время создают постуральный дренаж, учат человека кашлять. Применяют специализированные методики, разработанные для пациентов с параплегией. В будущем придется делать это регулярно.
Еще одна эффективная технология – это кинезитерапия. Такая методика разработана, чтобы суставы больного снова смогли двигаться. Она предполагает работу с пораженной зоной. Главная задача доктора – предупредить сокращения мышц, приводящие к ограниченности подвижности. Кроме того, работают над усилением мышц.

Лечение довольно рутинное, основывается на возможностях больного и со временем предполагает набор более широкого спектра заданий. Начало:
- обучение самостоятельному подъему с кровати;
- принятие позы в кресле-каталке;
- удержание равновесия в положении сидя;
- сидение самостоятельно;
- управление коляской.
При параплегии дают инвалидность. Эти люди требуют регулярного ухода и помощи, и именно от этого зависит продолжительность из жизни. Если процедуры лечебные, медицинские соблюдаются тщательно, тогда человек сможет прожить достаточно долго. Но первые же сложности гигиенического характера ведут к многочисленным осложнениям, инфицированию и воспалению внутренних систем и органов, к трофическим проблемам, что может спровоцировать сепсис. Как только инфицирование переходит в генерализованное, повышается риск летального исхода.
Семейное заболевание
Параплегия Штрюмпеля – это такая болезнь, которая относится к:
- прогрессирующим;
- хроническим.
При ней пирамидальные спинальные пути поражаются с двух сторон. Эта болезнь обусловлена генетическими предпосылками: передается по наследству. В большинстве случаев наследование спастического подвида происходит по рецессивному типу, но есть вероятность и по доминантному. Протекает заболевание тяжело. А вот чистая параплегия обычно передается по доминантному гену. Предполагают, что существуют некие патологические гены, провоцирующие семейную патологию. Высказаны предположения, что именно из этих генов следует, в каком возрасте заболевание начнет развиваться.

При параплегии Штрюмпеля пирамидальные боковые пути со временем перерождаются. Одновременно изменения происходят в пучках Голля. Страдает мозговая кора. Болезнь гетерогенна. Штрюмпель в своих работах описывал спастический семейный подтип болезни, который на практике фиксируется очень редко. Гораздо чаще наблюдают спастический парапарез, при котором пострадавшая зона – нижние конечности. В этих случаях спастичность преобладает над парезом. Наука наших дней находит причину болезни в шестом поле коры головного мозга, откуда начинаются экстрапирамидные волокна.
Развитие болезни
Семейная параплегия обычно начинается совсем незаметно. Первое время человек отмечает, что ноги быстро и сильно устают, со временем ощущает, что двигаются конечности словно бы туго. Мышечный тонус растет, что выражается в рефлекторных движениях сухожилий. Нередко наблюдают рефлекс Бабинского.

В большинстве случаев у пациентов сохраняются кожные рефлексы, тазовые органы могут функционировать. Уровень интеллекта не меняется, человек может координировать свои движения и не фиксирует нарушений чувствительности. Но по прошествии некоторого времени в негативный процесс вовлекаются верхние конечности. Это происходит не в 100 % случаев, но вероятность такого развития есть. В руках растет мышечный тонус, сухожилия рефлекторно сокращаются, нередки псевдобульбарные симптомы.
Беда не приходит одна
Крайне редко встречаются такие случаи, когда спастическая параплегия появляется сама по себе, без сопровождения другими нарушениями. Обычно страдают иные внутренние системы. Очень часто при параплегии, вызванной генетическими предпосылками, диагностируют передаваемые также по наследству атаксии. Есть связь параплегии и амиотрофических синдромов. Но и по сей день врачи не знают, заболевания фенотипны относительно одного процесса либо провоцируются каждый своим геном.

Зачастую параплегия сопровождается атрофией нервов, отвечающих за зрение, слабостью внешних глазных мышц, нистагмами и дизартрией. При патологии фиксируют психические изменения, эпилепсию, гиперкинезы, интенционное дрожание.
Патология и возраст
Нет точных сведений относительно того, в каком возрасте спастическая параплегия поражает человека, имеющего к ней наследственную предрасположенность. Были проведены исследования среди больных при учете семейной принадлежности, что позволило врачам установить точно: даже если речь идет о родственниках, заболевание все равно проявляется в разном возрасте, сходности нет. У некоторых первые проявления замечают уже сразу после рождения, у других патологию находят в среднем, старшем возрасте.
Если речь идет о чистой параплегии, тогда об определенной статистике говорить можно: группа риска – возраст 10-20 лет. Болезнь протекает очень медленно, но все же ее прогресс ощущается. Нередко больные живут довольно долго, даже доживают до старости. Известны случаи нарастания симптомов и провоцирования заболевания инфекциями.
Вялая параплегия
Нарушение связано с поражением нейронов, ответственных за движение. Причиной могут быть:
- травмы;
- полиомиелит;
- опухоль;
- полиневрит;
- плексит.
Вялой параплегии свойственно медленное, постепенное, неуклонное затухание рефлексов. Страдают в первую очередь сухожилия, но со временем процесс расширяется. Мышцы уменьшаются в размере, электрическая возбудимость падает. Наиболее точный метод выявления заболевания – электромиограмма.
При вялой параплегии возможна атония. В большинстве случаев такое развитие говорит о разрыве спинного мозга практически полностью (или полностью). Тазовые органы теряют работоспособность, невозможно пошевелить телом ниже пораженной зоны. Но бывает и другой вариант. Если патология внезапна, не имела предпосылок, возможно, причина в диасхизе, когда нейроны временно перестают функционировать.
Читайте также:


