Пальцы в виде шеи лебедя при ревматоидном артрите
При осмотре можно выявить разнонаправленную позицию фаланг (сгибание, переразгибаиие) па одних и тех же пальцах. Подобное наступает при ретракции червеобразных и межостных мышц, при этом формируется сгибательная установка в пястно-фаланговых и переразгибаиие в межфаланговых суставах. При переразгибании в проксимальных суставах и сгибательной контрактуре листальных межфаланговых суставов возникает деформация пальцев в виде шеи лебедя (рис. 99). Переразгибаиие в пястно-фаланговых суставах наступает при контрактуре длинных разгибателей, Подобная грубая деформация пальцев чаще всего развивается при ревматоидном артрите, но бывает и при системной красной волчанке (синдром Жаку).

Рис. 99. Деформация пальцев кистей в виде шеи лебедя. Функция такой кисти нарушена, сжатие в кулак невозможно
Изменение формы проксимального межфатангового сочленения в виде веретена чаще обусловлено ревматоидным артритом, но может быть и при подагре, деформирующем артрозе. При ревматоидном артрите развивается гипертрофия синовиальной оболочки суставной сумки, в ней накапливается экссудат. При пальпации такой сустав имеет тестообразную консистенцию.
У лиц старшего и пожилого возраста при осмотре межфаланговых суставов могут выявляться такие признаки деформирующего артроза (см. рис. 11):
• узелки Бушара — локализуются на проксимальном межфалаиговом сочленении но бокам сустава и придают ему веретенообразность;
• узелки Гебердена — располагаются на тыльной и боковой поверхности дистальных сочленений;
• подушки Гаррода — их локализация на тыльной поверхности проксимальных сочленений (рис, 100).

Рис. 100. Подушки Гаррода в области вторых межфаланговых сочленений
В области межфаланговых сочленений хотя и редко, по могут быть подагрические тофусы, иногда даже со свищами (рис. 101).

Рис. 101. Припухлость межфаланговых суставов у больного подагрой (хронический тофусный артрит). Справа — вскрывшийся тофус III пальца
Конфигурация и положение пальцев кисти при некоторых видах патологии приобретают очень характерные черты, что обусловлено изменением соотношения костных фрагментов между собой за счет поражения суставной сумки, периартикулярных тканей, мышц, сухожилий и сухожильных влагалищ (рис. 102).
При осмотре костей на коже можно увидеть телеангиоэктазы, они бывают у больных системной склеродермией. Для этой патологии характерны также плотный отек кожи, ее индурация и атрофия. Иногда у таких больных наблюдается синдром Рейно, хотя причин для его возникновения много.
Осматривая тыл кисти у больных с болевым синдромом, особо обращается внимание на состояние межостных мышц. Их атрофия, углубление межкостных промежутков пясти — один из ранних признаков развивающегося ревматоидного артрита.
Пальпация запястья и пясти проводится по методике, что и пальпация лучезапястного сустава. Исследуются каждая косточка, мышца, сухожилие, связка. Особо тщательному исследованию подлежат те участки, где при осмотре выявлено неблагополучие и где имеется боль. При наличии боли в кисти с помощью пальпации дифференцируется локальная боль от разлитой. Локальная боль характерна для травматических повреждений (перелом, вывих, разрыв сухожилия, травматический или спонтанный разрыв связок), может она быть и при локальном воспалении, Отечную и деформированную кисть исследуют осторожно, компрессией пальца определяют границу отека. Необходимо помнить о том, что отечный тыл кисти может быть и при локализации патологического процесса на ладонной поверхности.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов

Это вызвано аномальным напряжением на полярной пластине, связке вокруг среднего сустава пальца (PIP-сустав).
Полученная форма похожа на шею лебедя, откуда у этого состояния и появилось название.
Что такое деформация шеи лебедя?
Для возникновения деформации шеи лебедя необходимо создать ненормальное напряжение на связки вокруг PIP-сустава пальца.
Стресс ослабляет связки, что приводит к чрезмерному растяжению PIP-сустава. В результате шарнир PIP склоняется в сторону ладони.
Одновременно самый удаленный от ладони сустав (DIP-сустав) заставляет кончик пальца смотреть в сторону ладони.
Аномально согнутые пальцы могут затруднить человеку с деформацией шеи лебедя захватить предметы или сжать кулак. Ограниченное движение может быть классифицировано как инвалидность, так как человек потерял некоторые фундаментальные функции пальцев и кистей рук.
Некоторые подобные деформации пальцев могут быть ошибочно приняты за деформацию шеи лебедя. К ним относится деформация утконоса, в результате которой большой палец или пальцы формируют угол 90 градусов.
Деформация шеи лебедя, хотя и связана с другими деформациями, отличается тем, что она может появиться только на пальцах, так как у большого пальца отсутствует средний сустав.
Причины
Хотя существует несколько потенциальных причин деформации шеи лебедя, наиболее распространенной причиной является ревматоидный артрит.
Другие возможные причины могут включать одну или несколько из следующих:
- другие виды артрита
- необработанный молотковый палец — состояние, часто вызываемое травмой.
- плохо заживший перелом пальца.
- другая прямая травма пальцев, которая ослабила связки вокруг PIP-сустава.
- повреждение нервов, вызывающее мышечные спазмы.
- сильно зажатый кончик пальца
- затянулись мышцы рук из-за травмы.
- ослабление волокнистой пластины внутри руки, расположенной у основания пальцев.
- ослабленные пальцевые связки
- разрыв сухожилий пальцев или сухожилий.
- некоторые генетические условия, такие как синдром Элерса-Данлоса.
Люди с диагнозом ревматоидный артрит подвержены большему риску развития деформации шеи лебедя в одном или нескольких пальцах.
При первом диагнозе ревматоидного артрита человек может пожелать поговорить с врачом о мерах предосторожности, чтобы помочь избежать развития деформации шеи лебедя по мере развития болезни.
Симптомы
На более поздних стадиях деформации шеи лебедя относительно легко распознать симптомы визуально.
К ранним признакам деформации шеи лебедя можно отнести боль при сгибании костяшки пальца и легкий изгиб в неправильном направлении одного или нескольких пальцев.
Если оставить два внешних сустава пальца необработанными, то они заметно согнутся, в результате чего палец станет похож на шею лебедя.
диагностирование
Врачи диагностируют деформацию шеи лебедя с визуальным осмотром кистей рук. Врач будет искать гиперрасширенный средний сустав (PIP) и проверять, сгибается ли кончик пальца внутрь, указывая на ладонь.
Помимо определения наличия у пациента деформации шеи лебедя, врач изучает возможность диагностики этой причины. Для людей с ревматоидным артритом, наиболее вероятной причиной является артрит.
Если ревматоидный артрит не является причиной, врач может назначить рентген пальца или пальцев, чтобы определить, является ли причиной острая травма.
Лечение
Для людей с деформацией шеи лебедя существует целый ряд вариантов лечения. Существует две широкие категории лечения: хирургическое и нехирургическое.
Нехирургическое лечение направлено на восстановление эластичности сустава PIP и выравнивание кисти и пальцев. В большинстве случаев фиксация шарнира PIP должна фиксировать шарнир DIP. В противном случае может потребоваться дополнительная операция.
В некоторых случаях человек может получать физиотерапию или трудотерапию. Эти процедуры используют растяжение, массаж и мобилизацию суставов для восстановления функций и выравнивания пальцев и кистей рук.
Помимо терапии или самостоятельного лечения, врач может прописать специальные шины для пальцев. Наилучшие результаты достигаются тогда, когда шарниры PIP наиболее эластичны. Многие более новые стили шин напоминают ювелирные украшения и могут быть дискретными или декоративными.
Для облегчения боли и дискомфорта человек может принимать лекарства, отпускаемые без рецепта или по рецепту. Прежде чем принимать какие-либо новые лекарства, человек должен проконсультироваться со своим врачом.
Перед операцией хирург может предложить пациенту попробовать некоторые нехирургические методы лечения в течение нескольких недель.
Тяжелые случаи деформации шеи лебедя, а также те, которые не поддаются терапии и шинам, чаще всего рекомендуются для хирургического вмешательства.
Существует несколько вариантов хирургического вмешательства. Хирургия мягких тканей, слияние пальцевых суставов и эндопротезирование PIP-суставов — все это жизнеспособные варианты лечения деформации шеи лебедя.
- Хирургия мягких тканей включает в себя высвобождение, выравнивание и балансировку связок вокруг PIP-сустава. Однако операция по фиксации мягких тканей, вызывающих деформацию шеи лебедя, может быть не столь эффективной. После операции большинство людей получают физиотерапию, которая помогает выздоровлению.
- При соединении пальцевых суставов необходимо сплавить DIP-сустав так, чтобы кончик пальца не мог сгибаться в DIP-суставе. Сплавление DIP-сустава стабилизирует сустав, уменьшает боль и предотвращает дальнейшую деформацию. В более тяжелых случаях хирург может порекомендовать использовать плавкий предохранитель PIP-сустава в слегка согнутом положении.
- Артропластика PIP-суставов включает в себя замену части или всего PIP-сустава в пораженных пальцах. Обе части связок вокруг сустава удаляются и заменяются. После установки новых связок хирург обычно восстанавливает часть мягких тканей, чтобы помочь восстановить движение пальца.
Восстановление и управление
После операции не редкость случаи, когда человек проходит длительную профессиональную и физиотерапию. Эти методы лечения помогут человеку постепенно восстановить силы и подвижность в пальцах. Обычное время восстановления составляет от нескольких месяцев до полугода.
Целью терапии является восстановление сил, улучшение подвижности, восстановление мелкой моторики и уменьшение боли.
В дополнение к терапии, человек может продолжать носить брекет или шину.
Если деформация шеи лебедя произошла в результате острой травмы, у человека, вероятно, не возникнет дальнейших осложнений после того, как он восстановится после операции.
Людям с ревматоидным артритом может понадобиться операция и терапия несколько раз, чтобы уменьшить влияние деформации шеи лебедя.

— Ревматоидный артрит (РА) — это хроническое воспалительное аутоиммунное заболевание, при котором в суставах происходят необратимые структурные изменения. Иммунная система начинает реагировать на собственные ткани организма и вырабатывать атакующие патологические антитела (они называются аутоантитела).
Предположительно на возникновение РА влияют:
- внешняя среда (вирусы Эпштейна–Барр, парвовирус В19, ретровирусы, микобактерии, кишечные бактерии, микоплазма, токсины, в т. ч. компоненты табака, аллергены и др.);
- наследственность (если РА болели кровные родственники, риск повышается в 16 раз);
- гормональный фактор (низкий уровень кортизола; нарушение баланса половых гормонов — преобладание эстрогенов; прием контрацептивов; беременность — уменьшает опасность) и др.
Воспалительный процесс также может затронуть сердечно-сосудистую систему, почки, легкие и др., но внесуставные проявления менее заметны.
В большинстве случаев РА начинается на мелких суставах кистей (как правило, страдают обе руки). Признаки — боль, припухание, ограничение подвижности; изменяется внешний вид сустава (из-за скопления жидкости он увеличивается, контуры сглаженные), пораженная область горячая.
Некоторых сначала беспокоит беспричинная слабость, усталость, разбитость, скованность, иногда — невысокая температура (до 37,5°С).
Первые 3 месяца болезни — так называемое окно возможностей, если лечение начато в это время, шансы на ремиссию очень высоки.
Немедикаментозное лечение. В основе — изменение образа жизни. Необходимо избегать инфекции, стрессов, отказаться от курения и приема алкоголя (выявлена связь между количеством выкуриваемых сигарет и эрозивными изменениями в суставах, появлением ревматоидных узелков и поражением легких у мужчин); ограничить употребление соли, твердых жиров (сало, масло) и легкоусвояемых углеводов (сладости, сдоба и др.): их избыток поддерживает воспалительный процесс.
Пища должна содержать достаточно витаминов и микроэлементов (в первую очередь кальция и витамина D), полиненасыщенных жирных кислот (рыбий жир, оливковое масло). Важно избавиться от лишнего веса; напрямую он не связан с РА, но может быть пусковым фактором для сахарного диабета при лечении глюкокортикостероидными гормонами. Противопоказана смена климата.
Нужны препараты двух групп — симптоматические (нестероидные противовоспалительные и глюкокортикостероиды; они уменьшают боль, воспаление, припухание) и базисные (действуют на патологический процесс). Нестероидные противовоспалительные препараты подавляют активность циклооксигеназы — фермента, который участвует в синтезе ряда необходимых веществ и одновременно поддерживает воспалительный процесс. Врач назначает селективные (нимесулид, мелоксикам, целекоксиб) или неселективные (ибупрофен, диклофенак, кетопрофен, напроксен) средства в зависимости от того, чем еще болеет пациент. Например, если не все в порядке с желудочно-кишечным трактом, выписывают селективные.
Глюкокортикостероидные гормоны на определенном этапе оказывают положительное действие. Их прием в течение года позволяет уменьшить эрозии. В малых дозах предотвращают или замедляют формирование паннуса, минимизируют побочные эффекты.
Глюкокортикостероиды принимаются в таблетках, в виде пульс-терапии (большие дозы внутривенно в течение 30–60 минут 3 дня подряд) и местно (внутрисуставное или периартикулярное введение депо-медрола, дипроспана и др). Пульс-терапия назначается пациентам с тяжелыми системными проявлениями РА и при лечении особых форм (синдрома Фелти, болезни Стилла), позволяет быстро подавить активность процесса. Местная терапия купирует обострение суставного синдрома на фоне базисной, приводит к временному улучшению. Действует 3–4 недели. Однако повторные инъекции в один и тот же сустав рекомендуется проводить не чаще 3 раз в год.
Цель базисной терапии — замедлить патологический процесс (костно-деструктивные изменения в суставах). Назначается пожизненно.
Препараты первой линии — цитостатические иммуносупрессанты и с иммуномодулирующим эффектом (метотрексат, сульфасалазин, лефлуномид). Они при- останавливают прогрессирование РА, снижают потребность в нестероидных противовоспалительных и гормонах, обладают оптимальным соотношением эффективности и токсичности. Действие развивается через 1,5–3 месяца.
Лексредства второй линии (препараты золота, циклоспорин А) назначаются при непереносимости препаратов первой линии. Результат заметен после 3–6 месяцев приема.
Финал с осложнениями
Более тяжелые варианты РА — синдром Фелти (поражаются суставы, увеличиваются печень и селезенка, снижается уровень лейкоцитов в крови) и болезнь Стилла (страдают внутренние органы, кожа, повышается температура, изменяются лабораторные показатели).
У страдающих РА разрушаются суставные поверхности, высок риск подвывихов, ранних сердечно-сосудистых катастроф из-за атеросклеротического процесса, остеопороза (снижается плотность костной ткани).
Тяжелое осложнение — амилоидоз, когда в организме синтезируются белки аномальной структуры, откладываются в органах (чаще в почках) и тканях и нарушают их нормальную работу.
Ранняя диагностика и адекватное лечение позволяют замедлить развитие болезни.
Наталья Мартусевич,доцент 3-й кафедры внутренних болезней Белорусского государственного медицинского университета, кандидат мед. наук:


Это вызвано аномальным напряжением на полярной пластине, связке вокруг среднего сустава пальца (PIP-сустав).
Полученная форма похожа на шею лебедя, откуда у этого состояния и появилось название.
Что такое деформация шеи лебедя?
Для возникновения деформации шеи лебедя необходимо создать ненормальное напряжение на связки вокруг PIP-сустава пальца.
Стресс ослабляет связки, что приводит к чрезмерному растяжению PIP-сустава. В результате шарнир PIP склоняется в сторону ладони.
Одновременно самый удаленный от ладони сустав (DIP-сустав) заставляет кончик пальца смотреть в сторону ладони.
Аномально согнутые пальцы могут затруднить человеку с деформацией шеи лебедя захватить предметы или сжать кулак. Ограниченное движение может быть классифицировано как инвалидность, так как человек потерял некоторые фундаментальные функции пальцев и кистей рук.
Некоторые подобные деформации пальцев могут быть ошибочно приняты за деформацию шеи лебедя. К ним относится деформация утконоса, в результате которой большой палец или пальцы формируют угол 90 градусов.
Деформация шеи лебедя, хотя и связана с другими деформациями, отличается тем, что она может появиться только на пальцах, так как у большого пальца отсутствует средний сустав.
Причины
Хотя существует несколько потенциальных причин деформации шеи лебедя, наиболее распространенной причиной является ревматоидный артрит.
Другие возможные причины могут включать одну или несколько из следующих:
- другие виды артрита
- необработанный молотковый палец — состояние, часто вызываемое травмой.
- плохо заживший перелом пальца.
- другая прямая травма пальцев, которая ослабила связки вокруг PIP-сустава.
- повреждение нервов, вызывающее мышечные спазмы.
- сильно зажатый кончик пальца
- затянулись мышцы рук из-за травмы.
- ослабление волокнистой пластины внутри руки, расположенной у основания пальцев.
- ослабленные пальцевые связки
- разрыв сухожилий пальцев или сухожилий.
- некоторые генетические условия, такие как синдром Элерса-Данлоса.
Люди с диагнозом ревматоидный артрит подвержены большему риску развития деформации шеи лебедя в одном или нескольких пальцах.
При первом диагнозе ревматоидного артрита человек может пожелать поговорить с врачом о мерах предосторожности, чтобы помочь избежать развития деформации шеи лебедя по мере развития болезни.
Симптомы
На более поздних стадиях деформации шеи лебедя относительно легко распознать симптомы визуально.
К ранним признакам деформации шеи лебедя можно отнести боль при сгибании костяшки пальца и легкий изгиб в неправильном направлении одного или нескольких пальцев.
Если оставить два внешних сустава пальца необработанными, то они заметно согнутся, в результате чего палец станет похож на шею лебедя.
диагностирование
Врачи диагностируют деформацию шеи лебедя с визуальным осмотром кистей рук. Врач будет искать гиперрасширенный средний сустав (PIP) и проверять, сгибается ли кончик пальца внутрь, указывая на ладонь.
Помимо определения наличия у пациента деформации шеи лебедя, врач изучает возможность диагностики этой причины. Для людей с ревматоидным артритом, наиболее вероятной причиной является артрит.
Если ревматоидный артрит не является причиной, врач может назначить рентген пальца или пальцев, чтобы определить, является ли причиной острая травма.
Лечение
Для людей с деформацией шеи лебедя существует целый ряд вариантов лечения. Существует две широкие категории лечения: хирургическое и нехирургическое.
Нехирургическое лечение направлено на восстановление эластичности сустава PIP и выравнивание кисти и пальцев. В большинстве случаев фиксация шарнира PIP должна фиксировать шарнир DIP. В противном случае может потребоваться дополнительная операция.
В некоторых случаях человек может получать физиотерапию или трудотерапию. Эти процедуры используют растяжение, массаж и мобилизацию суставов для восстановления функций и выравнивания пальцев и кистей рук.
Помимо терапии или самостоятельного лечения, врач может прописать специальные шины для пальцев. Наилучшие результаты достигаются тогда, когда шарниры PIP наиболее эластичны. Многие более новые стили шин напоминают ювелирные украшения и могут быть дискретными или декоративными.
Для облегчения боли и дискомфорта человек может принимать лекарства, отпускаемые без рецепта или по рецепту. Прежде чем принимать какие-либо новые лекарства, человек должен проконсультироваться со своим врачом.
Перед операцией хирург может предложить пациенту попробовать некоторые нехирургические методы лечения в течение нескольких недель.
Тяжелые случаи деформации шеи лебедя, а также те, которые не поддаются терапии и шинам, чаще всего рекомендуются для хирургического вмешательства.
Существует несколько вариантов хирургического вмешательства. Хирургия мягких тканей, слияние пальцевых суставов и эндопротезирование PIP-суставов — все это жизнеспособные варианты лечения деформации шеи лебедя.
- Хирургия мягких тканей включает в себя высвобождение, выравнивание и балансировку связок вокруг PIP-сустава. Однако операция по фиксации мягких тканей, вызывающих деформацию шеи лебедя, может быть не столь эффективной. После операции большинство людей получают физиотерапию, которая помогает выздоровлению.
- При соединении пальцевых суставов необходимо сплавить DIP-сустав так, чтобы кончик пальца не мог сгибаться в DIP-суставе. Сплавление DIP-сустава стабилизирует сустав, уменьшает боль и предотвращает дальнейшую деформацию. В более тяжелых случаях хирург может порекомендовать использовать плавкий предохранитель PIP-сустава в слегка согнутом положении.
- Артропластика PIP-суставов включает в себя замену части или всего PIP-сустава в пораженных пальцах. Обе части связок вокруг сустава удаляются и заменяются. После установки новых связок хирург обычно восстанавливает часть мягких тканей, чтобы помочь восстановить движение пальца.
Восстановление и управление
После операции не редкость случаи, когда человек проходит длительную профессиональную и физиотерапию. Эти методы лечения помогут человеку постепенно восстановить силы и подвижность в пальцах. Обычное время восстановления составляет от нескольких месяцев до полугода.
Целью терапии является восстановление сил, улучшение подвижности, восстановление мелкой моторики и уменьшение боли.
В дополнение к терапии, человек может продолжать носить брекет или шину.
Если деформация шеи лебедя произошла в результате острой травмы, у человека, вероятно, не возникнет дальнейших осложнений после того, как он восстановится после операции.
Людям с ревматоидным артритом может понадобиться операция и терапия несколько раз, чтобы уменьшить влияние деформации шеи лебедя.
В большинстве случаев РА протекает по типу хронического воспалительного полиартрита. При этом вся коварность РА заключается в том, что инициирование заболевания (продромальный период) сопровождается медленным (от нескольких недель до нескольких месяцев) развитием неспецифической симптоматической картины с вовлечением как суставов, так и других систем органов. Так, у 55-65% на начальном этапе развития РА могут отмечаться повышение утомляемости, недомогание, дискомфорт, общая слабость, анорексия, снижение массы тела, диффузные мышечные боли, опухание кистей рук с последующим более поздним присоединением симптомов синовита (воспаления синовиальной оболочки суставов).
Ретроспективно пациенты первоначально отмечают признаки воспаления в одном суставе, а вскоре и других периферических суставах. Подобная асимметричная презентация на первоначальном этапе заболевания встречается примерно у 1/3 пациентов, однако вскоре после этого короткого периода асимметрии течение РА ассоциируется симметричным поражением одновременно нескольких периферических суставов, прежде всего, кистей рук, запястья, колен и стоп. Следует отметить, что именно подобная симметрия отличает РА от большинства других ревматических заболеваний (артритов), в частности от серонегативных спондилоартропатий. В то же время причина симметричности суставного синдрома при РА остается до настоящего времени неизвестной.
Примерно у 8-15% пациентов начальная фаза РА характеризуется более острым течением с быстрым присоединением симптомов полиартрита с сопутствующими конститутивными симптомами, в том числе повышение температуры 17 , развитием спленомегалии и лимфаденопатии. Пик симптоматической картины достигается в течение нескольких дней. В некоторых редких случаях наступление этих симптомов может отмечаться в какое-то определенное время или в момент физической активности, например, в момент открывания окна или занятия спортом.
Наличие утренней скованности в суставах у пациентов является критическим симптомом артропатии воспалительной природы. При этом скованность в суставах может предшествовать развитию болевого синдрома и, вероятно, обусловлена накоплением жидкости в тканях воспаленного сустава в период сна. После пробуждения и некоторого периода двигательной активности жидкость покидает суставные ткани и вместе с продуктами воспаления удаляется через венулы и лимфатические сосуды в циркуляторное русло, что в конечном итоге приводит к восстановлению подвижности сустава. Как правило, на начальных этапах развития РА утренняя скованность в суставах сохраняется в течение 30-45 мин.
Суставные проявления РА. На этапе инициирования РА боль (усиливающаяся при движении), припухлость (Рисунок 15) и болезненность (при пальпации) в области воспаленных суставов может носить плохо локализованный характер. Однако в последующем эти симптомы, а также скованность в суставах по утрам, ограничение их подвижности, локальное повышение температуры (тепло) и покраснение (редко) являются важнейшими клиническими признаками синовиального воспаления. Снижение физической активности, вызванной болью и воспалением в суставах, а также потеря трудоспособности у пациентов уже на раннем этапе развития РА указывает на наличие его более агрессивной формы.
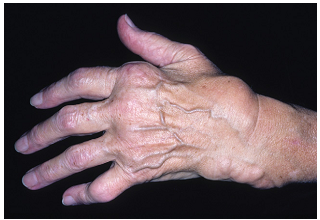
Рисунок 5. Типичные деформации суставов кистей рук у пациентов с ревматоидным артритом: выраженная припухлость кисти и вздутие мышцы-разгибателя в области запястья, указывающие на пролиферативный характер заболевания (Hochberg M.C., Rheumatology, 2011)
Как правило, в суставном синдроме на фоне РА задействованы следующие суставы: метакарпофалангеальные (пястно-фаланговые), проксимальные межфаланговые, плюснефаланговые, лучезапястные суставы (Таблица 16, Рисунок 6). Симптомы воспаления крупных суставов могут также отмечаться на фоне РА, однако они присоединяются в более поздний период (после небольших суставов), что указывает на то, что синовит крупных суставов, например, коленных, остается длительное время асимптоматичным. Существует утверждение, что суставы, для которых значения соотношения площади (см2) синовиальной мембраны к площади гиалинового суставного хряща высоки, в условиях воспаления (РА) поражаются первыми.
Таблица 16. Распределение пациентов с РА по типу пораженных суставов (Guerne P-A, Weisman MH, 1992)*
Число пациентов (%)
Пястно-фаланговые и проксимальные межфаланговые суставы

— Ревматоидный артрит (РА) — это хроническое воспалительное аутоиммунное заболевание, при котором в суставах происходят необратимые структурные изменения. Иммунная система начинает реагировать на собственные ткани организма и вырабатывать атакующие патологические антитела (они называются аутоантитела).
Предположительно на возникновение РА влияют:
- внешняя среда (вирусы Эпштейна–Барр, парвовирус В19, ретровирусы, микобактерии, кишечные бактерии, микоплазма, токсины, в т. ч. компоненты табака, аллергены и др.);
- наследственность (если РА болели кровные родственники, риск повышается в 16 раз);
- гормональный фактор (низкий уровень кортизола; нарушение баланса половых гормонов — преобладание эстрогенов; прием контрацептивов; беременность — уменьшает опасность) и др.
Воспалительный процесс также может затронуть сердечно-сосудистую систему, почки, легкие и др., но внесуставные проявления менее заметны.
В большинстве случаев РА начинается на мелких суставах кистей (как правило, страдают обе руки). Признаки — боль, припухание, ограничение подвижности; изменяется внешний вид сустава (из-за скопления жидкости он увеличивается, контуры сглаженные), пораженная область горячая.
Некоторых сначала беспокоит беспричинная слабость, усталость, разбитость, скованность, иногда — невысокая температура (до 37,5°С).
Первые 3 месяца болезни — так называемое окно возможностей, если лечение начато в это время, шансы на ремиссию очень высоки.
Немедикаментозное лечение. В основе — изменение образа жизни. Необходимо избегать инфекции, стрессов, отказаться от курения и приема алкоголя (выявлена связь между количеством выкуриваемых сигарет и эрозивными изменениями в суставах, появлением ревматоидных узелков и поражением легких у мужчин); ограничить употребление соли, твердых жиров (сало, масло) и легкоусвояемых углеводов (сладости, сдоба и др.): их избыток поддерживает воспалительный процесс.
Пища должна содержать достаточно витаминов и микроэлементов (в первую очередь кальция и витамина D), полиненасыщенных жирных кислот (рыбий жир, оливковое масло). Важно избавиться от лишнего веса; напрямую он не связан с РА, но может быть пусковым фактором для сахарного диабета при лечении глюкокортикостероидными гормонами. Противопоказана смена климата.
Нужны препараты двух групп — симптоматические (нестероидные противовоспалительные и глюкокортикостероиды; они уменьшают боль, воспаление, припухание) и базисные (действуют на патологический процесс). Нестероидные противовоспалительные препараты подавляют активность циклооксигеназы — фермента, который участвует в синтезе ряда необходимых веществ и одновременно поддерживает воспалительный процесс. Врач назначает селективные (нимесулид, мелоксикам, целекоксиб) или неселективные (ибупрофен, диклофенак, кетопрофен, напроксен) средства в зависимости от того, чем еще болеет пациент. Например, если не все в порядке с желудочно-кишечным трактом, выписывают селективные.
Глюкокортикостероидные гормоны на определенном этапе оказывают положительное действие. Их прием в течение года позволяет уменьшить эрозии. В малых дозах предотвращают или замедляют формирование паннуса, минимизируют побочные эффекты.
Глюкокортикостероиды принимаются в таблетках, в виде пульс-терапии (большие дозы внутривенно в течение 30–60 минут 3 дня подряд) и местно (внутрисуставное или периартикулярное введение депо-медрола, дипроспана и др). Пульс-терапия назначается пациентам с тяжелыми системными проявлениями РА и при лечении особых форм (синдрома Фелти, болезни Стилла), позволяет быстро подавить активность процесса. Местная терапия купирует обострение суставного синдрома на фоне базисной, приводит к временному улучшению. Действует 3–4 недели. Однако повторные инъекции в один и тот же сустав рекомендуется проводить не чаще 3 раз в год.
Цель базисной терапии — замедлить патологический процесс (костно-деструктивные изменения в суставах). Назначается пожизненно.
Препараты первой линии — цитостатические иммуносупрессанты и с иммуномодулирующим эффектом (метотрексат, сульфасалазин, лефлуномид). Они при- останавливают прогрессирование РА, снижают потребность в нестероидных противовоспалительных и гормонах, обладают оптимальным соотношением эффективности и токсичности. Действие развивается через 1,5–3 месяца.
Лексредства второй линии (препараты золота, циклоспорин А) назначаются при непереносимости препаратов первой линии. Результат заметен после 3–6 месяцев приема.
Финал с осложнениями
Более тяжелые варианты РА — синдром Фелти (поражаются суставы, увеличиваются печень и селезенка, снижается уровень лейкоцитов в крови) и болезнь Стилла (страдают внутренние органы, кожа, повышается температура, изменяются лабораторные показатели).
У страдающих РА разрушаются суставные поверхности, высок риск подвывихов, ранних сердечно-сосудистых катастроф из-за атеросклеротического процесса, остеопороза (снижается плотность костной ткани).
Тяжелое осложнение — амилоидоз, когда в организме синтезируются белки аномальной структуры, откладываются в органах (чаще в почках) и тканях и нарушают их нормальную работу.
Ранняя диагностика и адекватное лечение позволяют замедлить развитие болезни.
Наталья Мартусевич,доцент 3-й кафедры внутренних болезней Белорусского государственного медицинского университета, кандидат мед. наук:
Читайте также:


