Оздоровительная программа при остеохондрозе
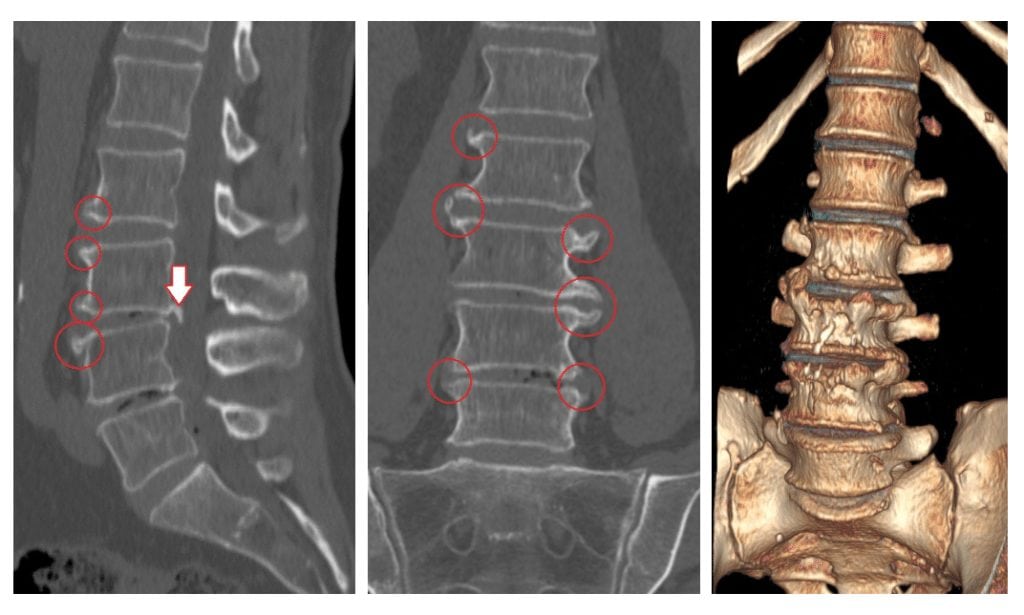
Реабилитация при остеохондрозе — это не только комплекс мер для восстановления функциональной активности позвоночника, но и профилактика распространения деструктивно-дегенеративного процесса на здоровые костные, хрящевые мягкие ткани. Патологию 2 и 3 степени тяжести полностью вылечить невозможно. Реабилитация позволит максимально возможно восстановить или компенсировать нарушенные функции.
Чтобы человек избежал потери работоспособности, сохранил двигательную активность и свободу передвижения, сразу после лечения он направляется к реабилитологу. Врач составляет программу мероприятий с учетом физической подготовки пациента, степени тяжести остеохондроза и количества уже возникших осложнений.
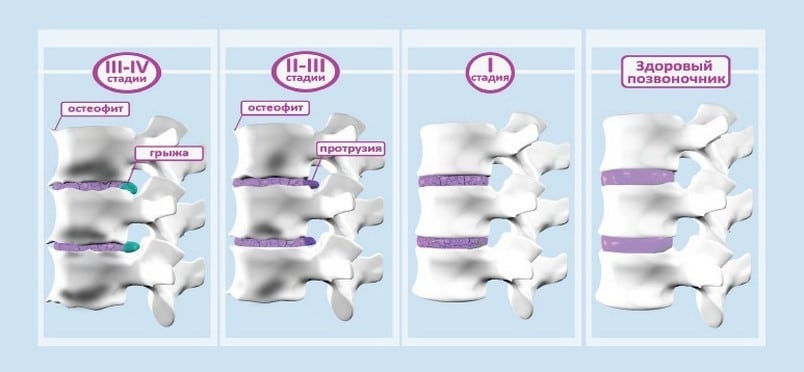
Стационарная реабилитация
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
После лечения у пациентов с остеохондрозом 2 или 3 степени тяжести ослабевают, но еще сохраняются его симптомы. Человек при резких движениях испытывает боль в спине, ощущается тугоподвижность в шейном, грудном или поясничном отделе позвоночника. Таким пациентам рекомендовано восстановление в условиях стационара. Длительность реабилитационного периода определяется индивидуально. Если у пациента симптоматика полностью не устранена, то ему назначают медикаментозные блокады с глюкокортикостероидами и анестетиками, анальгетиками.
Терапевтический эффект закрепляется 5-10 сеансами физиотерапевтических процедур:
- диадинамическими токами;
- электросном;
- синусоидальными модулированными токами;
- переменным магнитным полем;
- индуктотермией.
Хорошо зарекомендовало себя в терапии остеохондроза применение лечебных грязей, сульфидных, углекислых, хлоридно-натриевых, йодо-бромных, кислородных ванн.

С помощью классического, восточного или сегментарного массажа улучшается трофика и иннервация, стабилизируются позвоночные сегменты. С первых дней стационарного лечения под руководством врача ЛФК проводятся групповые занятия лечебной физкультурой и гимнастикой. Многие учреждения оснащены специальными приспособлениями для дозирования нагрузок на поврежденные позвонки, например, виброкушетками.
Психотерапия — обязательная часть восстановления пациента, позволяющая скорректировать его отношение к неизлечимому заболеванию.
Если остеохондроз сопровождается неврологическими симптомами, то больному назначает тракционная терапия (сухое или подводное вытяжение позвоночника). Процедура устраняет сдавление спинномозговых корешков грыжей, костными разрастаниями, сместившимися телами позвонков. При вытяжении увеличивается расстояние между позвонками, устраняется болезненность в спине.
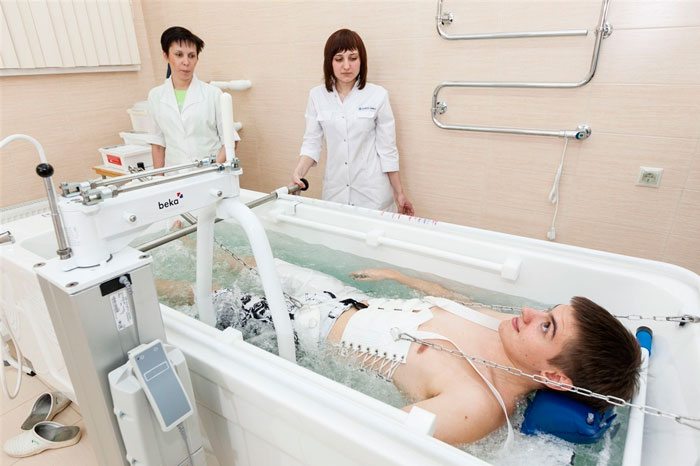
Амбулаторно-поликлиническая реабилитация
Медицинская и физическая реабилитация при остеохондрозе шейного, грудного или поясничного отделов позвоночника может проходить в условиях амбулатории. Такие восстановительные мероприятия рекомендованы при патологии любой степени тяжести. Особенно, если она хроническая, с часто возникающими рецидивами. Длительность реабилитации не ограничена — от нескольких месяцев до 1-2 лет, иногда больше. Ее задачами становится не столько устранение болезненной симптоматики, сколько максимально возможная физическая и психосоциальная адаптация пациентов. Восстановление проводится с помощью:
- кинезитерапии — лечение правильными движениями с адаптированными, постепенно возрастающими силовыми воздействиями;
- массажа ручного: классического, точечного, вакуумного, шведского;
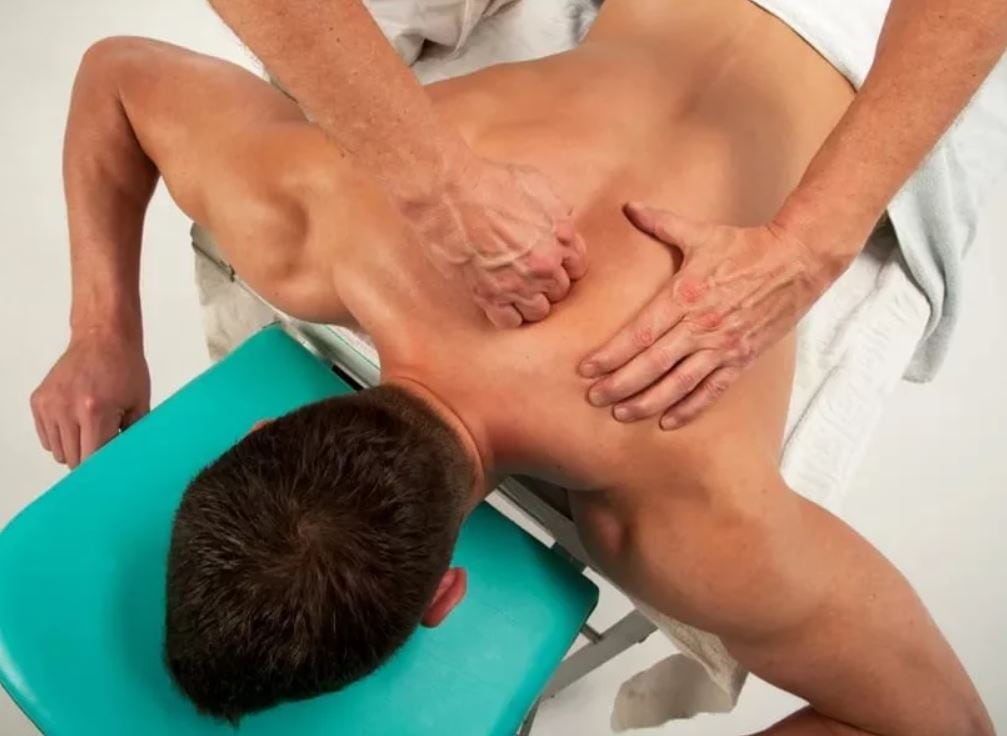
- массажа аппаратного: вибрационного, подводного;
- мануальной терапии;
- психотерапии, направленной на предупреждение депрессивных состояний.
В условиях амбулатории используются физиопроцедуры, в том числе и с участием физических природных факторов. Это аппликации с озокеритом, парафином, лечебными грязями, воздушные ванны, электрофорез с витаминами, хондропротекторами, анестетиками.

Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Восстановление пациентов проводится с помощью магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии.
Улучшение иннервации и ускорение кровообращения достигается во время иглоаппликации, микроиглотерапии, классической корпоральной и аурикулярной акупунктуры. Из препаратов пациентам назначают средства, улучшающие синаптическую проводимость, расширяющие кровеносные сосуды, устраняющие состояние кислородного голодания клеток.
Реабилитация в домашних условиях
Самостоятельная реабилитация больше подходит для пациентов с остеохондрозом 1 степени. На этом этапе болезни дискомфорт в шее, груди или пояснице ощущается только после физических нагрузок. Обычно не требуется приема никаких медикаментов, кроме стимуляторов регенерации тканей. Восстановление в домашних условиях не отменяет возможности посещения физлечебницы для проведения массажа, магнитотерапии или лазеротерапии.
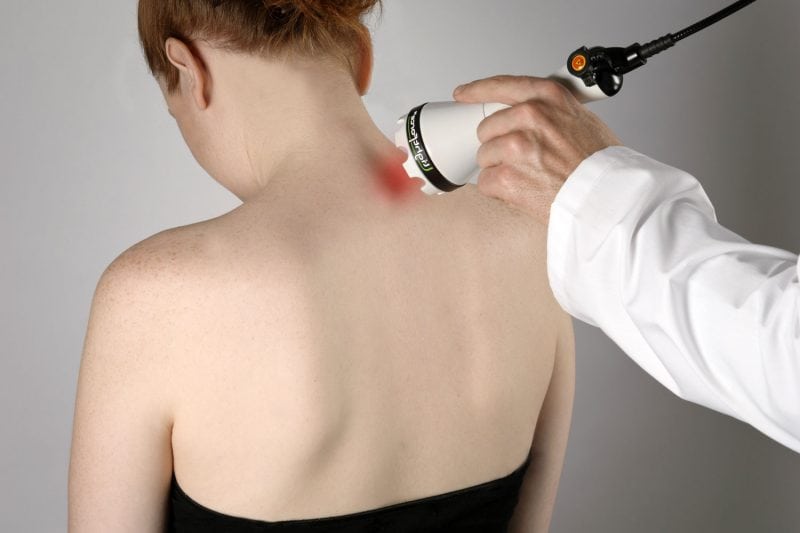
Программа физической реабилитации при остеохондрозе позвоночника составляется индивидуально для пациента. Ее выполнение контролируется врачом-реабилитологом на очередном медицинском осмотре. Программа состоит из таких восстановительных мероприятий:
- комплекса лечебной гимнастики для закрепления терапевтического результата и профилактики остеохондроза;

Все рекомендованные мероприятия не дадут ощутимого результата, если больной ведет прежний образ жизни. Ведь именно он в большинстве случаев стал причиной развития остеохондроза.
| Основные правила реабилитации при остеохондрозе в домашних условиях | |||
| Как правильно сидеть | Как правильно стоять | Как правильно лежать | Как поднимать тяжелые предметы |
| Не находиться в одном положении тела дольше получаса | Сохранять спину ровной для равномерного распределения нагрузки на все отделы позвоночника | Приобрести для сна ортопедический матрас средней жесткости и ортопедическую подушку | Не поднимать груз тяжелее 5 кг |
| Опираться спиной на спинку стула, не использовать табурет | Каждые 10 минут менять положение тела | Засыпая на животе, подкладывать под него плоскую тонкую подушку | При переносе тяжестей использовать рюкзак, а не сумку |
| Стараться держать спину ровно, не горбиться | Делать упор сначала на одну, затем на другую ногу | Засыпая на боку, класть одну ногу на другую | По возможности делить груз на 2 равных части для обеих рук |
| Каждый час вставать, прерывая работу на 5-10 минут | По возможности использовать для опоры руки | Засыпая на спине, под колени класть небольшой плоский валик | При подъеме тяжелого предмета основная нагрузка должна приходиться на ноги, а не на спину |
Общие вопросы и методы реабилитации
Медицинская реабилитация при остеохондрозе предназначена для ускорения процесса восстановления функционирования всех систем. Ее целью становится улучшение микроциркуляции и кровоснабжения тканей питательными веществами, нормализация иннервации и максимально возможная регенерация поврежденных межпозвонковых дисков, мышц, связочно-сухожильного аппарата. У реабилитационных мероприятий есть свои особенности:
- врач-реабилитолог проводит периодический осмотр и при необходимости корректирует утвержденную программу;
- на каждом этапе определяется ближайший и отдаленный прогноз на выздоровление;
- помимо медикаментов и лечебной физкультуры, используются физические методы терапии;
- при отсутствии результатов реабилитации в домашних условиях больной продолжает восстановление амбулаторно, а иногда и стационарно;
- одновременно с реабилитацией после остеохондроза проводится лечение системных заболеваний, спровоцировавших разрушение межпозвонковых дисков.
Перед началом процедур врач объясняет пациенту механизм развития остеохондроза, дает представление о перспективах на полное выздоровление. Понимание больным опасности прогрессирования дегенеративно-дистрофической патологии существенно повышает его шансы на быстрое восстановление.
Только специалист может назначить оптимальное лечение, так как остеохондроз – объединяет много проблем, связанных с позвоночником. После тщательного анализа результатов обследований, подробного опроса пациента врач выстраивает схему лечения, при этом он учитывает особенности организма, возраст больного, его мотивацию.
- предупредить появление наростов;
- купировать боль;
- остановить дистрофические процессы в позвонках;
- улучшить снабжению кровью окружающих позвоночный столб мышц;
- сохранить функции главного остова;
Лечение без скальпеля сочетает разные технологии. Умелое их применение может избавить больного не только от радикальных мер, но и от приема лекарств. Лечение обычно долгое, трудное, упорное. Результат зависит от мотивации человека и его настойчивости. Врачи рекомендуют отказаться от постельного режима и по возможности продолжать заниматься повседневной активностью даже при сильных болях. Укреплять спину надо постоянно!
- Лечебная физкультура.
Лечебная физкультура при остеохондрозе - первое и необходимое условие, она важна на любой стадии болезни. Любое движение позвоночника провоцирует усиление кровообращения, а значит получение питательных веществ. Кроме того, персонально подобранные упражнения тренируют и укрепляют мускулы спины, формируют мышечный корсет. Хорошо развитые мышцы распределяют нагрузку на все позвонки равномерно. Для каждой зоны позвоночного столба врач предложит специальный тренировочный комплекс с разной степенью нагрузки.
ЛФК принесет ожидаемый результат только тогда, когда пациент будет соблюдать определенные правила:
- любое движение должно быть плавным и неспешным;
- наклоны вперед надо делать осторожно;
- следует уделять внимание дыханию;
- желательно пользоваться фитнес-браслетом для контроля пульса;
- при появлении дискомфорта и тем более болевых ощущений в мышцах и спине следует уменьшить нагрузку или остановиться;
- одежда для занятий должна быть легкой и из качественной ткани;
- нагружать позвоночник следует аккуратно и адекватно состоянию пациента
Занятия первое время надо проводить под контролем специалиста. Они должны быть систематическими, желательно 2 раза в день, в любое время, но не на полный и не на пустой желудок. Сначала повторять движения можно до 5-6 раз, постепенно количество повторений должно увеличиваться.
Лечение уникальной сывороткой – относительно новый способ лечения, но он становится все более популярным, так как эффективность его очень высока. Благодаря введению в проблемные места ортокина повышаются защитные силы организма естественным путем, метод безопасен и не имеет противопоказаний. Сыворотку готовят из крови самого больного с помощью нескольких специальных процедур. Боль уменьшается уже после первой инъекции, гибкость заметно суставов улучшается после курса лечения, а эффект продолжается несколько лет. Сеансы можно повторять. Клиника должна быть сертифицирована и иметь право на проведение Ортокин-Терапии.
- Посещение бассейна.
Помимо выполнения упражнений больным остеохондрозом любого вида врачи рекомендуют посещать бассейн минимум 3 раза в неделю. Благодаря водной гимнастике и плаванию растягиваются связки, расслабляются мускулы, снимается спазмирование, улучшается снабжение клеток питательными веществами, проходят болевые ощущения. Занятия в воде снимают нагрузку на позвоночный столб и улучшают метаболизм, они укрепляют мускулы и формируют крепкий и эластичный мышечный корсет. Тренированные мускулы являются отличной профилактикой осложнений. Но плавать желательно именно в бассейне, так как в открытых водоемах может быть холодная вода и сильное течение, что отрицательно скажется на состоянии позвоночника. Из-за перепада температур выбор открытого бассейна тоже не лучший вариант.
Кинезитерапия – относительно новый метод лечения движением. Метод набирает популярность, хоть не все врачи разделяют его. Специальные упражнения восстанавливают питание межпозвонковых дисков и помогают оздоровить позвоночник. После определения зон поражения пациенту предлагают занятия на специальных тренажерах. Методика основана на преодолении боли, так как нагрузка приходится именно на болевые участки. На занятии должен присутствовать специалист, который следит за самочувствием больного. После базового курса пациент может заниматься самостоятельно. По мере улучшения состояния диапазон упражнений расширяется. Пациенты отмечают исчезновение боли, повышение гибкости позвоночника, подъем жизненных сил. Очень важно, чтобы занятия проводил квалифицированный специалист с большим опытом работы.
Отношение к мануальному воздействию при остеохондрозе у специалистов разное. Считается, что при обострении лучше воздержаться от этой методики. Насколько она необходима, решает врач. Грамотный специалист может качественно проработать суставы позвоночника и улучшить циркуляцию крови в проблемных местах. Но курс лечения должен состоять из нескольких сеансов. Поход к мануальному терапевту 1-2 раза никаких результатов не принесет, в лучшем случае – кратковременное облегчение. При выраженном остеопорозе и спондилезе прибегать к мануальным процедурам надо с большой осторожностью.
- Сеансы рефлексотерапии.
Акупунктуру назначают обычно в период ремиссии или при незначительной боли. Но у нее есть определенные противопоказания:
- онкологические болезни;
- сердечная недостаточность;
- туберкулез кости;
- обострения сопутствующих патологий;
- кахексия.
Рефлексотерапия активизирует защитные резервы организма и в некоторых случаях существенно облегчает состояние пациента.
- Массаж и подводный гидромассаж.
Массаж обладает многими полезными свойствами — улучшается циркуляция крови, расслабляется тонус мышц, снимается болевой синдром. Его желательно делать дважды в год курсами по 10 процедур. Неплохо себя зарекомендовал гидромассаж. Поток воды направляется на проблемную зону, пациент в это время должен быть полностью расслаблен. Иногда к струе воды добавляется воздух, в итоге к гидромассажу добавляется аэромассаж. Микропузырьки со струей воды массируют проблемную область, ускоряют восстановление двигательной активности, безболезненно снимают компрессию корешков, улучшает самочувствие больного. Но так как массаж расслабляет мышцы и растягивает связки , его необходимо сочетать с укреплением спины с помощью физических упражнений
- Лечение методом тракции.
Иногда врачи назначают вытяжение позвоночного столба с использованием специального оборудования. Смысл его – освободить межпозвонковые диски о давления. Тракция может быть сухой и водной. Водный способ за счет теплой температуры считается наиболее бережным. Используются обручи, поручни. Сухое растяжение происходит подвесом больного. Продолжительность процедуры длится от нескольких минут до нескольких часов. Противопоказаний достаточно много, даже при водном вытяжении. Поэтому вытяжение позвоночника должно проводится только по назначению врача в определенные периоды болезни под наблюдением специалиста!
- Физиотерапевтические методы.
Физиотерапия эффективно помогает бороться с проявлениями остеохондроза. Методов физиотерапии в сегодняшней медицине очень много, они разнообразны и порой очень эффективны. Они облегчают боль, повышают сопротивляемость организма, снимают отек, улучшают подвижность позвонков.
Но при лечении позвоночного столба методы физиотерапии должны применяться только под наблюдением специалиста, дозированно и очень аккуратно. Все нижеперечисленные методы носят рекомендательный характер и должны назначаться врачом, учитывая характер патологии и сопутствующие состояния.
Чаще всего прибегают к:
- стимуляции организма магнитами;
- лечению лазерным лучом;
- криотерапии (дозированное лечение холодом);
- фонофорезу и электрофорезу с лекарственными средствами;
- MBST;
- Правильное питание.
Определенной диеты при остеохондрозе нет. Целью коррекции питания будет:
- нормализация метаболизма;
- остановка разрушения хрящей;
- профилактика ожирения;
- снижение избыточного веса.
Известно, что лишние килограммы серьезно усиливают нагрузку на позвонки, тем самым провоцируя развитие его деструкцию. Снижение массы на 5 кг уменьшает риск поражения суставов в 2 раза, поэтому необходимо следить за своей фигурой. Условно вес должен быть приближен к цифре = (рост в см – 100).
В рационе должны преобладать продукты, обеспечивающие хрящи необходимыми веществами, и вода, помогающая сохранить их эластичность.
Продукты, которые должны регулярно употребляться:
- молочные и кисломолочные продукты;
- овощи и зелень;
- фрукты (абрикосы, курага, финики, чернослив, цитрусовые, бананы) и ягоды (особенно вишня и малина);
- растительные масла;
- кукуруза;
- яйца;
- орехи и семена льна, подсолнечника и тыквы;
- отруби и кунжут;
- морепродукты и морская рыба;
- вода;
- овсяная крупа.
Продукты, употребление которых следует ограничить:
- мучные блюда и сладости;
- алкоголь;
- щавель, шпинат;
- пуриносодержащие продукты –кофе, шоколад, чечевица, печень.
Продукты, которые исключаются, так как являются вредными:
- насыщенные мясные и рыбные бульоны,
- фастфуд;
- маринады, соления и копчености;
- тугоплавкие животные жиры,
- сладкие газированные напитки;
- сгущенное молоко.
- Использование лекарств.
При сильных болях в спине врачи назначают оральные медикаменты для регулярного приема. Но при отсутствии интенсивной боли, прием медикаментов надо свести к минимуму, так как это химия, которая не лучшим образом воздействует на организм.
Средства, которые обычно применяются для уменьшения боли:
- парацетамол и нестероидные противовоспалительные препараты (НПВП), например, диклофенак или ибупрофен (нужно учитывать тот факт, что НПВП приводят к осложнениям, например, к поражению слизистой желудка и кишечника);
- хондропротекторы – самая полезная группа лекарств на начальной стадии, так как она действует на механизм развития болезни – восстанавливает хрящевые поверхности и нормализует смазочные свойства сустава; но на третьей и четвертой стадии они бесполезны;
- спазмолитики;
- антиоксиданты;
- лекарства, стимулирующие микроциркуляцию крови;
- витамины и минеральные комплексы;
- лекарства, направленные на коррекцию психосоматических состояний.
Существующие доказательства эффективности фитосредств считаются недостаточными. Лекарство может назначаться локально в виде гелей, мазей, паст. В последнее время все более популярным становится использование обезболивающих пластырей с согревающим и раздражающим действием, на основе хондропротекторов. Достоинства таких пластырей очевидное, они практически не имеют побочных эффектов и противопоказаний, с успехом могут заменить таблетированные формы и комфортны в использовании.
- Ортопедическая коррекция.
Коррекция позвоночника с помощью ортопедических приспособлений помогает вернуть его в исходный двигательный стереотип, когда нагрузка на позвонки распределяется равномерно. Каким образом можно помочь больному, какие ортопедические средства надо использовать?
- при проблемах с шеей, следует периодически носить ортопедический воротник, который освобождает зажатые позвонки, вытягивая позвоночник при наклонах шеи;
- при проблемах с ногами нельзя забывать об использовании ортопедических стелек, идеальный вариант делать их на заказ;
- правильно выбирать повседневную обувь, желательно ортопедическую;
- важен выбор качественной подушки и матраса – необходимой жесткости и формы, чтобы во время сна шея и спина смогли полноценно отдохнуть;
- при необходимости надо применять бандаж или корсет, который учитывает анатомические особенности осанки и помогает держаться прямо;
Нельзя самим лечить остеохондроз. Только специалист подскажет правильный выбор методик, их оптимальное сочетание, предложит необходимое оборудование и физиотерапевтическое воздействие, расскажет о лучших продуктах и при необходимости подберет эффективные препараты. После курса терапии будет предложена индивидуальная реабилитация.
К радикальному вмешательству врач при остеохондрозе прибегает сравнительно редко, это не метод первого выбора. Но некоторые проблемы можно устранить только хирургическим путем. Показаниями к операции является отсутствие положительной динамики в течение долгого времени, сильная компрессия корешков и нарушение функций. Во время вмешательства убираются патологически измененные межпозвоночные диски, позвонки фиксируют при помощи различных конструкций.
Остеохондроз можно остановить, но, если пациент будет мотивирован на выздоровление, обладать достаточной силой воли, чтобы следовать всем рекомендациям врача.
В современных условиях от остеохондроза нередко страдают и молодые люди. Виной тому малоподвижный образ жизни, ведь даже свободное время мы часто проводим за компьютером — конечно же, сидя. Остеохондроз может доставить массу неприятных ощущений и заметно снизить качество жизни. К счастью, болезнь поддается симптоматическому лечению: сегодня для этого существует множество терапевтических решений.




Симптомы и причины остеохондроза
Остеохондроз — это дегенеративное поражение межпозвоночных дисков и прилегающей костной ткани. Он бывает шейным, грудным и поясничным — все зависит от участка позвоночника, в котором начались патологические изменения. При остеохондрозе страдает в первую очередь межпозвоночный диск. Из-за нарушения обменных процессов он деформируется и теряет упругость, а это приводит к тому, что уменьшается расстояние между позвонками и защемляются нервы, отходящие от спинного мозга. Результат — сильная боль, ограничение подвижности, быстрая утомляемость, изменение осанки, которое приводит к еще большему ухудшению ситуации.
Основная причина развития остеохондроза — несбалансированная и чрезмерная нагрузка на позвоночник, которая возникает, например, при наличии лишнего веса, при сидячей работе, иной необходимости подолгу находиться в неудобном положении. Остеохондроз может быть вызван плоскостопием или ежедневным ношением обуви на слишком высоком каблуке, сном на неудобном матрасе, а также слабостью мышечного корсета. Беременные женщины также находятся в группе риска.
Однако не всегда остеохондроз — результат прямой нагрузки на позвонки. Нередко это заболевание бывает вызвано нарушением обменных процессов, хронической интоксикацией, гормональными и аутоиммунными заболеваниями, дефицитом некоторых витаминов (в частности, D, C и витаминов группы В), травмами и, наконец, возрастными изменениями.
Симптомы остеохондроза во многом зависят от локализации источника заболевания. При остеохондрозе шейного отдела позвоночника болезнь начинается с боли в шее и руках, головных болей и онемения пальцев. При остеохондрозе грудного отдела характерны следующие проявления: острая боль в спине, покалывание в груди, затрудненный вдох. Остеохондроз поясничного отдела сопровождается болью в нижней части спины и ногах, онемением ступней, наблюдаются также расстройства мочеполовой сферы — нарушения мочеиспускания, половая дисфункция у мужчин, неполадки в работе яичников у женщин.
С точки зрения традиционной китайской медицины, перечень проявлений заболевания дополняется следующими симптомами:
- боль, отдающая в ягодицы или ноги;
- тяжесть мышц и их скованность;
- ощущение холода в спине;
- ночное потоотделение;
- жар в ладонях и ступнях;
- шум в ушах;
- боль внизу живота;
- холод в конечностях и нехватка энергии;
- острая боль, локализующаяся в каком-либо одном месте;
- повышение температуры тела;
- отечность в конечностях.
Пульс при этом может быть разным: от глубокого, нитевидного и медленного, до вибрирующего и частого. Симптомы, как и характер пульса, могут зависеть от первопричины заболевания.
Чаще всего люди замечают первые признаки остеохондроза примерно в 25 лет, но долгое время игнорируют их. Поэтому обычно к врачам обращаются пациенты в возрасте 30–35 лет, и у многих из них остеохондроз уже находится в запущенной форме.
Курс лечения остеохондроза должен делиться на несколько этапов, причем каждый из них преследует конкретные цели.
Первый шаг — устранение болевых ощущений. Возможно, вам порекомендуют носить специальный корсет, который будет поддерживать спину и шею в физиологически правильном положении. Назначаются болеутоляющие медикаменты и различные процедуры: как из арсенала физиотерапии, так и те, что относятся к традиционной медицине, например иглорефлексотерапия, которая давно признана официально и входит в Номенклатуру медицинских услуг, утвержденную Минздравом РФ.
Второй этап лечения остеохондроза — восстановление межпозвоночных дисков и профилактика дистрофических изменений. Как правило, показаны лечебная физкультура, массаж, мануальная терапия, иглорефлексотерапия, коррекция рациона, физиотерапевтические процедуры, направленные на улучшение кровообращения и нормализацию обменных процессов.
Врач-невролог может назначить болеутоляющие и противовоспалительные средства. При необходимости прибегают к блокаде новокаином или к более серьезному лечению, направленному на снятие спазма. Однако источник заболевания, оставшийся в организме, через некоторое время приводит к возвращению болезни.
При остеохондрозе грудного отдела позвоночника пациенту придется также пересмотреть свои привычки: чтобы лечение принесло желаемые результаты, необходимо дозировать нагрузки, чередуя прогулки с отдыхом, иногда желательно какое-то время ходить с тростью. Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов, хондропротекторов, релаксантов, витаминов группы В и глюкокортикостероидов.
Помимо классического медицинского массажа, для лечения этого вида остеохондроза применяют точечный массаж, иглорефлексотерапию, а также гирудотерапию, лечебную физкультуру и фитотерапию. Все эти процедуры могут быть проведены как в обычной поликлинике, так и в лицензированном центре восточной медицины.
Шейный остеохондроз крайне распространен, причем даже среди молодых — иногда его диагностируют даже у школьников и студентов, которые проводят слишком много времени за учебниками и компьютером. Этот тип остеохондроза опасен тем, что может привести к таким осложнениям, как ухудшение зрения или повышение внутричерепного давления, которое проявляется сильными головными болями.
Для лечения остеохондроза шейного отдела позвоночника применяют нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, курс инъекций витаминов группы В.
Также может быть назначен массаж воротниковой зоны, воздействие ультразвуком и электрофорез. Крайне важно вести подвижный образ жизни, выработать правильную осанку, приучить себя делать перерывы в работе и выполнять небольшую разминку в середине рабочего дня.
Из средств традиционной (в том числе восточной) медицины при лечении этого типа остеохондроза широко используются: иглорефлексотерапия, точечный массаж и травяные сборы — фитотерапевтические средства улучшают метаболизм и работу мелких сосудов, снимают воспаления, что благотворно сказывается на состоянии здоровья в целом и опорно-двигательного аппарата в частности.
Во время лечения остеохондроза поясничного отдела позвоночника большую роль играет привычка дозировать нагрузки: не следует проводить слишком много времени на ногах и сидя, необходимо чаще отдыхать в положении лежа. Кроме того, какое-то время придется носить корсет для улучшения осанки.
Как и при шейном остеохондрозе, при поясничном назначаются нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, витамины группы В, нередко — глюкокортикостероиды, ферменты, а также мази, улучшающие кровообращение и снимающие боль.
Показан массаж, воздействие лечебной грязью и электрофорез c обезболивающими препаратами, иглорефлексотерапия, прогревание, в том числе и горячими камнями — это популярная в последние годы стоунтерапия.
Особого внимания заслуживает подход к лечению различных видов остеохондроза, практикуемый в традиционной китайской медицине. С позиции тысячелетнего опыта китайских врачей, ключевой метод лечения остеохондроза — акупунктура, называемая также иглоукалыванием или иглорефлексотерапией. Первым делом доктор ТКМ определяет для каждого пациента приоритетные сверхчувствительные (акупунктурные) точки. Именно на них он воздействует тончайшими иглами. Это запускает ответную реакцию организма, способствующую восстановлению пораженных хрящей и костей и возвращению подвижности суставов.
После проведенной терапии для закрепления лечебного эффекта и поддержания организма в форме рекомендуется в будущем повторять курсы акупунктуры с определенной периодичностью, но уже с профилактической целью.
На технику постановки игл и длительность сеанса иглоукалывания влияют диагноз и состояние пациента. Как правило, сеансы акупунктуры переносятся хорошо всеми пациентами, хотя ощущения от процедуры у пациентов отличаются. Для некоторых введение иголочек проходит незаметно, у кого-то может появиться ощущение зуда, легкого давления, а кто-то и вовсе засыпает.
Нельзя сказать, что возникновение остеохондроза происходит из-за какого-то одного фактора — чаще всего причиной развития болезни становится в целом неправильный образ жизни. Поэтому и лечение должно быть комплексным. Диета с высоким содержанием витаминов, предполагающая в том числе отказ от жирной еды, алкоголя и курения, точно рассчитанные физические нагрузки в сочетании с терапевтическими и медикаментозными методами позволяют добиться лучшего результата, чем при простом приеме таблеток.
Какое именно количество сеансов будет назначено тому или иному пациенту, врач решает индивидуально, заботясь в первую очередь о достижении наибольшей эффективности лечения. В некоторых случаях достаточно одного курса из десяти сеансов, иногда его необходимо повторить для закрепления полученного результата. Мы дорожим репутацией нашей клиники и избегаем гипердиагностики и назначения лишних процедур, а работающие у нас врачи являются профессионалами высокого уровня, которые непосредственно заинтересованы в скорейшем решении проблемы обратившегося пациента.
*Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Читайте также:


