Острый пояснично-крестцовый радикулит люмбаго прострел
Поясничный радикулит – осложнение остеохондроза, спондилеза, нестабильности положения тел позвонков, компрессионного перелома, искривления позвоночника и других заболеваний. Не является самостоятельной патологий, развивается только при нарушении целостности позвоночного столба.
Для того, чтобы понять, что такое поясничный радикулит, нужно ознакомиться с базовыми основами анатомии и физиологии этого отдела позвоночника. Более детальная информация про симптомы и лечение поясничного радикулита представлена в этой статье. Здесь можно найти сведения о потенциальных причинах возникновения и методах эффективного лечения.
Радикулит поясничного отдела развивается при повреждении корешкового нерва. Если переводить термин дословно с латинского языка, то получится, что радикул- – это обозначение корешкового нерва, отходящего через фораминальные отверстия позвоночника от спинного мозга, а окончание -ит – это воспаление.
Анатомически поясничный отдел позвоночника начинается в том месте, где заканчивается прикрепление реберных дуг к телам позвонков. Заканчивается он в месте срастания крестцовых позвонков в единую кость. Включает в себя пять позвонков, которые обозначаются латинской буквой L.
Отходящие здесь корешковые нервы отвечают за иннервацию следующих участков тела:
- L1 и L2 - аппендикс, органы брюшной полости, тонкий и толстый кишечник, верхняя часть бедра (при воспалении могут возникать вторичные паховые грыжи, запоры, сменяющиеся диареями, энтерит и колит);
- L3 – женские и мужские половые органы, стенки мочевого пузыря, коленный сустав (синдром гиперактивности мочевого пузыря, нарушение эрекции, половое бессилие, бесплодие, импотенция, боли в коленях, деформирующий остеоартроз коленного сустава);
- L4 - предстательная железа, матка, мягкие ткани голени и стопы (при радикулите вторично возникают варикозное расширение вен нижних конечностей, боли в голенях, стопах, парестезии, люмбалгия, отсутствие мочеиспускания или слишком частые позывы к опорожнению мочевого пузыря);
- L5 – иннервирует мягкие ткани голени, стопы, отвечает за моторику пальцев ног (при нарушении работы появляются отёки, судороги и спастические боли в лодыжках, постепенно формируется плоскостопие или косолапость).
Радикулит поясничного отдела позвоночника развивается в том случае, если нарушена целостность миелиновой оболочки корешкового нерва. При прохождении через фораминальные отверстие в теле позвонка он надежно защищен от компрессии межпозвоночным диском. Если происходит снижение высоты межпозвоночного диска, то на корешковый нерв оказывается физическая нагрузка. Он начинает воспаляться и происходит частичное нарушение целостности его оболочки. В такой ситуации важно как можно быстрее начать проводить правильное и эффективное лечение. Длительное ущемление корешкового нерва может привести к частичной атрофии нервного волокна. Это чревато развитием пареза тех органов, за иннервацию которых он отвечает.
Для диагностики и проведения лечения необходимо обращаться к неврологу или вертебрологу. К сожалению участковый терапевт при подобных жалобах поставит диагноз обострение остеохондроза и назначит противовоспалительное лечение, которое призвано не вылечить болезнь, а как можно быстрее вернуть пациента к труду, поскольку сроки нахождения на больничном листе при подобном диагнозе ограничены 10 днями. Вылечить радикулит и его последствия за 10 дней невозможно физически, поскольку нужно не только обнаружить его причину и устранить её действие, но и восстановить структуру и функциональность поврежденного нервного волокна. На это может потребоваться гораздо больше времени.
Причины поясничного радикулита
Поясничный радикулит могут вызывать разнообразные причины, часть из которых детально разберем далее в статье. Прежде всего стоит уточнить, что радикулит не может возникнуть у человека с полностью здоровым позвоночным столбом. Для возникновения процесса воспаления необходимо действие раздражающих факторов. В норме позвоночный столб надежно защищает спинной мозг и отходящие от него корешки от компрессии, действия инфекции, переохлаждения и других факторов негативного влияния.
При нарушении целостности тканей позвоночника этот баланс утрачивается. Корешковые нервы попадают в зону риска. Они могут подвергаться компрессионному сдавливают, в результате чего нарушается процесс их кровоснабжения. Запускается реакция ишемии и некроза. При серьезном поражении структуры корешкового нерва развивается парез или паралич. Это состояние опасно для здоровья человека. Напрмиер, парез кишечника может повлечь за собой летальный исход за счет инвагинации и заворота кишки. Паралич мочевого пузыря повлечет за собой отсутствие возможности самостоятельного мочеиспускания. Пациент будет вынужден прибегать к процедуре катетеризации. Парез или паралич нижних конечностей – это остистые способности к самостоятельному передвижению. Как видите, последствия радикулита поясничного отдела позвоночника могут быть очень серьезными. Поэтому подходите к вопросам диагностики и лечения с максимальным уровнем ответственности.
Заболевания, при которых может развиваться поясничный радикулит:
- остеохондроз (дегенеративное дистрофическое заболевание межпозвоночных дисков);
- осложнения остеохондроза, такие как протрузия, экструзия и грыжа диска;
- спондилез и спондилоартроз с нарушением подвижности;
- болезнь Бехтерева;
- системная красная волчанка;
- ревматоидный полиартрит позвоночного столба;
- компрессионный перелом тела позвонка;
- трещина остистого отростка;
- растяжение, разрыв или рубцовая деформация короткой или длинной продольной связки позвоночника;
- опухоли позвоночника, спинного мозга, дуральных оболочек или окружающих паравертебральных мягких тканей;
- нестабильность положения тел позвонков, осложненная ретролистезом;
- сколиоз и другие виды искривления позвоночного столба;
- деформирующий остеоартроза тазобедренных суставов;
- разрушение крестцово-подвздошных сочленений костей, симфизит и т.д.
Предрасполагающие факторы риска развития поясничного радикулита – это:
- избыточная масса тела;
- неправильная постановка стопы (косолапость или плоскостопие);
- искривление нижних конечностей;
- ношение неправильно подобранной обуви;
- сутулость и другие виды нарушения осанки;
- тяжёлый физический труд;
- подъем непривычных тяжестей;
- отсутствие регулярных физических нагрузок на мышцы спины и поясничной области.
Необходимо для профилактики исключать употребление алкогольных напитков, курение, использование лекарственных препаратов без назначения врача, воздействие чрезмерно высоких и низких температурных режимов.
Признаки и симптомы радикулита поясничного отдела
Клинические симптомы поясничного радикулита появляются внезапно. Обычно первые признаки радикулита поясничного отдела возникают после серьезной физической нагрузки или длительного нахождения в статичной позе. Напрмиер, если после рабочего дня появилась скованность и тупая боль в пояснице, то это типичные признаки поясничного радикулита, на которые стоит своевременно обратить внимание и начать проводить эффективное лечение.
Клинические симптомы радикулита поясничного отдела подразделяются на воспалительные и неврологические, локальные и удаленные.
Боли при радикулите поясничного отдела обусловлены ущемлением нервного волокна, чрезмерным напряжением мышц спины и воспалительной реакцией, которая провоцирует отёчность мягких тканей, сдавливающей мелкие нервные окончания. Удаленные признаки заключают в том, что боль распространяется по ходу пораженного корешкового нерва и его ответвлений. Она может наблюдаться в области тазобедренного сустава, бедра, паховой зоны, голени и стопы.
Неврологические симптомы поясничного радикулита – это:
- онемение отдельных участков нижних конечностей, поясницы и передней брюшной стенки;
- парестезии на коже ног, спины, в области паха;
- снижение мышечной силы;
- ощущение, что ноги не слушаются, подкашиваются при ходьбе;
- бледность кожных покровов ног связана с тем, что нарушается иннервация сосудистого русла и меняется его тонус, в результате чего развивается дефицит капиллярного кровоснабжения.
Для диагностики применяется рентгенографический снимок, УЗИ, МРТ обследование и т.д.
Острый и хронический поясничный радикулит
Острый поясничный радикулит – это впервые возникший комплекс клинических симптомов, который полностью поддается купированию в течение 7 – 12 дней. Если в течение этого времени победить заболевание не удалось, то оно переходит в стадию хронического рецидивирующего течения.
Хронический поясничный радикулит протекает с постоянным разрушением миелиновой оболочки корешкового нерва. При отсутствии своевременного лечения основного заболевания в течение нескольких лет может привести к полному нарушению иннервации тех участков, за которые отвечает пораженный корешковый нерв.
При обострении поясничного радикулита возникает клиническая картина острого воспалительного процесса. В период ремиссии симптомы могут полностью отсутствовать или проявляться в слабой мере.
Первая помощь при радикулите поясничного отдела
Оказать первую помощь при радикулите поясничного отдела может только квалифицированный вертебролог или невролог. Не стоит обращаться в массажные кабинеты. В ряде случаев массаж на начальной стадии не допустим, поскольку может спровоцировать ухудшение состояния пациента.
Первое, что делать при поясничном радикулите – проводить сеансы тракционного вытяжения позвоночного столба. Эта процедура позволяет быстро и безопасно устранить компрессию с корешкового нерва. Тем самым устраняется причина развития воспалительной реакции. С помощью тракционного вытяжения купируется болевой синдром.
В качестве первой помощи также можно посоветовать обращение к остеопату. Это специалист по мануальной терапии сможет безопасно устранить давление с корешкового нерва и запустит процесс восстановления всех поврежденных тканей.
В домашних условиях при появлении острой боли в пояснице необходимо лечь на жесткую поверхность на спину и попытаться расслабить чрезмерно напряженные мышцы. Затем нужно как можно быстрее обратиться за медицинской помощью. Самостоятельное лечение в таких ситуациях не допустимо.
Лечение радикулита поясничного отдела позвоночника
Проводить лечение острого радикулита поясничного отдела позвоночника должен врач невролог или вертебролог. Этот специалист после осмотра пациента назначает дополнительные методы обследования и ставит точный диагноз. Затем он разрабатывает индивидуальный курс лечения поясничного радикулита с помощью физиотерапии, лечебной гимнастики, рефлексотерапии и т.д.
Фармакологическое лечение радикулита поясничного отдела дает положительный результат только в сочетании с методами мануальной терапии. Использовать можно только хондропротекторы и витаминные комплексы. От противовоспалительных нестероидных средств и миорелаксантов лучше отказаться. Есть более безопасные и эффективные методы купирования болевого синдрома.
Иглоукалывание позволяет устранить боль без фармакологических препаратов. Тракционное вытяжение позвоночного столба не только устраняет болевой синдром, но и запускает процессы восстановления повреждённых тканей.
Лечение радикулита поясничного отдела позвоночника с помощью кинезиотерапии и лечебной гимнастики позволяет восстановить здоровье межпозвоночных дисков и предотвратить риск развития рецидива патологии в ближайшие годы. Также для лечения может использоваться остеопатия, массаж, лазерное воздействие, физиотерапия и многое другое.
Имеются противопоказания, необходима консультация специалиста.

Резкие болевые приступы в спине могут быть следствием воспалительных процессов нервных волокон. Наиболее часто неприятные ощущения проявляются в поясничном отделе позвоночника и свидетельствуют о таком заболевании, как радикулит люмбаго, при котором может быть очень выраженным. В это время наблюдается нестерпимый дискомфорт, что провоцируется большими нагрузками. Вследствие чего острая боль увеличивается с любым дальнейшим движением туловища.
- Симптомы люмбаго
- Причины, влекущие появление люмбаго
- Диагностика заболевания
- Специфика лечения люмбаго
- Основные рекомендации: что нужно делать, а чего нельзя при люмбаго
Симптомы люмбаго
Радикулит не может протекать скрыто. Заболевание является производным от запущенных патологий в позвоночнике. Поэтому дает о себе знать практически сразу. Основным его признаком выступает люмбаго. Это спонтанная и очень сильная боль в области защемления нервного корешка.
Основные симптомы люмбаго:
- Ярко выраженная боль простреливающего характера с интенсивной отдачей в другие части тела.
- Спазмы в мышечной ткани – рефлекторные сокращения и чрезмерное напряжение, которые возникают на основе сильной боли. Могут быть как непосредственно в пояснице, так и в ягодичной зоне, а также бедрах.
- Обездвиживание и замиранием в одной позе. Из-за интенсивного спазма мышц спины и рвущей боли в пояснично-крестцовом отделе человек не может сделать ни одного движения, ни самостоятельно, ни с помощью посторонних.

Важно! Ведущим симптомом люмбаго выступает нестерпимая и острая боль в области поясницы, которая полностью обездвиживает пациента с радикулитом.
Стоит отметить, что если прострел отдает в ягодицу и голень – это ишиас (воспаление седалищного нерва). Боль при этом может носить ноющий характер или возникать внезапно и, подобно току, отдавать в мышцы, кости и суставы. В этом случае речь идет о сочетании люмбаго с ишиасом. Такое состояние имеет следующие симптомы:
- усиление приступов боли при ходьбе, наклонах, кашле или чихании;
- невыносимый дискомфорт затрагивает область ягодиц и верхние задние части ног;
- длительность болевых ощущений и обездвиженность из-за них может продолжаться от 3–5 минут до нескольких суток.
Знайте! Игнорирование симптомов болезни может привести к тяжелым последствиям в виде необратимых деформаций в позвоночнике и, как следствие, привести к инвалидности.

Причины, влекущие появление люмбаго
Основным фактором, который провоцирует сильную боль рвущего и острого характера в пояснице, является деформация дисков и позвонков. В результате происходят надрывы связок, смещение дисков и ущемление нервных отростков. При такой патологии боль локализуется в пояснице – наиболее нагружаемой части позвоночника. Вот почему стреляет в спине – из-за сильной компрессии на нервные волокна.
Основные причины люмбаго:
- Травма диска межпозвонкового. Обычно такое случается из-за тяжелых физических нагрузок. В это время происходит надрыв внешних оболочек межпозвонкового диска, смещение его в сторону, что влечет высвобождение нервных волокон, которые защемляются.
- Смещение тела позвонка, которое провоцирует сдавливание дисков и надрыв связок. В результате чего, происходит травмирование нервных корешков, их воспаление. Такое бывает при запущенной стадии остеохондроза.
- Значительный перегрев с резким охлаждением (после парилки прыгнуть в холодный бассейн).
- Травмы позвоночника, которые привели к нарушениям в структуре межпозвонковых дисков.
- Врожденные патологии хребта (сросшиеся позвонки, искривление различного рода), дающие большую компрессию на нервные волокна.
Провоцирующими факторами возникновения люмбаго могут быть перенесенные вирусные или инфекционные болезни, образование опухолей различной этимологии.

Обратите внимание! Главной и самой распространенной причиной возникновения сильного болевого приступа в пояснице является запущенное течение остеохондроза. При значительных нагрузках деформированные болезнью диски надрываются, травмируют оболочки нервов. Отсюда невыносимая резкая боль, имеющая тенденцию увеличения.
Диагностика заболевания
Чтобы правильно определить причину сильных болей, врачу необходимо осмотреть пациента. Резкие прострелы и скованность движений не всегда позволяют это сделать. Поэтому перед обследованием нужно купировать боль, и снять спазм в мышечных тканях. В этом случае применяются препараты Диклофенак, Кеналог, Мовалис, Новокаин.
Основные направления диагностики люмбаго:
- Тщательный неврологический осмотр, который позволяет определить состояние нервной системы.
- Рентген позвоночника – изучение уровня повреждения позвонков и дисков между ними.
- Томография (компьютерное и магниторезонансное исследование) опорно-двигательного аппарата – определение очага и степени воспалительного процесса вокруг нервного корешка и непосредственно в его волокне.
Подобные методы выявления болезни помогают не только диагностировать радикулит, но и выяснить начальную причину развития патологии.

Обратите внимание! Комплексное обследование способствует постановлению более точного диагноза и назначению эффективной медикаментозной терапии.
Специфика лечения люмбаго
Болевой синдром при радикулите значительно ухудшает качество жизни. Если длительное время игнорировать его, это может сказаться на общем состоянии нервной системы, так как из-за воспалительных процессов в волокнах, организм постоянно в состоянии стресса. Поэтому лечение люмбаго должно быть немедленным.
Основные препараты в терапии заболевания:
- Средства нестероидной группы – лекарства, способствующие купированию боли, снятию воспаления и восстановлению поврежденных нервных корешков. К таким препаратам относятся: Диклофенак, Мовалис, Кетопрофен, Лорноксикам.
- Витамины группы В – средства, которые способствуют регенерации травмированных участков нервов, нормализации обменных процессов в тканях и восстановлению иммунологических функций. Наиболее часто используемые препараты – Мильгамма, Нейрорубин. Они содержат весь комплекс нужных витаминов (В1, В6, В12).
- Блокады новокаина или лидокаина. С помощью таких препаратов делаются инъекции непосредственно в очаг воспаления. Таким образом, происходит купирование люмбаго.
- Мази противовоспалительного (Вольтарен, Фастум-гель), согревающего (Капсикам, Финалгон, Никофлекс) и регенерирующего (Хондроксид, Хондроитин) действия.
Помимо медикаментозных препаратов, лечение радикулита включает мануальную терапию. Это позволяет с помощью массажей поставить на место сместившиеся позвонки или диски, тем самым устранить компрессию на отростках нервов.

Важно! Лечение мануальной терапией назначается только после устранения острой простреливающей боли. В противном случае процедура не даст желаемого результата, а лишь усугубит состояние пациента.
Основные рекомендации: что нужно делать, а чего нельзя при люмбаго
Острые болевые ощущения при радикулите поясничного отдела случаются довольно часто. У одних резкие приступы постепенно утихают, а у других могут лишь набирать интенсивность. Стоит отметить, что нужно делать, а чего нельзя допускать в момент люмбаго:
- Важно обеспечить покой. Больного стоит уложить на ровную поверхность без впадин и бугров. Никаких провисаний на турнике или других растягиваний позвоночника в момент люмбаго быть не должно. Это только усугубит состояние и больше навредит.
- Нужно обезболить люмбаго до приезда скорой помощи. Для этого подойдут противовоспалительные средства и анальгетики (Диклофенак, Анальгин). Здесь важно помнить, что препараты помогут устранить симптом, а не причину болезни.
- Нельзя в период острой боли пытаться размять позвоночник с помощью физических упражнений. Это лишь усилит болевой синдром и спровоцирует разрывы в мышечной ткани.
- Не стоит согревать поясничный отдел. При люмбаго сразу трудно определить его причину. Это может быть воспаление нервных корешков. В таком случае согревать категорически нельзя. Прикладывание холода к пораженному месту тоже чревато последствиями, так как люмбаго не терпит перепады температур и сквозняков.

Важно! Для облегчения состояния достаточно выпить обезболивающее средство и вызвать врача. Нельзя заниматься самолечением, иначе можно спровоцировать тяжелые осложнения радикулита.
Основным проявлением радикулита является люмбаго – резкая, острая, интенсивная боль в спине с прострелами в другие мышцы и суставы. Лечение такого состояния должно быть комплексным и под наблюдением врача. Самостоятельная постановка диагноза и бесконтрольное применение лекарственных препаратов может сильно усугубить состояние.
Пациенты, обратившиеся в нашу клинику и прошедшие исследования МРТ, рентген, ЭЭГ или РЭГ, могут получить первичную консультацию .
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-невролог, мануальный терапевт, остеопат
Высшая квалификационная категория, заведующий отделением неврологии
Врач-невролог, мануальный терапевт, иглорефлексотерапевт
Врач-невролог, мануальный терапевт
Врач-невролог, рефлексотерапевт, невролог-алголог, психоневролог
Кандидат медицинских наук
Высшая квалификационная категория, кандидат медицинских наук
Врач-невролог, мануальный терапевт, рефлексотерапевт
Врач-невролог, рефлексотерапевт, мануальный терапевт, остеопат
Высшая квалификационная категория
Врач-невролог, мануальный терапевт
Основные показания для применения устройства Triton - вытяжение и мобилизация скелетных структур и мышц, ослабление периферической иррадиирующей боли, боли в поясничном отделе позвоночника
Боль в спине описывают по-разному: острая, тянущая, мучительная, жгучая, приступообразная и т.д. Причины, ее вызывающие, также разнятся. Хотя, откровенно говоря, большинство из нас до них и не доискивается. Заболело — значит надо приложить тепло и выпить таблетку (сделать укол).
Но не все так просто. Боль в спине может быть как следствием легко устраняемого (если вы в руках хорошего специалиста) мышечного зажима, так и проявлением весьма серьезного заболевания, которое нуждается в незамедлительном лечении. И чем раньше человек начнет терапию, тем больше шансов на успех.
Верно определить причину и характер патологии и назначить адекватную комплексную терапию может только врач! Самолечение при болях в спине неэффективно и опасно!
Что такое радикулит
Радикулит (радикулопатия, корешковый синдром) представляет собой воспалительное поражение спинномозговых корешков, сопровождающееся выраженным болевым синдромом.
Патологические изменения могут происходить как в одном спинномозговом корешке, так и в нескольких одновременно.

Диагностика и лечение радикулита
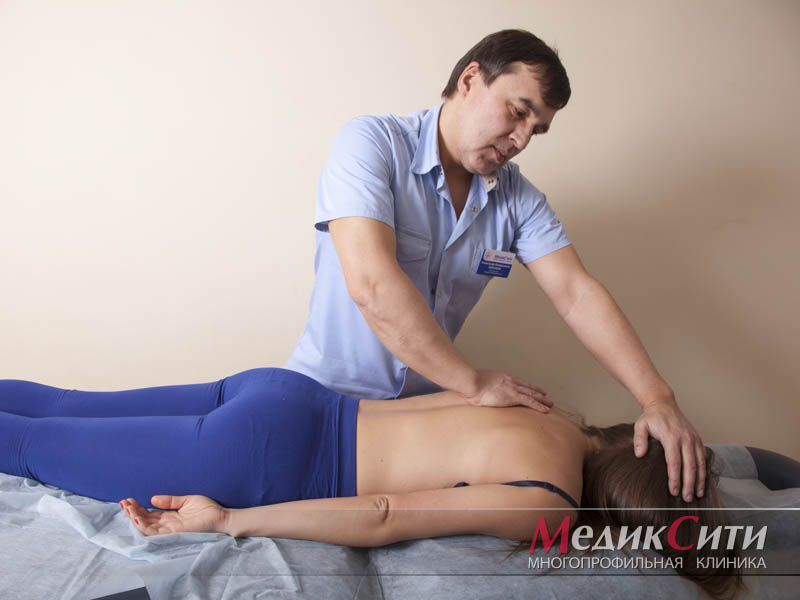
Диагностика и лечение радикулита

Диагностика и лечение радикулита
Почему воспаляются спинномозговые корешки
Спровоцировать радикулопатию могут различные причины, но в подавляющем числе случаев корнем всех бед является остеохондроз и связанные с ним дегенеративно-дистрофические изменения в тканях межпозвонковых дисков и позвонков.
Среди других распространенных причин радикулита:
- опухоли позвоночника;
- аномалии развития позвоночника;
- травматические повреждения;
- грыжи позвоночника;
- ревматизм, артрит;
- избыточный вес, низкая физическая активность;
- постоянная статическая нагрузка на позвоночник (сидячая и стоячая работа);
- компрессионные нагрузки на позвоночник (физически тяжелый труд и спортивные дисциплины, предполагающие поднятие тяжестей);
- инфекционные заболевания (грипп, менингит, туберкулез, сифилис);
- частые переохлаждения и др.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.

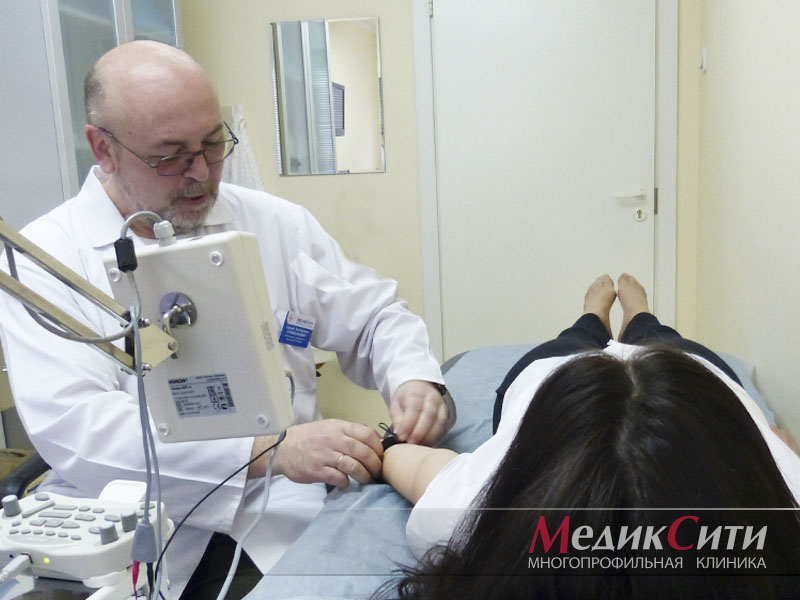
Диагностика радикулита: ЭМНГ
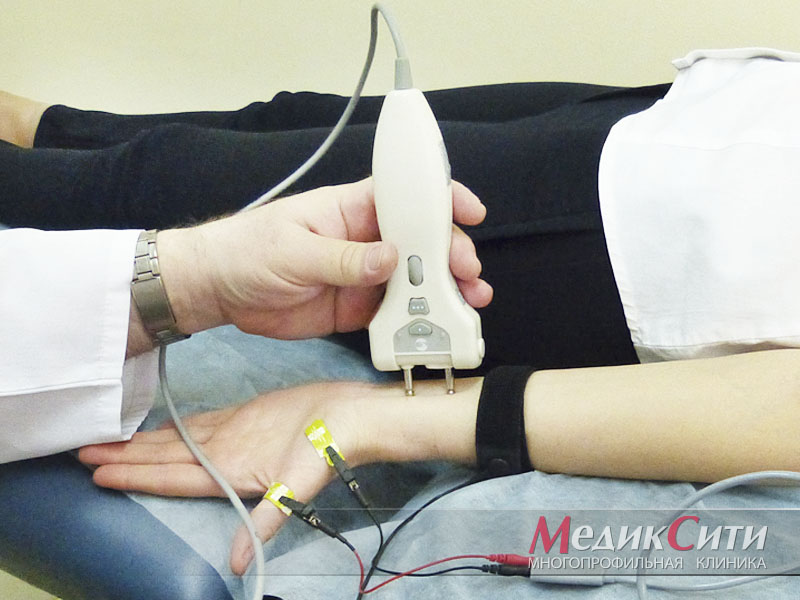
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.

Диагностика радикулита: МРТ позвоночника

Диагностика радикулита: ЭМНГ
Диагностика радикулита: ЭНМГ
Люмбаго ("прострел") может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Диагностика и лечение радикулита
Прием врача-невролога — первый шаг на пути к выздоровлению. После подробного опроса и осмотра больного доктор назначает необходимые тесты.
В список рекомендуемых обследований могут входить:
Лечение радикулита, лечение ишиаса и люмбаго назначается индивидуально для каждого пациента.
Обычно это комплекс необходимых лечебных мероприятий:
- лекарственная терапия;
- ЛФК;
- физиотерапия;
- иглорефлексотерапия;
- мягкие мануальные методики и др.
Читайте также:


