Остеомиелит позвоночника на мрт
Болезни позвоночника, равно как и иных частей опорно-двигательного аппарата подразделяются на две группы – спровоцированные возрастными и нарушениями на генном уровне и вызванные болезнетворными бактериями. Остеомиелит позвоночника представляет собой одно из наиболее опасных заболеваний второй группы, чреватых серьезнейшими осложнениями. Объясняется это тем, что указанная патология носит системный характер и поражает как позвоночный столб и иные части скелета, так и органы кроветворения.
Рассмотрим, что собой представляет эта болезнь.
Формы заболевания
В зависимости от характера течения заболевания различают две формы течения остеомиелита – острую и хроническую.

Острая форма болезни ставится при ее первом появлении, характеризуется быстрым развитием воспаления и предполагает незамедлительный прием антибактериальных препаратов.
В зависимости от путей попадания в позвоночный столб бактерий, острый остеомиелит подразделяется на:
Экзогенный остеомиелит развивается на фоне повреждений травматического характера и подразделяется на:
Причины развития
Основной причиной развития остеомиелита является проникновение болезнетворных бактерий в позвонки извне или через кровь.

Возбудителями эндогенной формы болезни являются стафилококки и стрептококки, а экзогенной – как правило, синегнойная палочка.
Причиной острого гематогенного остеомиелита может послужить одна из следующих инфекций:
Привести к посттравматическому остеомиелиту могут:
В число дополнительных факторов, приводящих к появлению указанной патологии, входят:
Симптоматика

Основным признаком остеомиелита позвоночника является боль в спине, не снимаемая тепловым воздействием и уменьшающаяся при приеме обезболивающих препаратов и соблюдении постельного режима больным. Кроме того, болезнь могут сопровождать:
Диагностика
Выявление остеомиелита позвоночника производится при помощи:
Терапия остеомиелита позвоночника
Терапия остеомиелита позвоночника производится комплексно и подразумевает:
Медикаментозное лечение включает в себя:
Физиотерапевтическая терапия назначается в период ремиссий (при условии отсутствия маркеров воспаления в моче, ликворе и крови) и включает в себя:
Хирургическое лечение используется при неэффективности медикаментозной терапии и подразумевает:

Лечение народными средствами
Несмотря на то, что средства народной медицины помогают при множестве суставных болезней, при остеомиелите позвоночника их использовать нельзя – они не только не принесут результата, но и могут усугубить течение болезни вплоть до смерти больного.
Последствия
В число последствий остеомиелита позвоночника входят:

Профилактические меры
Профилактика остеомиелита позвоночника включает в себя:
Прогнозы
Ход излечения пациента напрямую связан с:
Положительным результатом в данном случае считается отсутствие рецидивов на протяжении 3 лет с момента завершения терапии.
Дата публикации: 25.07.2018
Дата проверки статьи: 29.11.2019
Остеомиелит позвоночника — воспалительный процесс, развивающийся в костном мозге, всех элементах кости (надкостнице, губчатом и компактном веществе), окружающих мягких тканях. Это инфекционное заболевание, возникает вследствие внедрения в организм бактерий, воспроизводящих гной или других патогенных микроорганизмов через кровоток, проникающие травмы, из хронических очагов инфекции.
- Симптомы остеомиелита позвоночника
- Причины
- Стадии развития остеомиелита позвоночника
- Разновидности
- Диагностика
- К какому врачу обратиться
- Лечение остеомиелита позвоночника
- Осложнения
- Профилактика остеомиелита позвоночника
Симптомы остеомиелита позвоночника
Остеомиелит начинается постепенно, для некоторых форм характерно острое начало. Специфические симптомы в раннем периоде отсутствуют. Пациенты жалуются на боль в спине или шеи, отек в месте поражения, общее недомогание, потерю аппетита, беспокойный ночной сон. Движения затруднены и болезненны, требуют дополнительных усилий. Над местом поражения образуются свищи с гнойным отделяемым, мягкие ткани становятся плотными, кожа багровой, реже синюшного цвета.
Одновременно появляются признаки интоксикации — озноб, местное повышение температуры, пульсация и ощущения жара в пораженном сегменте позвоночника, лихорадка, мышечная слабость.
В зависимости от формы и вида остеомиелита позвонка могут наблюдаться другие симптомы болезни:
- головные боли;
- судороги;
- учащенное дыхание;
- рвота;
- повышенная потливость;
- обмороки;
- расстройство мочеиспускания;
- надпочечный желтушный синдром;
- сухой кашель;
- низкое артериальное давление.
В тех случаях, когда повреждаются нервные корешки спинного мозга в шейном и грудном отделе позвоночника, возникают неврологические расстройства, как ощущения жжения, покалывания, ослабление чувствительности, онемение верхних и нижних конечностей.
Причины
Для остеомиелита необходимы условия, которые снижают устойчивость костной ткани к инфекциям:
- травмы и операции;
- нарушения кровообращения на фоне сахарного диабета, тромбоза, спазма или эмболии артерий, наследственной гемолитической анемии;
- трансплантация органов;
- онкология;
- грыжа позвонков;
- остеохондроз;
- туберкулез позвоночника;
- ВИЧ-инфекция;
- лечение злокачественных заболеваний химиотерапией.
Риск поражения костной ткани связан с возрастом, длительным приемом глюкокортикоидных препаратов, плохим питанием, ослабленным иммунитетом, аллергией, физическим и психоэмоциональным переутомлением, дефицитом витаминов, переохлаждением.
Стадии развития остеомиелита позвоночника
Остеомиелит позвоночника проходит две стадии:
- острую — симптомы заболевания ярко выраженные, при условии грамотного и адекватного лечения заканчивается выздоровлением, в противном случае — переходит в хроническую форму;
- хроническую — исход острой формы остеомиелита, реже наблюдается первичное хроническое течение болезни. Характеризуется чередованием ремиссий и обострений.
Разновидности
Остеомиелит позвоночника бывает специфический — вызывают палочка Коха, бруцеллы, трепонема (возбудитель сифилиса), неспецифический — связан с внедрением в организм стрептококка, золотистого стафилококка, кишечной палочки, реже грибов.
В зависимости от пути проникновения инфекции остеомиелит разделяют на две формы:
- эндогенный или гематогенный — инфицирование костной ткани происходит из отдаленных очагов. Это могут быть кариозные зубы, фурункулез, открытые раны, воспаление небных миндалин, флегмона, абсцесс;
- экзогенный — возникает в результате воздействия внешних факторов. Бывает послеоперационный, посттравматический, огнестрельный, контактный (когда воспаление с окружающих тканей переходит на позвонки).
С учетом степени распространения воспалительного процесса классифицируют на локальный и генерализованный, стадии развития — острый и хронический.
Диагностика
Диагностику остеомиелита проводит ортопед, иногда в сотрудничестве с инфекционистом, вертебрологом, травматологом, онкологом. В диагностике остеомиелита позвоночника наиболее точны и информативны рентген, компьютерная томография, МРТ. Они дают возможность оценить состояние мягких тканей, кости, а фистулография —определить форму и направление свищевого хода. Лабораторные методы исследования, как биопсия ткани, общий анализ крови, мочи необходимы, чтобы идентифицировать тип возбудителя, и грамотно подобрать курс лечения антибиотиками.
В сети клиник ЦМРТ диагностику остеомиелита позвоночника проводят разными способами:
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Классификация и причины возникновения остеомиелита
- Инфицирование кости или костного мозга
- Частота гематогенного остеомиелита снижается во всем мире, и очень редко встречается в индустриальных странах
- Увеличение частоты послеоперационного и посттравматического остеомиелита
- Обычно поражает метафизы длинных трубчатых костей.
- У детей остеомиелит чаще встречается в грудном возрасте, преимущественно у мальчиков
Классификация:
- Острый гематогенный остеомиелит
- Хронический остеомиелит (более 6 нед.) или подострый (см. абсцесс Броди)
- Посттравматический остеомиелит и послеоперационный остеомиелит
Особые формы:
- Хронический рецидивирующий мультифокальный остеомиелит
- Хроническое системное асептическое воспаление неустановленной этиологии
- Многоочаговый
- Пролонгированное течение (2-5% от всех пациентов с инфекционным остеомиелитом)
- Чаще всего встречается среди детей и подростков.
- Склерозирующий остеомиелит Гарре
- Протекает подостро, течение воспалительного процесса вялое
- Имеется выраженный склероз диафизарной части длинной трубчатой кости с небольшими очагами разряжения костной ткани
- Альбуминозный остеомиелит Оллье
- Не дает яркой картины инфекционного заболевания
- В очаге вместо гноя скапливается серозная, богатая белком или муцином жидкость
- При посеве иногда удается высеять стафилококк или стрептококк
Болезнь остеомиелит - классификация по патогенезу:
- Гематогенное распространение инфекции (на фоне отита, ангины).
- Распространение инфекции с прилежащих тканей (например, урогенитального тракта).
- Прямое бактериальное заражение (пенетрирующие повреждения, пункции, оперативные вмешательства).
Обычно вызван одним патогеном (например, золотистым стафилококком в 30% случаев; у детей часто Haemophilus influenza)
Критическое число бактерий для инфицирования резко снижается (на величину в несколько порядков) при наличии чужеродного материала (например, тотальное эндопротезирование, остеосинтетический материал).
- (открытые) переломы, инородный материал в области кости, иммуносупрессивное состояние (рак, сахарный диабет, окклюзионные заболевания артерий, прием иммуносупрессантов), постановка постоянных сосудистых катетеров, наркомания
Формирование абсцессов, секвестров и полостей является стандартным признаком хронизации процесса.
Локализации поражения остеомиелитом:
Из-за особенностей кровоснабжения особенно восприимчивы к остеомиелиту голень, бедро, плечевая кость, позвонок, верхняя челюсть и нижнечелюстные суставы (одонтогенный остеомиелит или остеомиелит челюсти).
Какой метод диагностики остеомиелитавыбрать: МРТ, КТ, рентген, УЗИ
- рентгенологическое исследование
- МРТ.
Острый остеомиелит:
- признаки гнойного воспаления кости не определяются до 14 сут. после возникновения симптомов
- Припухлость мягких тканей (возникает на 3-5-й день)
- Остеопороз (через 1 нед., и определяется только после потери более 30% плотности кости) Неравномерные участки остеолизиса с нечеткой границей, не окруженные зоной склероза (через 2-3 нед.)
- У детей возможна реакция надкостницы (обычно пластинчатая), возникающая через 5 дней после развития процесса
- Секвестры формируются через 3-6 нед.
Хронический остеомиелит:
- смешанная картина деструкции кости и склеротического процесса
- Наличие секвестров
- Полости вследствие секвестрации
- Свищевые ходы
- Признаком активного инфекционного процесса являются новые участки лизиса костной ткани и реакция надкостницы
- Расположение и распространенность свищевых ходов
- Положение и распространенность свищевых ходов (часто сообщающихся) могут быть визуализированы при заполнении рентгеноконтрастом.
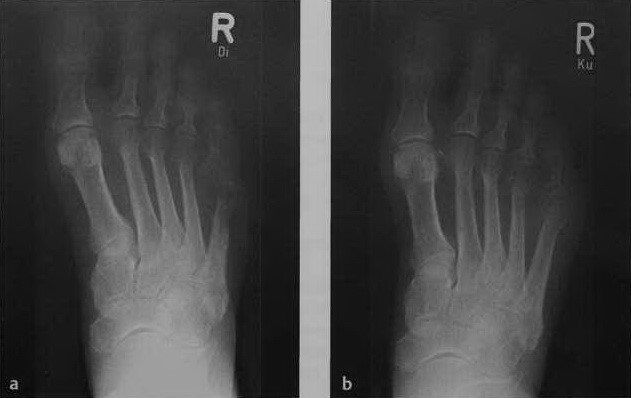
Рентгенологическое изображение острого остеомиелита у пациента с сахарным диабетом: a) Остеолитическая деструкция без четких границ в дистальной части диафиза пятой плюсневой кости и плюсне-фалангового сустава. Выраженная остеопения и незначительная реакция надкостницы; b)Рентгенологическое исследование за 3 нед. до этого демонстрирует только припухлость мягких тканей.
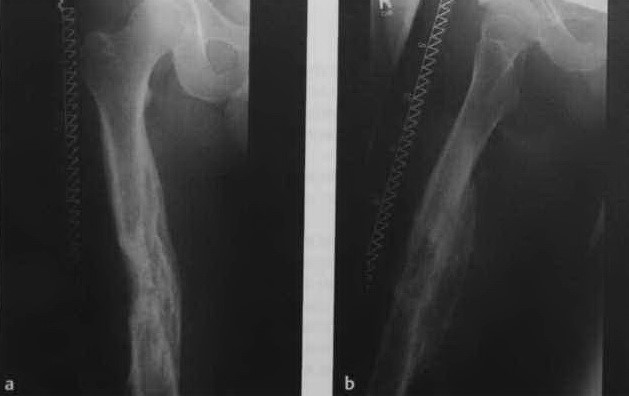
Рентгенограмма пациента с хроническим посттравматическим остеомиелитом, диагностированным 10 лет назад. Распространенные склеротические внутрикостные поражения и поражения надкостницы с увеличением рентгенопрозрачности, некоторые с нечеткими границами.
- Метод выбора для детальной оценки деструкции кости и секвестров
- Биопсия под контролем КТ для получения образца с целью проведения бактериологического исследования
- Проведение дренирования полостей.
- Возможность ранней и точной диагностики
- Точная оценка внутри- и внекостного поражения
- Наиболее чувствительно исследование в последовательности STIR, протонно-взвешенной последовательности с подавлением МР-сигнала от жировой ткани и Т1-взвешенной последовательности после введения контрастного вещества
- Однако эти последовательности (в отличие от неконтрастной Т1-взвешенной последовательности) имеют тенденцию к переоценке распространенности поражения
- Абсцессы и свищевые ходы диагностируются по накоплению контрастного вещества стенками свищевого хода и мембраной абсцесса на Т1 -взвешенном изображении с подавлением МР-сигнала от жировой ткани в сочетании с повышенным МР-сигналом от жидкости на Т2-взвешенных изображениях с подавлением МР-сигнала от жировой ткани
- При воспалении костного мозга часто определяется распространенный перифокальный отек.
Клинические проявления
Типичные симптомы остеомиелита:
Острый остеомиелит:
- Локальное повышение температуры, покраснение, болевой синдром
- Припухлость
- Свищевой ход, открывающийся на поверхности кожи
- Ограничение подвижности
- Повышение температуры тела
- Увеличение числа признаков воспаления.
Хронический остеомиелит:
- Часто незначительные признаки инфекционного процесса в лабораторных тестах, возможно появление лабораторных признаков только при наличии локальных и системных признаков
- Часто длительное персистирующее течение на протяжении десятилетий с периодами ремиссии заболевания.
Одонтогенный остеомиелит:
- Сильная локализованная боль в челюсти, распространяющаяся по ходу ветвей тройничного нерва
- Онемение нижней губы, болезненность при глотании
- Отек окружающих мягких тканей, покраснение кожных покровов, при пальпации определяется локальный болезненный инфильтрат в области челюсти
- Особенность - преобладание общих признаков интоксикации при остеомиелите нижней челюсти - головная боль, повышение температуры, сонливость, слабость и утомляемость, раздражительность, потеря аппетита и сна.
Лечение остеомиелита кости
- Хирургическая санация
- Системная и местная антибактериальная терапия.
Течение и прогноз
- Ранняя диагностика необходима для предупреждения хронизации процесса.
Что хотел бы знать лечащий врач?
- Эффективность лечения
- Распространенность и расположение поражения кости и мягких тканей
- Точный диагноз
- Оценка активности процесса (реактивация хронического остеомиелита)
- Дифференциальная диагностика (особенно исключение злокачественных опухолей).
Какие заболевания имеют симптомы, схожие с остеомиелитом костей
Опухоли кости (например, саркома Юинга, остеосаркома, эозинофильная гранулема), метастазы
- Анамнез пациента и исследование (сахарный диабет, язва?), возможно, лабораторные исследования
- При наличии сомнений в диагнозе – биопсия
Травматические повреждения, Стрессовые переломы
Посттравматические изменения
- Контрастное исследование не проводится в течение первых 9 месяцев после хирургического вмешательства
Советы и ошибки
- Остеомиелит не может быть исключен только на основании отрицательных рентгенологических признаков
- У пациентов с установленным инфекционным процессом мягких тканей определение нового участка деструкции кости либо образование абсцесса или секвестра является признаком остеомиелита.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э

У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:


