Остеомиелит позвоночника какой врач лечит
Формы
Классификация форм остеомиелита позвоночника зависит от двух факторов: длительность течения заболевания и способ заражения тканей.
В зависимости от длительности течения болезни формы делятся на:
По способу заражения тканей отличают:
- эндогенный или гематогенный остеомиелит (бактерии попадают в тело позвонка или спинной мозг с током крови);
- экзогенный (инфекционные агенты проникают в кость при травмах позвонков или межпозвоночных дисков, во время хирургического вмешательства или в период реабилитации после него).
Причины
Остеомиелитическое поражение позвоночника развивается по разным причинам:
- травмы позвонков и межпозвоночных дисков в зонах позвоночника, возле которых расположены пораженные инфекцией ткани;
- несоблюдение мер асептики – предотвращения инфицирования во время операций на позвоночнике;
- инфицирование костных тканей в период реабилитации после операций или травм через медицинские катетеры (для диализа, отвода мочи или внутривенные) или другими путями;
- постоянное присутствие в организме патогенных микроорганизмов, которые вызывают воспалительные процессы в других органах (например, возбудители пневмонии или туберкулеза);
- постоянное снижение иммунной защиты на фоне тяжелых заболеваний: сахарный диабет, СПИД, гепатит, онкология, анемии;
- регулярное внутривенное введение наркотических веществ (повышает риск заражения разными инфекциями, снижает иммунную защиту организма, ускоряет гибель клеток).
Симптомы
Если у больного развивается остеомиелит позвоночника, симптомы он заметит не сразу, первые признаки инфицирования появляются только через 1-3 недели. Симптоматика зависит от формы патологии и индивидуальных физиологических факторов. Например, у обладателей слабого иммунитета или аутоиммунных заболеваний наблюдаются резкие скачки температуры тела, но без влияния этих факторов гипертермия может быть выражена слабо.
В комплекс симптомов остеомиелита входят:
- стойкая гипертермия – температура тела может держаться в диапазоне 37,5-38 ºC, повышаясь после физических или эмоциональных нагрузок, или из-за усталости;
- тянущие или распирающие болевые ощущения в пораженной зоне спины;
- остеомиелит поясничного отдела позвоночника может ощущаться тянущими болями в почках или кишечнике, которые находятся в области поясницы;
- признаки интоксикации (желтый оттенок кожи и склер, постоянная тошнота и головные боли, слабость);
- если гной из скоплений внутри позвонков попадает с кровью в спинной мозг, то возможны нарушения со стороны нервной системы (обмороки, бред, судороги).
Диагностика
Остеомиелит позвоночника не сразу дает свои симптомы, но при их обнаружении нужно сразу начать диагностику и дальнейшее лечение. Диагностирование этой патологии трудоемкое и длительное (может занять от 2 недель до нескольких месяцев).
В комплекс диагностических исследований входят:
- рентгенография;
- контрастное МРТ (более информативное и точное в сравнении с рентгеном);
- компьютерная томография;
- сцинтиграфия;
- бактериальный посев крови и мочи (позволяет определить возможных возбудителей остеомиелита);
- биопсия костной ткани для точного определения возбудителя (может быть открытой или закрытой);
- определение наличия маркеров воспаления (скорость оседания эритроцитов, уровень гистамина и другие).
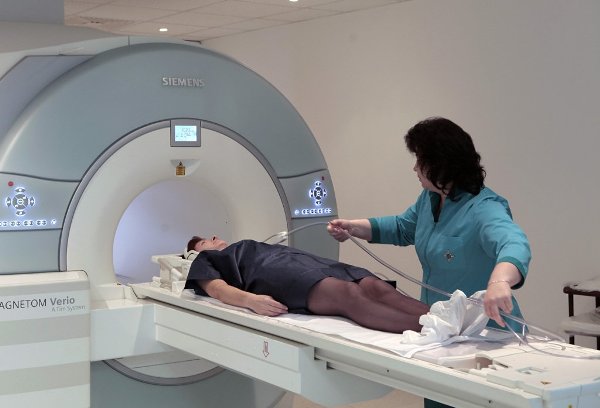
Какой врач лечит остеомиелит позвоночника?
Когда у больного при помощи диагностики подтвердился остеомиелит позвоночника, лечение должно быть комплексным, его назначают несколько врачей: ортопед, иммунолог и другие специалисты. Если необходимо удалить пораженные и отмершие костные ткани, то прибегают к помощи хирурга.
Лечение
Лечение остеомиелита делится на консервативное или безинвазивное и хирургическое. В первом случае для терапии используют:
- курс антибактериальных препаратов, зачастую их вводят внутривенно (Амоксиклав, Аугментин, Бактериофаг, Офлоксацин, Зинацеф, Линкомицин);
- иммуномодулирующие и иммуностимулирующие препараты для повышения защитной функции организма (Ехинацея, Максидин, Иммьюнити, Флараксин);
- гормональные или нестероидные противовоспалительные препараты (Напроксен, Ибупрофен, Ацеклофенак, Целекоксиб, Кеторолак);
- жесткий корсет для фиксации позвоночника (необходимо носить пока состояние здоровья пациент не станет стабильным, а рентген не покажет положительную динамику терапии).
Хирургическое лечение остеомиелита необходимо в тех случаях, когда очаги инфекции крупные, в них скапливается большое количество гноя, начинается абсцесс. Последний опасен тем, что может провоцировать сдавливание нервных окончаний, повышает риск заражения крови или попадания токсичных веществ в спинной мозг. Также операция требуется в случае значительного разрушения костной ткани, которую необходимо удалить и реконструировать.
Профилактика
Предсказать возможность появления остеомиелита достаточно сложно, поэтому правила профилактики носят общий характер:
- избегать травмирования спины, а при получении повреждений своевременно начинать терапию;
- вовремя начинать терапию инфекционных заболеваний других систем и органов;
- при наличии проблем с иммунной системой организма необходимо укреплять ее при помощи лекарств, диеты, здорового образа жизни;
- отказаться от внутривенного употребления наркотических веществ.
Остеомиелит тканей позвоночника опасен тем, что его симптомы проявляются не сразу, заболевание развивается, провоцируя скопление гноя в позвонках и гибель их клеток. Для диагностики используют разные инструментальные и лабораторные методы исследования, подтверждение диагноза и определение возбудителя может занять от нескольких недель до месяцев. Терапия остеомиелита зависит от формы и запущенности патологии, она может быть консервативной или хирургической.
Полезное видео про остеомиелит
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
- Осложнения, последствия остеомиелита
- Остеомиелит — симптомы и лечение
- Острый гематогенный
- Септико-пиемический
- Местный
- Остеомиелит заразен или нет?
Осложнения, последствия остеомиелита
Осложнения остеомиелита могут проявляться:
- абсцессами кости и прилежащих мягких тканей;
- флегмонами;
- сепсисом;
- инфекционно-токсическим шоком;
- гнойными артритами;
- анкилозами и контрактурами (нарушением подвижности или полной неподвижностью в суставе);
- самопроизвольными переломами;
- деформациями костей;
- укорочением кости;
- образованием свищей;
- малигнизацией стенки свищевого хода;
- плевритами ;
- менингитами ;
- амилоидозом почек;
- абсцессами внутренних органов и т.д.
Учитывая риск развития тяжелейших осложнений необходимо понимать, что народными средствами остеомиелит не лечится.
На вопрос, можно ли вылечить остеомиелит без операции, ответ также отрицательный.
При лечении острого остеомиелита вскрытие воспалительных очагов с их последующим дренированием является обязательным. Секвестрэктомия при остеомиелите проводится при наличии секвестров.
Необходимо понимать, что секвестр – это участок мертвой кости и самостоятельно он не исчезнет. Наличие мертвых тканей способствует появлению свищей, переходу заболевания в хроническую форму и провоцирует развитие тяжелых осложнений.
Также необходимо учитывать, что при отсутствии своевременного лечения, заболевание будет только прогрессировать и в дальнейшем может понадобиться уже не операция по удалению секвестров, а ампутация конечности.
Лечением остеомиелита занимается хирург.
При своевременном лечении, после стихания воспалительного процесса начинается процесс образования новой кости. Острый остеомиелит у детей (после удаления секвестров) может закончиться полным заполнением оставшихся полостей новой костной тканью.
При хроническом течении заболевания прогноз менее благоприятный и зависит от частоты рецидивов. По показаниям, пациент направляется на МСЭ для оформления инвалидности.
Остеомиелит — симптомы и лечение
Воспаление поражает все составляющие кости – твердые части и костный мозг, который по мере развития патологии увеличивается в объеме, отекает.
В результате костный мозг сдавливается твердой тканью, как следствие происходит сжатие кровеносных сосудов и прекращение кровотока в патологическом очаге.
Нередко болезнь распространяется на окружающие мягкие ткани – возбудитель поражает клетки, вызывая нагноение.
Часто патология диагностируется у детей, больше присуща мальчикам.
Характеризуется стремительным переходом в системную гнойную инфекцию (сепсис), что в 36% случаев заканчивается летальным исходом.
При развитии у взрослого болезнь осложняется патологическими переломами, формированием ложных суставов, нарушением функций конечности.
Начало воспаления в костном мозге провоцируется проникновением в него инфекционного агента. Микробы поражают кость через сосуды, окружающие ткани или при глубоких травмах. Причины возникновения:
- инфекционные поражения окружающих кость мягких тканей – флегмона с четкой локализацией, капсулированные кисты после разрыва, бактериальное воспаление мышц;
- осложнения после операций – протезирования суставов и остеосинтеза;
- гематогенный путь: инфекция проникает в костный мозг через кровоток – причиной остеомиелита может стать любой инфекционной очаг (например, хроническое воспаление почек, тонзиллит, фурункулез);
- повреждения костей – огнестрельные и резаные раны, переломы с разрывом мягких тканей и прочее.
- Не вылеченная или хроническая инфекция. При неправильной терапии микробы вырабатывают устойчивость к лекарствам, тогда лечение остеомиелита антибиотиками будет неэффективно.
- Ослабленный иммунитет. К этому может привести любое заболевание, психоэмоциональный срыв, банальная простуда. Проблемы возникают и на фоне долгого приема глюкокортикостероидов, при диабете, системных заболеваниях соединительных тканей, онкологии.
- Малый возраст пациентов – дети до 5 лет.
В зависимости от причины развития выделяют виды остеомиелита:
- гематогенный – инфекционный агент проникает в костный мозг через кровоток без открытых травм костей;
- посттравматический – возникает из-за неоконченного антибактериального лечения переломов;
- огнестрельный – развивается при соответствующих ранениях;
- постоперационный – может быть послеоперационным осложнением – закрепление кости винтами, пластинами и другими конструкциями.
Зависимо от скорости развития и продолжительности симптомов различают остеомиелит:
- острый – развивается в течение 2 недель, чаще у детей;
- подострый – протекает в течение месяца;
- хронический – клиническая картина сохраняется неизменной более 30 дней, поражается только одна кость, высокая вероятность появления свищевого канала;
- хронический многоочаговый – симптоматика сохраняется дольше месяца, диагностируют множественные очаги воспаления.
До выяснения этиологии диагностируется неуточненный остеомиелит. При подтверждении диагноза инструментальным обследованием выявляют хроническую форму.
Клиническая картина изменяется зависимо от формы протекания болезни.
Отличается тяжелым течением, стремительным нарастанием симптоматики. Гематогенная форма болезни бывает 3-х видов.
Клиника соответствует эндотоксическому шоку, протекает агрессивно и представляет опасность для жизни. Симптомы:
- резкое понижение артериального давления;
- потеря сознания, кома;
- критическая гипертермия – повышение температуры до 40-41 °С;
- одышка, нехватка воздуха;
- судороги, присущие детям.
Состояние приводит к сердечной недостаточности и летальному исходу. Часто своевременные и грамотные реанимационные мероприятия не помогают.
Иногда врачи выявляют острый гематогенный токсический остеомиелит по жалобам больного – отек в месте пораженной кости, гиперемия и повышение температуры кожи.
Клиническая картина развивается сразу после попадания инфекции в кровь:
- высокая температура;
- сильная головная боль;
- гипотония;
- слабость.
Признаки сочетаются с интенсивной болью в очаге воспаления, сильным отеком и покраснением тканей. При правильном и своевременном оказании помощи выживаемость пациентов при диагнозе составляет 40-50%, при отсутствии лечения смерть наступает у 70% пациентов.
Мягкое течение болезни обуславливает благоприятный прогноз. Для местного гематогенного остеомиелита характерны умеренные общие симптомы:
- лихорадка;
- повышенная потливость;
- выраженная слабость;
- отсутствие аппетита;
- неинтенсивная головная боль.
Нестероидные противовоспалительные средства, обезболивающие и жаропонижающие не помогает. При осмотре пациента фиксируют отек, покраснение кожи в месте воспаления.
Подострый остеомиелит – переходный период, после которого наступает хроническая стадия болезни. Проявляется симптомами:
- не спадающая субфебрильная температура тела;
- легкая слабость;
- слабая тупая боль в патологическом очаге;
- ограниченная подвижность сустава, расположенного рядом с пораженной костью.
Состояние больного в пределах нормы, иногда беспокоит дискомфорт в месте поражения кости, субфебрильная температура, небольшой отек. Последствия патологии:
- гнойный свищ – начало канала в инфицированной кости, выход на коже;
- укорочение пораженной конечности.
Для хронического остеомиелита применимы рентгенологические признаки, которые никак не влияют на общее самочувствие больного – например, периодически происходит отделение частей больной кости, которые подверглись структурному разрушению, – секвестров.
Челюстно-лицевая патология, симптоматика зависит от тяжести течения. Кроме классических признаков наблюдается:
- невозможность широко открыть рот;
- сильная боль при жевании и глотании;
- выраженный отек лица.
Сильная боль в спине – основной симптом. Она не снимается лекарственными препаратами, физическими упражнениями, физиопроцедурами, массажем и прогреванием. Локализованная боль появляется в первые часы после поражения конкретной кости. По мере прогрессирования болезни появляются:
- повышенная чувствительность кожи, дотронуться до позвоночника невозможно – даже легкие касания вызывают острый приступ боли;
- повышенная частота сердечных сокращений;
- резкое падение давления;
- немотивированная потеря веса.
Для подтверждения диагноза больной проходит обследование:
- лабораторные исследования крови и мочи укажут на повышение уровня лейкоцитов, развитие острого воспаления;
- инфракрасное сканирование (тепловизор) применяется для выявления области острой патологии;
- пункция кости может быть диагностической или лечебной процедурой, для диагностики осуществляется забор гнойного содержимого из пораженной кости;
- рентген – снимки делаются в двух проекциях, позволяют определить расположение воспалительного очага, диагноз можно установить на 3-5 день от поражения.
Компьютерная томография информативней других методов диагностики. Исследование помогает определить локализацию патологии, выявить обширность процесса. КТ проводится для дифференциации остеомиелита от других патологий костей.
Лечение ранней стадии острого остеомиелита проводится терапевтическим методом.
Цель терапии – уничтожение инфекционного агента.
- Антибиотики – Цефазолин, Ко-тримоксазол, Линезолид и другие. Препараты назначают индивидуально, основываясь на результатах бактериологических посевов. При лечении гематогенной формы болезни нередко сочетают несколько средств. Продолжительность антибактериальной терапии от 20-30 дней, при гематогенной форме – 1,5 месяца и больше.
- Иммуномодуляторы – Амиксин, Тималин и другие. Курс лечения определяется индивидуально, продолжительность терапии от 10 дней до нескольких месяцев. Иммуномодуляторы необходимы для поддержки и укрепления иммунной системы, повышения сопротивляемости организма к инфекции.
- Диуретики – Лазикс или Фуросемид. Быстро устраняют отеки. Часто назначаются при лечении остеомиелита после удаления зуба. Схема лечения определяется врачом, учитывается состояние пациента.
- Кристаллоиды – Трисоль, физиологический раствор, Нормосоль и другие. Вводятся внутривенно 5 дней для устранения симптомов и нормализации состояния.
Терапия при хроническом остеомиелите проводится в периоды обострения. Схема лечения не отличается от использующейся при острой форме болезни. В периоды ремиссии проходят поддерживающую терапию иммуномодуляторами.
Хронический остеомиелит лечат и в домашних условиях, но с разрешения специалиста. Незначительное ухудшение состояния – повод для госпитализации.
Часто при болезни деформируется кость, происходит укорочение больной ноги, возникают свищи, долго не заживающие и периодически наполняющиеся гнойным экссудатом.
В таких случаях поднимают вопрос о проведении операции.
Оперативное вмешательство назначается при:
- межмышечной и надкостничной флегмоне;
- гнойном артрите;
- атипической форме патологии;
- обширных свищах, не поддающихся терапевтическому лечению;
- частых и тяжелых рецидивах.
Операции по удалению гнойного очага почти всегда проворят в стоматологии. Процедуру выполняют под местной анестезией.
Врач делает разрез десны и ниже расположенных тканей, очищает пораженный участок кости.
Остеомиелит после удаления зуба лечит врач челюстно-лицевой хирургии, при необходимости привлекается пластический хирург.
Операции проводятся двумя методами.
- Разрез тканей в месте очага для удаления гноя из мышечных волокон, надкостницы, сухожилий. Врач разрезает мягкие ткани, не вскрывая кость.
- Остеоперфорация. В кости делают отверстие, через которое проводят санацию полости. В конце закрепляют дренажное устройство, обеспечивающее отток экссудата из очага. Операция чаще применяется при остром остеомиелите, когда необходимо срочно удалить очаг.
Для лечения хронического остеомиелитавыполняют компрессионно-дистракционный остеосинтез по Илизарову: пораженный участок кости удаляют, ее концы соединяют, ось конечности фиксируют кольцами и спицами. Когда кость начинает срастаться, с помощью вертикальных стержней кольца постепенно раздвигают, вытягивая конечность.
Хирурги предпочитают проводить щадящие операции, позволяющие сохранить функциональность костного аппарата. Специалисты выбирают пункционный метод, подходящий для лечения малышей до 6 лет.

Остеомиелит заразен или нет?
Причины остеомиелита разделяются на экзогенные и эндогенные. При эндогенных остеомиелитах происходит занос инфекции в костномозговой канал с током крови (гематогенный остеомиелит).
Причинами экзогенных воспалений является занос бактерий в костную ткань и костномозговой канал после травмы или перелома (посттравматические остеомиелиты).
Развивающийся локализированный воспалительный процесс является защитной реакцией организма на проникновение в костномозговой канал бактериальных агентов и способствует предотвращению развития сепсиса. При несостоятельности механизмов отграничения гнойно-некротических процессов (сниженный иммунитет, тяжелые сопутствующие патологии и т.д.) происходит быстрое развитие сепсиса.
Следует отметить, что без своевременного лечения, остеомиелит также заканчивается сепсисом, так как происходит истощение защитных сил организма, способствующих отграничению воспаления.

Заболевание может развиваться:
Факторами риска, способствующими развитию остеомиелита, являются:
- сахарный диабет;
- тяжелые нарушения микроциркуляции в конечностях;
- иммунодефициты;
- тяжелые сопутствующие соматические патологии;
- истощение, авитаминозы;
- алкоголизм.
Болезни позвоночника, равно как и иных частей опорно-двигательного аппарата подразделяются на две группы – спровоцированные возрастными и нарушениями на генном уровне и вызванные болезнетворными бактериями. Остеомиелит позвоночника представляет собой одно из наиболее опасных заболеваний второй группы, чреватых серьезнейшими осложнениями. Объясняется это тем, что указанная патология носит системный характер и поражает как позвоночный столб и иные части скелета, так и органы кроветворения.
Рассмотрим, что собой представляет эта болезнь.
Формы заболевания
В зависимости от характера течения заболевания различают две формы течения остеомиелита – острую и хроническую.

Острая форма болезни ставится при ее первом появлении, характеризуется быстрым развитием воспаления и предполагает незамедлительный прием антибактериальных препаратов.
В зависимости от путей попадания в позвоночный столб бактерий, острый остеомиелит подразделяется на:
Экзогенный остеомиелит развивается на фоне повреждений травматического характера и подразделяется на:
Причины развития
Основной причиной развития остеомиелита является проникновение болезнетворных бактерий в позвонки извне или через кровь.

Возбудителями эндогенной формы болезни являются стафилококки и стрептококки, а экзогенной – как правило, синегнойная палочка.
Причиной острого гематогенного остеомиелита может послужить одна из следующих инфекций:
Привести к посттравматическому остеомиелиту могут:
В число дополнительных факторов, приводящих к появлению указанной патологии, входят:
Симптоматика

Основным признаком остеомиелита позвоночника является боль в спине, не снимаемая тепловым воздействием и уменьшающаяся при приеме обезболивающих препаратов и соблюдении постельного режима больным. Кроме того, болезнь могут сопровождать:
Диагностика
Выявление остеомиелита позвоночника производится при помощи:
Терапия остеомиелита позвоночника
Терапия остеомиелита позвоночника производится комплексно и подразумевает:
Медикаментозное лечение включает в себя:
Физиотерапевтическая терапия назначается в период ремиссий (при условии отсутствия маркеров воспаления в моче, ликворе и крови) и включает в себя:
Хирургическое лечение используется при неэффективности медикаментозной терапии и подразумевает:

Лечение народными средствами
Несмотря на то, что средства народной медицины помогают при множестве суставных болезней, при остеомиелите позвоночника их использовать нельзя – они не только не принесут результата, но и могут усугубить течение болезни вплоть до смерти больного.
Последствия
В число последствий остеомиелита позвоночника входят:

Профилактические меры
Профилактика остеомиелита позвоночника включает в себя:
Прогнозы
Ход излечения пациента напрямую связан с:
Положительным результатом в данном случае считается отсутствие рецидивов на протяжении 3 лет с момента завершения терапии.
Остеомиелитом называют инфекционное заболевание, характеризующееся проникновением инфекционных агентов в костную ткань. Их жизнедеятельность провоцирует воспалительные процессы. Зачастую, в процесс воспаления вовлекается не только костная ткань, но и костный мозг.
Остеомиелит проявляет себя как в острой так и в хронической форме. Естественной реакцией организма на патогенных микроорганизмов вторгнувшихся в костную ткань будет повышение количества лейкоцитов и миграция специальных ферментов, под действием которых костная ткань начнет разлагаться. Процессом жизнедеятельности лейкоцитов становится гной, который распространяется по кровеносной системы организма, приводя при этом к секверстации (омертвление) пораженного костного отдела и возможному переходу остеомиелита в хроническую форму.
Каковы же причины развития симптомов остеомиелита?
На самом деле из несколько:
- Стрептококковые, стафилококковые и гонококковые инфекционные заболевания;
- Хронические рецидивирующие инфекции мягких тканей;
- Имуннодефицит;
- Не подвергнутые своевременному лечению кариосные зубы;
- Хронические авитаминозы;
Предрасполагающим фактором для провокации развития остеомиелита может стать работа в условиях низких или же высоких температур. Также остеомиелит может развиваться при создании условий проникновения в полость кости инфекции (открытые переломы, огнестрельные, ножевые ранения, травмы).
По каким же признакам можно распознать заболевание?
Основные симптомы остеомиелита выражаются в развитии нескольких форм течения данного заболевания. Они различаются по своей симптоматике и даже по прогнозам дальнейшего течения болезни. Несмотря на различный характер течения, при любой форме остеомиелита выделяется острая интоксикация, протекающая со следующей симптоматикой:
- Общая ослабленность организма;
- Бледность кожных покровов;
- Высокая температура тела, которая буквально изматывает человека, лишая его сил;
- Ярко выраженные боли, как местного, так и распространенного характера.
Прогрессирование патологического процесса отчетливо проявляет локальные гнойные изменения, которые ярче всего проявляются в очаге воспаления. Первые изменения на коже проявляются болезненностью при ощупывании. Далее процесс перетекает в абсцесс, который прорывается с размягчением близлежащих мягких тканей и образованием свища. При этом утихают боли, а повышенная температура отступает. Но не следует думать, что процесс закончился и это свидетельствует о выздоровлении.
Какие врачи занимаются лечением остеомиелита и какова его диагностика?
Диагностировать остеомиелит могут хирурги или травматологи, на основании собранного анамнеза или визуальных данных, симптоматики и данных лабораторных исследований. В комплексе диагностических мероприятий по остеомиелиту могут быть применены биопсия костного мозга, томография, рентгенографические исследования, радиоизотопное сканирование и пункции костномозгового канала.
Диагностические мероприятия осложнены тем, что остеомиелит не имеет специфической диагностики, с чьей помощью его можно было бы диагностировать еще на ранних стадиях.
Лечение остеомиелита должно проводиться строго в стационарных условиях и только лишь под наблюдением квалифицированного врача. Самолечение ни в коем случае не допускается! Остеомиелит является гнойно-некротическим процессом и при непринятии своевременных мер может привести к крайне плачевным последствиям. Лечение остеомиелита должно быть комплексным и направленным не только на устранение симптомов этого заболевания, но и на устранение причин, его спровоцировавших.
В первую очередь, следует заботится о санации пораженного участка кости. Основное значение в лечении остеомиелита должны занять антибактериальная терапия и меры, направленные на укрепление иммунитета больного. Следует активно проводить деинтоксикационные мероприятия. Антибактериальная терапия может быть длительной и привести к развитию побочных эффектов. К этому следует быть готовым. Такая терапия, кстати, должна назначаться только после того, как был определен тип возбудителя.
В тяжелых случаях развития остеомиелитной инфекции применяют хирургические вмешательства. Главный их целью будут секвестральные коробки, которые вскрываются для последующего удаления секвестеров. В период, следующий после хирургического вмешательства назначают общеукрепляющее лечение и прием антибиотиков.
Читайте также:


