Остеохондроз пояснично-крестцового отдела позвоночника люмбаго

Люмбаго – острая, пронзительная и глубинная боль в пояснице, метко прозванная в народе прострелом. Это не самостоятельная патология, а симптом, указывающий на наличие другого заболевания, чаще всего остеохондроза . Что вызывает приступы люмбаго, как они протекают, и как себя вести, чтобы это малоприятное состояние не было вашим частым гостем?
Как проявляется люмбаго?
Характерные признаки люмбаго – скованность, ограничение подвижности в пояснично-крестцовом отделе и сильное напряжение длинных спинных мышц. В покое, в лежачем положении состояние и самочувствие больного облегчается. Частое повторение приступов говорит о переходе люмбаго и вызывающего данный симптом заболевания в хроническую стадию.
Причины люмбаго:
- остеохондроз пояснично-крестцового отдела позвоночника – самая распространённая, основная причина боли в пояснице;
- воспалительные заболевания позвоночника и прилегающих к нему тканей при менингите спинного мозга, менингорадикулите, эпидурите
- опухоли: нейринома, саркоматоз;
- травмы, воспалительные процессы и кровоизлияния в спинных мышцах.
Для точной диагностики необходима оценка всего комплекса симптомов, наблюдающихся совместно с поясничной болью, а также рентген, МРТ, спинномозговая пункция и другие обследования. Однако у 30 % людей, страдающих люмбаго, причина его так и не проясняется.
Люмбаго при остеохондрозе
Наиболее часто встречающаяся связь люмбаго с поясничным остеопорозом объясняется следующими механизмами возникновения боли. В связи разрушительными процессами в позвоночнике его межпозвонковые диски (своего рода это суставы между позвонками) утрачивают прочность. Их желеобразное ядро, распадаясь, выходит за предназначенные ему пределы и давит на коллагеновые волокна фиброзного кольца, в которых оно расположено, а также на соседствующие с ним связки. Как само кольцо, так и прилегающие к нему ткани богаты нервными рецепторами, передающими соответствующие сигналы в мозг. В ответ мозг посылает импульсы, вызывающие тонус спинных мышц. Вот откуда берутся боль и мышечная напряжённость при люмбаго.
Что делать: снимать боль или восстанавливать суставы?
Дегенеративно-дистрофические процессы в позвоночнике – проявление остеоартроза, системного разрушительного процесса в костных и хрящевых тканях, к лечению которого надо подходить комплексно.
Для снятия острой боли при приступе люмбаго обычно назначаются нестероидные противовоспалительные средства – диклофенак, ибупрофен, кетопрофен, ксефокам и другие. Но стоит знать, что их побочные эффекты наносят огромный ущерб пищеварительной и сердечно-сосудистой системам, печени , почкам и другим органам. Длительный приём их недопустим. К тому же они не нацелены на лечение костно-суставных нарушений, а лишь снимают боль в пояснице.
Чтобы приостановить и по возможности обратить вспять разрушительные процессы в позвоночнике, необходимо наладить гормональный баланс. Ведь причина печальных возрастных изменений в костях и суставах кроется в снижении уровня половых гормонов, в первую очередь – андрогенов, известных своим мощным анаболическим действием.
Из-за недостатка гормонов снижается производство молодых клеток кости и хряща. Безопасным природным корректором гормонального фона является трутневый гомогенат – источник прогормонов насекомых. Адсорбирование позволило сделать его уникальным компонентом под названием HDBA органик комплекс, вошедшим в препараты для костно-суставной системы.
Для регенерации хряща также важны вырабатываемые печенью вещества – факторы восстановления хрящевых клеток. Усилить синтез этих факторов помогают тараксацин и тараксацерин, которыми очень богат корень одуванчика, благодаря чему это растение является эффективным хондропротектором.
Поддержание здоровья костной и хрящевой ткани с помощью натуральных препаратов – самый надёжный и безопасный способ избавления от люмбаго. Будьте здоровы!

Общая характеристика, признаки и причины люмбаго
Дискогенная люмбалгия или просто люмбаго – это клиническое состояние позвонков и межпозвоночных дисков, характеризующихся острым поясничным прострелом. По мнению большинства медицинских экспертов, прострел в пояснице – это результат мышечного перенапряжения поясничного пояса, образования грыжи в межпозвоночном теле, результат механического воздействия на позвоночник, либо врождённое патологическое отклонение. Наиболее вероятно стреляющая боль в пояснице настигает человека во время наклонов тела или при поднятии тяжести.
Проверить состояние своего поясничного отдела можно следующим образом. Следует, в положении стоя, наклонить прямую спину под углом 45º. После задержки такой позы на 10–15 минут необходимо плавно выпрямиться. Если прострелило поясницу, то однозначно, что у человека присутствует синдром люмбаго. В случае дискомфортного ощущения при выпрямлении спины – человек является потенциальным пациентом неврологической клиники.
Как правило, аномально неустойчивая поясница реагирует резким смещением межпозвоночного диска во время физической активности. Причинно-следственной связью проявления боли в пояснице: болевой механизм при простреле всегда одинаков вне зависимости от причины возникновения. Прострелы в пояснице – это результат болевого воздействия на нервные окончания внутри фиброзного кольца, окружающих связок и/или прочих позвонковых тел. Причины и лечение прострела поясницы обусловлены видом болевого воздействия:
- При повреждении межпозвоночного диска прострел в пояснице объясняется надрывом фиброзного кольца, выходом пульпозного содержимого наружу или компрессионным давлением на периферийные позвонковые участки.
- Прострел в спине может обеспечивать смещение позвонков, как результат долговременно текущего хронического остеохондроза пояснично-крестцового отдела.
- Частый прострел поясницы как результат врожденного нарушения позвонков опорно-двигательной позвоночной системы, встречается у 10–15% всего населения земного шара. Признакам и лечению люмбаго при наследственной форме посвящен целый раздел в детской невралгии.
- Среди прочих причинно-следственных факторов, боли в пояснице при люмбаго (болезнь), могут возникать при сильном разрастании опухолевидных новообразований на теле позвоночника в результате сосудистой опухоли, метастазировании, ревматических поражений или инфекционного воспаления костно-суставных структур позвоночника.
Как определить симптомы дискогенной люмбалгии
Обычно впервые человек замечает, что в пояснице стрельнуло, в среднем или старшем возрасте, когда преодолен 35–55-летний жизненный рубеж. Симптомы люмбаго наиболее часто возникают у людей с активной жизненной позицией, например, профессиональных спортсменов. Среди прочих факторов – стреляет поясницу при тяжелых условиях труда, связанных с чрезмерным перегрузом и/или перенапряжением костно-мышечного поясничного корсета, при частом переохлаждении или перегреве организма.
Основной симптом острого воспаления – это боль в поясничном поясе. Человек ощущает интенсивную простреливающую, пульсирующую или рвущую острую боль в пояснице справа или слева. Стреляет в пояснице, как правило, не более 10–15 минут, после чего наступает внезапное амплитудное затихание, грозящее повторным обострением в любое время. Интенсивность и продолжительность болевой симптоматики не зависит от возраста и пола человека. Вынужденная поза во время приступа, может застать врасплох как мужчин, так и женщин, сделать их совершенно беспомощными. Следующий болевой признак – это рефлекторный мышечный спазм, который иррадиирует в ягодицы и внутреннее бедро. Нередко стреляющие боли пронизывают поясницу в состоянии полного покоя, например, во время сна. Человек начинает принимать удобную для себя позу, максимально останавливающую острое симптоматическое течение болезни – под живот или на живот ложится подушка, или колени подтягиваются к груди. Эффективно лечить прострел в спине можно лишь специальными фармацевтическими средствами, то есть медикаментами.
Как лечить люмбаго в домашних условиях и медикаментозно
Комплексная терапия подразумевает медикаментозное лечение спазмолитическими, болеутоляющими и обезболивающими препаратами, а также функциональными методами – физиотерапией, лечебными гимнастическими упражнениями, массажем. Прежде всего, речь идёт об оказании первой медицинской помощи при неврологическом осложнении:
- Если человека застигло люмбаго стоя, то единственное лекарство для него, это покой.
- Как только человек почувствует некоторое облегчение, необходимо его уложить на жёсткую горизонтальную поверхность. Ортопедический матрас, в данном случае, не эффективен.
- По возможности больному нужно приподнять ноги, согнутые в коленях. Такая поза снизит напряжение на костно-мышечную поясничную зону.
- Не следует делать ни какие уколы и проводить лечение в домашних условиях введением инъекций, если нет специальных навыков или медицинского образования. Возможно применение специальных кремов, бальзамов, мазей или гелей. Также можно дать анальгезирующие таблетки.
- Оставить человека в покое и дожидаться медицинскую бригаду скорой помощи.
Лечащий консультант определит, почему и как простреливает поясница, и окажет соответствующую медицинскую помощь. После снятия острого приступа люмбаго, пациенту будет рекомендовано посещение врача невропатолога по месту жительства.
Восстановление утраченных функций
После соответствующего комплексного терапевтического воздействия на невралгию пояснично-крестцового отдела, необходимо специальное лечение люмбаго народными средствами в домашних условиях. Для осуществления этой задачи есть множество эффективных лечебно-профилактических средств народной медицины:
- Домашняя мазь от люмбалгии. В равных частях берутся перетертые листья мяты, корень одуванчика и березовых почек. К 50 грамм хорошо перемешенного сухого сырья добавляется столовая ложка натурального мёда и ½ ст. л. растительного масла или свиного жира. Такую смесь можно хранить в холодильнике до 1 года. При необходимости лекарственный состав наносится на больную поясницу и растирается в течение 5 минут. Лечебную процедуру следует повторять 3 раза в день.
- Очень действенный, с лечебной точки зрения, лекарственный бальзам, который окажет противовоспалительное действие. Корневище лопуха, алтея и тысячелистника, смешивается с лавандовым маслом, в пропорциональном соотношении 1:1:2. Состав наносится на пораженный участок и втирается легкими движениями.
- Поясница смазывается 5 грамм скипидара и сверху укладывается шар теста из ржаной низкосортной муки. Утепляется пораженное место целлофаном и шерстяной тканью. Рекомендуется выполнять такую процедуру 2–3 раза в день. Во избежание сильного жжения срок выполнения домашнего лечения не более 30–40 минут.
- Спиртовая настойка на мухоморе – это не менее действенный способ профилактического лечения дискогенной люмбалгии. На 500 мл разбавленного спирта или водки, необходимо 200–250 грамм лесного продукта. Однако такой состав нужно приготовить заблаговременно, чтобы в течение 2–3 недель он отстоялся и набрал целительных свойств. Применяется спиртовая настойка как компресс на поясницу.

Обязательным условием реабилитационного лечения после перенесенной дискогенной люмбалгии является ношение корригирующего корсета, срок ношения которого определяет лечащий врач. В дальнейшем для постоянной стимуляции кровотока, больному люмбаго, следует носить специальный пояс с собачьей шерсти.
Проводя лечение в домашних условиях, не следует забывать, что профилактическая гимнастика при люмбаго – это обязательное условие успешного выздоровления. Комплекс специальной восстановительной и реабилитационной лечебной физкультуры при люмбалгии можно узнать у лечащего врача.
Внимание! При острой форме дискогенной люмбалгии любые физические нагрузки и активные движения категорически противопоказаны.
Профилактика люмбаго
Ни у кого не вызывает сомнений, что за болезнью нужно следить. Лечебная профилактика – это основной способ воздействия на возможное обострение люмбаго. Любые физические нагрузки не должны быть запредельно трудными и сложными. Равномерное распределение всех сегментов опорно-двигательной системы при физической активности, значительно уменьшает риск возможного обострения, а комфортный температурный режим организма позволит снизить риск переохлаждения или перегрева. Среди основных мер лечебной профилактики люмбаго можно выделить следующие моменты:
- Обязательное ношение согревающего пояса.
- Ежедневное выполнение гимнастических упражнений и лечебного массажа.
- Во избежание неврологического обострения, следует следить за своим питанием и полностью отказаться от вредных привычек.
- Пациентам с дискогенной люмбалгией рекомендовано санаторно-курортное лечение, с обязательным прохождением грязелечения и соляных ванн.
- Ежегодный профилактический осмотр у невропатолога.
Страницы
- Главная
- Файлы
- О сайте
- Программа Bionom
- Специалисты
- Календарь обострений болезней
- Экадаши
- Отзывы
Adsense
воскресенье, 5 сентября 2010 г.
Представляю вашему вниманию весьма актуальную статью об остеохондрозе поясничного и крестцового отделов позвоночника. По старой доброй традиции я постараюсь собрать тут лучшие сведения о вышеназванной проблеме. Вы узнаете о том, как самостоятельно лечить боли в пояснице, как устранить тянущие боли в ногах, как научиться жить с грыжей межпозвонковых дисков и многое другое. В качестве инструмента вам понадобится только ваше тело и немножко мозгов.
Эту статью я пишу специально для разумных и трезвомыслящих пациентов, которые не хотят полностью доверять свою жизнь и судьбу белым халатам. Для того, чтобы вы смогли вылечить свои недуги вам придется изучить немного теории, поэтому наберитесь терпения и сконцентрируйте свое внимание. Если же вы специалист, думаю, вам также будет полезно узнать некоторые интересные моменты.
Поясничный отдел позвоночника и крестец являются очень важными структурами организма, от целостности этих структур зависит вся биомеханика человека. Очень часто из-за проблем в поясничном отделе или в крестцово-подвздошном суставе происходит нарушение геометрии всего позвоночника и патологические изменения биомеханики. Также, из-за повышенной нагрузки в поясничном отделе часто возникают грыжи, которые являются очень серьезной проблемой.
Многие из вас относятся к болям в спине и позвоночнике как к назойливой мухе, которая мешает комфортно жить. Вас беспокоит только лишь факт наличия боли. И все. А что, если у человека, например, появится импотенция или он начнет слепнуть? Вот тогда он засуетится. Ибо человек начинает заботиться о своем здоровье только в том случае, если это бьет по его социальной значимости или способности выполнять свои низменные инстинкты. Именно поэтому я в первую очередь перечислю заболевания, которые могут у вас появиться, если вы не приведете в порядок свою поясницу и крестец.
Импотенция, фригидность, рак матки, простатит, цистит, упадок сил и энергии, геморрой, хронические воспалительные процессы урогенитальной сферы, камни в почках и в мочевом пузыре, энурез, болезни ушей и костной ткани, пиелонефрит, бесплодие, паралич ног, разрушение суставов ног (артриты), воспаление седалищного нерва (ишиас) плоскостопие, боли в пояснице (люмбаго).
Напомню, остеохондроз – это дегенеративные нарушения межпозвонковых дисков. Межпозвонковый диск - это амортизатор из хрящевой ткани в форме цилиндра, внутри которого находится студенистое пульпозное ядро. Почти между всеми позвонками находится такой диск-амортизатор. Развитие поясничного остеохондроза может быть вызвано рядом причин, среди которых можно выделить следующие:
-Малоподвижный образ жизни
-Сидячая работа или другая работа в однообразной позе
-Воспалительные процессы в близлежащих тканях и органах
-Нарушение функций печени, приводящее к сбоям в выработке коллагена
-Травмы и перегрузки позвоночника.
-Родовые травмы (часто при родах у детей происходит смещение крестцово-подвздошного сустава)
-Избыточная масса тела
Механизм развития остеохондроза вы можете увидеть на рис. 1

Сам по себе межпозвонковый диск не имеет внутри нервных окончаний, поэтому не болит. Болят спазмированные мышцы. Позвонок сам по себе окутан связками, мышцами, фасциями. Когда он смещается, происходит патологическое растяжение одних структур и сжатие других, в результате этого травмируются нервные пучки, выходящие их данного сегмента позвоночника. Кроме болевого эффекта происходит еще и нарушение иннервации внутренних органов. Но патологические процессы внутренних органов люди чаще всего не замечают. К тому же 90% людей понятия не имеет о связи болезней позвоночника и болезней внутренних органов. В таких случаях вам не поможет ни один врач и самые волшебные пилюли. Болезнь органа (ов) уйдет только в том случае, если вы приведете в порядок свою спину.
Если в результате остеохондроза позвонки соскакивают со своих привычных мест, состояние межпозвонкового диска в этом сегменте еще больше ухудшается, ведь он перестает получать нормальное питание. И с каждым днем, пока позвонки стоят не на месте он все больше разрушается. Конечной стадией развития остеохондроза является межпозвонковая грыжа (рис. 2), которая в конце концов может привести к очень плачевным результатам. Поэтому если у вас боли в спине, не теряйте время, решайте проблему сразу. Лучше всего пойти к массажисту, остеопату, висцеральному терапевту. Если такой возможности нет, читайте дальше, я расскажу, как можно самому привести в порядок поясницу.
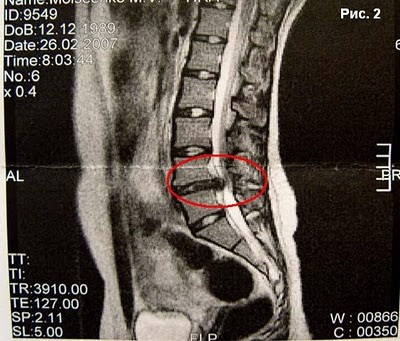
На рис. 2 вы можете посмотреть как выглядит грыжа на МРТ (МагнитоРезонансная Томография) снимке. На этом снимке грыжа межпозвонкового диска L4 – L5 пролабирует сзади на 10мм. Индекс канала на уровне L4 – 0.58. В данном случае L4 – это четвертый поясничный позвонок. Как видите, грыжа сдавливает спинномозговой канал и это очень опасно. Операционно лечить грыжу имеет смысл только в крайне тяжелых случаях. Как правило, такое лечение в будущем вызывает массу осложнений. Удаление грыжи скальпелем не устраняет причин ее возникновения.
Причины воспаления седалищного нерва могут быть следующими:
-Воспаление мочевого пузыря (цистит) и болезни почек
-Остеохондроз или грыжа
-Синдром грушевидной мышцы как следствие остеохондроза или грыжи
-Синдром грушевидной мышцы в результате ее спазма (например, после тренировки)
-Сахарный диабет (Из-за образование кристаллов сахара в тканях)
-Воспалительные процессы в области малого таза (гинекология или урология)
-Травма
Больше всего нас интересует синдром грушевидной мышцы, как одна из самых частых причин воспаления седалищного нерва. Механизм этого синдрома вы можете изучить по рис. 3. Эта теория нам понадобиться в практике, о которой будет написано ниже.
На этом пока с теорией закончим. Рассмотрим с вами практическую часть. Нижеописанные рекомендации могут использоваться как самодостаточный метод лечения. Но лучше если вы будете их сочетать с профессиональным массажем.
Основные методы самостоятельной работы это самомассаж и йога. Для успешной работы вы должны знать некоторые постулаты:
1. Прежде чем ставить на место позвонки, нужно расслабить близлежащие спазмированные мышцы. Делать это можно с помощью самомассажа.
2. Массаж (в том числе и самомассаж) способствует интенсификации обменных процессов в конкретной локальной зоне, а значит ускоряет регенеративные механизмы.
3. Противовоспалительные мази нет смысла втирать в поясницу, потому что мазь все равно не достанет до межпозвонкового диска. Он находится почти на середине туловища. Есть смысл лишь втирать согревающие мази для устранения мышечных спазмов.
4. Старайтесь избегать медикаментозного обезболивания, вы тем самым отключаете защитные механизмы и можете серьезно повредить некоторые ткани.
5. Занимаясь йогой и вправлением позвонков, будьте крайне осторожны. Старайтесь все делать аккуратно. С пониманием процесса. Если понимания нет, перечитайте еще раз статьи на эту тему.
6. Процесс вправления позвонков лучше производить на выдохе.
7. Есть случаи, когда вправить самостоятельно позвонок невозможно.
8. Если у вас грыжа или сложный сколиоз, постарайтесь избегать техник со скручиванием позвоночника. При грыже лучше использовать только вытягивающие позвоночник упражнения.
9. Мышцы расслабляются при чрезмерном их растяжении. Этот процесс называется постизометрической релаксацией (ПИР). Это явление можно активно использовать на практике.
Очень часто вместе с остеохондрозом возникает нестабильность сегмента. Это связано с дегенеративными изменениями дисков. Как правило, выражается это постоянным хрустом в позвоночнике. При таком развитии событий вам нужно научиться ставить позвонки на место самостоятельно. А заодно укрепить мышечный корсет спины и живота. Особенно важно ставить на место позвонки перед сном. Потому что именно во сне происходит наиболее интенсивная регенерация тканей. А как ваши диски восстановятся, если у вас слетели позвонки?
1. Ставим на место позвонки при остеохондрозе.
Проводим самомассаж поясничного и нижнегрудного отдела. Особенно зоны на 5 см влево и на 5 см вправо от позвоночника (паравертебральная зона). Эту процедуру можно делать ребром ладоней (со стороны указательного пальца).
Наиболее простая техника для вправления позвонков Th8-Th12 (грудные позвонки) и L1-L4 (поясничные позвонки) это скручивание. Можно использовать обычное скручивание стоя. Ноги на ширине плеч, руки на уровне груди, делаете сначала “пристрелочное” легкое и аккуратное скручивание влево, вправо. Если нет сильных болей, то делаем более резкие и амплитудные скручивания до появления характерного щелчка.
Также очень мощной техникой вправления позвонков L1-L5 является йоговская асана Паривритта паршваконасана (см рис. 5) а также ее модификации. Если для вас она сложна, вы можете ее упростить. Например, не обязательно вытягивать руку по диагонали. Руки можно сложить вместе перед грудью. Эта асана регулируемая, вы можете усилить или уменьшить силу скручивания.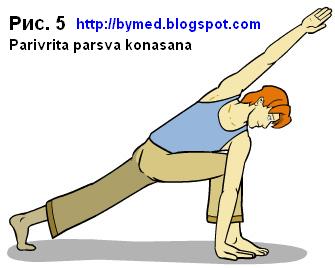
2. Устраняем последствия сглаженного лордоза поясничного отдела. Вправляем позвонки.
Что такое “сглаженный лордоз”? Сам по себе лордоз поясничного отдела – это нормальный физиологический прогиб поясницы выпуклостью в сторону живота. Т.е. в норме, если вы ляжете на ровный пол, и у вас образуется примерно 3 см пространства между полом и поясницей. Патология это либо гиперлордоз (чрезмерный изгиб) или сглаженный лордоз. Бывают даже случаи кифоза вместо лордоза. Диагноз “сглаженный лордоз” чаще ставится вместе с диагнозом “сколиоз”.
Йоговская поза Супта Вирасана (рис. 6) помогает в случае, если у вас сглаженный лордоз. Она вытягивает позвонки в сторону живота, а следовательно ставит на место позвонки, которые выступают назад. Также полезна поза собаки лицом вверх и поза лодки лицом вниз.
3. Устраняем синдром грушевидной мышцы (воспаление седалищного нерва)
В данном случае наиболее эффективным является техника растяжения грушевидной мышцы. Как я писал выше, спазмированная мышца расслабляется при перерастяжении. На рисунках 7 и 8 представлены простые техники расслабления грушевидной мышцы.
4. Самостоятельная работа с межпозвонковой грыжей.
Межпозвонковая грыжа любит растяжение позвоночника и очень не любит вертикальных нагрузок. Главные стратегии лечения грыжи это:
1. Восстановление нормальной работы внутренних органов.
2. Укрепление мышечного корсета поясницы и живота
3. Вытягивание позвоночника с помощью специальных упражнений с последующим нахождением некоторое время в горизонтальном положении (отсутствие вертикальной нагрузки). Кстати, висеть на турнике не имеет смысла. Потому что ваши позвонки крепко держат напряженные мышцы. Более эффективны для этого брусья.
4. Создание условий для интенсификации обменных процессов в том месте позвоночника, где у вас грыжа.
Ввиду того, что статья получилась большой, я не буду размещать асаны для растяжения позвоночника. Для вас это будет домашним заданием. На самом деле в этом нет ничего сложного. Вы сами можете понять, как надо растягивать позвоночник. Некоторые из таких упражнений вы наверняка делали в детском садике или в школе на физкультуре.
Очень мощной и эффективной техникой для лечения грыжи является техника динамических прогибов. Для этого вам нужно встать на четвереньки и делать большое количество прогибов спины. Сначала спина изгибается вверх как у кошки, а потом плавно в противоположную сторону - вниз. И так повторяете около 100 раз за подход. Это создает условия для интенсификации обменных процессов. Вы создаете нечто наподобие насоса, который закачивает в поврежденный диск питательные вещества и в тоже время втягивает грыжу.
Схему укрепления мышечного корсета вы можете найти в статье о сколиозе.
Практически при всех недугах поясницы очень полезна поза эмбриона или поза зародыша. Выполняется она очень просто. Ложитесь на спину сгибаете обе ноги в коленях и прижимаете их руками к груди. Так лежите несколько минут. Это упражнение хорошо снимает напряжение с поясницы.

Обострение поясничного остеохондроза – это появление неприятной тяжести, боли, скованности движений, которые нарушают привычный ритм жизни, заставляют ограничивать подвижность. В большинстве случаев работающему пациенту при обострении остеохондроза поясничного отдела предоставляется лист временной нетрудоспособности. На 5-7 дней назначается постельный режим. Поэтому, если вы трудоустроены, то стоит обратиться в городскую поликлинику и записаться на прием к терапевту. Он выдаст больничный лист, назначит первичное лечение, проведет диагностическое обследование. По мере необходимости будет назначена консультация невропатолога.
Если вы не работаете, то все равно проводить лечение при появлении симптомов обострения поясничного остеохондроза рекомендуется под наблюдением опытного врача. Вы не сможете самостоятельно, без специальных методов диагностики исключить вероятность выпадения межпозвоночной грыжи. А при ней требуется несколько иное лечение. Поэтому сначала стоит посетить врача, а затем проводить уже лечение хоть самостоятельно в домашних условиях, хоть посещать те процедуры, которые будут рекомендованы доктором.
Обострение остеохондроза поясничного отдела позвоночника может возникать внезапно, его могут спровоцировать разные патогенные факторы. Чаще всего это неадекватные физические нагрузки или длительное положение тела в определённой позе. Важно при проведении дифференциальной диагностики исключать вероятность смещения тела позвонка, растяжение связочного аппарата, разрыв фиброзного кольца межпозвоночного диска с образованием экструзии или грыжи. Все эти патологии по клиническим проявлениям похожи на обострение остеохондроза, но требуют более внимательного подхода к проведению комплексной терапии. Все они опасны в первую очередь тем, что может произойти тонизирование спинномозгового канала с компрессией дуральных оболочек спинного мозга. При этом состояние пациента может постепенно ухудшаться. Возникают судороги, онемение в верхних или нижних конечностях, наблюдается слабость, сонливость и т.д. Поставить точный диагноз сможет только опытный врач невролог.
Причины обострения остеохондроза поясничного отдела
Существуют разнообразные причины обострения остеохондроза поясничного отдела, но прежде чем их разбирать, поговорим о том, что это такое. Сам по себе остеохондроз – это дегенеративное дистрофическое заболевание, которое протекает в хронической рецидивирующей (постоянно развивающейся) форме. Оно поражает хрящевые ткани межпозвоночных дисков. Каждый диск состоит из плотной оболочки в виде фиброзного кольца, и находящегося внутри неё пульпозного ядра (это студенистое тело, которое поддерживает форму и высоту диска, обеспечивает равномерное распределение амортизационной нагрузки при движениях).
Межпозвоночный диск не обладает собственной кровеносной сетью и получает жидкость и питание с помощью диффузного обмена с расположенными рядом мышцами. Если на мышцы не оказывается регулярных полноценных физических нагрузок, то они прекращают выделять жидкость и фиброзное кольцо обезвоживается. На его поверхности появляется сеточка мелких трещин, которые заполняются отложениями солей кальция. Это препятствует полноценному диффузному питанию в будущем, поэтому без комплексного адекватного лечения остеохондроз постоянно прогрессирует.
Обострение остеохондроза – это воспалительная реакция в ответ на ухудшение состояния межпозвоночного диска, пораженного дистрофическими дегенеративными изменениями. При этом происходит следующее:
- при повышенной физической нагрузке или под влиянием стрессовых факторов (переохлаждение тела, длительное статическое напряжение, эмоциональное потрясение, перегревание и т.д.) происходит нарушение микроциркуляции крови и лимфатической жидкости в очаге поражения;
- фиброзное кольцо быстро утрачивает жидкость и происходит снижение высоты межпозвоночного диска;
- он начинает оказывать давление на окружающие мягкие ткани;
- организм запускает ответную воспалительную реакцию, которая призвана восстановить микроциркуляцию крови и лимфатической жидкости;
- окружающие мышечные ткани напрягаются с целью компенсации усилий повреждённого межпозвоночного диска.
При этом у пациента возникает ощущение скованности, сильный болевой синдром. В ряде случаев появляются неврологические клинические признаки.
Основные причины возникновения обострения поясничного остеохондроза:
- подъем тяжести (может также спровоцировать разрыв межпозвоночного диска или смещение тела позвонка в виде ретролистеза или антелистеза);
- падение с высоты или прыжок с неудачным приземлением (происходит резкая компрессия поврежденного межпозвоночного диска, который уже не справляется с оказываемой на него амортизационной нагрузкой;
- длительное нахождение в статичной позе (лежание на одном боку, сидячая работа, длительный перелёт в неудобном кресле;
- ДТП с экстренным торможением;
- переохлаждение или воздействие высокой температуры окружающего воздуха;
- стресс или эмоциональное перенапряжение;
- острая вирусная респираторная инфекция;
- ушиб спины в области поясницы.
На самом деле причин может быть гораздо больше. Часто обострение поясничного остеохондроза возникает при выполнении непривычной работы, напрмиер, при копании огорода или покраске стен. Это связано с тем, что мышечный каркас спины не тренирован и не готов компенсировать оказываемую на него механическую и физическую нагрузку. Поэтому большая часть её приходится на позвоночный столб. Если есть поврежденные участки межпозвоночных дисков, то высока вероятность развития обострения остеохондроза.
Сколько длится обострение поясничного остеохондроза
Ответ на вопрос о том, сколько длится обострение поясничного остеохондроза, зависит от общего состояния пациента и степени поражения межпозвоночных дисков. На первой стадии остеохондроза, когда дегенеративные дистрофические изменения минимальные, обострение проходит в течение 5-7 дней. В ряде случаев острые клинические проявления удается купировать после 1-2 процедур тракционного вытяжения позвоночного столба.
При второй стадии, когда наблюдается протрузия (снижение высоты) межпозвоночного диска, обострение может длиться до 10 – 14 дней. Но опять же при адекватно разработанном комплексном курсе лечения все острые симптомы могут пройти за 4 – 5 дней, в дальнейшем лечение уже направлено на предотвращение рецидива патологии.
Третья стадия остеохондроза – это экструзия или грыжа. При том состоянии обострение может продолжаться дольше 14 дней. При грыже больших размеров обострение может быть связано с компрессией корешкового нерва или спинномозгового канала. В этом случае требуется применение экстренных мер помощи. В официальной медицине при подобном состоянии пациенту рекомендуется хирургическая операция по удалению поврежденного диска.
Почему отказывают ноги при обострении поясничного остеохондроза
Единственная причина того, почему отказывают ноги при обострении поясничного остеохондроза – нарушение иннервации. Происходит это при компрессии корешкового нерва – в этом случае слабость и онемение определяются в одной из ног на стороне поражения. Если обе ноги отказывают, в них чувствуется мышечная слабость и онемение, то вероятнее всего происходит сдавливание спинного мозга при стенозе спинномозгового канала. Это может быть клиническим симптомом межпозвоночной грыжи, образовавшейся в полости спинномозгового канала.
Онемение ног может возникать при смещении тела позвонка или межпозвоночной диска. Если при обострении остеохондроза появился подобный симптом, следует незамедлительно обратиться за медицинской помощью. Это может быть предвестником последующей парализации нижних конечностей.
Исключение составляют ситуации, когда пациенту назначены инъекции миорелаксантов. Эти фармаколочгеиские препараты действуют расслабляюще все виды мышц. В том числе они вызывают ощущение слабости в ногах. Пациенту кажется, что у него отказывают ноги. На самом деле это следствие или побочный эффект использования миорелаксантов.
Симптомы обострения поясничного остеохондроза
Существуют определённые клинические симптомы обострения поясничного остеохондроза, которые отсутствуют в стадии ремиссии. Стоит обращать внимание на следующие симптомы обострения остеохондроза поясничного отдела:
- резкая боль в области поясницы, которая может отдавать в область крестца, паха, ягодиц или бедро;
- ограничение подвижности (невозможно наклониться вперед себя или выпрямиться, совершать повороты туловища и т.д.);
- присутствует скованность, связанная с резким длительным напряжением мышц в поясничной зоне;
- пальпация остистых отростков болезненная;
- невозможно длительное время находится в определённой позе.
Могут появляться неврологические признаки в том случае, если происходит защемление корешковых нервов. Они выражаются в онемении отдельных участков тела и нижних конечностей, парестезиях, иррадиации болевого синдрома вплоть до пятки, мышечной слабости и т.д. В тяжелых случаях может нарушаться работа кишечника мочевого пузыря и т.д.
Что делать, если не проходит обострение
Первое, что делать при обострении поясничного остеохондроза – обращаться к врачу, который проведет качественную дифференциальную диагностику. Далеко не всегда боль в области поясницы – это обострение остеохондроза. В ряде случаев боль может быть отраженной. Напрмиер, у женщин часто такой симптом возникает при воспалении придатков, внематочной беременности и т.д. У мужчин под видом обострения остеохондроза может протекать мочекаменная болезнь или развиваться аденома предстательной железы. Поэтому не стоит искать советов о том, что делать при обострении остеохондроза поясничного отдела, лучше обратится за медицинской помощью.
Особенно если не проходит обострение поясничного остеохондроза, а симптомы только усугубляются. Это может говорить о том, что лечение назначено неверно или о том, что неправильно поставлен диагноз.
Чем лечить поясничный остеохондроз в период обострения
Прежде чем лечить поясничный остеохондроз в период обострения, постарайтесь пройти хотя бы некоторые обследования. Рентгенографический снимок, КТ или МРТ обследование позволят исключить риск развития грыжи и протрузии. Если же будет диагностирован остеохондроз, то лечить можно с помощью методов мануальной терапии. Если нет такой возможности, то с помощью лекарственных препаратов можно только купировать симптомы патологии. Добиться восстановления поврежденного межпозвоночного диска с помощью фармакологических препаратов нельзя.
При обострении остеохондроза поясничного отдела в лечении используются следующие лекарства:
Существуют и более эффективные и безопасные методики терапии данного заболевания. О них поговорим далее в статье.
Лечение обострения хронического остеохондроза поясничного отдела
При обострении поясничного остеохондроза лечение лучше всего начинать с проведения нескольких процедур тракционного вытяжения позвоночного столба. В ходе этого происходит устранение компрессии с корешковых нервов, восстанавливается нормальная высота межпозвоночных промежутков, купируется напряжение мышечного каркаса спины.
Далее лечение обострения остеохондроза поясничного отдела должно быть направлено на восстановление поврежденных тканей. Для этих целей можно использовать:
- остеопатию – позволяет эффективно и безопасно восстановить нарушенную микроциркуляцию крови и лимфатической жидкости в очаге патологических изменений;
- массаж – для расслабления мышц, повышения эластичности и проницаемости всех мягких тканей;
- кинезиотерапию и лечебную гимнастику – для повышения тонуса мышечной ткани и запуска процесса диффузного питания;
- лазерное воздействие с целью стимулирования процесса восстановления поврежденного межпозвоночного диска;
- рефлексотерапию – для воздействия на биологически активные точки, за счет чего запускается процесс регенерации с задействованием скрытых резервов организма человека.
Также показана физиотерапия – она в лечении поясничного остеохондроза в стадии обострения позволяет улучшить состояние пациента, ускорить выздоровление.
Проводите лечение обострения хронического остеохондроза поясничного отдела только под контролем со стороны опытного врача. Обратитесь на прием к неврологу или вертебрологу. Эти доктора смогут оказать квалифицированную помощь и исключить риск образования межпозвоночной грыжи.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


