Остеохондроз понос и температура

Остеохондроз и кишечник – как влияет это коварное заболевание на пищеварительный тракт и может ли оно становится причиной развития соматических патологий, таких как колит, болезнь Крона, синдром раздраженного кишечника и т.д. Поговорим об этом в предлагаемой вашему вниманию статье.
Тесным образом между собой связаны поясничный остеохондроз и кишечник, поскольку в этом отделе позвоночника выходят корешковые нервы, отвечающие за иннервацию данного отдела пищеварительного тракта. За функционирование тонкого и толстого кишечника отвечают последний грудной (Т12) и первые два поясничных (L1-L2) корешковых нервов. Но это не означает, что только при поражении данных межпозвоночных дисков может наблюдаться нарушение работы кишечника.
Дело в том, что все корешковые нервы образуют пояснично-крестцовое нервное сплетение. Из его толщи выходят ветви, которые иннервируют слизистую, мышечную и серозную оболочки. Поэтому при развитии пояснично-крестцового остеохондроза на уровне L5-S1 могут возникать самые разнообразные нарушения работы пищеварительного тракта.
Наиболее часто при остеохондрозе поясничного отдела кишечник функционирует неправильно: происходит сбой в алгоритме перистальтики. Начинают скапливаться кишечные газы. Они расширяют внутренний просвет кишки, что в еще больше степени снижает интенсивность перистальтики. В ответ на это начинается спастическое сокращение мышечного слоя кишечника. Возникает острый болевой синдром, который провоцирует диарею. Это состояние называется синдром раздражённого кишечника. Опытные гастроэнтерологи связывают его возникновение напрямую с поражением межпозвоночных дисков в пояснично-крестцовом отделе позвоночника.
О том, какие еще нарушения в работе кишечника могут возникать при поясничном остеохондрозе и как они проявляются, можно прочитать в предлагаемом материале.
Влияет ли остеохондроз на кишечник
Для того, чтобы ответить на вопрос о том, влияет ли остеохондроз на кишечник, необходимо ознакомиться с физиологией этого отдела пищеварительного тракта. Итак, кишечник подразделяется на три условных отдела:
- тонкий – обеспечивает переработку поступивших пищевых веществ и их всасывание в кровь (здесь также вырабатываются некоторые клетки иммунной системы);
- толстый – отвечает за всасывание воды, здесь также вырабатывается витамин К, отвечающий за анаэробное дыхание полезной микрофлоры и участвующий в формировании системы свертываемости крови;
- прямая кишка – здесь происходит формирование каловых масс и их эвакуация через прямой проход.
Кишечник сформирован тремя базовыми слоями: слизистая оболочка, мышечный слой, создающий поступательные движения перистальтики и серозная оболочка, которая окружена брыжейкой.
Функционирование кишечника регулируется вегетативной нервной системой. Основное управление осуществляется через пояснично-крестцовое нервное сплетение:
- во все слои кишечника поступают нервные импульсы, которые запускают моторику и перистальтику;
- в слизистую оболочку поступает нервный импульс, запускающий процесс всасывания расщепленной на молекулы пищи;
- в толстый кишечник поступает сигнал о необходимости всасывания жидкости;
- при наполнении прямой кишки в головной мозг поступает нервный импульс, который запускает осознанную реакцию опорожнения кишечника (человек в большинстве случаев в состоянии управлять этим процессом).
Остеохондроз влияет на кишечник на той стадии развития, когда на корешковые нервы, их ответвления или нервные сплетения начинает оказываться компрессионная нагрузка.
При нормальном состоянии позвоночника межпозвоночные диски надежно защищают корешковые нервы, отходящие от спинного мозга через фораминальные отверстия в телах позвонков. Если развиваются дегенеративные дистрофические изменения в хрящевых тканях, то происходит следующее:
- хрящевая ткань фиброзного кольца межпозвоночного диска обезвоживается и начинает забирать влагу из студенистого тела пульпозного ядра;
- оно утрачивает свою массу и перестает поддерживать нормальную высоту межпозвоночного диска;
- диск выходит за пределы тел позвонков, которые он разделяет;
- начинает оказывать давление на корешковые нервы;
- запускается вторичная реакция воспаления с целью компенсировать недостаточную амортизацию;
- мышцы чрезмерно напрягаются;
- происходит сдавливание пояснично-крестцового нервного сплетения и развивается плексопатия.
Все эти патологические процессы приводят к тому, что нарушается работоспособность тонкого и толстого кишечника. Это чревато болями, вздутием, метеоризмом, нарушением всасывания питательных веществ. С течением времени может сформироваться неспецифический язвенный колит. На ранней стадии у всех пациентов с поясничным остеохондрозом случаются приступы раздраженного кишечника.
Может ли от остеохондроза болеть кишечник
Ответ на вопрос о том, может ли от остеохондроза болеть кишечник, утвердительный. Болевой синдром развивается по разным причинам:
- иррадиирущая боль, отраженная от воспаленных паравертебральных мягких тканей;
- чрезмерное напряжение мышц брюшного пресса, таким образом организм пытается снизить нагрузку на мышечный каркас спины;
- нарушение иннервации и вторичный спазм мышечной стенки кишки;
- снижение уровня перистальтики и вздутие кишечника за счет скопления кишечных газов;
- спастический или атонический запор;
- тенезмы при диарее.
Если болит кишечник при остеохондрозе, то необходимо проводить его тщательное обследование. Важно сделать ректороманоскопию – данное обследваоние позволит исключить язвенное поражение слизистой оболочки кишечника, полипы, рост злокачественных опухолей. Иногда болевые ощущения в кишечнике связаны с паразитами. Все эти патологии следует исключать, поскольку при них лечение остеохондроза не поможет избавиться от неприятных ощущений.
Расстройство кишечника при остеохондрозе
Остеохондроз на кишечник влияет следующим образом: возникают вздутие и метеоризм на фоне нарушения процесса иннервации. Продвижение пищевого комка происходит благодаря определённой моторике. Это перистальтика кишечника благодаря сокращениям его мышечной стенки. С помощью перистальтики кишечник перемещает пищевой комок по всей своей протяжённости, забирая из него питательные вещества и жидкость. После полной обработки остатки пищевого комка (балластные вещества) попадают в просвет толстой кишки. Там из них забирается остаточная жидкость и начинается формирование каловых масс.
При остеохондрозе расстройство кишечника начинается с того, что нервный импульс, поступающий к мышечной стенке кишечника, расщепляется или не доходит в полной мере. В результате этого перистальтика уменьшается, сбивается и полностью останавливается. Что происходит с пищевым комком? Он начинает разлагаться в полости тонкой кишки. Выделяется большое количество сероводорода и других видов газа. Они растягивают внутреннюю полость кишечника. Это парализует мышечную стенку. Она не может сократиться даже при прохождении нервного импульса из структур головного мозга.
Все это провоцирует атонический тип запора, после которого начинается длительная диарея. Это расстройство кишечника при остеохондрозе приводит к тому, что организм не получает питательных веществ, а также подвергается систематическому поступлению в кровь отравляющих ядов и токсинов, выделяемых разлагающейся пищей.
Запор при остеохондрозе поясничного отдела позвоночника
Если понять механизм, который описан выше, то ответ на вопрос о том, могут ли быть запоры при остеохондрозе станет очевидным. Встречаются два вида запора при остеохондрозе позвоночника:
- атонический развивается при нарушении иннервации мышечной стенки кишечника;
- спастический сопровождает синдром раздраженного кишечника при поражении пояснично-крестцового нервного сплетения.
Длительный запор при остеохондрозе поясничного отдела позвоночника может свидетельствовать о грыжевом сдавливании спинного мозга или развитии стеноза спинномозгового канала. Оба патологических состояния провоцируют паралич кишечника. Если не будет оказана своевременная медицинская помощь, то пациент может погибнуть.
Если появился запор при грыже позвоночника, нужно как можно быстрее обратиться за помощью к неврологу. Этот доктор сможет поставить точный диагноз и в случае такой необходимости отправит пациента на экстренную хирургическую операцию.
Не рекомендуем затягивать лечение до такого состояния. Если у вас присутствует остеохондроз и запоры, то поверьте, самостоятельно все это не пройдет. По мере развития дегенеративных дистрофических изменений в позвоночном столбе состояние кишечника будет только ухудшаться. Ваш организм не будет получать достаточного количества нутриентов, витаминов, микроэлементов и т.д. Начнется процесс обезвоживания. Это спровоцирует вторичные соматические заболевания. Произойдет снижение иммунитета. Организм не сможет в таком состоянии эффективно восстанавливать структуру позвоночного столба. Останется надежда только на хирургическую операцию.
Как только у вас появились первые признаки неправильной работы кишечника (чередование запоров и поноса, вздутие живота, ослабленная перистальтика, метеоризм) сразу же обратитесь на прием к гастроэнтерологу. Если патологических изменений в кишечнике не выявлено, значит эти состояния провоцируются дегенеративными дистрофическими процессами в хрящевой ткани межпозвоночных дисков.
Может ли быть понос при остеохондрозе
Попробуем популярно ответить на вопрос о том, может ли быть понос при остеохондрозе, и с чем связано это патологическое состояние. Остеохондроз вызывает диарею в следующих случаях:
- нарушается иннервация слизистой оболочки, в результате чего прекращается усвоение жидкости, что провоцирует появление жидкого стула;
- нарушается иннервация мышечного слоя, в результате чего останавливается перистальтика, пища загнивает, включается защитная реакция принудительной эвакуации пищи из кишечника;
- нарушается микрофлора, развивается условно-патогенная, это провоцирует понос.
Понос при остеохондрозе поясницы обычно возникает после длительного запора. Это проявления так называемого синдрома раздраженного кишечника. Он появляется у пациентов, страдающих дегенеративными дистрофическими изменения в межпозвоночных дисках. Полная парализация кишечника возможна также при синдроме конского хвоста, плексопатии пояснично-крестцового нервного сплетения и т.д.
Если у вас появился понос от остеохондроза, немедленно обратитесь к врачу. Лечить подобные состояния противодиарейными препаратами нельзя. Они только усугубят ваше состояние, окончательно парализуют перистальтику кишечника. Аналогичным образом не рекомендует принимать слабительные средства при развитии синдрома раздраженного кишечника на фоне поясничного остеохондроза. Откажитесь также от приема спазмолитиков. Они провоцируют снижение перистальтики и могут спровоцировать паралич кишечника.
Лечение диареи и запора при остеохондрозе может осуществлять только врач невролог или вертебролог.
Имеются противопоказания, необходима консультация специалиста.

Остеохондроз позвоночника вызывает разнообразную симптоматику: боли в спине, мышечную усталость, уменьшение амплитуды движения, неврологические симптомы, связанные с защемлением нервов, признаки сосудистой недостаточности, вызванные компрессией артерий. Не исключено повышение температуры в период острого воспаления.
Температура при остеохондрозе – в целом достаточно редкий, но весьма тревожный и показательный признак заболевания. Игнорировать данный симптом – нецелесообразно и опасно. При стойком или периодическом повышении температуры при остеохондрозе шейного, грудного или крестцового отделов следует обязательно выяснить причины данного явления клиническим способом и по возможности устранить их.
В статье мы рассмотрим сопутствующие симптомы повышения температуры при дегенеративных патологиях позвоночника, изучим факторы, способствующие развитию воспаления, выясним, нужно ли устранять высокую температуру при остеохондрозе и если да, то какими методами.
- Повышение температуры при остеохондрозе
- Причины повышения температуры
- Протрузии и грыжи
- Стеноз канала спинного мозга
- Синдром позвоночной артерии
- Другие причины
- Диагностика
- Меры воздействия
Повышение температуры при остеохондрозе – общие сведения
При вялотекущем хроническом остеохондрозе, протекающем по типичному сценарию, температура чаще всего остаётся в пределах нормы. Больной страдает от болей в спине (локализация зависит от очага поражения), усталости, общего ухудшения самочувствия.
Болезнь всегда влияет на работоспособность человека и статус его защитной системы. Люди с диагностированным остеохондрозом обладают повышенной чувствительностью к инфекционным агентам и более подвержены травмам и повреждениям спины. Любые инфекции и травмы, даже незначительные, чреваты развитием воспаления и повышения температуры.
Сам остеохондроз в острой стадии тоже может вызвать временное повышение температуры – сначала в зоне поражения, а затем и общее. Высокая температура – признак стремительного развивающегося патологического процесса. Данный симптом связан с активностью иммунной системы организма. Это своего рода защитная реакция, призванная либо обезвредить чужеродных агентов, проникших во внутренние среды организма, либо ускорить метаболические реакции для быстрого вывода токсинов.
Чаще всего наблюдается температура при шейном остеохондрозе. Дегенеративные процессы в поясничной зоне тоже могут спровоцировать воспаление нервных окончаний и повышение температуры на 1-2 градуса. Иногда данный симптом длится не больше суток и исчезает сам по себе, в других случаях лихорадка приобретает стойкий и прогрессирующий характер.
Внимание! Любой вариант течения остеохондроза, связанный с внезапным повышением температуры, требует самого пристального внимания. Устранять симптом с помощью жаропонижающих средств без врачебной консультации и полноценного обследования – недопустимо и опасно. Такие препараты просто не помогут при остром остеохондрозе; более того, они могут усугубить течение болезни и спровоцировать непредсказуемые реакции.
В целом спинной мозг, который нередко страдает от компрессии при прогрессирующем остеохондрозе и его осложнениях, не связан с нейрогенной регуляцией температуры тела. За это отвечает особый центр в головном мозгу. Психогенное повышение температуры – явление нечастое и обычно связанное с нарушением деятельности ЦНС. При остеохондрозе такое возможно лишь при стойких нарушениях кровоснабжения головного мозга, вызванных сдавливанием артерий в шейном отделе.
Причины повышения температуры
Незначительный рост температуры – ещё не повод для паники, но явный сигнал организма о внутренних неполадках. Врачи-вертебрологи и ортопеды, занимающиеся дегенеративными патологиями позвоночника, считают, что при остеохондрозе любого из спинных отделов высокая температура выступает признаком не самой болезни, а сопутствующих ей осложнений и патологических последствий.
Наиболее вероятные причины повышения температуры следующие:
- Развитие протрузий и грыж межпозвоночных дисков (эти болезни – неизбежное следствие запущенного или прогрессирующего остеохондроза);
- Стеноз канала спинного мозга и корешковый синдром;
- Синдром позвоночной артерии;
- Острое воспаление мышечно-связочных структур, вызванное спазматическими явлениями и блокировками.
Каждую из причин стоит рассмотреть максимально подробно.
Протрузия – это смещение межпозвоночного диска, его выпячивание в позвоночный канал без разрыва фиброзного кольца. Повреждение упомянутой структуры свидетельствует о дальнейшей стадии разрушительных процессов – грыже межпозвоночного диска. И протрузии, и грыжи часто сопровождаются острым воспалением. Именно оно выступает прямой причиной повышения температуры.
Протрузии и грыжи диска почти всегда приводят к компрессии нервных окончаний, что приводит к возникновению корешкового синдрома и развитию воспаления. В медицине воспалением именуется комплекс патологических реакций, возникающих в результате раздражения или обширного повреждения клеточных структур.
Воспалительная реакция направлена на устранение продуктов повреждения и токсинов, сопровождающих патологические процессы. Повышение температуры – характерный признак воспаления. При остеохондрозе показатели градусника редко повышаются выше 38,5 о С, однако игнорировать стойкую субфебрильную температуру не стоит.
Запущенный остеохондроз позвоночника вызывает медленное, но неизбежное сужение (стеноз) просвета спинномозгового канала. Это связано с комплексными трансформациями дегенеративного и дистрофического характера. Нередко такие процессы выступают следствием возрастного износа хрящевых и твёрдых тканей.
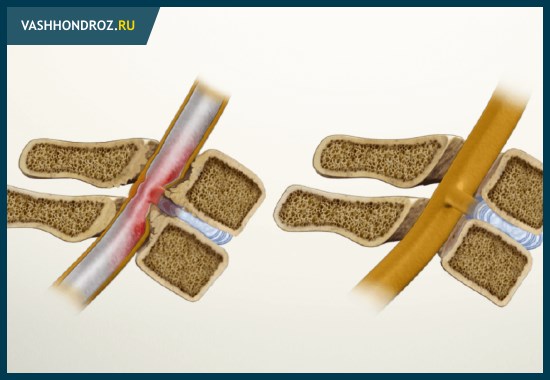
Сужение канала вызывают также микротравмы и повреждения позвоночника, связанные с профессиональной деятельностью или занятиями силовыми видами спорта. Стеноз приводит к увеличению давления на спинной мозг. Результаты такого явления весьма неприятны:
- Нарушение функций внутренних органов и иннервации конечностей;
- Болевой синдром;
- Воспалительные процессы, приводящие к повышению температуры.
Выпирание межпозвоночных дисков, появление остеофитов (костных наростов на телах позвонков), утолщение связок – все эти явления способствуют развитию неврологических и воспалительных реакций. Запущенные клинические ситуации довольно часто сопровождаются субфебрильным повышением температуры и требуют профессионального медицинского воздействия.
Ситуация, при которой развивается синдром позвоночной артерии, характерна для шейного остеохондроза. Синдром развивается по аналогии с компрессией спинного мозга и нервных корешков: анатомический статус позвоночных структур меняется, что приводит к сдавливанию левой и/или правой позвоночной артерии. Именно эти кровеносные сосуды отвечают за кровоснабжение головного мозга.
Артерии окружены нервными тканями – их раздражение тоже чревато воспалительными реакциями. Повышение температуры обычно сопровождается выраженным отеком в очаге воспаления и интенсивными болевыми ощущениями. Почти всегда присутствуют дополнительные симптомы:
Игнорировать данные проявления – безответственно и опасно. Не исключено развитие инсульта – стойкого и обширного нарушения кровообращения мозга, вызывающее необратимый некроз его отдельных участков.
Более редкие предрасполагающие факторы, способствующие повышению температуры при остеохондрозе:
- Миофасциальный черепной синдром;
- Неврозы;
- Воспаление мышц и связок:
- Травмы спины.
Зафиксированы случаи, когда субфебрильная температура в районе 37,5 о С держалась у больных остеохондрозом неделями и месяцами. Причина – неврологические нарушения, вызванные специфической реакцией организма на заболевание. Неврозы часто сопровождаются тревожностью, раздражительностью, повышенной чувствительностью к громким звукам, бессонницей, гипергидрозом ладоней и всего тела (повышенной потливостью).
Бывают случаи мышечного воспаления (фибромиалгии), когда длительные блоки и спазмы мускулатуры приводят к её дисплазии (потере функциональных свойств и патологическому развитию). Воспаление мышц сопровождается скованностью спинного отдела и интенсивными болями.
Диагностика
Главная задача пациента и врача – выяснить глубинную причину повышенной температуры. Для этого проводится комплексное исследование организма с целью выявить очаги воспаления, инфекции или иные патологии. Важно также дифференцировать остеохондроз от других болезней с аналогичными симптомами – например, пневмонии или туберкулеза.
Назначаются следующие процедуры:
- Лабораторные анализы крови для выявления маркеров воспаления или инфекции;
- МРТ пораженного отдела позвоночника;
- Рентгенография;
- Компьютерная томография;
- Забор спинномозговой жидкостью с помощью пункции и дальнейшее исследование образца под микроскопом.
Для исключения заболеваний сердца (если есть подозрения на таковые) назначают электрокардиографию. Проводятся также двигательные тесты, индивидуальные для каждого пациента.
Меры воздействия
Наличие красноты, отёка, температуры выше 38,5 о С и прочих признаков воспаления – прямой повод назначить противовоспалительные препараты. Субфебрильную температуру сбивать препаратами нецелесообразно: для её стабилизации применяют другие меры воздействия.

Современные НПВП (Кетонал, Диклофенак, Вольтарен, Анальгин) действуют эффективно и быстро, давая минимум побочных реакций. Тем не менее, злоупотреблять такими средствами не рекомендуется, поскольку противовоспалительная терапия носит чисто симптоматических характер.
Другие лекарства, назначаемые при стойком повышении температуры:
- Анальгетики;
- Жаропонижающие;
- Хондропротекторы;
- Миорелаксанты;
- Витаминные комплексы.
Лекарства назначаются преимущественно в форме мазей, гелей и кремов для локального применения. Такие средства не воздействуют на пищеварительный тракт и почти не проникают в кровоток, обеспечивая локальный оздоровительный эффект. Реже применяют таблетированные препараты и инъекции.
После стабилизации состояния больного необходимо провести основное лечение остеохондроза. Здесь главными терапевтическими методиками выступают: физиотерапия, лечебная гимнастика, профессиональный массаж, мануальная терапия, рефлексотерапия.
Жизнь современного человека отличается сниженной физической активностью. Гиподинамия является причиной возникновения многих заболеваний опорно-двигательной системы, в частности, остеохондроза. Заболевание отличается хронической формой течения, беспокоя человека систематическими болезненными ощущениями. Многих людей интересует, бывает ли температура при остеохондрозе. Бывает. Далее будет дано подробное описание частных случаев ее появления.

Общие сведения
Остеохондроз опасен тем, что хрящевая ткань со временем заменяется костной. Уменьшается ее способность к амортизации, появляются боли. Диагноз может поставить только специалист. Заболевание вначале протекает практически бессимптомно, поэтому обращение к врачу происходит достаточно поздно.
Некоторые признаки остеохондроза попадают под описание картины других заболеваний. Поясничный остеохондроз встречается чаще остальных (до половины случаев). Шейным остеохондрозом страдает четверть обратившихся за помощью.
О чем говорит появление температуры при остеохондрозе
Чаще всего недуг проявляет себя болями в шейном, грудном или поясничном отделе, ограничением подвижности конечностей и суставов. Повышение температуры является сигналом того, что в организме появился источник инфекции и развивается воспалительный процесс.
Температура при остеохондрозе повышается незначительно, до 37 градусов. Она должна вернуться к норме через пару дней. Если этого не произошло, следует немедленно обратиться к врачу, чтобы тот выяснил причину и назначил лечение. Нередко такое проявление характерно не для остеохондроза, а для других сопутствующих заболеваний.
Несвоевременное обращение за помощью грозит дальнейшим развитием недуга и появлением дополнительных проявлений: скачков давления, ухудшения кровообращения, болей в сердце.
Вначале человек чувствует небольшое недомогание, упадок сил, слабость в конечностях. Движения головой сопровождаются болью разной интенсивности. При этом может повышаться температура. Если воспаление пошло на спад, температура может быть в пределах допустимой нормы, но поход к врачу откладывать нельзя.
Если причиной температуры является инфекция, необходимо обратиться к специалисту и взять направление на МРТ позвоночника.
Температура может повыситься, когда организм борется с инфекцией. До момента, пока температура держится в пределах 38 градусов, ее не рекомендуется сбивать самостоятельно. Прием медицинский препаратов должен быть согласован со специалистом.
Повышение температуры тела при остеохондрозе
На вопрос, может ли быть температура при остеохондрозе шейного отдела, можно ответить положительно. Остеохондроз шейной части позвоночника может сопровождаться повышением температуры чаще, чем грудной или поясничный. Температура при шейном остеохондрозе поднимается незначительно.
Синдром артерии — заболевание, при котором затрудняется кровоток к головному мозгу. По симптомам оно похоже на шейный остеохондроз, но грозит ухудшением самочувствия вплоть до потери сознания.
Если имеет место поясничный остеохондроз, человек предъявляет жалобы на боли, которые отдают в крестец. Нередки жалобы на болевые ощущения в области малого таза и нижних конечностей.
Если в хрящах поясничного отдела позвоночника наблюдаются дистрофические нарушения, даже незначительный рост температуры является поводом для проведения комплексного обследования.
Причины повышения температуры при остеохондрозе
Врачи считают, что температура может быть сигналом возникновения других недугов, не связанных с проблемами опорно-двигательной системы.
Одной из причин температуры в случае шейного остеохондроза являются дегенеративно-дистрофические процессы, которые проявляют себя в каком-либо сегменте позвоночного столба.
Стеноз мозгового канала — причина, характерная для запущенных форм остеохондроза. При этом отмечается явное сужение просвета в спинномозговом канале.
- дегенеративно-дистрофический характер течения изменений в позвоночнике;
- естественный износ его элементов;
- травмы, провоцирующие выпирание дисков и увеличение суставов.
Эти проявления характерны для поздней стадии остеохондроза шейного или поясничного отдела. В этом случае температура может подниматься регулярно.
Синдром позвоночной артерии — состояние, причиной которого является спазм или сдавление артерии. Данный диагноз имеет место при шейном остеохондрозе. Оно очень опасно, поскольку затрудняется мозговое кровообращение.
Сопутствующие симптомы, характерные для синдрома позвоночной артерии:
Могут ли при остеохондрозе различные психогенные факторы влиять на повышение температуры? Невротические расстройства могут провоцировать появление температуры. Для данного состояния характера специфическая симптоматика:
- повышенная тревожность;
- обидчивость;
- раздражение в ответ на громкие звуки;
- повышенная потливость;
- бессонница;
- нарушение сердечного ритма, тахикардия;
- чувствительность к стрессам.
Миофасциальный шейно-черепной синдром может являться причиной повышения температуры тела, если ему сопутствует воспалительный процесс.
- головные боли в области затылка;
- прострелы в лопатку и шейную зону.
В верхнешейном отделе возникают спазмы, которые становятся источником болезненных ощущений. Если к этому добавляется прогрессирующий воспалительный процесс, температура тела повышается.
Причиной постоянных головных болей может являться фибромиалгия. Снижается прочность соединительной ткани, появляется уплотнение, боли местного характера и судороги мышц. При фибромиалгии может происходить резкое ухудшение самочувствия: пациент ощущает головную боль, напряжение, псевдокардиалгию и скованность в утренние часы.
Заболевания неврологического характера, при которых повреждаются клеточные структуры, и воспаление во внутричерепных структурах могут дать температуру.
Если имеет место постоянное повышение температуры тела, стоит обратиться к врачу за уточнением диагноза. Одни и те же симптомы могут быть сигналом развития соматических заболеваний.
Как сбить температуру
Медикаменты, которые призваны снизить температуру, обладают противовоспалительным действием, а также уменьшают болевые ощущения.
К самым популярным препаратам можно отнести найз, кетонал, анальгин. Их можно употреблять в форме таблеток, гелей, мазей, свечей и даже инъекций. Следует помнить, что самостоятельное лечение может навредить здоровью, поскольку у многих препаратов есть побочные действия, о который пациент может не знать. К примеру, многие из них провоцируют обострение заболеваний желудочно-кишечного тракта.
Температуру при таком заболевании, как остеохондроз, бесполезно сбивать жаропонижающими средствами. Они помогают снять симптом, но причина недуга остается, и температура в скором времени может вновь подняться.
Лечение остеохондроза
Избавиться от остеохондроза достаточно сложно. Терапия заболевания предполагает комплексный подход: посещение занятий лечебной физкультуры, физиотерапевтические процедуры, массаж, тракцию. Некоторым пациентам рекомендованы мануальная терапия, прием медикаментов и введение инъекций. При остеохондрозе может использоваться сочетание вышеперечисленных методов с занятиями на реабилитационном оборудовании.
Такой опасный симптом, как температура во время остеохондроза, является тревожным звоночком для человека. Если она держится достаточно долго и сопровождается болями, следует отправиться к врачу. Чем раньше будет поставлен диагноз, тем выше вероятность успешного лечения.
Читайте также:


