Остеохондроз боли в спине лежа

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Боли, возникающие в покое, всегда ощущаются сильнее и приносят существенный дискомфорт. Казалось бы, в положении лежа спина должна расслабляться и отдыхать, но не все так просто. Даже ночью околопозвоночные мышцы могут находиться в напряженном состоянии. Этому способствуют распространенные факторы, с которыми, так или иначе сталкивается чуть ли не каждый человек:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Малоподвижность.
- Неправильная осанка.
- Длительные статические позы.
- Неудобная поза во время сна.
- Неподходящие параметры кровати (матраца, подушки).
Они становятся решающими моментами в развитии боли, которая, как ни странно, возникает именно в покое. Например, человек привык спать лежа на животе. Однако, такая поза не является физиологичной, поскольку она сопровождается напряжением поясничных мышц. Для позвоночника лучше подходит сон на боку.
К сожалению, кроме состояний, связанных со статодинамическими нагрузками, существуют и более серьезные причины дорсалгии. Ночная боль в спине часто возникает у пациентов, страдающих патологией позвоночника или заболеваниями внутренних органов, в частности:
- Остеохондрозом.
- Болезнью Бехтерева.
- Пиелонефритом.
- Язвой двенадцатиперстной кишки.
Другие заболевания также могут провоцировать болевые ощущения в спине, но их частота не зависит от времени суток и положения тела. Но дифференциальная диагностика не должна ограничиваться лишь представленными состояниями, поскольку различная патология часто приобретает атипичное течение.
Если спина болит по ночам, то нужно рассматривать различные причины: от мышечного перенапряжения и неудобной позы во время сна до патологии позвоночника и внутренних органов.

У каждого пациента клиническая картина имеет свои особенности. Но объединяет их одно: больно лежать или переворачиваться в постели. В это время симптоматика усиливается и не дает нормально поспать. А во время осмотра врач детализирует жалобы и определяет особенности боли:
- Ноющая, тянущая, стреляющая, жгучая.
- Слабая, интенсивная или умеренная.
- Локализуется в верхних или боли в нижних отделах спины.
- Одно-или двусторонняя.
- Кратковременная или продолжительная.
Боль может уменьшаться после перемены положения тела, самомассажа, приема некоторых препаратов (миорелаксанты, обезболивающие, седативные). Но многие, потеряв надежду на отдых, не высыпаются и чувствуют себя разбитыми по утрам. Впоследствии возникают бессонница и раздражительность, ухудшается настроение. Но зато днем боли в спине уменьшаются сами или вовсе проходят. Этому способствуют расширение двигательной активности, прием пищи или просто перенос внимания на повседневные проблемы.
Помимо дорсалгии, пациенты часто отмечают и другие симптомы, возникающие не только в ночное время. Они довольно разнообразны и соответствуют определенной патологии, что облегчает установление источника боли.
Как правило, боли в спине не являются единственной жалобой – пациенты отмечают и другие симптомы, подчас довольно характерные.

Если боли возникают в положении лежа на спине, то после исключения факторов, способствующих мышечному напряжению, следует подумать о патологических процессах в позвоночнике. И первые мысли – об остеохондрозе. Действительно, это дегенеративное заболевание является самым распространенным среди всех проблем осевого скелета.
Вертеброгенная дорсалгия при остеохондрозе связана с раздражением спинномозговых корешков, дающих начало периферическим нервам, и рефлекторным мышечным спазмом. Боли бывают различными:
- Люмбаго – в виде резкого и острого прострела.
- Люмбалгия – ноющие, глубокие и довольно продолжительные.
- Люмбоишиалгия – отдающие в нижние конечности.
В ночное время может происходить усиление люмбалгии и люмбоишиалгии, особенно когда человек переворачивается с одного бока на другой или спит на мягкой кровати. Днем же симптомы усугубляются из-за длительного сидения или при резком движении туловищем – во время поворотов или наклонов.
Помимо боли, в состав корешкового синдрома входят другие неврологические проявления, свидетельствующие о нарушении импульсации по двигательным и сенсорным волокнам:
- Онемение, покалывание, жжение.
- Снижение чувствительности.
- Изменение рефлекторных реакций.
- Снижение мышечной силы.
Как правило, затрагиваются те зоны, которые получают иннервацию от пораженного корешка, причем чаще наблюдаются изменения со стороны нижних конечностей. А вовлечение в патологический процесс вегетативных волокон сопровождается не только поверхностными нарушениями (смена дермографизма и кожной окраски, сухость), но и расстройствами функции некоторых внутренних органов: кишечника, матки или предстательной железы.
Боль в пояснице, выраженная не только днем, но и в ночное время – частый признак корешковых и миотонических нарушений при остеохондрозе.

Еще одно вертеброгенное состояние, характеризующееся ночной дорсалгией – это анкилозирующий спондилоартрит или болезнь Бехтерева. Это патология аутоиммунной природы, преимущественно поражающая суставы позвоночника и крестцово-подвздошные сочленения. Поясница болит в покое, чаще во второй половине ночи, а движения способствуют улучшению состояния. Это является первым симптомом спондилоартрита, а затем присоединяются другие проявления:
- Скованность в пояснице.
- Болезненность и напряжение мышц спины.
- Ограничение подвижности.
- Искривление позвоночника, сутулость.
- Снижение роста.
Кроме того, что болит спина в положении лежа, пациентов беспокоят общая слабость и повышенная утомляемость, могут поражаться периферические суставы, глаза (иридоциклит), крупные сосуды (аортит), сердце (перикардит, аритмии), почки (амилоидоз).

Поясница может заболеть и по причине воспалительного процесса в почках, поскольку они располагаются забрюшинно, т. е. ближе к спине. Это связано с растяжением фиброзной капсулы органа из-за отека паренхимы. Тупые ноющие боли становятся ощутимее ночью, их могут усиливать глубокое дыхание или тряская езда. Появляются и другие симптомы, позволяющие предположить воспалительную патологию почек:
- Учащение мочеиспускания, позывы.
- Изменение окраски мочи (мутная).
- Болезненность при поколачивании в поясничной области.
Кроме локальных признаков пиелонефрита, в клинической картине присутствуют расстройства общего состояния: повышается температура тела, беспокоят слабость, недомогание, головные боли. А длительный хронический процесс сопровождается снижением функциональных способностей органа, становясь причиной грозного осложнения – почечной недостаточности.
Ночные боли в спине в положении лежа вполне могут быть отражением воспалительного процесса в почках.

- Отрыжка воздухом и кислым.
- Тошнота.
- Рвота.
- Вздутие живота.
- Запоры.
После приема пищи или некоторых препаратов (антисекреторных, спазмолитиков, антацидов) болевой синдром при язве стремится к уменьшению. Но из-за несвоевременного лечения возможны осложнения в виде кровотечения, прободения (перфорации), стеноза, прорастания в соседние органы (пенетрации) или озлокачествления (малигнизации).

Окончательный ответ на вопрос о причинах дорсалгии дадут результаты дополнительной диагностики. Учитывая возможное развитие нескольких патологических состояний, требуется расширенное обследование с применением различных лабораторно-инструментальных методик:
- Рентгенографии позвоночника.
- Томографии (компьютерной и магнитно-резонансной).
- УЗИ почек.
- Гастродуоденоскопия.
- Общие анализы крови и мочи.
- Биохимия крови (ревмопробы, острофазовые показатели, креатинин, мочевина, электролиты).
- Анализы мочи по Зимницкому и Нечипоренко.
Когда болит спина лежа, не нужно ждать и надеяться на то, что симптомы пройдут самостоятельно. Напротив, они будут лишь усугубляться, а патологический процесс даст осложнения. Поэтому единственно верное решение в подобном случае – обратиться к врачу. Ведь только квалифицированный специалист может провести полноценную диагностику, а по ее результатам назначить адекватное лечение.
Больно поворачивать голову — болит шея: что делать, чем и как лечить

Боли в шейном отделе преследуют многих людей. Как правило, они возникают после одного неловкого поворота головы или после сна в неудобной позе. Реже боли при повороте могут возникнуть из-за инфекционной болезни. Порою боль бывает настолько сильной, что человек не может повертывать шею ни в одну из сторон.
- Строение
- Причины появления болей в шейном отделе
- Что делать если болит шея?
- Чем лечить шею?
- Традиционная медицина
- Народна медицина
- Заключение
Причин, провоцирующих боль много и все они разные. Поэтому прежде чем приступать к лечению нужно выяснить, что именно вызвало болевые ощущения. Естественно, правильный диагноз невозможно поставить без знаний о строении шеи.
Шея – одна из самых подвижных и гибких частей человеческого тела. Она служит мостом, соединяющим телом и голову.
Строение этого отдела довольно сложное, поскольку здесь расположено много жизненно важных для организма структур. Подвижность шеи обеспечивает позвоночник. Шейный отдел состоит из 7 позвонков. Позвоночник в шее смещен ближе к задней части. Он покрыт слоем мышц и кожей с жировой клетчаткой.

В шейном отделе размещены следующие органы:
- Нижняя часть щитовидной железы.
- Паращитовидная железа.
- Гортань.
- Трахея.
- Пищевод.
Питание этих органов обеспечивается большим числом крупных и мелких кровеносных сосудов.
Заниматься самостоятельной постановкой диагноза неразумно. Если шея при повороте головы в одну из сторон болит, то нужно первым делом обратиться к врачу для определения причины. Однако, знания о самых распространенных причинах болей в шее могут быть полезны в выборе профилактических мер, поэтому их следует знать:
- Остеохондроз. Большинству пациентов, обращающихся к докторам с болями в шее при повороте головы, ставится диагноз – остеохондроз шейного отдела позвоночника. Это патологические изменения в хрящевой ткани межпозвоночных дисков. Остеохондроз шейного отдела развивается главным образом у людей, которые во время работы много сидят и редко меняют положение тела. При остеохондрозе боль достаточно сильная. Ее интенсивность увеличивается, если пациент пытается сменить положение тела. При остеохондрозе к болям добавляются сопутствующие симптомы: головокружение, шум в ушах, онемение верхних конечностей, головные боли. При запущенном остеохондрозе пациент не может свободно повертывать шею из-за ограничения подвижности. Иногда при поворотах головы он слышит отчетливый хруст.
![]()
Растяжение мышц шеи и хлыстовая травма. Шея при растяжении начинает болеть после резких движений и тяжелых тренировок. Боли в таких случаях распространяются на плечевой пояс и верхнюю половину спины. Естественно, растяжение мышц также ограничивает подвижность. Повертываться в сторону голова не может. Хлыстовая травма, возникающая при резком наклоне вперед с последующим откидыванием головы, может привести к тому, что шея перестанет повертываться. Такая травма чаще всего возникает при автомобильных авариях. Для ее предотвращения в автомобилях стали устанавливать подголовники на креслах.- Миелопатия. Это серьезная патология, ведущая к появлению болевого синдрома и ограничению подвижности шейного отдела. Проявляется постепенным сужением спинномозгового канала, что приводит к сдавлению нервных тканей и частичному параличу верхних и нижних конечностей. Кроме того, миелопатия часто сопровождается сопутствующими расстройствами органов малого таза.
- Грыжа шейного отдела. При этом заболевании пациент зачастую неспособен точно описать боли, поскольку они затрагивают не только шейный отдел, но и плечевой пояс. Если на шее пациента проявляются гематомы, при этом наблюдаются ослабление мышц и различные неврологические нарушения, то это является признаком повреждения спинного мозга на уровне шейного отдела позвоночника.
- Инфекционные болезни. Больно поворачивать шею — частая жалоба пациентов с каким-либо инфекционным заболеванием. Не секрет, что инфекции провоцируют увеличение лимфатических узлов. Увеличенные узлы вызывают боль при повороте головы. Ограничение подвижности при инфекционных болезнях объясняется ослаблением шейных мышц.
- Патология внутренних органов. В такой ситуации источник боли локализуется не в шее, а в другом отделе тела человека. Так, при инфаркте миокарда источник боли находится в груди, но она отдает в шейный отдел. Причем если человек пытается пошевелиться, то боль усиливается. При болях в шее с правой стороны и правом подреберье следует обратить внимание на состояние желчного пузыря. А если вместе с шейным отделом болят виски, то нужно измерить давление. Вероятно, оно значительно повышено, что является признаком гипертонии.
- Вегетососудистая дистония. Это самая безопасная причина болей в шейном отделе. Она развивается на фоне проблем с дыханием, выделением мочи и пота. При вегетососудистой дистонии болит не только шея. Боли разливаются по спине и конечностям. Наблюдается общая скованность движений.
![]()
Заболевания щитовидной железы. Они также являются частым источником болезненных ощущений в шейном отделе, так как железа увеличивается и начинает сдавливать окружающие ткани.- Спазмы шейных мышц. Они возникают, когда человека продувает сквозняком с одной из сторон. Также спазмы могут возникнуть из-за длительного нахождения в неудобном положении.
Первым делом нужно поставить правильный диагноз. Только доктор способен сделать это. Обращение к врачу обязательно даже в том случае, если пациенту кажется, что шею просто продуло. Что уж говорить о ситуациях, когда боли сопровождаются повышением температуры, неврологическими нарушениями и ограничением подвижности.
Для постановки точного диагноза нужно сдать кровь на клинический и биохимический анализ, сделать рентген в нескольких проекциях или же МРТ.
Лечение должен назначать врач с учетом диагноза. При этом он может прописать как традиционное лечение, так и методы народной медицины. Делать самостоятельный выбор лечения нельзя.
В тех случаях, когда боли в шее спровоцированы не травмой и не грыжей шейного отдела позвоночника, тогда можно прибегнуть к массажу. При легкой форме недомогания массаж можно делать самостоятельно, применяя поглаживания и растирания. Этих приемов будет достаточно для локального улучшения тока крови и лимфы. При серьезных болях, конечное же, лучше воспользоваться услугами профессионального массажиста.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если боль спровоцирована травмой, то с ней неплохо справится холодный компресс.
Вернуть утраченную подвижность можно посредством лечебной физкультуры, иглоукалывания и различных ортопедических устройств. Если консервативные методы лечения не помогают, то доктора могут принять решение об оперативном вмешательстве.

Лучшим народным средством для борьбы с болями в шейном отделе позвоночника считается компресс, состоящий из капустного листа, мыла и пищевой соды. Его нужно ставить на всю ночь.
Также неплохо избавляет от болезненных ощущений вареный горячий картофель. Его разминают и помещают в многослойный компресс, который накладывают на область шеи и укрывают теплым шарфом. После процедуры рекомендуется растереть кожу спиртом.
Избавить шейные мышцы от болевого синдрома также можно с помощью смеси оливкового масла и розмарина.
Обратите внимание на то, что методы народной медицины при проблемах с шейным отделом позвоночника никогда не применяются в качестве самостоятельного лечения. Это всегда помощь традиционным методам борьбы с болезнью.
Боли в шейном отделе проще предупредить, чем вылечить. Поэтому на первом месте должна стоять профилактика.
- Люди на сидячей работе должны следить за своей позой: шею и спину нужно держать прямо. Всем пациентам рекомендуется купить хороший матрас для сна.
- Если боли в шейном отделе уже появились, то следует отказаться от сумок через плечо и перейти на рюкзак. Его лямки позволят распределить нагрузку на оба плеча одновременно, что предупредит появление болевых ощущений в дальнейшем.
- Любите читать? Старайтесь меньше наклонять голову при чтении. Сильно опущенная голова очень быстро приведет к проблемам с шеей.
Выполняйте эти несложные рекомендации и шейные боли вас не побеспокоят.
Практически каждый житель планеты хоть раз сталкивался с проблемой боль в спине. Часто устранить неприятный симптом помогает отдых, постельный режим. Но случается так, что возникает боль в спине лежа на спине. Данный процесс может указывать на наличие отклонений со стороны здоровья, поэтому необходимо проконсультироваться с врачом.
Боль может быть разной интенсивности и локализации. Большинство людей игнорируют этот признак, нередко они обращаются в медицинское учреждение, когда симптоматика становится ярко выраженной и нарушает качество жизни человека.
Описание проблемы
Боль в спине при лежании на спине – мучительные ощущения, которые могут локализоваться в любом отделе позвоночника. Они не зависят от движений человека и не оказывают влияние на подвижность мышц.

Данный симптом может проявляться при различных нарушениях функциональности органов или систем, он не проходит в лежачем положении и может усиливаться в зависимости от работы пораженных структур. Обычно боль сопровождается другими признаками, которые могут указывать на характер патологии.

В медицине выделяют такие разновидности боли в спине:
- Локальный болевой синдром может возникнуть из-за любого аномального процесса, который касается нервов. Такие ощущения наблюдаются всегда, но могут исчезнуть во время движения. Они могут быть острыми или тупыми и всегда ощущаются в той области спины, что поражена.
- Радикулярная боль распространяется по периферии, она может иметь большую интенсивность. Она возникает из-за искривления или растяжения спинномозгового нерва, распространяется от центра спины к нижней конечности. При кашле или чихании, а также во время движений болевые ощущения усиливаются.
- Отраженный болевой синдром может отражаться от позвоночника в область поясницы и крестца, а также в эти области от внутренних органов. При поражении органов таза и брюшины боль не исчезает при движении человека, а также в лежачем положении, ощущения меняются в зависимости от изменения состояния пораженных органов.
- Миофасциальная боль появляется из-за спазмов мышц. Если спазмы мышечной ткани носят хронический характер, возникают ноющие или судорожные боли в спине, когда лежишь на спине, что отдает в ягодицы и крестец.

Причины боли в лежачем положении
Ночные боли в спине в положении лежа развивают по двум основным причинам:
- Дискомфорт при неудачно подобранном месте для сна или из-за силовых нагрузок длительный период времени. В данном случае патологии внутренних органов, костей или суставов отсутствуют. Боли могут возникать в результате сильной усталости, длительном нахождении в одном положении или неудобной позе, а также из-за беременности на позднем сроке.
- Боль в спине в положении лежа ночью по причине наличия различных нарушений: сколиоза, артрита, раковой опухоли, инфекционных и вирусных болезней костей или органов, синдрома Бехтерева, переломов позвоночника и прочих.
![]()
Болевые ощущения могут быть различного характера:
- Ноющая боль в поясничном отделе может говорить о патологиях мочеполовой или мышечной системы;
- Точечная боль указывает на развитие ревматизма;
- Стреляющие болевые ощущения большой силы, которые сопровождаются увеличением температуры тела, могут свидетельствовать о раковом новообразовании;
- При беременности возникают схваткообразные боли;
- Стреляющие боли в лежачем положении говорят о больших силовых нагрузках;
- При распространении болевого синдрома на конечности или ягодицы утверждают о развитии ревматизма.

Болевой синдром в разных отделах хребта
Когда болит спина в положении лежа, врачи рекомендуют обратить внимание на их локализацию. Дискомфорт в поясничном отделе может указывать на наличие проблем с органами малого таза, развитие мочекаменной болезни, на переломы, метастазы рака или патологию матки у женщин.
В грудном отделе дискомфорт могут вызывать патологии сердца и легких, органов ЖКТ, в шейном – артрозы, сколиозы и иные заболевания костной ткани.
Обычно при заболеваниях внутренних органов болевые ощущения не связаны с движением позвоночного столба, также не развивается ригидность мышечной ткани. В лежачем положении дискомфорт не проходит, но его интенсивность зависит от изменения деятельности пораженных органов. Часто боли сопровождаются другими симптомами, например, тошнотой, частым мочеиспусканием и так далее.
Причины недуга, связанные с патологией позвоночника
Боли в спине при лежании на спине могут также возникать при патологиях позвоночного столба:

Обратите внимание! Обычно боли в спине при лежании на спине имеют хронический характер, поскольку люди своевременно не реагируют на их появление и не устраняют причину их развития. Через некоторое время негативные ощущения могут исчезать, а затем вновь появляться.
Методы обследования
При возникновении дискомфорта и неприятных ощущений в спине необходимо пройти обследование у вертебролога.
Сначала врач изучит анамнез недуга, проведет осмотр позвоночного столба и его пальпацию. Потом он назначает следующие диагностические методы:
- Рентгенография с целью исключения перелома позвоночных структур;
- МРТ для изучения мышечной ткани;
- Лабораторные анализы крови и мочи с целью выявления воспаления и определения состояния мочеполовой системы;
- Консультация у невролога для исключения защемления нервов;
- Кардиограмма с целью изучения состояния сердца.

Дополнительно врач может назначить консультацию у гинеколога, проктолога, гастроэнтеролога или онколога.
Терапия
В случае обнаружения онкологического заболевания стратегию лечения разрабатывает онколог, куда включается химиотерапия.
Также назначается физиотерапия, ЛФК, иглоукалывание, массаж и плавание, гирудотерапия. Врач может назначить ношение корсета, исключение любых силовых нагрузок, умеренную физическую активность. При наличии переломов приписывается постельный режим.

Прогноз и профилактика
Прогноз недуга будет зависеть от причины его появления и эффективности терапии. С целью профилактики медики рекомендуют придерживаться нескольких правил:
- Использовать во время сна ортопедические матрасы;
- Следить за своей осанкой и массой тела;
- Ходить в удобной обуви, женщинам необходимо ходить на каблуках не больше двух часов в день;
- Не делать резких движений и поворотов;
- Время от времени менять нагрузку на хребет;
- Употреблять меньше соли и минералов;
- Употреблять чистую воду;
- Периодически проходить курсы массажа;
- Периодически применять поливитамины;
- Регулярно посещать бассейн;
- При возникновении неприятных симптомов необходимо обратиться к врачу для прохождения обследования.
Не всегда врачи в состоянии ответить, от чего возникают боли при остеохондрозе. Ведь в действительности может болеть практически все что угодно: спина, глаза, ноги внутренние органы. Скорей все наоборот, в зависимости от того, что именно болит можно примерно выяснить, в каком районе позвоночника происходят нежелательные изменения тканей. В то же время важно проводить комплексную диагностику, чтобы наверняка быть уверенным в том, что это именно остеохондроз, а не иное заболевание со схожими симптомами.
Что такое остеохондроз
Остеохондроз – это болезнь дегенеративно-дистрофического типа, большей частью поражающая позвоночный столб. Первыми попадают под негативное влияние межпозвонковые диски, а в последующем недуг переходит на кости и связки позвоночника. Ошибки в процессе питания межпозвоночных дисков уменьшают их нормальные размеры и эластичность. А ведь эластичность диска очень важна.
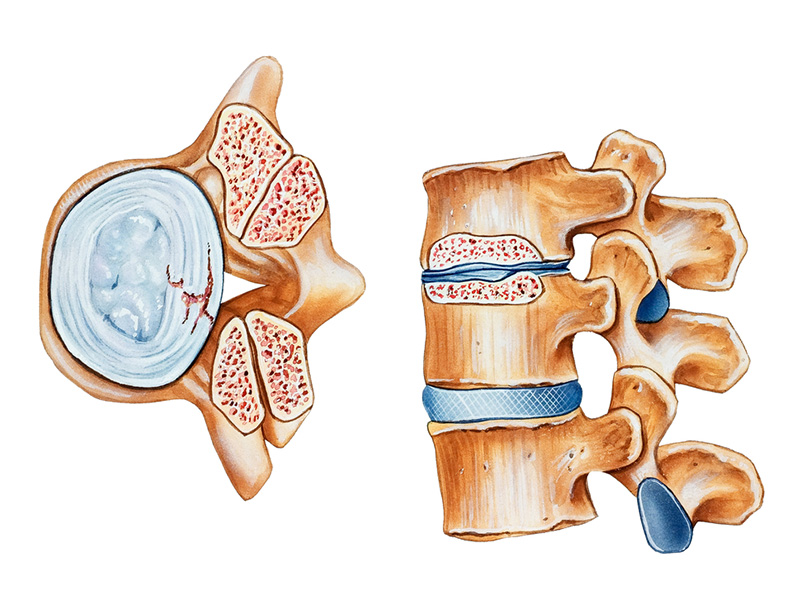
Межпозвонковые диски поддерживают среди позвонков нормальное давление, то есть выполняют амортизационную функцию. Остеохондроз приводит к тому, что из диска выходит жидкость, вследствие чего он не может выполнять свою задачу.
Самым важным и неприятным фактом является то, что межпозвоночные диски, а именно ткань из которых они состоят, не восстанавливается. И поэтому диск, который уже поражен этой болезнью, разрушиться. Шансы полностью излечиться малы. Если болезнь уже появилась, можно только остановить ее прогрессирование и развитие.
Дать точный ответ на вопрос, почему появляется остеохондроз, никто однозначно не может. Есть лишь мнения, и одно из самых распространенных — развитие из-за неправильного распределения нагрузки на спину, при слабом мышечном корсете и связочном аппарате. Подобному мнению придерживаются врачи и на его основе создали методы лечения, которые тренируют и тонизируют связки и мышцы.

В ходе исследования выявили определенные ситуации, которые провоцируют развитие этого заболевания:
- Продолжительные чрезмерные нагрузки на позвоночник, что приводит к микротравмам;
- Малоподвижный образ жизни, приводит к ослабеванию мышц;
- Травмы в области спины;
- Лишний вес;
- Предрасположенность, передающаяся по наследству;
- Неправильная осанка или долгое нахождение в неудобном положении.
Причиной возникновения может стать даже нарушение обмена веществ, недостаток необходимых организму микроэлементов и витаминов.
В первую очередь болезнь поражает межпозвоночные диски. Характерная боль при остеохондрозе оповещает о появлении и развитии болезни. Ядро теряет влагу, а вместе с ней свою амортизирующую функцию. Но ведь давление на ослабевшую часть позвоночного столба не уменьшается. Иногда даже увеличивается, в случаях набора лишнего веса или таких советов, как тренировка спины в спортивном зале.
Основные симптомы остеохондроза
С прогрессированием заболевания, позвоночник начинает терять свою гибкость, появляется чувство вечной усталости. Нервные корешки, находясь под сильнейшим давлением искаженного диска, приводят к сильнейшим болям. Но такие болезненные ощущения не являются локальными, они распространяются по всей нижней или верхней конечности. Все зависит от местонахождения пострадавшего диска. В итоге понижается общая чувствительность мышц, они становятся слабее и теряют в объеме.
Обычно классификация того что болит при остеохондрозе происходит с точки зрения локализации болезненных ощущений:
- В шейном отделе;
- В шейно-грудном отделе;
- В грудном отделе;
- В поясничном отделе;
- В пояснично-крестцовом отделе.
Но данная болезнь является комбинированной. Это значит, что могут болеть одновременно несколько отделов позвоночника.
Они обычно глубокие и проявляются по утрам, либо в первой половине дня. Если есть приступы сильного кашля, то боли могут усиливаться. При обострениях бывает затруднительно поворачивать головой, жевать и даже говорить. Болезненные ощущения могут не проходить неделями, если не принимать соответствующие меры.
Кроме этого боли могут распространяться на:
- Уши;
- Горло;
- Лицо;
- Челюсть;
- Глаза;
- Лоб;
- Пальцы;
- Руки;
- Голову;
- Лопатки;
- Плечи;
- Ребра.
Помимо этого возможны такие симптомы как:
- Сильные головокружения;
- Повышение давления;
- Ухудшение слуха;
- Ухудшение зрения;
- Обмороки;
- Онемение языка;
- Шумы в голове.
Помимо этого больной может впадать в тревожное, и даже паническое состояние.
Частые повороты головой или длительная неподвижность могут только ухудшить боли, которые могут возникать с двух или с одной стороны. Главными симптомами в данном случае является сильная давящая боль слева со стороны рук и груди. В чем-то напоминает стенокардию. Именно поэтому нужно при постановке диагноза проконсультироваться с врачом кардиологом.
Возможны также такие симптомы как:
- Тошнота;
- Головокружение;
- Зубные и головные боли;
- Давление;
- Сильное ощущение усталости;
- Проблемы с ногтями;
- Сухость кожи;
- Ухудшение зрения;
- Блики перед глазами;
- Шум в ушах;
- Запор или понос.
Часто принимаемые неудобные позы могут стать причиной развития остеохондроза грудного отдела. Симптомы в этом случае проявляются:
- При поворотах;
- Резких движениях;
- Глубоких вздохах;
- Наклонах;
- Поднятии рук;
- Сильном кашле.
В этом случае боли могут появляться:
- В области грудной клетки;
- Между ребер или лопаток.

В ночное время они могут усиливаться. По частоте возникновения они напоминают стенокардию или инфаркт. Появляется ощущение онемения, сжатия в области груди и бегающие мурашки. Кроме этого возможна острая боль слева в боку: в желудке, кишечнике, печени, пищеводе, легких. Возможно также проблемы мужской половой системы.
Подобная форма остеохондроза признана наиболее распространенной. Сначала появляется тянущие, ноющие боли. В особенности после физических, либо моральных нагрузок. В дальнейшем появляется боль острая и простреливающая.
Может возникнуть небольшая скованность при движениях, трудности при наклонах, при подъёме тяжестей или при разгибании тела, спазмы в мышцах. Боли могут усилиться, если долго стоять на месте, сидеть, кашлять, чихать, повышать голос. При лежании или легкой ходьбе боли могут отступать.
Боли могут возникать не только в нижней области спины, но и кроме этого в паху или ногах. Неприятные ощущения могут распространяться на малый таз, ягодицы, ножные икры, низ живота, стопы. Возможно поражение тазобедренных и коленных суставов, потеря чувствительности, ухудшение рефлексов.
При пояснично-крестцовом остеохондрозе симптомы во многом схожи с поясничным.
Характер болей при остеохондрозе
Для подобного недуга, как остеохондроз, свойственна хроническая и острая боль. Болевые ощущения бывают пульсирующими и долгими. Сопровождаются боли в пояснице и других отделах спины при остеохондрозе скованностью и ограничением движений в этой части тела. Для больного также характера постоянная усталость.
Часто из-за болезни сдавливается нервный корешок. Тогда болевые ощущения становятся более сильными и резкими. Боль будто бы простреливает, распространяясь не только по спине, но доходит до руки и ноги. Помимо резкой боли больной ощущает онемение конечностей, ощущаются мурашки, чувствительность кожи притупляется, мышцы со временем ослабевают, появляется серьезная слабость. Иногда слабость настолько значительна, что невозможно двигать руками или что-либо сжимать.
Локализация боли находится непосредственно в месте повреждения, однако практически всегда распространяется на конечности. Возьмем в пример наиболее распространенный вид остеохондроза — поясничный. Боли в этом случае отдают в нижние конечности. Грудной вид определяется при болях во внутренних органах. Шейный же больше поражает болевыми импульсами руки, голову.
Многие, сталкиваясь с такой болезнью, спрашивают, куда отдают боли при шейном остеохондрозе. Тут возможно несколько вариантов и каждое может отличаться собственным списком симптомов. Все зависит от того какие именно нервы или артерии были поражены:
- Позвоночная артерия;
- Кардинальный охват;
- Гипертензивный;
- Корешковый;
- Шейная мигрень.
При шейном остеохондрозе именно первый тип состояния является самым опасным и сложным. В этом случае кровоток по артерии, питающей головной мозг снижается. Проявляется этот вид осложнения в таких симптомах, как ослабление зрения, слуха, частое головокружение, мигрени.
Во втором случае болезнь сдавливает нервы грудной мышцы. Больной может чувствовать периодические боли, напоминающие кардиалгию. Хотя, болезнь даже не воздействует на сердечную мышцу.
Гипертензивное осложнение также довольно опасно для здоровья. Он затрудняет не приток, а отток крови из головы. Это приводит к повышению давления, головной боли, тошноте, рвоте.
Осложнение корешкового типа наиболее распространено. Тут сдавливаются нервы в шейных позвонках, что приводит к болям в затылке, шее, плечах, лопатках. Также немеет шея и руки.
Шейная мигрень проявляется в нестерпимых болях в затылке и рвоте. Эти неприятные ощущения могут длиться до десяти часов.
Часто определяют сразу несколько видов осложнений. И это лишь остеохондроз, поражающий шейный участок.

Сегодня уже можно выделить четыре стадии остеохондроза, для которых характерны определенные болевые ощущения:
- Первая стадия.
Выявить наличие болезни трудно. Пациенты лишь испытывают легкое недомогание, которое часто относят совершенно к другим болезням. Дискомфорт в спине относят к переутомлению, нагрузкам, тяжелому труду. Болезнь на этой стадии протекает медленно, долго и в скрытой форме. Часто лишь во время комплексного обследования можно выявить наличие именно этого заболевания; - Вторая стадия.
Болевые ощущения более выражены, сдавливаются нервные окончания, сосуды, артерии. Боли уже довольно сильные. Поэтому их притупляют медикаментами; - Третья стадия.
В позвоночнике уже заметны изменения. На этом этапе больной уже чувствует всю тяжесть болезни. Болит спина при остеохондрозе настолько сильно, что это распространяется по конечностям, происходит онемение; - Четвертая стадия.
Изменения в позвоночном столбе уже необратимы. Даже при малейшем движении пациент испытывает мучительные боли.

Именно на этой стадии множество пациентов становятся инвалидами.
Устранение болевых ощущений при остеохондрозе
Сразу стоит пояснить, что перечисленные ниже средства не лечат. Они только помогают больному проболеть болевые ощущения.
Для снятия терпимой умеренной боли требуется максимально расслабить позвоночник, принять горизонтальное положение, положить под голову и шею подушечки. Ноги желательно согнуть в коленях. Чтобы лучше закрепить данный эффект можно использовать препараты с наименьшими побочными эффектами, относящиеся к противовоспалительным неприродным препаратам, например:
- Индометацин;
- Пироксикам;
- Нимесулид;
- Диклофенак.

Чтобы снять острую боль при шейном остеохондрозе лучше всего укутать пораженное место одеялом. Можно положить на больное место (через одежду) горячую бутылку или грелку, для создания тепла. После этого требуется лечь на живот, на пол.
Если возникли боли при шейном остеохондрозе, то требуется наложить специальную шину из картона и ваты. Если боли возникли в грудной клетке, то следует туго обмотаться эластичным бинтом. Снизу спины и под колено нужно положить маленький валик.
В обязательном порядке нужно принимать болеутоляющие препараты, на больное место наносятся кремы и мази специально от остеохондроза. Отличным методом является ввод новокаиновых инъекций, но они должны вводиться строго по совету доктора. Данный способ отличается минимальной токсичностью. Не используется только при личной непереносимости.
Читайте также:





