Остеохондропатия позвоночника болезнь шейермана-мау

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика

Дегенеративно-дистрофический процесс в костях позвоночника – это остеохондропатия Шейермана-Мау. Чаще всего ее диагностирую в детском и подростковом возрасте 11-18 лет. Болезнь характеризуется поражением тел грудных дисков и позвонков, замыкательных пластинок. Разрушение костей проходит в грудном отделе позвоночника, а в некоторых случаях и в его пояснично-грудной зоне.

[1], [2], [3]
Код по МКБ-10
Причины остеохондропатии
Этиология болезни до конца не изучена, но установлено, что на нее влияет тяжелый физический труд, повышенные физические нагрузки, травмы, гормональный дисбаланс. Выделяют несколько видов разрушения тела позвонков и дисков:
- Болезнь Кюммеля – воспаление тела позвонка. Развивается после перенесенных травм.
- Хондропатический кифоз – воспаление мышц в месте прикрепления к позвонкам. Протекает с деформированием позвонков, из-за чего они приобретают клиновидную форму и грудной отдел выгибается назад.
- Хондропатия – разрушение позвонка, одна их разновидностей болезни Кальве. Позвонки расширяются и уменьшаются по высоте. Наблюдается выпячивание остистого отростка, при его пальпации возникают сильные боли.
Причины омертвения и разрушения костной ткани связаны с нарушением ее кровоснабжения. Также заболевания возникает из-за действия таких факторов:
- Наследственная предрасположенность.
- Инфекционные заболевания.
- Врожденные аномалии опорно-двигательного аппарата.
- Высокая нагрузка на позвоночник и частые микротравмы.
- Дисбаланс кальция и витаминов, нарушение их усвоения.
- Гормональные нарушения.

[4], [5], [6], [7], [8], [9], [10]
Симптомы остеохондропатии
Все виды патологии характеризуются медленным развитием. К основным симптомам болезни относятся:
- Мышечная гипотония.
- Быстрая утомляемость мышц.
- Асимметрия мышц спины.
- Интенсивные болезненные ощущения в позвоночнике.
- Деформация позвоночника: плоская спина, изменение голеней, воронкообразная деформация грудины.
- Затруднения при наклоне корпуса или головы вперед.
Диагностика остеохондропатии
Диагностика поражения позвоночника осуществляется на основании клинической симптоматики, результатов рентгенологического и лабораторного исследования. Тяжесть болезни определяют по количеству грыж Шморля и по степени выраженности деформации позвонков. Запущенные формы протекают с серьезными неврологическими отклонениями.

[11], [12], [13], [14], [15]
Дифференциальная диагностика
Также при постановке диагноза проводится дифференциация с компрессионными переломами тел позвонков, болезнью Кальве, спондилоэпифизарной дисплазией, врожденным фиброзом дисков Гюнтца, фиксированной круглой спиной Линдеманна.

[16], [17], [18], [19], [20], [21], [22]
Лечение остеохондропатии
Лечение консервативное. В первую очередь проводится купирование болевого синдрома и восстановление подвижности позвоночника, улучшение осанки, предупреждение развития остеохондроза. В дальнейшем показаны мероприятия для исправления осанки и восстановления естественных изгибов позвоночника. Физиопроцедуры и ЛФК направлены на улучшение функций позвонков и дисков, подвижности тела при наклонах.
Профилактика
Для профилактики применяют препараты, модифицирующие структуру хрящевой ткани, физиотерапию, лечебную гимнастику, поливитаминные комплексы и препараты железа. Хирургическое лечение проводится в случае тяжелого фиксированного кифоза. Для лечения используют метод клиновидной резекции позвонков или остеотомию позвоночника. При своевременно начатом лечении патология имеет благоприятный прогноз.

[23], [24], [25], [26], [27], [28], [29], [30]
Болезнь, проявляющуюся в подростковый период в виде гиперкифоза грудного отдела, из-за остеохондропатии в апофизах нескольких грудных позвонков, впервые описали рентгенолог из Дании Шейерман (в 1921 г.) и немецкий хирург Мау (1924 г.). Так как данный недуг часто возникал у детей, помогающих взрослым мастерам, а также у учеников, его даже окрестили кифозом подмастерьев-учеников. Отчего же возникает юношеский кифоз или болезнь Шейермана Мау?
Что такое болезнь Шейермана?
Эта редкая болезнь вызывается дистрофическими и некротическими процессами, разрушающими апофизы (отростки, находящиеся возле эпифизов и возникающие из ядер окостенения) позвонков грудного отдела позвоночника (в основном 7-й — 10-й, но может затрагиваться до восьми позвонков).
На фото: подросток с типичным юношеским кифозом (б. Шейермана).
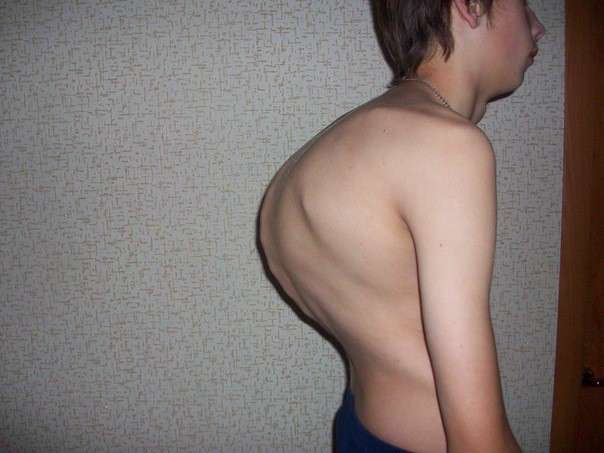
Патология наблюдается чаще у подростков мужского пола в пубертатный период (между 11 и 17 годами) и длится до окончания роста примерно 10 — 12 лет. По окончанию процесса деформации позвонков и позвоночника, когда рост подростка прекратится, наступает восстановление костных структур или может начаться компенсаторный спондилез.
Болезнь Шейермана, как и все остеохондропатии, имеет не совсем понятную этиологию. Преобладают следующие гипотезы:
- нарушенный обмен и плохое кровообращение;
- эндокринные дисфункции;
- наследственная предрасположенность;
- остеопороз.
Способствовать развитию юношеского кифоза могут факторы:
- слишком быстрый рост костей на фоне не до конца сформировавшегося мышечно-связочного корсета;
- большие неадекватные нагрузки на позвоночник;
- неполноценное питание подростка;
- постоянная привычка сутулиться вкупе с почти круглосуточным пребыванием в сидячем положении.

Разумеется, сами по себе эти факторы не вызовут у здорового подростка такого стремительного нарастания кифоза, а лишь приведут к сутулости определенной степени. Но для мальчика уже с заложенным остеохондропатическим патогенезом в апофизах они могут оказаться губительными.
- В начальной стадии возникает чувство усталости и ноющие боли. Подросток быстро утомляется, не может длительно держать спину прямо, снижается тонус мышц.
- Затем начинает проявляться дугообразный, направленная выпуклостью назад, кифоз.
- Из-за давления на позвонки усиливается боль.
- Если в результате искривления происходит компрессия нерва, наблюдается корешковый синдром. В этом случае возникает многообразие симптомов (иррадиация боли в верхние конечности, грудину, лопатки, брюшную полость, парестезию, потерю чувствительности и другие неврологические расстройства).
- По мере нарастания кифоза, угол которого может превышать 45, проявляются патологии органов грудной полости, начинаются проблемы с дыханием и сердечной деятельностью.
- Значительный кифоз в грудном отделе приводит к компенсаторному увеличению поясничного лордоза, что влечет за собой боли в пояснице и заболевания органов брюшной полости.
- типичную клиновидную деформацию позвонков;
- неровность их площадок, волнистость контуров;
- разную высоту МПД;
- грыжи Шморля;
- утолщенную переднюю позвоночную связку;
- иногда остеопороз позвонков.
Установить максимальную степень деформации можно лишь тогда, когда прекратится рост.
Клиновидная форма позвонка при синдроме Шейермана — это уже не меняющийся со временем, необратимый признак, который останется у больного на всю жизнь, несмотря на что кифоз позвоночника уменьшается в восстановительный период и подается лечебной терапии.
В полной мере деформация позвонков проявляется к 18 годам, когда позвоночный столб у подростка полностью сформировался, однако начальные ее признаки могут быть обнаружены еще в 10 — 12 лет.
Рентгенография — основной диагностический метод данной болезни. Ее проводят в двух проекциях (прямой и боковой):
- прямая производится в положении стоя или сидя, а боковая — в положении лежа;
- дыхание больного должно быть во время диагностики поверхностным и учащенным.
Дифференцировать болезнь позвоночника Шейермана Мау следует: от болезни Бехтерева; болезни Кальве; остеомиелита; костного туберкулеза.
- Болезнь Бехтерева возникает в зрелом возрасте, обычно после тридцати. При этом происходит анкилоз (сращение позвонковых суставов). На поздней стадии деформация и фиксация затрагивает уже всю спину. Позвонки же при болезни Шейермана подвижность утрачивают редко.
- При болезни Кальве патология развивается обычно в одном позвонке.
- При остеомиелите наблюдается острый воспалительный процесс, имеются гнойные очаги и свищи.
- Костный туберкулез дает характерные очаги и абсцессы, при нем также образуются свищи; в крови и пунктате обнаруживается возбудитель болезни.
Лечение болезни Шейермана-Мау
Такое заболевание, как позвоночная остеохондропатия, корректируется в подростковом возрасте довольно легко. Взрослому патологическую сутулость лечить значительно сложнее, так как в позвоночнике уже начинается спондилез.

- Основной способ лечения — лечебная реклинирующая гимнастика.
- Подростку рекомендованы занятия плаванием, особенно на спине, зимними видами спорта, прогулки и игры на свежем воздухе, контрастный душ.
- Статические и большие динамические нагрузки ограничиваются: нужно сократить до минимума время пребывания за компьютером; соблюдать правильную осанку за рабочим столом; не носить тяжести.
- Спать подростку нужно на жесткой кровати.
- Вторичный корешковый синдром при болезни Шейермана из-за сильных болей и сложности неврологической симптоматики грудного отдела, нужно лечить в стационаре.
Помимо этих мер, применяются следующие врачебные тактические шаги:
- Вытяжение грудного отдела позвоночника.
- Физиотерапия, массаж, иглоукалывание.
- Общеукрепляющая гимнастика.
- Из лекарств назначаются сосудорасширяющие препараты, витамины группы В, прозерин.

Полезно после корректирующей ЛФК под конец минут 20 полежать на полу на животе, подложив под грудь клиновидную подставку или на спине, разведя руки, с валиком между лопатками.
При тяжелых неврологических нарушениях, быстром нарастании деформации, патологиях органов дыхания и сердца рекомендуется оперативное лечение.
- Поэтапная реклинация рассечением МПД на верхушке деформирующей дуги.
- Фиксация позвоночного сегмента в исправленной положении при помощи металлических приспособлений и костных имплантов.
После операции предписывается постельный режим и ношение жесткого корсета.
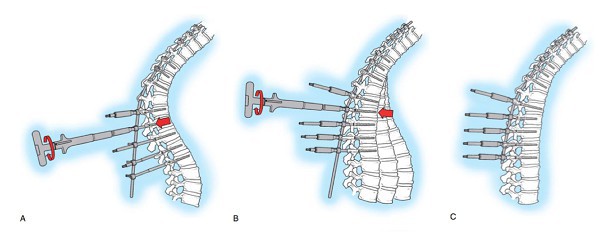
Остеохондропатический кифоз (болезнь Шейермана) может быть основанием освобождения от призыва в том случае, если:
- Наблюдается клиновидная деформация не менее трех позвонков.
- Высота передней поверхности позвонка снижена минимум в два раза.
Таким образом, чтобы знать точно, освободит ли военная врачебная комиссия, от службы в армию, будущему призывнику необходимо пройти обследование в ортопедической клинике, где ему назначат рентгенографию для определения степени деформации при болезни Шейермана-Мау.





(1 оценок, среднее: 4,00 из 5)
Остеохондропатия позвоночника (юношеский кифоз, асептический некроз апофизов тел позвонков, болезнь Шейермана - Мау).
Остеохондропатия позвоночника наиболее часто встречается у подростков (в возрасте 11-18 лет) и характеризуется поражением дисков и тел грудных позвонков (преимущественно с VII по X), а также замыкательных пластинок. Заболевание было описано Шейерманом (1911) и May (1921). Наиболее часто поражается грудной отдел позвоночника, возможны изменения в пояснично-грудном отделе, встречаются также распространенные формы поражения позвоночника.
Этиология болезни Шейермана - May до конца не изучена.
Определенное значение имеют повышенные нагрузки на позвоночник у лиц, занимающихся спортом и тяжелым физическим трудом, травматические повреждения, гормональные расстройства (адипозогенитальная дистрофия, гипогонадизм), а также местные нарушения микроциркуляции. В литературе имеются данные о возможном наследственном характере заболевания с доминантным типом наследования.
Клиническая картина остеохондропатии позвоночника.
Заболевание развивается медленно, клинические проявления зависят от возраста ребенка, стадии и выраженности патологического процесса.
В начальном периоде у больных появляется повышенная утомляемость мышц спины и их асимметрия, мышечная гипотония, неинтенсивные болевые ощущения в области позвоночника, которые обычно носят диффузный характер, исчезая после ночного отдыха. По мере прогрессирования заболевания, особенно в период бурного роста ребенка, болевой синдром усиливается, появляются периодические локальные боли в области остистых отростков позвонков, формируется дугообразное стойкое кифотическое искривление позвоночного столба.
При тяжелом течении заболевания появляются неврологические расстройства по типу корешкового синдрома, выраженность которого зависит от уровня компрессии.
Так, если при поражении поясничного отдела позвоночника больные могут и не предъявлять жалоб, то при патологии шейных позвонков наклон головы кпереди невозможен из-за появления острых болей в межлопаточной области. Ограничение движений в позвоночнике обусловлено также развивающейся контрактурой прямых мышц спины, изменением конфигурации позвоночника (сглаженность физиологического лордоза), снижением высоты межпозвоночных дисков. Окончательное определение степени деформации позвонков возможно только после остановки роста позвоночника пациента.
Диагностика остеохондропатии позвоночника.
Рентгенологически при болезни Шейермана - May определяются ротация позвонков в грудном и поясничном отделах, их клиновидная деформация, неровность, волнистость и зазубренность апофизов (передних, верхних и нижних краев позвонков), снижение высоты межпозвоночных дисков, уплощение и увеличение дорсовентрального размера позвонков на уровне кифоза с формированием единичных или множественных грыж Шморля, а также кальцификация дисков и спондилолистез.
Тяжесть заболевания определяется распространенностью патологического процесса, степенью деформации тел позвонков, наличием и количеством грыж Шморля, выраженностью болей в позвоночнике, а также степенью ограничения функции позвоночника.
Лечение болезни Шейермана - May консервативное.
Целью терапии является купирование болевого синдрома, восстановление подвижности позвоночника и улучшение осанки, а также профилактика остеохондроза. Исключают интенсивные физические нагрузки, связанные с прыжками, подъемом тяжестей. Пациентам рекомендуется плавание и лечебная физкультура.
При сильных болях в позвоночнике показано продольное вытяжение на наклонной плоскости, в том числе подводное, с последующим ношением корсета (пояса). Медикаментозное лечение включает применение анальгетиков (парацетамол, залдиар), НПВП (аэртал, дексалгин, нимесил, найз, целебрекс и др.), препаратов системной энзимотерапии (вобэнзим, флогэнзим), витаминов группы В, сосудистых препаратов, прозерина.
Для профилактики остеохондроза назначаются препараты, модифицирующие структуру хрящевой ткани (алфлутоп, артра, терафлекс, структум, стопартроз и др.). Активно используется физиотерапия (электрофорез новокаина, кальция, магния, прозерина), иглорефлексотерапия, массаж, лечебная гимнастика, плавание.
При рано начатом лечении удается приостановить развитие заболевания и формирование деформации позвоночника. Хирургические методы лечения применяют редко и только в случае развития тяжелого фиксированного кифоза (клиновидная резекция позвонков, остеотомия позвоночника). Прогноз при данном заболевании в большинстве случаев благоприятный.
Общие сведения
Остеохондропатия – это название группы заболеваний, для которых характерно развитие дегенеративно-некротического процесса в эпифизах и апофизах кости, теле позвонков, а также в губчатых отделах костей. Патологический процесс протекает стадийно и затрагивает наиболее нагружаемые участки скелета. Как правило, отмечается последовательная смена некроза, рассасывания или отторжения участков кости, которые были поражены, за чем следует восстановление структуры. Как следствие, происходит деформация кости той или иной степени.
Остеохондропатии могут локализоваться в разных участках скелета: возможно поражение практически любой кости.
Как свидетельствует медицинская статистика, примерно 1% всех ортопедических болезней занимают именно остеохондропатии. Чаще всего диагностируется остеохондропатия у детей и подростков. Но некоторые формы этого заболевания развиваются и у людей старшего возраста.
О причинах развития этой патологии и вариантах ее лечения пойдет речь в этой статье.
Патогенез
На сегодня патогенез некоторых форм болезни остается выясненным недостаточно. Ученые выдвигали многочисленные теории по поводу механизма развития заболевания и его причин. В настоящее время развитие заболевания объясняется результатом воздействия целого ряда патологических факторов. В их число входят полученные микротравмы, нарушение обменных процессов, нарушения функций нервной и сердечно-сосудистой системы, слишком сильная механическая нагрузка и др. В патогенезе асептического некроза имеет значение нарушение местного кровообращения из-за механических повреждений сосудов, эмболий, тромбозов и др.
В процессе развития болезни происходит дистрофически-некротический процесс, который условно подразделяют на пять стадий. На первой стадии в результате нарушения кровообращения участка эпифиза или апофиза происходит его некроз. На второй стадии при самой малейшей нагрузке происходит вторичный импрессионный перелом. На третьей стадии отмечается фрагментация вследствие рассасывания некоторых участков губчатого вещества кости, подвергшегося некрозу. На четвертой стадии происходит репарация вследствие того, что соединительная ткань разрастается. Пятая стадия — консолидации – развивается как следствие оссификации. При этом эпифиз деформируется или полностью восстанавливается при условии своевременной и правильной терапии.
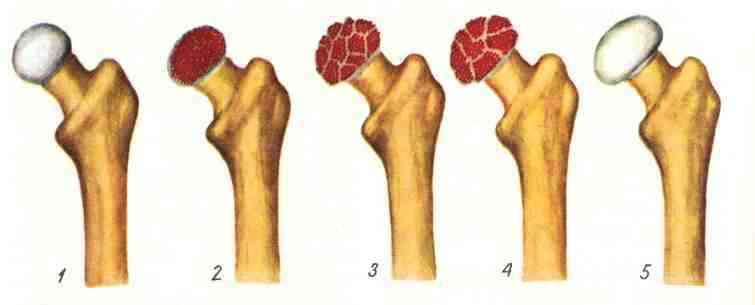
Классификация
Остеохондропатии подразделяют на такие группы:
- Остеохондропатии эпифизов трубчатых костей – в эту группу входит поражение пястных, плечевой костей, головки бедренной кости, фаланг пальцев кисти, головки плюсневой кости (на стопе).
- Остеохондропатии коротких губчатых костей – к этой группе относится поражение полулунной и ладьевидной кости стопы и кисти, тел позвонков.
- Остеохондропатии апофизов (апофозиты) — тазовых костей, позвонков, коленной чашечки, пяточной кости, пятой плюсневой кости на стопе.
- Частичные клиновидные некрозы суставных концов костей (состояние также называют рассекающий остеохондроз) — в эту группу входят поражения головки плечевой кости, тела таранной кости (на стопе), отдаленного эпифиза плечевой кости.
Существуют и другие классификации этой патологии. Выделяют следующие разновидности остеохондропатии в зависимости от того, где локализуется патологический процесс:
- Болезнь Осгуда-Шляттера – поражается бугристость большеберцовой кости. Заболевание чаще всего диагностируется у подростков, когда те активно растут и занимаются спортом с существенными нагрузками на ноги. После прохождения всех стадий заболевания под коленом могут сформироваться специфические шишки.
- Болезнь Пертеса (Легга-Кальве-Пертеса) – для этого недуга характерна хондропатия головки бедренной кости. Чаще всего болезнь развивается у мальчиков-подростков. Впоследствии оно может спровоцировать артроз тазобедренного сустава.
- Остеохондропатия костей стопы (болезнь Келлера) – поражается ладьевидная кость или головки плюсневых костей. Болезнь приводит к боли при ходьбе, хромоте, отеку стопы, увеличению головок плюсневых костей.
- Остеохондропатия пяточной кости (пяточный апофизит) – повреждается бугристость пяточной кости в том месте, где прикрепляется ахиллово сухожилие. Преимущественно диагностируется у девочек-подростков, может развиваться у детей. Апофизит пяточной кости у ребенка приводит к образованию отека, боли, усиливающейся во время ходьбы. Впоследствии в месте поражения образуется пяточная шпора.
- Хондропатия коленного сустава – происходит патологический дегенеративно-дистрофический процесс в надколенной чашечке, при котором повреждается хрящевая ткань. В итоге нарушается двигательная активность, болит колено. Чаще всего поражение надколенника происходит у подростков – мальчиков и девочек. Со временем остеохондропатия коленного сустава может привести к развитию артроза коленного сустава.
- Остеохондропатия позвоночника (болезнь Шейермана-Мау) – как правило, развивается у детей, когда те интенсивно растут. Для поражения позвоночника такого рода характерно усиление грудного кифоза, который развивается вследствие деформации тел позвонков из-за хондропатии замыкательных пластинок позвонков. Ребенок сутулится, у него развивается боль в спине, а позже вследствие этой патологии может нарушаться работа внутренних органов.
- Болезнь Кинбека — развивается хондропатия полулунной кости кисти, которая возникает вследствие постоянного травмирования кисти. При такой форме болезни боль усиливается при нагрузках. Впоследствии может развиваться атрофия мышц предплечья.
Причины
До сих пор причины проявления остеохондропатии точно не изучены. Но выделяется ряд факторов, непосредственно влияющих на развитие этой болезни:
- Наследственная расположенность – врожденные особенности тканей.
- Гормональные нарушения, в частности патология функции эндокринных желез.
- Травмирование – чрезмерные нагрузки, связанные с усиленным сокращением мышц, а также травмы. Вследствие этого происходит прогрессирующее сдавливание, а далее — сужение мелких сосудов губчатых костей.
- Нарушение обменных процессов, а также усвояемости витаминов, минералов (кальция и др.).
- Инфекции.
В целом, говоря о причинах остеохондропатии, исследователи определяют основным воздействующим фактором острую или хроническую травму, сочетающуюся с нарушением кровотока.
Симптомы
Как правило, остеохондропатия протекает длительно – до 2-3 лет.
- На первой фазе (некроз) течение болезни часто бессимптомное. Но иногда больной начинает периодически отмечать болевые ощущения. Он жалуется на быструю утомляемость. Может незначительно нарушаться функция сустава, если поражаются нижние конечности; наблюдается хромота.
- На второй фазе (компрессия) происходит перелом посредством сдавливания. Боль усиливается, и человек вынужден щадить пораженную конечность. К окончанию фазы боль может утихнуть, но функция пораженной конечности не восстанавливается.
- На третьей фазе происходит восстановление кости или развивается деформирующий артроз, вследствие чего внутри сустава разрастается соединительная ткань, нарушаются его функции. В таком случае снова начинает беспокоить постоянная боль.
Если асептический некроз развивается у детей в период активного роста, может произойти преждевременное закрытие зоны роста кости. Вследствие этого она прекращает расти.
Проявления заболевания зависят и от его разновидности.
- При остеохондропатии пяточной кости (болезни Хаглунда-Шинца) развивается боль в бугре пяточной кости. Боль, которая проявляется остро или постепенно нарастает, в основном отмечается после физических нагрузок. Над пяточным бугром, где прикрепляется ахиллово сухожилие, можно заметить припухлость. При такой патологии больной ходит, перемещая нагрузку на носок, при этом прыгать или заниматься спортом он не может.
- Если заболевание поражает позвоночник (болезнь Шейермана-Мау), то на первой ее стадии позвоночник искривляется в верхнем отделе (увеличенный грудной кифоз). На второй стадии больной ощущает боли в спине, которые больше всего беспокоят при ходьбе и в позе сидя. Для этого периода также характерна быстрая утомляемость и слабость мышц спины. Грудной кифоз при этом становится более выраженным. Для третей стадии характерно полное слияние апофизов с позвонками. Позже на фоне заболевания развивается остеохондроз, болевой синдром нарастает.
- При поражении бедренной кости (болезнь Легга-Кальве-Пертеса) изначально выраженных симптомов не отмечается. По мере развития заболевания начинают беспокоить боли в тазобедренном суставе, которые отдают в колено. В основном они наблюдаются после нагрузки, а когда ребенок отдохнет, боль проходит. Когда болезнь прогрессирует, отмечается ограничение движений тазобедренного сустава. Постепенно атрофируются мышцы, и больное бедро худеет.
- Остеохондропатия бугристости большеберцовой кости часто отмечается у подростков, которые профессионально занимаются танцами, спортом. Поражение бугристости большеберцовой кости (заболевание Шлаттера) приводит к появлению боли под надколенником. Появляется припухлость. В связи с этим больному сложно заниматься спортом, танцевать. Болевые ощущения усиливаются, когда напрягается четырехглавая бедренная мышца (во время приседания, ходьбы по лестнице и т. п.).
Анализы и диагностика
При подозрении на развитие остеохондропатии основным методом исследования является рентгенологическая диагностика. Однако на первой стадии – при некрозе – на снимке врач может не увидеть патологии.
Если болезнь диагностирована, рентгенография проводится с определенной периодичностью – для отслеживания динамики процесса. Рентген проводят с интервалом от одного месяца до одного года, в зависимости от стадии.
Кроме рентгенографии при необходимости применяют и другие методы исследования:
- Ультразвуковое исследование – проводят для того, чтобы оценить состояние мягких тканей коленного сочленения.
- МРТ – позволяет определить очаги патологии в начальной стадии.
- Артроскопия – позволяет определить, в каком состоянии на данный момент пребывает коленное сочленение.
- Сцинтиграфия – лучевая диагностика, позволяющая определить болезнь на разных этапах.
Также назначаются лабораторные анализы – общий и биохимический анализы крови, гормональные исследования.
Полученные данные дают возможность специалисту определить тактику лечения.
Лечение остеохондропатии
Остеохондропатия – это заболевание, при котором могут применяться две тактики лечения: консервативное и оперативное. Консервативное лечение остеохондропатии пяточной кости у детей, а также других разновидностей болезни подразумевает обеспечение в остром периоде состояния покоя конечности, которая была поражена, а также прием препаратов, назначенных врачом.
Читайте также:


