Осложнения лучевой терапии область головы и шеи
Специалисты отделения опухолей головы и шеи НМИЦ онкологии имени Н.Н. Петрова подготовили ответы на самые частые вопросы пациентов, проходящих лучевую терапию. Они рассказали, с какими побочными эффектами можно столкнуться во время этого длительного и непростого лечения, как их избежать или облегчить.
Что такое лучевая терапия? В каком случае она назначается?
Лучевая терапия (радиотерапия, облучение) — современный метод лечения с помощью ионизирующего излучения. В качестве ионизирующего излучения в зависимости от видов и задач лучевой терапии могут быть использованы разные виды лучей (рентгеновские или гамма-лучи). Они вызывают сходные биологические эффекты в клетках и тканях, определяя лечебное действие облучения.

Количество полученного облучения называется дозой и измеряется в греях (Гр). Доза облучения при разных типах лучевой терапии назначается индивидуально с учётом многих факторов — особенностей как самого заболевания (вид, стадия, локализация), так и пациента.
Лучевая терапия проводится только при наличии показаний в результате взвешенного решения. При этом специалисты всегда руководствуются важной целью — оказать наилучшую помощь пациенту в лечении его заболевания. Обязательно оцениваются риски и выгоды, устанавливается соотношение пользы и вреда от облучения.
Всегда ли возникают осложнения?
Многие пациенты волнуются, ожидая тяжёлых осложнений от лучевого лечения. Следует помнить, что каждый человек — индивидуален. Нежелательные эффекты могут быть почти незаметными или временными, не все из них будут у конкретного пациента.
Но надо помнить, что как у любого метода лечения, у лучевой терапии есть побочные эффекты. Большинство из них возникает постепенно обычно к концу второй недели облучения. Они делятся на ранние лучевые реакции и поздние лучевые реакции, проявляются в органах, расположенных непосредственно в поле облучения.
Во время лечения могут проявиться тошнота, снижение аппетита, покраснения на коже, потеря концентрации внимания, выпадение волос, слабость и прочее.
Какие осложнения при проведении лучевой терапии у пациентов с опухолями головы и шеи бывают и как с ними справиться?
Проблемы с питанием и потеря веса
Для успешного прохождения лечения необходимо качественно и сбалансировано питаться. Лечение – не время диет для похудения. В этот период организм нуждается в дополнительной энергии для борьбы с болезнью. К сожалению, именно в этот момент возникают побочные эффекты, из-за которых принимать достаточное количество пищи не получается, что и ведёт к потере веса и нарушению работы всех органов и систем организма.
В далеко зашедших случаях приходится прерывать лучевую терапию. Поэтому пациенту необходимо очень внимательно отнестись к своему рациону, количеству и качеству съедаемой пищи в день.
Какие проблемы могут возникать?
Они разные, но встречаются почти у всех:
- снижение или потеря аппетита,
- нарушение вкусовых ощущений и запаха,
- сухость во рту,
- тошнота,
- нарушение глотания,
- боль в ротовой полости.
Что может помочь?
Принимайте пищу дробно. По 6-8 раз в день. Порции должны быть небольшие, а еда негорячая.
Не допускайте длительных перерывов без пищи. Всегда имейте под рукой то, чем можно перекусить.
Не ешьте бесполезной, пустой еды. Каждый кусочек должен нести пользу. Выбирайте высококалорийные продукты, богатые белком.

Переходите на мягкую или измельчённую пищу. Можно самостоятельно использовать блендер.
Не отчаивайтесь, если любимое блюдо перестало быть вкусным, ищите альтернативные варианты. Это временное явление, после лечения вкус еды постепенно вернётся.
Пейте достаточное количество жидкости.
Контролируйте свой вес: взвешивайтесь каждые два дня.
Не употребляйте алкоголь, он раздражает и дополнительно сушит слизистую рта. Алкоголь оказывает общее токсическое действие на организм.
Каждый день необходимо наблюдать за собой. Если наступает момент, когда количество потребляемой пищи и жидкости заметно уменьшилось, а вышеперечисленные советы не помогают, не надо скрывать это от лечащего врача.
В этом случае он назначит дополнительно специализированное питание и инфузионную терапию.
В некоторых ситуациях лечащий врач принимает решение установить назогастральный зонд, и тогда питание происходит через него, а ротовая полость изолируется от контакта с пищей, это даёт возможность сохранить целостность слизистых оболочек в ротовой полости, не происходит травматизация обожжённых тканей. Многие пациенты боятся и всячески избегают этой процедуры, но, по отзывам тех, кому пришлось с этим столкнуться, зонд — это спасение. Как, чем и в каком режиме питаться через зонд обучает медицинская сестра стационара, где пациент проходит лечение.
В некоторых ситуациях пациентам показано формирование гастростомы: при обширном распространении опухоли на шее, при невозможности питаться, когда пища совсем не проходит. Гастростома чаще всего устанавливается эндоскопически, что позволяет избежать травматизации и своевременно начать питание.
Трудности с дыханием
В некоторых ситуациях у пациентов возникает необходимость формирования превентивной трахеостомы. Она нужна в случае, когда пациенту трудно дышать из-за опухоли в области шеи и в ситуации, когда врач понимает, что во время лучевой терапии возникнет отёк мягких тканей, который может привести к удушью.
Одна из частых проблем — это воспалительное или язвенное поражение ротовой полости и, связанная с этим осложнением, боль.
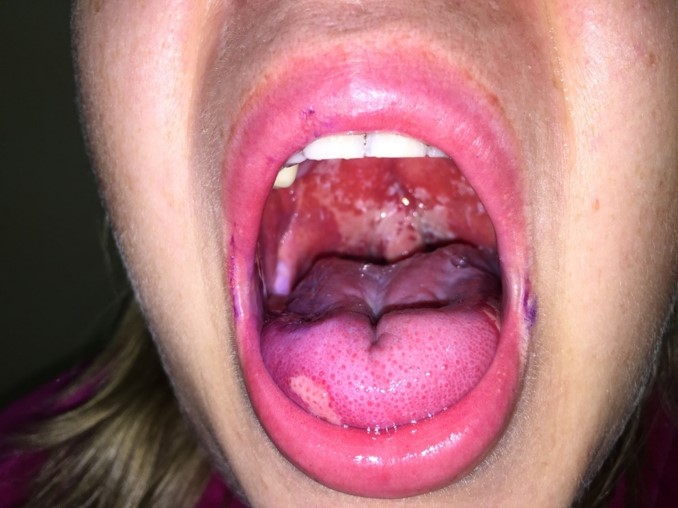
Пациент может заметить уменьшение слюноотделения, изменение вкуса, боль (она может быть острой), жжение, язвочки на слизистой полости рта, затруднение в приёме пищи и глотании.
С самого начала лечения рекомендуется соблюдать тщательную гигиену полости рта:
- использовать мягкую зубную щётку,
- чистить зубы после каждого приёма пищи,
- полоскать ротовую полость физиологическим раствором или другими растворами по назначению врача.
- Необходимо избегать приёма горячей, кислой, раздражающей, грубой пищи, а также горячих напитков.
При развитии вышеперечисленных симптомов лечащий врач назначает соответствующую терапию, в том числе противоболевую, облегчающую возникшее осложнение.
Осложнения со стороны ЖКТ
Запоры являются частой проблемой во время лечения. Причинами могут быть снижение двигательной активности, изменение рациона. Стул должен быть регулярным, ежедневным или через день. При задержке до трёх дней об этом необходимо сообщить врачу.
Диарея — это также осложнение от лечения, о ней обязательно нужно сообщить врачу. Последствия от потери жидкости в организме во время лечения могут быть невосполнимыми, а осложнения очень серьёзными.
Кожные осложнения
Кожные реакции в зоне облучения беспокоят многих пациентов. Лечащий врач назначит специальные средства для ухода за кожей.
Общие рекомендации:
- используйте мягкие, щадящие моющие средства для ежедневной гигиены;
- исключайте любое раздражение: воротнички, украшения, мочалки;
- после умывания высушивайте кожу промакивающими движениями;
- носите одежду с мягкой, свободной горловиной;
- закрывайте кожу от прямых солнечных лучей, используйте солнцезащитные средства SPF50;
- увлажняйте кожу и наносите кремы после сеанса радиотерапии.
Выпадение волос
Выпадение волос — неприятное осложнение, настигающее часть пациентов в процессе лечения.

Общие рекомендации: если выпадение сильное, то необходимо сбрить волосы полностью в парикмахерской. Волосы отрастут. Во время лечения необходимо избегать окрашивания и осветления волос. Для психологического комфорта можно использовать парики, шарфы, банданы или шапочки.
Это наиболее частые проблемы, с которыми может столкнуться пациент, а также способы их решения.
Вот ещё несколько советов, основанных на опыте сопровождения пациентов.
Сопутствующие хронические заболевания. Как их контролировать во время лучевого лечения?
Если у пациента есть хроническое заболевание: гипертония, сахарный диабет, гастрит и т.д., то следует знать, что возможно обострение или изменение его течения. Это может потребовать коррекции дозы принимаемых препаратов. Необходимо быть внимательным к своему самочувствию, аккуратно принимать назначенные лекарства.
Обо всех изменениях своего самочувствия необходимо сообщать лечащему врачу или медицинской сестре.
Что делать курильщикам?
Бесспорно — курение вредно. Необходимо постараться снизить количество выкуриваемых сигарет, а лучше совсем перестать курить.
Полезны ли физические нагрузки во время лечения?
Физические нагрузки должны быть лёгкими и неутомительными. Прогулки полезны и желательны.
Бег, поднятие тяжестей необходимо отложить на потом.
Если у пациента есть хобби: вязание, вышивка, рисование, то желательно взять всё необходимое этих занятий с собой в стационар. Если увлечения нет, то, может быть, стоит попробовать?
Общение, или где найти единомышленников?
Многие согласятся, что очень важно иметь единомышленников, с которыми можно поговорить и обсудить насущные проблемы. В ситуации заболевания единомышленник — это сосед по палате или отделению. Общение, поддержка друг друга, обмен информацией и даже взаимоконтроль помогают лучше и легче перенести лечение. Это доказано опытом.
С другой стороны, соседи по палате могут создавать и проблемы, например, храп! Не стоит пренебрегать берушами для сна. Качественный сон очень важен.

Врачи, медсёстры и другие медицинские работники — это тоже единомышленники пациента. Они рядом и готовы помочь.
Очень важно не замыкаться и не закрываться от окружающего мира.
А если нужна психологическая помощь?
Во многих стационарах есть возможность получить помощь медицинского психолога. Не стоит отказываться, если в этом есть необходимость.
Полезно задать психологу вопросы, которые беспокоят, получить на них ответы и профессиональную психологическую поддержку.
Перед выпиской важно обдумать и записать возникшие вопросы по питанию, обезболиванию, дальнейшему лечению и задать их лечащему врачу. Выписываясь из стационара, пациент должен знать, что ему делать, куда обращаться в той или иной ситуации.
И в завершение пожелание от одного из пациентов НМИЦ онкологии им. Н.Н. Петрова:
2013 год, 58 лет, диагноз рак горла IV стадия. В течение 7 месяцев 6 курсов химиотерапии, 33 сеанса лучевой терапии, не прекращая основной работы, переведя её в дистанционную форму.
2020 год, 65 лет. Работа, хобби.
Авторы:

Медсестринский состав отделения ОГШ
- Ольга Сергеевна Корнеева;
- Наталия Сергеевна Василькова;
- Елена Николаевна Степанова;
- Кабанова Лариса Валерьевна;
- Норочевская Инга Васильевна;
- Полякова Оксана Николаевна;
- Игнашова Надежда Борисовна;
- Верюжская Любовь Николаевна.
![]()

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Все побочные эффекты лучевой терапии можно подразделить на острые и хронические. Их возникновение зависит от общей дозы облучения, однократной дозы облучения, предыдущего или сопутствующего лечения (хирургического вмешательства и/или химиотерапии), объема опухоли.
Одним из главных факторов, ограничивающих дозу лучевой терапии, является мукозит. Выраженный лучевой мукозит может стать причиной перерывов в лечении с последующим рецидивом опухолевого роста. Если иммунная система больного подорвана химиотерапией, слизистые оболочки могут инфицироваться. Наиболее распространенным хроническим побочным эффектом является ксеростомия.
С целью повышения вероятности успеха лучевой терапии пациент должен отказаться от курения (курение повышает сопротивляемость опухолевых клеток облучению), тщательно следовать схеме лечения, избегая перерывов более чем на пять дней, активно искать поддерживающей терапии. Перед началом лечения пациента должен обследовать фониатр/специалист по глотанию, диетолог, специалист по контролю боли и психолог.
Все они могут помочь пациенту справиться с острыми и хроническими побочными эффектами лучевой терапии. Также перед началом лучевой терапии пациента должен осмотреть стоматолог, необходимо выполнить ортопантомограмму, при необходимости удалить больные зубы, приобрести фторированные каппы для зубов, которые могут быть полезны у больных с пломбами (наличие пломб ведет к более выраженному мукозиту, т. к. ионизирующее облучение рассеивается при встрече с пломбировочным материалом).

а) Острые побочные эффекты лучевой терапии головы и шеи. Побочные эффекты обычно появляются на третьей неделе лечения. Развивается дерматит, снижается секреция слизи, появляются охриплость, боли в горле, дисфагия, утомляемость, нарушения вкуса, ксеростомия. В редких случаях на первой неделе может развиваться паротит (вследствие закупорки выводных протоков железы густой слизью).
Ближе ко второй половине курса, когда симптомы усиливаются, у пациентов появляется необходимость в использовании кремов и масел для кожи, муколитиков, наркотических анальгетиков, противорвотных препаратов, изменений в диете (переход на жидкую пищу и жидкие питательные смеси). Пациентам, которые не способны перенести весь курс лечения (особенно в сочетании с химиотерапией), может быть наложена гастростома.
Пациенты могут сильно терять в весе, у них нарушается заживление ран. Все это ведет к сложностям с завершением курса лечения. Важно минимизировать любые перерывы в лечении, поскольку подавление роста опухоли нарушается при прерывании лечения на пять дней и более.
б) Хронические побочные эффекты лучевой терапии головы и шеи. Полное восстановление после курса лучевой терапии занимает несколько недель или месяцев. Отказаться от приема дополнительных препаратов пациенты обычно могут спустя 4-6 недель после окончания лечения. Наиболее тяжелыми хроническими побочными эффектами являются фиброз мягких тканей шеи и жевательной мускулатуры, выпадение волос, хондронекроз, дисфагия, гипотиреоз, ксеростомия.
Избежать образования стриктур верхнего сфинктера пищевода и фиброза мышц, участвующих в глотании, можно при раннем начале специальных глотательных упражнений. Невозможность нормального глотания может вести к хронической аспирации и необходимости постоянного использования назогастрального зонда. Для предотвращения распада зубов и остеорадионекроза пациенты должны тщательно соблюдать гигиену полости рта, избегать удаления или имплантации зубов.
в) Направление будущих исследований. В рандомизированном исследовании RTOG-H5022 будет оценена эффективность добавления С225 к курсу химиолучевой терапии (ускоренный курс облучения с двумя курсами цисплатина).
С учетом того, что у пациентов с раком ротоглотки, ассоциированным с ВПЧ, удается достичь превосходных результатов при использовании традиционных методов лечения, многие лечебные учреждения и исследовательские группы занимаются поиском наименее агрессивного варианта. Аналогичных результатов можно достичь использованием меньших доз облучения и меньшим количеством курсов химиотерапии, снизив при этом общую токсичность.
У пациентов с крайне агрессивными опухолями, которым требуется более радикальное лечение, возможно применение нескольких подходов: использование индукционной химиотерапии, эскалация дозы облучения, подключение брахитерапии или биологической терапии.
С другой стороны, ведется поиск радиопротективных препаратов, которые помогут предотвратить развитие мукозита и других побочных эффектов и одновременно с этим увеличить вероятность сохранения функции пораженного органа, поскольку целью лечения является не только подавление опухолевого роста, но и поддержание общего качества жизни на достойном уровне.
Например, исследуется возможность использования лучевой терапии с модулированной интенсивностью (ЛТМИ) для снижения риска развития дисфагии и снижения дозы химиолучевой терапии. Это позволит сохранить пациентам глотание и устранит необходимость в использовании назогастрального зонда.
С целью дальнейшей персонализации лечения разрабатываются новые методы лучевой диагностики и молекулярной диагностики, с помощью которых, как мы надеемся, удастся найти сбалансированный способ излечения с использованием минимально допустимых доз и косметическими и функциональными результатами лечения.
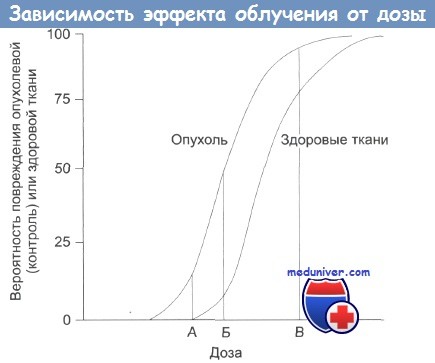
Зависимость терапевтического эффекта от дозы облучения.
А — нижняя безопасная доза;
Б — увеличение дозы: растет поражение здоровых тканей;
В — наивысшая вероятность успешного лечения, но и высокая вероятность поражения здоровых тканей, многочисленные побочные эффекты, некоторые из которых могут проявиться в отдаленном будущем
г) Ключевые моменты лучевой терапии:
• В основе лучевой терапии лежит нарушение способности опухолевых клеток к делению. Ионизирующее излучение вызывает формирование свободных радикалов, которые разрывают двухспиральную цепь ДНК.
• Здоровые ткани обладают большей репаративной активностью, чем опухолевые, поэтому они более устойчивы к действию ионизирующего излучения. Именно эта разница в репаративных свойствах нормальных и опухолевых тканей и позволяет убивать злокачественные клетки, сохраняя целостность и функциональность окружающих тканей.
• Как правило, для избирательной терапии используется доза в 50 Гр (грэй), для лечения остаточных микроскопических опухолей — 60 Гр, для лечения крупных новообразований — 70 Гр.
• В случае плоскоклеточного рака головы и шеи время и частота использования лучевых методов лечения имеют особое значение, т.к. данные опухоли способны к отложенной ускоренной репопуляции на фоне проводимой лучевой терапии. Феномен репопуляции во время терапии и способность раковых клеток к дифференциальной репарации часто обусловливает необходимость использования различных фракционных режимов подачи ионизирующего излучения.
Улучшить результаты лечения можно сокращением общего курса терапии и эскалацией дозы с гиперфракционированием.
Методики лечения злокачественных опухолей органов головы и шеи
В области головы и шеи могут возникать самые разные злокачественные новообразования, поведение которых существенным образом зависит от места возникновения. Например, характер опухоли, берущей начало в голосовых связках, значительно отличается от поведения новообразования корня языка, причем данные анатомические структуры расположены всего в нескольких сантиметрах друг от друга.
Самой распространенной злокачественной опухолью в области головы и шеи является плоскоклеточная карцинома, которая происходит из клеток, выстилающих носовую и ротовую полость и глотку изнутри. К другим, менее распространенным опухолям относятся новообразования слюнных желез, лимфомы и саркомы.
Распространение рака происходит по трем путям:
- Первый путь. Это непосредственное проникновение раковых клеток из первичного очага в рядом расположенные ткани.
- Второй путь (лимфогенный). Распространение по лимфатическим сосудам.
- Третий путь (гематогенный). Подразумевает миграцию раковых клеток по кровеносным сосудам в отдаленные ткани и органы.
В области головы и шеи самым частым способом распространения опухоли является лимфогенный.
В патологический процесс обычно вовлекаются лимфатические узлы, расположенные по ходу крупных кровеносных сосудов под грудино-ключично-сосцевидной мышцей с каждой стороны шеи. Особенно часто поражается узел в области внутренней яремной вены в углу нижней челюсти. Риск распространения опухоли по кровеносным сосудам существенно зависит от поражения лимфатических узлов шеи, а именно их количества и локализации. Если затронуты лимфатические узлы в нижних отделах шеи, то риск метастазирования увеличивается.
Лечение злокачественных опухолей органов головы и шеи
При лечении рака органов головы и шеи применяется:
- Химиотерапия.
- Радиотерапия.
- Оперативное вмешательство.
Исходными методами лечения считается лучевая терапия, хирургическая операция или их сочетание. Химиотерапия представляет собой метод дополнительного, или адъювантного, лечения. Оптимальное сочетание трех вариантов лечения при той или иной опухоли в области головы и шеи зависит от локализации новообразования и его стадии, то есть распространенности.
При опухолях на ранних стадиях развития (особенно ограниченных местом своего возникновения) назначается либо радиотерапия, либо хирургическая операция. При более распространенных опухолях возможно одновременное проведение лучевой терапии и операция. В некоторых случаях, в зависимости от клинического течения заболевания, сначала проводится хирургическое лечение, а затем - радио- и/или химиотерапия.
Если план лечения первичной опухоли включает только радиотерапию, то облучению подвергаются все органы шеи. Помимо этого, может потребоваться иссечение лимфатических узлов шеи (лимфодиссекция). Это особенно важно при распространении на них рака или невозможности полного устранения опухоли с помощью курса радиотерапии.
Другим лечением, которое может потребоваться перед или после лучевой терапии, является хирургическое удаление опухоли. В целом, если показана операция, то радиотерапия проводится при необходимости после нее. Тем не менее, в некоторых случаях сразу удалить первичную опухоль не удается в силу ее размеров или неудобного положения. В таких ситуациях сначала проводится радиотерапия, что позволяет сократить объем новообразования, а затем операция.
Недавние исследования показывают, что химиолучевое лечение, то есть одновременное проведение химио- и радиотерапии, эффективнее, чем назначение химиопрепаратов до лучевой терапии. При некоторых распространенных формах рака (стадия III или IV) в график радиотерапии также включается химиотерапия. Одновременно с лучевым лечением назначают такие препараты, как цисплатин (Платинол) и цетуксимаб (Эртубикс). Иногда используется 5-фторурацил, карбоплатин (Параплатин) и паклитаксел (Таксол). Это лишь краткий список химиопрепаратов, а лечащий врач может выбрать для лечения другое средство.
Режим химиотерапии может быть различным, включая ежедневное введение препарата в низких дозах, еженедельное введение в относительно низких дозах или использование довольно высокой дозы каждые 3-4 недели.
РАДИОТЕРАПИЯ ПРИ ОПУХОЛЯХ ОРГАНОВ ГОЛОВЫ И ШЕИ
При лечении рака головы и шеи применяется один из следующих методов радиотерапии:
- Наружная лучевая терапия. Метод доставки пучка высокоэнергетических рентгеновских лучей к опухоли. Излучение образуется вне тела пациента с помощью линейного ускорителя и направляется в область опухоли. Рентгеновское излучение уничтожает раковые клетки, а тщательное планирование лечения позволяет защитить окружающие здоровые ткани. После радиотерапии никакого излучения внутри организма пациента не остается.
- Радиотерапия с модулированной интенсивностью (РТМИ). Представляет собой современный метод высокоточной лучевой терапии с использованием компьютеризированных линейных ускорителей, что обеспечивает прицельную доставку излучения к новообразованию или какой-либо области внутри него. При этом пучок лучей полностью соответствует трехмерных параметрам опухоли, в результате чего вся доза излучения целиком фокусируется на мишени, а воздействие на здоровые клетки сводится к минимуму.
Метод проведения лучевой терапии при опухолях органов головы и шеи
Перед началом лучевой терапии пациента консультирует онколог-радиолог. В ходе консультации врач оценивает историю заболевания и проводит осмотр. Проводятся консультации и других специалистов, которые входят в состав группы лечащего персонала: хирурга, патоморфолога, радиолога и стоматолога. Вклад каждого специалиста в процесс обследования и лечения очень важен.
После обсуждения возможных вариантов лечащий врач совместно с пациентом выбирает наиболее подходящий для данного случая метод лечения. Затем врач назначает дату планирования радиотерапии, если она выбрана в качестве основного способа лечения. Составление плана лучевой терапии начинается на этапе моделирования, в ходе которого проводится серия рентгеновских снимков или КТ. Результаты обследования важны для определения типа и направления пучка лучей для воздействия на опухоль.
Формирование пучка происходит под действием специального многолепесткового коллиматора или блоков на основе свинцового сплава, которые укрепляются на линейном ускорителе. Данные приспособления обеспечивают защиту здоровых тканей от ненужного облучения. После этого врач определяет границы области воздействия излучения. Собственно радиотерапия начинается через 1-2 дня после окончания планирования.
Радиотерапия проводится 1-2 раза в день, 5 дней в неделю, в течение 5-7 недель в зависимости от графика, назначенного лечащим врачом. Первые несколько дней сеансы радиотерапии занимают от 1 до 2 часов. В последующем каждый сеанс длится всего несколько минут, а общее пребывание пациента в радиологическом отделении не превышает 30-45 минут.
Сеанс лучевой терапии не сопровождается какими-либо неприятными ощущениями, а побочные эффекты появляются только через две или более недели.
Обследование и лечение после окончания лучевой терапии при опухолях органов головы и шеи
Выделяют несколько целей последующего наблюдения и лечения:
- Лечение острых побочных эффектов радиотерапии.
- Выявление и лечение поздних побочных эффектов или осложнений лучевой терапии, если они возникают.
- Обнаружение рецидива злокачественной опухоли и проведение дополнительного лечения, например, хирургического, если радиотерапия прошла безуспешно.
- Выявление и лечение других очагов злокачественных опухолей, не связанных с первичным новообразованием.
Даже если исходное лечение прошло успешно и привело к полному излечению рака, то существует относительно невысокий риск (2-3% в год) развития новых опухолей в области головы и шеи, не связанных с первичным новообразованием. Поэтому назначается динамическое наблюдение:
- В течение первого года: каждые 4-6 недель.
- В течение второго года: каждые 2 месяца.
- В течение третьего года: каждые 3 месяца.
- В течение 4-5 года: каждые 6 месяцев.
- После этого ежегодно.
Каждый год проводится рентгенограмма органов грудной клетки и оценка функции щитовидной железы на предмет ее снижения, то есть развития гипотиреоза, который легко лечится.
В некоторых сложных случаях, когда оценка присутствия раковых клеток после лечения затруднительна, врач назначает дополнительное обследование, например, КТ, МРТ или ПЭТ с фтордезоксиглюкозой.
Побочные эффекты лучевой терапии при опухолях органов головы и шеи
Побочные эффекты радиотерапии зависят от локализации и распространенности рака органов головы и шеи. В целом, лечение не сопровождается тошнотой и рвотой, которые, однако, возможны у некоторых пациентов. Для облегчения данного состояния используются эффективные противорвотные препараты.
Побочные эффекты возникают только через две или более недели от начала радиотерапии, когда появляется боль в горле, нарушение вкусовых ощущений, сухость во рту и кожные реакции. Основным побочным эффектом, затрудняющим проведение лучевой терапии, является боль в горле. При очень сильных болях пациент не может принимать пищу и жидкости через рот, что важно для поддержания веса и водно-солевого баланса. В таких случаях врач на время вводит в желудок трубку, которая обеспечивает достаточное питание без необходимости глотать пищу. Постановка трубки в желудок проводится амбулаторно. Тем не менее, глотательные движения для пациента необходимы. В противном случае возможна атрофия глотательных мышц и развитие устойчивого нарушения глотания, что затруднит прекращение использования трубки после окончания курса радиотерапии. Поэтому за курсом радиотерапии на органы шеи внимательно следит диетолог, который помогает пациенту поддерживать адекватный водный баланс и энергообмен.
При появлении побочных эффектов некоторые больные стремятся прекратить лечение, однако этого ни в коем случае делать не стоит. Нежелательные явления представляют собой всего лишь острый ответ на радиотерапию здоровых тканей, таких как кожа или слизистые оболочки, реагирующих на излучение подобно раковым клеткам. При этом лечение, которое не вызывает острых побочных явлений, скорее всего будет неэффективным. Перерывы в терапии для облегчения побочных эффектов дают опухоли возможность для восстановления, что существенно снижает вероятность выздоровления.
При радиотерапии на органы головы и шеи практически всегда требуется дополнительный прием обезболивающих препаратов, как длительного, так и краткосрочного действия. Возможно, что потребуются и слабительные средства, поскольку обезболивающие нередко вызывают запоры. Дополнительно может быть назначен местный анестетик на область горла или ротовой полости и, при необходимости, противорвотные препараты, если пациента беспокоит тошнота.
Риски и осложнения лучевой терапии при опухолях органов головы и шеи
Четкая цель лечения каждого пациента должна быть поставлена перед началом курса радиотерапии. Первый вопрос, который предстоит решить врачу, состоит в следующем: возможно ли полное излечение от опухоли при помощи радиотерапии, или лечение предназначено только для облегчения симптомов (то есть является паллиативным)? Если излечение невозможно, то потенциальные риски, связанные с проведением лучевой терапии, ни в коем случае не должны превышать возможную пользу от лечения.
Паллиативное лечение представляет собой короткий курс радиотерапии низкими или умеренными дозами, что обеспечивает довольную высокую вероятность сокращения размеров опухоли и, в свою очередь, облечение симптомов. Побочные эффекты или осложнения при этом выражены незначительно или не возникают вовсе. Стандартный курс паллиативной лучевой терапии включает около 10 сеансов в течение двух недель.
С другой стороны, если излечение возможно, то назначается более длительный и напряженный курс радиотерапии. Шансы на полное устранение опухоли могут быть различными и, в зависимости от ситуации, должны составлять не менее 5-10%. Риски, связанные с подобным лечением, зависят от локализации и распространенности опухоли и характера рядом расположенных здоровых структур.
В целом, при любом лечении врач старается трезво оценить потенциальные риски развития основных осложнений. Если вероятность появления осложнений или побочных эффектов равна возможной пользе лечения или превышает ее, то план терапии подвергается пересмотру. С другой стороны, если вероятность полного излечения существенно превышает риски, то лечение начинается без промедлений.
Новейшие достижения в области лечения злокачественных опухолей органов головы и шеи
Новые методы лечения рака органов головы и шеи представляют собой сочетания старых подходов. Положительным примером является использование в последние годы комбинации радио- и химиотерапии или иммунотерапии при прогрессирующих опухолях.
Вероятность излечения существенно увеличивается при использовании препаратов, которые повышают чувствительность опухоли к радиотерапии. К ним относятся антиангиогенные препараты, которые атакуют питающие опухоль кровеносные сосуды, и средства, подобные эритропоэтину.
(495) 545-17-44 - клиники в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ

Протонная терапия позволяет онкологам-радиологам добиваться максимально губительного влияния излучения на опухоль, одновременно сводя к минимуму воздействие на здоровые ткани и органы и сдерживая риск развития побочных эффектов лечения.
.jpg)
Позитронно-эмиссионная томография может оказать помощь врачу-радиологу там, где рентген-исследование или МТР остаются бессильны. Определить злокачественную природу некоторых опухолей возможно только во время операции, либо, использовав ПЭТ/КТ технологию. Второй метод является преимущественным, как безболезненный и эффективный. Достоверность информации, получаемой при ПЭТ диагностике, стремится к 90 процентам, в то время как МРТ дает только 50-70 процентов точности.
Читайте также:


