Операция после которой нельзя лежать на спине
Первая неделя после операции:
Вам проведена микродискэктомия на поясничном отделе позвоночника, устранена основная причина, вызывающая боль в позвоночнике и ногах, однако необходимо помнить, что на этом лечение не заканчивается, а только начинается.
Любая рана требует 1-2 недели на заживление, поэтому при любом типе операций необходимо придерживаться единых правил после операции на позвоночнике.
Независимо от того оставили вас в больнице на эти 1-2 недели или выписали домой на долечивание, главное обеспечить перераспределение нагрузок с места операции на более здоровые части опорно-двигательного аппарата. Это позволяет сформироваться более крепкому рубцу.
Вы должны быть разумно активным и дисциплинированным помощником вашего лечащего врача в борьбе за Ваше здоровье, от Вас во многом зависит окончательный успех операции.
Задачи, стоящие перед врачом и пациентом во многом зависят от сроков послеоперационного периода.
1 неделя после операции:
Итак, вы в палате после операции.
- Не спешите вставать, все решения за вас сегодня будет принимать лечащий врач.
- Вам можно лежать на спине, на боку и на животе, достаточно свободно можно поворачиваться в постели, но вот сидеть, вставать без разрешения врача нельзя. - Если у вас есть необходимость совершить физиологические отправления, вызывайте дежурную медсестру.
- Напоминать о том, что трогать и срывать наклейки на послеоперационной ране недьзя, пожалуй, и не стоит.
День второй.
Ночь прошла спокойно и на утреннем обходе врач наверняка разрешить вам вставать. Вставать с постели, необходимо предварительно сделав несколько простых разминочных движений руками и ногами на растяжку, надеть корсет и затем повернуться на живот, желательно подложив под живот небольшой валик. Спустить одну ногу с постели, носком до пола и вставать с прямой спиной отжимаясь на руках. При укладывании на постель всё повторяется в обратном порядке.
Стоять и ходить вам разрешено не более 15 минут, с 45-60 минутным отдыхом в положении лежа, причем время ходьбы надо увеличивать постепенно, начиная с 5 минут.
Вставать и ходить вам в первые дни придется только в корсете.
Предпочтение отдается корсету из плотной малоэластичной ткани, всегда с металлическими или пластиковыми вставками, шириной 30-35 см, для перекрытия подвижности поясничного и крестцового отдела, нижний край корсета должен закрывать середину крестца.
Надевать корсет необходимо в положении лежа, желательно на майку или футболку и вставать по-прежнему через положение на боку.
Вставать без корсета, сидеть, ходить без корсета, выходить из палаты, принимать душ, мыть голову и многое другое без чего можно обойтись вам пока нельзя.
День третий и четвертый.
Основное время Вы проводите лежа в постели, перед вставанием надеваете корсет, и ходьба по отделению или дому осуществляется только в корсете.
Главное постепенное наращивание времени хождения с 20 минут в третий день, до 30-40 минут на четвертый день с обязательным отдыхом в положении лежа по 60 минут. Количество вставаний, как правило, не ограничено, но принцип разумности соблюдать необходимо. Как правило, в эти дни начинают заниматься лечебной гимнастикой, к вам в палату придет инструктор ЛФК, и вы начнете делать упражнения в исходном положении лежа.
Среди частых жалоб в первые дни после операции, особенно в ночное время - ощущения онемения и покалывания в ноге, как будто Вы ее "отлежали". Встаньте с постели, пройдитесь и, если необходимо, примите болеутоляющий препарат и конечно не забудьте рассказать об этом лечащему врачу.
День пятый.
В этот день можно начинать ходить по лестнице осторожно, по 1-2 пролету, придерживаясь за перила. Возможность ходить по лестнице позволяет пойти на гимнастику в гимнастический зал, а может и прогуляться по улице. Гулять, в корсете, можно 30-60 минут и затем домой для 45-60 минутного отдыха в положении лежа на спине или на боку. Лежание на животе нежелательно, при острой необходимости положите валик под живот.
Наконец-то можно принимать душ, мыть голову, но все это делать стоя, желательно не снимая корсета, но это возможно, если корсетов два тогда один из них пойдет на сушку. Если корсет один, снимите его, но обязательно обопритесь спиной или плечом о стену и после мытья немедленно одеть.
День седьмой.
Для многих пациентов это день выписки на амбулаторное лечение. Транспортировка вас домой должна быть организована в положении лежа, на заднем сидении машины или на максимально откинутом переднем сидении, в положении на боку.
Не забывайте, что ваше поведение в стационаре и дома мало, чем отличаются друг от друга. Находясь дома, постепенно наращиваем время нахождения на ногах с обязательным отдыхом в постели. Заниматься дома надо самостоятельно, оговорив гимнастические упражнения с хирургом и изучив их с инструктором ЛФК.
1 месяц после операции:
Ношение корсета в этот период – обязательно. Сидеть нельзя, на 2-3-ей недели первого месяца после операции можно присаживаться на минимальное время - 15-20 минут, лишь во время приема пищи. Важно не только сколько, но и как сидеть. В позиции – сидя, необходимо сохранить форму позвоночника с прогибом вперед в поясничном отделе. Для сидения лучше использовать стул с небольшим сидением и выраженным подпором под поясницу (компьютерное кресло), высота стула, такова, что бы колени были ниже тазобедренных суставов.
Наклоны вперед исключите из своих движений, особенно на первые 2-3 недели, к концу месяца, разрешается легкие поклоны. В основном необходимость наклониться вперед возникает при надевании обуви. Изничтожьте в своём гардеробе обувь со шнурками и заведите обувной рожок с длиннейшей ручкой. При необходимости сделайте полшага вперед и приседайте с прямой спиной.
Помните про правильное вставание с постели, только теперь можно упростить этот процесс. Вставать с постели необходимо предварительно сделав несколько простых разминочных движений руками и ногами на растяжку, затем повернуться на бок, согнуть ноги в коленных суставах, так чтобы голени и стопы свисали с постели и, отталкиваясь локтем одной руки и кистью другой руки, сесть. И уже из положения сидя встать, стараясь сохранить спину максимально ровной, не делая резких движений.
Главной физической нагрузкой этого периода является лечебная физкультура и ходьба.
Начинаем с 0,5-1 километра в день, продолжительность прогулок увеличивать необходимо медленно. В начале прогулки Вы можете почувствовать напряжение при ходьбе, но постепенно на первых 100-200 метров, это чувство отступает и приходит чувство уверенности и расслабленности. При прочих условиях, не спешите увеличивать время и дальность прогулок. К концу первого месяца после операции проходить 2-3 километра в день это хорошо, особенно если и при здоровом позвоночнике вы таких прогулок не совершали.
Помните, что когда Вы вновь почувствуете в пояснице дискомфорт и легкую боль - это знак, что Вы прошли достаточно и необходимо прилечь или присесть, что обязывает вас не уходить далеко о дома и заранее планировать время пути туда и обратно.
Период восстановления может сопровождаться и временным возвратом болевого синдрома. При появлении боли в спине, прежде всего принять горизонтальное положение и на ближайшие дни уменьшить нагрузки. Необходимо принять анальгетики (Катадалон, Баралгин и др.), противовоспалительные препараты (Диклофенак, Найз, Мовалис и др.), миорелаксанты (Сирдалуд, Мидокалм и др.). О том, какие препараты принимать при рецидиве болевого синдрома, заранее согласуйте с лечащим врачом. Если боль в течение двух-трех дней не стала меньше, если появилось онемение в ногах и промежности, слабость в ногах, затруднения при мочеиспускании, повысилась температура тела, появилось покраснение кожи в области послеоперационного рубца - необходимо срочно обратиться к врачу.
2 -3 месяц после операции:
Заканчивается период амбулаторного лечения и пора выходить на работу. Перед выходом на работу Вам необходимо прийти на консультацию к врачу вертебрологу, ортопеду. Желательно сделать МРТ и исследование биомеханики позвоночника, которые помогут врачу объективно оценить эффективность оперативного лечения и выработать рекомендации по профилактике прогрессирования заболевания позвоночника.
Сидеть разрешено через 1 месяц после операции. Помните, что важно не только сколько, но и как сидеть. Повторим ещё раз: в позиции, сидя необходимо сохранить форму позвоночника с прогибом вперед в поясничном отделе и. Для сидения лучше использовать стул с небольшим сидением и выраженным подпором под поясницу (компьютерное кресло), высота стула, такова, что бы колени были ниже тазобедренных суставов. Садимся на стул и опираясь руками на колени или на ручки кресла. При сидении сдвигаем ягодицы максимально назад, так чтобы спинка офисного кресла уперлась в поясницу (отличие офисного кресла от директорского - наличие разрыва между спинкой и сидением, часто даже металлический держатель спинки изогнут в этом месте) при недостаточном подпоре под поясницу подложить подушку. Такую позу, с максимально выпрямленной спиной и прогибом поясничного отдела вперед, сохраняем на весь период сидения. При вставании не сгибать позвоночник, а сдвинуться на край стула и встать за счет ног вверх, а не вперед, желательно с опорой руками на колени или в ручки кресла.
В течение первых месяцев после выхода на работу Вам нельзя заниматься тяжелым физическим трудом (поднимать тяжести, копать землю и др.). Можно применить такой расчет: через месяц после операции можно поднимать по 1 кг на каждую руку, с каждым месяцем допускается добавлять по 1 кг на каждую руку. Но помните и в дальнейшем старайтесь выполнять правила инструкции по технике безопасности для грузчиков, которая определяет, что при переноске тяжестей предельно допускаемый груз: для подростков мужского пола от 16 до 18 лет – 16 кг; для мужчин – 50 кг. Для женщин – 10 кг, до двух раз в час, при чередовании с другой работой и 7 кг – при подъёме тяжестей постоянно в течение рабочейсмены. С 2008 года максимальный вес, разрешенный к подниманию грузчиками авиакомпаний в США, ограничен 35 кг, при этом полужесткий корсет входит в состав обязательной спецодежды грузчика.
Все эти знания правильного поведения, движений, работы надо было применять с детства, для того чтобы предупредить формирование грыжи, но если уж всё случилось, то теперь примените эти знания предупреждения новых обострений.
Реабилитация после операции на позвоночнике поясничного отдела по удалению грыжи начинается уже на следующий день после операции. В интересах пациента прислушиваться к рекомендациям лечащего врача, выполнять все его предписания. Таким способом вы сможете быстрее восстановиться, вернуться к полноценной жизни.
Любые операции на позвоночнике – сложный, ответственный процесс. Удаление межпозвоночных грыж с установкой титановых кейджей или металлоконструкций осуществляют нейрохирурги. Чтобы в процессе реабилитации не возникло никаких осложнений, нужно предварительно готовиться к операции. Послеоперационные восстановительные мероприятия рекомендованы всем пациентам. Вид реабилитации зависит от возраста больного, его текущего состояния здоровья, наличия сопутствующих недугов.
Ваша основная задача – нарастить мышечный каркас позвоночника. Тогда мышечные волокна будут удерживать кости скелета в требуемом положении. После операции не возникнет осложнений. Такие мероприятия начинаются не сразу после вмешательства. Находясь в больнице, вы научитесь правильно вставать, ложиться, ходить.
Когда требуется операция на позвоночнике

Межпозвоночная грыжа – это тяжелое заболевание, которое развивается как осложнение остеохондроза. Дистрофические изменения строения хрящевой ткани приводят к выпячиванию содержимого диска за пределы фиброзного кольца. Таким способом формируется некая опухоль или нарост на позвоночнике. Больше всего страдает поясничный отдел.
Если не предпринимать никаких мер, то вследствие защемления нервных окончаний теряется чувствительность в ногах. Нервные волокна здесь попросту отмирают, человек может оказаться прикованным к инвалидному креслу.
Существует несколько показаний к операции:
- Большой размер грыжи;
- Специфическое ее расположение;
- Наличие сопутствующих недугов позвоночника;
- Множественные грыжи и протрузии.
![]()
Хирургическое вмешательство – крайняя мера, к которой прибегают в рамках терапии межпозвоночных грыж. Если доктор предлагает операцию, значит, иных вариантов полного или частичного восстановления нет. Желательно удалить грыжу поскорее, пока заболевание не привело к негативным последствиям.
Виды хирургического вмешательства на позвоночнике
Существует несколько протоколов ведения операции при межпозвоночной грыже. Иногда доктор наверняка знает, какой вид вмешательства будет использован. Нередко окончательное решение принимается уже в процессе удаления. Не всегда снимки КТ или МРТ дают четкую картину расположения грыжи.
В современной медицине активно проводятся следующие виды операций:
- Удаление поврежденных участков межпозвоночного пространства без установки дополнительных конструкций;
- Полное удаление поврежденного межпозвоночного диска с установкой титанового кейджа;
- Полное удаление межпозвоночного диска с установкой фиксирующей металлоконструкции.

Несколько лет назад среди нейрохирургов были распространены технологии лазерного удаления межпозвоночной грыжи. Сейчас многие врачи возвращаются к традиционной технике проведения вмешательства. Если вы обратитесь к опытному врачу, который специализируется на таких операциях, то риск негативных последствий минимален.
Ход реабилитации после удаления межпозвоночной грыжи зависит от типа проведенной операции. Обо всех особенностях восстановительного периода расскажет доктор во время пребывания пациента в отделении после операции.
Подготовка к операции
Чтобы хирургическое вмешательство прошло без негативных последствий, а восстановительный период был быстрым, к операции необходимо подготовиться. Врачи рекомендуют проводить занятия ЛФК еще до помещения в стационар. Чем крепче спина пациента, тем легче ему будет восстановиться. Упражнения на спину проводятся без дополнительного веса.
Больному назначаются препараты для разжижения крови. Они препятствуют нарушениям кровообращения и образованию тромбов. Перед операцией сдаются общие и развернутые биохимические анализы крови, мочи. Таким способом исключаются сопутствующие недуги, воспалительные процессы, острые состояния.
Чтобы снизить боль в спине, нужно как можно меньше сидеть до операции. После вмешательства положение сидя оказывается вообще под запретом на несколько месяцев. Убрать болевые ощущения помогает коленно-локтевая поза. В ней нагрузка на позвоночник распределяется равномерно, а грыжа не давит на соседние позвонки, не пережимает нервные окончания.

Сколько нельзя сидеть после операции по удалению грыжи
Пациенты иногда интересуются, почему нельзя сидеть после операции по удалению межпозвонковой грыжи. В положении сидя на поясничный отдел позвоночника приходится максимальная нагрузка. Межпозвоночные диски выполняют амортизирующую функцию. Если диск удален, уровень компрессии на позвонок значительно возрастает.
Если операция проводится без установки любых замещающих конструкций, то положение сидя запрещено для пациента минимум на полгода. При установке кейджа сидеть нельзя 1-2 месяца. По истечению этого срока врач назначает КТ, МРТ или панорамный рентген. На основе снимков он делает выводы о том, насколько хорошо прижилась конструкция, и дает рекомендации относительно дальнейшего восстановления.

Металлоконструкции, применяемые для фиксации позвонков и межпозвоночного пространства, выпускаются на основе титана и специального биоматериала. Он интегрируется в здоровые ткани, процесс восстановления ускоряется. После такого вмешательства садиться можно уже через месяц.
Разрешено положение полулежа, спать на животе тоже нельзя. через несколько недель после операции доктор может разрешить поворачиваться на бок. Пациенту приходится полностью пересматривать и менять типичный образ жизни. Сначала даже поход в туалет становится огромной проблемой, но со временем прооперированный привыкает к временным ограничениям.
Как вставать и ложиться в постель
Перед пациентами сразу после операции возникает проблема, как правильно вставать с постели и ложиться в нее. Технику выполнения покажет доктор. Из положения лежа на спине необходимо повернуться на бок, выйти в коленно-локтевую позу, осторожно слезть с кровати. Ложиться придется таким же способом сначала вы залазите на ровную поверхность на четвереньках, потом аккуратно переворачиваетесь.
Нельзя делать резких движений. Высота кровати должна быть комфортной для подъема с нее таким способом. Процесс вертикализации начинается уже на следующий день после хирургического вмешательства, если операция прошла без существенных осложнений. Стоять и ходить поначалу необходимо с опорой.

Требуется ли постельный режим после удаления межпозвоночной грыжи
Многие пациенты удивляются, когда узнают, что уже на следующий день после операции их заставляют ходить. Это необходимо, чтобы наладить работу кровеносной системы, избежать осложнений, воспаления места разреза. Чем скорее вы станете на ноги, тем быстрее пойдет процесс восстановления после удаления грыжи.
Вставать первый раз можно только в присутствии и под контролем врача. Он подробно объясняет каждое движение, рассказывает, чем чревато невыполнение этих рекомендаций. Сначала рекомендуется просто постоять несколько минут возле кровати. Если головокружение отсутствует, можно сделать несколько шагов. Поначалу это будет сложно.
Организм после операции ослаблен, чувствуется заметный дискомфорт в месте разреза. Увеличивать двигательную активность нужно постепенно. Сначала прогуливайтесь вдоль палаты, потом гуляйте по коридору. Врачи не ограничивают интенсивность таких восстановительных мероприятий. Чем больше вы ходите, тем лучше для организма. Старайтесь делать это через боль, слабость и лень.

Обязательным условием для скорейшего восстановления является сон на твердой поверхности. Желательно приобрести специальный жесткий матрас или использовать сопутствующие приспособления – фанеру, доски. Спать на мягкой перине или недостаточно жестком продавленном матрасе запрещено.
Послеоперационная гимнастика
Восстановительный период после удаления грыжи позвоночника длится в среднем полгода, но уже через 3 месяца пациент возвращается к нормальной жизни, выходит на постоянное место работы. В первые несколько месяцев после операции реабилитация заключается в отработке стандартных движений. Если вы будете много ходить, то значительно быстрее восстановите все системы и функции организма.
Когда место разреза заживет, а каждый шаг не будет отзываться болью, можно приступать к процессу закачки спины. Даже когда вам нельзя вставать, уже можно выполнять простые упражнения.
Лягте ровно на спине, уберите из-под головы подушку. Поднимайте поочередно прямые ноги на высоту 20-30 см. Стопы должны быть сокращены, носок тянуть не нужно. Одним из наиболее эффективным упражнением для восстановления мышечного каркаса позвоночника является ползание на четвереньках. Это упражнение можно выполнять, спустя 2-3 недели после операции. Следите за тем, чтобы спина не искривлялась, она должна быть ровной, как доска. Ползая на полу, нельзя переохлаждаться.
ЛФК, физиотерапия, санаторное лечение
Во многих больницах, реабилитационных центрах организованы группы ЛФК. С пациентами занимаются опытные инструкторы. Они показывают все упражнения, направленные на восстановление после операции по удалению грыжи на поясничном отделе, следят, чтобы движения выполнялись правильно. Посещать такие тренировки можно через 3-6 месяцев после вмешательства. Эффективными являются занятия с гимнастической палкой, бодибаром.
Разнообразные методы физиотерапии рекомендованы пациентам для быстрого восстановления. Магнитотерапия, волновая терапия, воздействие лазером, инфракрасными лучами оказывает благотворное влияние на весь организм. Таким способом минимизируется вероятность развития воспалительных процессов, активизируется регенерация тканей.
Пациентам после операций на позвоночнике показано и санаторное лечение. Многие учреждения, расположенные в рекреационных зонах, специализируются на восстановлении после удаления межпозвоночной грыжи пояснично-крестцового отдела. Покупать путевку в санаторий можно лишь через полгода после операции, если лечащий врач разрешит такой метод терапии.

Высокой эффективностью обладают радоновые ванны. Желательно посещать санатории, которые построены в местах естественного залегания этого полезного вещества. Вода, насыщенная радоном, при транспортировке теряет свои полезные свойства. Во время пребывания в санатории можно проходить множество дополнительных процедур и мероприятий – массажи, плавание в бассейне, ЛФК.
Перед поездкой в санаторий соберите все документы, карточки, выписки из больниц. Там вас направят к доктору, который изучит историю болезни и предложит определенный протокол санаторного лечения. Проходить полный курс таких восстановительных процедур желательно раз в год. Минимальная длительность пребывания в санатории – 10 дней, оптимальный срок лечения – 3 недели.
В ваших силах и интересах побыстрее восстановиться после операции. Для этого не нужно предпринимать запредельные усилия. Просто прислушивайтесь к рекомендациям врачей.
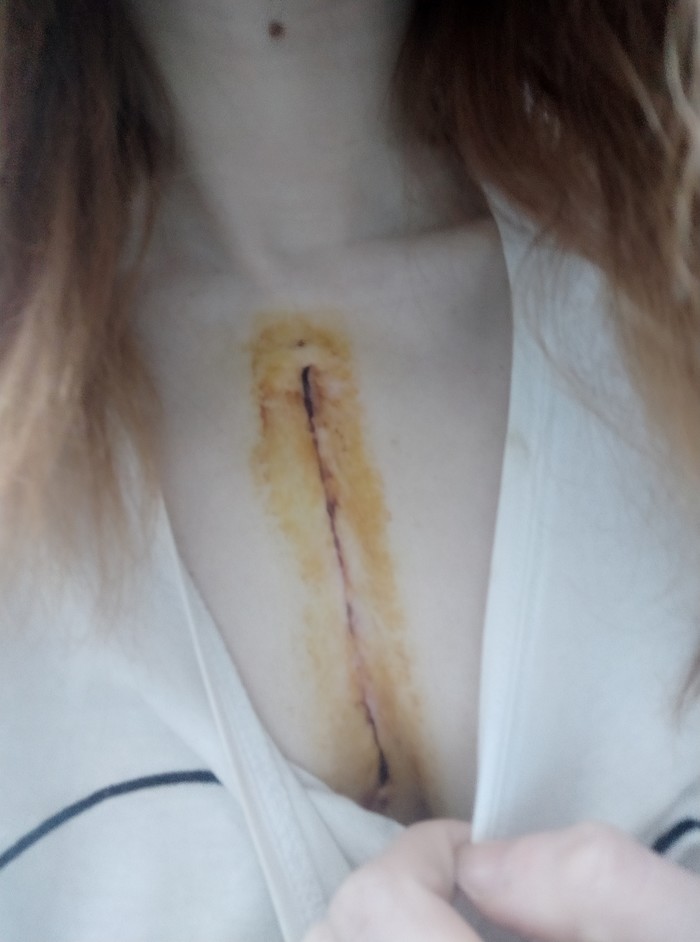
Люди кто прошёл через это? Сколько восстанавливались? Когда голос придёт в норму? Когда уйдёт одышка?
![]()
Привет. Как ты? Что с одышкой? Голос? Шрам?
Вот как бывает. Часть 4 и 5
Часть 4. Финал близок.
В результате всех прошлых событий одна фаллопиева труба была удалена, а вторая находилась в весьма плачевном состоянии и тоже претендовала на удаление. В такой ситуации шансы на самостоятельную беременность были ничтожны. Нет, мы пытались, но исход в целом был понятен – только ЭКО или его варианты. Однако я рассчитывала избежать очередной операции по удалению трубы, что было неразумно, ведь боли в животе не прошли. Я решила узнать мнение репродуктолога, чтобы понять, как быть, если планировать ЭКО.
В гинекологические отделения, в которых мне уже довелось побывать, возвращаться не хотелось – воспоминания о них были так себе. Я продолжала медлить, очень не хотелось переживать всё заново. Но многое в нашей жизни решает случай.
Выпала на мою долю командировка, в которой я познакомилась с врачом из специализированной гинекологической больницы. Тут-то меня и прорвало на все мои истории. У доктора, конечно, волосы на голове немного пошевелились в ходе моих рассказов, но зато она, наконец, дала мне объяснение того, что со мной происходило (и это почти год спустя!). Единственным объяснением кровотечению из сальника, возникшему через 2 недели после внематочной беременности, было неполное удаление эмбрионально-плацентарных тканей из брюшной полости. Неудалённый кусочек продолжил врастать в сальник и разорвал сосуд. Да, казуистическая редкость, и с такой версией остальные гинекологи были не согласны. Единственный их аргумент – если бы такое было возможно, то осложнения после операций по поводу внематочной беременности происходили бы слишком часто. Но оставим это на их совести. Кроме того, доктор заверила меня, что ни один врач в их больнице не проводит пункцию Дугласова пространства без наркоза. Я сразу влюбилась в эту больницу и её докторов, пусть даже заочно.
Врач рекомендовала мне сдать расширенный анализ на наличие хламидийной инфекции. Несмотря на то, что они в очередной раз оказались отрицательными, полностью исключить перенесенную в прошлом инфекцию нельзя, так что окончательно выяснить это не получится. Гинеколог пригласила меня прооперироваться в их больнице (всё по ОМС). Дала график приёма заведующей отделением, которая решает вопросы о госпитализации.
Уже на следующей неделе после возвращения из командировки я поехала на прием к заведующей. Та послушала мою историю, поудивлялась, вздохнула, что медикам всегда не везет, дала список анализов и назначила дату госпитализации. В итоге я была избавлена от этой злополучной трубы, которая, кстати, была совсем непроходимая. Оперировали лапароскопически. А ещё во время операции разделили спайки, образовавшиеся там за столько операций и кровотечений. Доктор, с которой я познакомилась в командировке, ассистировала на этой операции. Впечатления от больницы остались только положительные, спасибо врачам преогромное.
Когда приходила в себя после наркоза – очень захотелось общения! В итоге написала сообщения с рассказом о том, где я и что со мной, пятнадцати людям, большая часть из которых даже не подозревала о происходящем! А потом не помнила, что писала, и перечитывала с ужасом.
После операции случилось чудо – боли, беспокоившие меня почти год, прошли!! Я была совершенно счастлива и снова настроена на позитив.
Часть 5. Собственно колдовство.
Стало быть, осталась я без обеих маточных труб. В такой ситуации если планировать беременность, то только с помощью репродуктивных технологий – ЭКО и иже с ними. Не то, чтобы я страх как мечтала стать мамой, но 30-летие близилось, самостоятельная беременность была невозможна, муж был не против детей, бабушки вообще уже плешь проели, – в общем, стоило попробовать ЭКО. Не получится – ну что ж, я сделала всё что могла.
Шансы на успех я оценивала в 90%. До тех пор, пока не сделала гистероскопию – обязательное перед ЭКО исследование внутреннего слоя матки. В заключении написали: хронический неспецифический гипопластический эндометрит (не очень, в общем). Вероятность беременности в моей оценке упала до 50-60%.
Дальше пошла рутина – большой список обследований и анализов, едва умещавшийся на листе А4 с двух сторон, каждый со своим сроком годности. Пришлось немного понервничать, пока мы всё это собирали, но сделать это всё возможно. Правда, основная часть исследований просто не могла быть выполнена по ОМС, такая вот организация медицинской помощи. Зато был шанс провести за счет средств ОМС саму процедуру ЭКО. Когда квест по обследованиям был пройден, я подала документы на квоту в Минздрав. И напоследок мы с мужем махнули на море, дабы увеличить шансы на положительный результат, да и просто уже отдохнуть.
К нашему возвращению квота уже была одобрена, оставалось дождаться нужного дня и вступить в протокол ЭКО. Моим репродуктивным здоровьем занималась та же врач, с которой я виделась при первом обращении – логичная, конкретная, без сюсюканий и размусоливаний. Мне это нравилось.
На двенадцатый день цикла был назначен ответственный укол, который нужно было сделать в точное время, у нас это было 00:30. Он нужен был для окончательного созревания фолликулов перед тем, как их из меня извлекут. Извлекали их под УЗИ-контролем посредством пункции заднего свода влагалища – но слава богам. – уже под наркозом. Как же я была этому рада после стольких пункций без анестезии.
Пункция выпала на день всех влюблённых, романтично. Предварительно была беседа с анестезиологом, которому я сказала, что наркозы переношу хорошо, в том числе кетаминовый. Этим я её крайне удивила, сама она кетамин перенесла с кошмарными видениями: оперировавшая её бригада превратилась в злобных снеговиков, и потом она летала по страшным чёрным коридорам. Ну, посмеялись, что у меня крепкая нервная система (нет) и отправились в операционную.
Совсем забыла! В то время, пока меня пунктировали, совершалось не менее важное действо! Муж получал сперматозоиды! Правда, более физиологичным путём.
![]()
Вот как бывает. Часть 2 и 3
После выписки я чувствовала себя отлично. Правда, ощущала лёгкую неполноценность после потери органа (трубы-то одной лишилась), но в целом была рада, что жива и почти ничего не болит. Побереглась, посидела на больничном положенные 2 недели и вышла на работу. Денёк отработала, вечером встретилась с подружками за чашечкой пива, рассказала, где была. Поохали, посочувствовали, да и разбрелись по домам.
После операции снова чувствовала себя хорошо, из больницы отпустили даже пораньше. Грызла меня мысль, как же так, почему сальник кровил? Никогда о таком не слышала. Он наоборот служит в том числе для того, чтобы эти самые кровотечения останавливать. Не зря терзали меня сомнения, ой не зря. Однако жизнь шла своим чередом, самочувствие было хорошим, и всё плохое стало постепенно забываться.
Часть 3. Хворь неведомая.
Потом было тщательное наблюдение, анализ крови несколько раз в сутки, капельницы с кровоостанавливающим препаратом, обезболивающие уколы и строгий постельный режим. Двигаться было больно, так что я и не претендовала. Помочиться получилось с большим трудом, только когда надо мной нависла угроза в виде практикантки с катетером.
Гемоглобин держался на уровне, т.е. кровотечение остановилось, по УЗИ новой жидкости не наблюдалось, боли медленно уменьшались. Беспокоило только то, что в этот раз в живот никто не посмотрел, и причина кровотечения оставалась невыясненной. Начали нервничать родственники и знакомые, требовать от меня диагноза. И это логично, третий раз за полтора месяца внутреннее кровотечение, и только один раз из трёх ему было рациональное объяснение. Однако, по мнению заведующей отделением, ничего особенного со мной не происходило.
Сама же я ставила себе кучу необычайных диагнозов: болезнь Рандю-Ослера (аномалия сосудов), различные коагулопатии (нарушения свертываемости крови), да чего я только не придумывала. Всё-таки непонятно, как дальше жить, если в любой момент у тебя может закровить внутри живота. Муж тоже переживал, но шутил, что пора просто молнию в живот вшить, расстегнул – посмотрел, разобрался – застегнул.
В один момент на УЗИ нашли многокамерную кисту яичника. Моё состояние было расценено как перенесенная апоплексия (прим.: разрыв яичника при овуляции с кровотечением в брюшную полость), а киста была просто следствием.
Месяц постельного режима, и я выписана на работу. Умеренные боли в животе сохранялись и нервировали меня. Дело в том, что кровь из малого таза была удалена не полностью, и сгустку оставшейся там крови предстояло ещё рассасываться какое-то время. Однако после всех приключений, видеть гинекологов мне совершенно не хотелось. Ходила я только периодически на УЗИ, чтобы отслеживать ситуацию. Киста исчезла, кровь рассосалась, а вот на оставшейся трубе врач заподозрил гидросальпинкс. Это когда из трубы получается как бы мешочек, а внутри копится жидкость. И он тоже может болеть. А труба при этом вряд ли будет проходимой.
Параллельно посетила гематолога, чтобы исключить нарушения свертываемости крови. Он меня обследовал и дал заключение, что со стороны крови патологии нет, причина кровотечений – гинекологическая.
Тем временем прошло полгода с момента последней госпитализации. Аллергия на гинекологов поутихла, а вот боли в животе сохранялись. В связи с этим было принято решение продолжать эпопею. Новая гинеколог направила меня гистеросальпингографию (ГСГ) – проверка проходимости маточных труб (одной трубы в моём случае). Однако доктор, выполняющий ГСГ, взвесив все за и против, отказалась брать меня на обследование из-за высокого риска осложнений. Таким образом, мне была одна дорога – снова на лапароскопическую операцию. Чтобы вновь решиться на это, мне потребовалось время.
Читайте также:



