Операция по удалению бляшек в сосудах шеи опасны ли они
При прогрессирующем атеросклерозе становятся бессильными медикаментозные и народные средства, холестериновые бляшки разрастаются слишком активно. И единственным выходом спасения жизни пациента является их удаление. Современная медицина практикует специальные операции по удалению холестериновых бляшек и очистке стенок сосудов, такая методика имеет свои особенности и показана не всем пациентам.

Важно! Операции на холестериновые бляшки проводят только в экстренных случаях, когда другими методами избавиться от них не получается. Сначала холестериновые бляшки пробуют убрать при помощи медицинских препаратом: статинов, фибратов и других соответствующих лекарств. Также в комплексе с медикаментами для расщепления холестериновых бляшек применяют рецепты народной медицины. Кроме этого обязательно соблюдать режим питания и сесть на диету. Физические нагрузки при наличии холестериновых бляшках обязательны. Если эти средства не помогают на протяжении длительного времени или бляшка слишком большая и есть риск ее разрыва, то проводят операцию.
Виды вмешательства
Любая, даже самая маленькая холестериновая бляшка несет прямую угрозу здоровью и даже жизни пациента, так как сама по себе она не проходит, а наоборот, постоянно растет и уплотняется. Неважно, где именно она локализуется, в конечном итоге из нее может сформироваться тромб. Чем он больше – тем тяжелее, а чем тяжелее – тем выше риск того, что он оторвется и станет блуждать по сосудам. Никто не сможет предугадать, когда тромб достигнет сердца и закупорит жизненно важную артерию – в этот момент наступает смерть человека, так сердечная мышца больше не может сокращаться.

Ели атеросклероз только начал развиваться, помочь могут специальные медикаментозные средства, способствующие рассасыванию холестериновых бляшек. Они тормозят выработку вредного холестерина и препятствуют его всасыванию клетками. Но если болезнь находится уже в запущенной стадии, препараты будут бессильны. Они могут только поддерживать организм, но не излечить его. Сохранить больному жизнь можно, только если вовремя провести операцию по удалению бляшек.
Применяются четыре методики:
- лазерная ангиопластика;
- шунтирование;
- стентирование;
- эндартерэктомия.
Каждая из них имеет свои особенности, показания и противопоказания, какая именно будет оптимальной в каждом конкретном случае, определяет только врач. Основанием для принятия решения служат результаты комплексного обследования и состояния пациента.
На заметку! Какой бы ни была предстоящая операция на холестериновые бляшки, к ней нужно тщательно подготовиться, сдать все анализы. Такая операция – дело очень серьезное. Поэтому для ее проведения нужно тщательно выбирать доктора.

Лазерная ангиопластика
Такой метод удаления жировых отложений на стенках сосудов считается самым простым и безопасным. Его разработали еще в 80-х годах, теперь он несколько усовершенствован и не теряет своей популярности. Операция проводится по такому алгоритму:
- Пациент вводится в наркоз.
- В место локализации бляшки транспортируется катетер.
- Через катетер в сосуд вводят кварцевую нить лазера.
- Врач размещает гибкую нить в нужном положении и включает лазер.
- Бляшка разрушается под воздействием экстремально высоких температур.
- Нить извлекается из сосуда, после чего удалятся катетер.
Разрушенная холестериновая бляшка выделяется наружу в форме углекислого газа. Эта методика показана всем пациентам, страдающим от частичной закупорки сосудов. Но он не рекомендован, если пострадали жизненно важные сосуды – аорта, сонна артерия.

Стетирование
Сосуд имеет внутреннюю оболочку – она называется интима. Именно здесь и формируются холестериновые бляшки. Хирургическим путем добраться до них невозможно, не разрушив полностью сосуд. Единственный выход обеспечить проходимость пораженного сосуда и предупредить его полную закупорку разрастающейся бляшкой – это стентирование.
Эта методика уже много лет практикуется в медицине и считается относительно безопасной. Суть ее – введение в сосуд стента, миниатюрной конструкции из тончайшей проволоки, каркаса с ячейками и баллона. Пациент погружается в искусственны сон, после этого в пораженный сосуд вводится катетере, а через него – стент. Как только врач точно откорректирует локализацию стента, баллон начинают раздувать. Вместе с ним будет расширяться каркас стента и сосуд тоже. Как только будет получена нужная ширина просвета сосуда, каркас фиксируется, после чего баллон сдувается и удаляется из сосуда вместе с катетером.

Эндартерэктомия
В некоторых случаях холестериновые бляшки локализуются скученно, а не единично, поражая обширные участки артерий. Удалять их лазером в данном случае неэффективно и небезопасно, потому была разработана немного другая методика. Заключается она в выскабливании внутренней полости сосуда, пораженного множественными разрастаниями холестериновых бляшек. В зависимости от локализации соуда вмешательство проводится под общей или местной анестезией.

Шунтирование
Если атеросклероз стремительно прогрессирует, то холестериновыми бляшками поражается большая площадь сосудистых стенок. Если удалять их хирургически, сосуд будет сильно поврежден и не сможет больше выполнять свои функции. Потому в таких случаях врачи используют метод обходного кровотока. Это и есть шунтирование.
Перед операцией врач проводит тщательное обследование и изучает локализацию обширных поражений. Ему нужно отыскать места выше и ниже пострадавшего участка сосуда, чтобы установить шунт. Затем проводится операция под общим наркозом. Вначале делается надрез – он должен дать доступ к пораженному и незатронутому бляшками участкам сосуда. Пораженный участок сосуда пережимается в верхней части, после чего к здоровому участку подсоединяется шунт. То же самое производится с другой стороны пораженного участка. Таким образом, он оказывается незадействованным в общем кровотоке, а кровообращение на данном участке сосуда осуществляется через шунт.
Для замены пострадавшего сосуда новым могут использоваться как искусственные вены и артерии, так и собственные пациента – обычно их берут из нижних конечностей. Искусственные вены обходятся дороже, и это отражается на общей стоимости операции.

Сохранность эффекта
Восстановительный период после очищения сосудов любым из методов будет длиться несколько недель. Но нужно отдавать себе отчет, что операция не излечила полностью от болезни – она лишь устранила ее последствия. Холестериновые бляшки могут появиться вновь. И как быстро – зависит лишь от пациента. Избежать рецидива можно, если:
- соблюдать специальную диету;
- принимать поддерживающие медикаментозные средства;
- не забывать о посильной физической активности.
Если поражения сосудов обширные и глубокие, то помочь может только операция по холестериновым бляшкам. Но нужно помнить, что это не панацея. Чтобы ситуация не повторилась и не пришлось вновь проводить операцию тем или иным методом, следует приложить все усилия, чтобы устранить первопричину атеросклероза.
Помните! Любую болезнь легче предупредить, чем потом лечить и делать операции. Поэтому берегите свое здоровье смолоду, занимайтесь профилактикой болезней, избавьтесь от вредных привычек и будьте здоровы!
Как убрать холестериновые бляшки под глазами, если они приносят дискомфорт? Можно это сделать хирургическим способом или народными средствами.
Очистить сосуды от холестериновых бляшек и тромбов можно таблетками, продуктами и настоями. Даже если симптомы атеросклероза отсутствуют, то имеет смысл, в целях профилактики заболевания, придерживаться ряда правил.
Чем почистить сосуды организма от накопления на их стенках холестерина – должен знать каждый. Можно заваривать травы или кушать витамины.
Как убрать холестериновые бляшки под глазами, если они приносят дискомфорт? Можно это сделать хирургическим способом или народными средствами.
Операция На Сосуды Шеи: Как Проводится
Операция на сосуды шеи – довольно распространенный тип хирургического вмешательства. Как правило, операции на сосудах шеи направлены на расширение просвета для восстановления нормального кровотока.

Показания для вмешательства
Все операции подразделяются на два типа: плановые и внеплановые.
В случае развития опасного для жизни пациента состояния операция на сосуды шеи должна проводиться незамедлительно. При таких состояниях хирургическое вмешательство должно быть осуществлено сразу же после доставки пациента в больницу:
- резкий перегиб или закручивания артерии или вены;
- нанесение пациенту резаного или колотого ранения;
- расслоение стенки сонной артерии с угрозой его разрыва (аневризма);
- закупорка сосуда тромбом;
- неожиданное сужение просвета артерии, из-за чего развивается кислородное голодание головного мозга.
Основным показанием к проведению плановой операции является атеросклероз – образование холестериновых бляшек, из-за чего нарушается кровоснабжение головного мозга. Опасность атеросклероза является то, что бляшки не рассасываются, а потому консервативные методы редко приносят положительный эффект.
Прием медикаментов может немного облегчить состояние, но после окончания их применения кислородное голодание еще сильнее усугубляется, а потому риск развития инсульта возрастает. В таком случае наиболее эффективным методом лечения является оперативное вмешательство.
Также показанием для плановой операции является прогрессирование патологии, когда медикаментозная терапия не приносит должного результата, например, если при стенозе сосуд сузился на 70%.
Противопоказаниями к проведению операции на сосудах шеи являются:
- кровотечение головного мозга;
- ишемическая болезнь в состоянии обострения.
Методы диагностики
Для выявления патологии необходимо провести тщательное исследование, после чего доктор сможет диагностировать заболевание и назначить соответствующее лечение. Наиболее точными являются следующие диагностические методики:
- МРТ и ангиография сосудов шеи. С помощью данных методов врач может обнаружить нарушение кровоснабжения головы. Врач назначает МРТ и ангиографию при подозрении на развитие атеросклероза, доброкачественной или злокачественной опухоли, воспаления сосудов, сосудистого тромбоза;
- ультразвуковое ангиосканирование. Наилучшую картину дает дуплексное сканирование, когда врач оценивает стенки артерий в двухмерной проекции. Триплексное сканирование позволяет оценить состояние сосудов в трехмерном изображении. Ангиосканирование ультразвуком выявляет даже небольшие опухоли и проблемы с кровотоком;
- доплерография, позволяющая определить движение крови. Данный метод позволяет обнаружить воспалительный процесс, травмы, атеросклероз и энцефалопатию.
Виды операций
Вид оперативного вмешательства зависит от поставленного диагноза:
Противопоказания и возможные осложнения
В редких случаях пациенту может быть противопоказано оперативное вмешательство:
- индивидуальная непереносимость наркоза;
- необычное анатомическое строение сосуда;
- подвижные бляшки, удалить которые невозможно;
- одновременная деформация и истончение стенок артерии;
- аллергическая реакция на медицинский сплав;
- нарушение свертываемости крови;
- наличие хронических заболеваний, исключающих возможность операции.
Как правило, операции на шейных сосудах проходят без особых осложнений. Наиболее частым осложнением является повторное сужение артерии и проблемы с заживлением раны. Самым опасным последствием является инсульт, но вероятность его развития составляет не более 1%.
Реабилитация
Реабилитационный период в случае операции на шейных сосудах обычно недлительный и относительно простой. Сразу после вмешательства больного отправляют в палату интенсивной терапии, переведя в обычную палату в случае отсутствия осложнений уже на следующий день.
В течение трех дней пациент должен находиться в постели. На четвертый день больному уже можно вставать и совершать кратковременные прогулки.
Умеренные физически нагрузки разрешены уже спустя две недели после оперативного вмешательства. Главное, не допускайте резких поворотов головой и наклонов, стараясь держать шею в расслабленном состоянии, чтобы не допустить расхождение швов.

Впоследствии пациент должен регулярно проходить диспансеризацию, чтобы проконтролировать процесс образование стеноза или атеросклероза. Проходить обследование следует не реже, чем раз в полгода. Контроль же артериального давления необходимо осуществлять ежедневно.
Для недопущения повторного развития болезни пациенту следует вести здоровый образ жизни, полностью исключив курение и употребление алкогольных напитков. Особенно важно полностью исключить из рациона продукты, способствующие отложению холестериновых бляшек.
Итоги
Так как операции на сосудах шеи проводятся с помощью высокоточной аппаратуры по современным методикам, то хирургическое вмешательство, как правило, дает отличный результат с минимальным процентом осложнений. При этом не стоит бояться операции, так как она обычно дает гораздо лучший результат в сравнении с более традиционными консервативными методиками.
- Операция на сонной артерии — показания
- Противопоказания к операции
- Виды хирургического вмешательства
- Каротидная эндартерэктомия
- Реконструктивная операция на сонной артерии
- Эверсионная каротидная эндартерэктомия
- Стентирование сонной артерии
- Каротидное протезирование
- Вмешательство при извитости сосудов
- Подготовка к операции пластики сонной артерии
- Послеоперационный период
- Возможные осложнения после операции
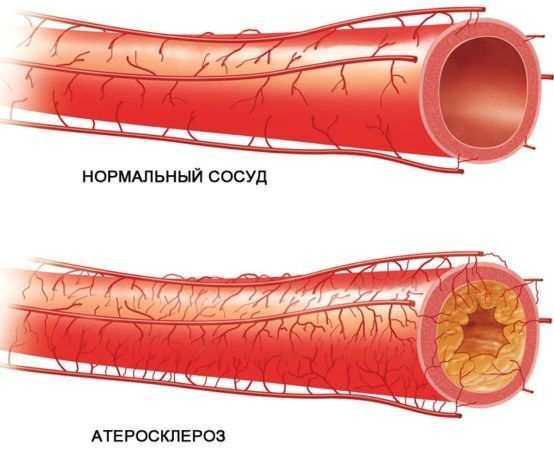
Операция на сонной артерии, как лечение сердечно-сосудистых заболеваний, является одной из наиболее часто диагностируемых в наше время.
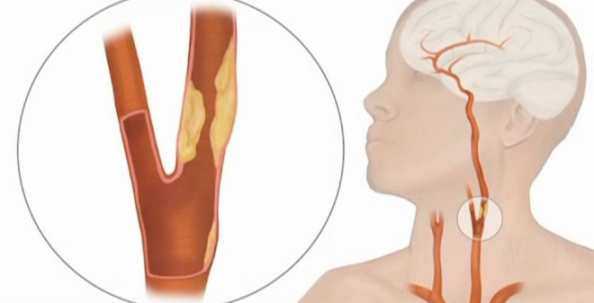
Основная их причина – атеросклероз, отложение липидов во внутреннем слое артерий, которое возникает вследствие нарушения жирового обмена.
Довольно часто поражаются сонные артерии, что значительно нарушает мозговое кровообращение.
Основной метод лечения облитерующего атеросклероза – хирургическое вмешательство, т.е. операция на сонной артерии.
Операция на сонной артерии — показания
Показаниями для оперативного лечения сонных артерий служат их анатомические изменения и клиническая картина.
Операция необходима, если у пациента обнаружены:
- стеноз – значительное сужение просвета сосуда;
- сегментарная закупорка внутренней или наружной сонной артерии;
- аневризмы — мешкообразные изменения, выпячивания сосудистых стенок.
Операция на сонной артерии при стенозе или закупорке каротидных артерий обязательно рекомендуется:
- стенотическое сужение просвета артерии превышает 70%;
- внутренняя поверхность сосуда неровная или изъязвленная;
- периодически имеют место симптомы нарушения работы головного мозга -ухудшение зрения, координации, чувствительности, разговорной речи и т.д.;
- вышеуказанные расстройства наступают внезапно;
- патологическая симптоматика имеет склонность к прогрессии;
- на сонной артерии, расположенной с противоположной стороны, обнаруживаются аналогичные изменения;
- сочетание со стенозом или обтурацией подключичной или брахиоцефальной артерии, изменения позвоночной артерии.
Операции на сонных артериях дают хорошие результаты у больных, неврологическая симптоматика которых проявляется периодически и имеет слабо выраженный характер.
Противопоказания к операции
Хирургические вмешательства не проводят при наличии:
- полной обтурации части сонной артерии, заходящей за основание черепа;
- заболеваний сердечно-сосудистой системы, печени, почек в стадии декомпенсации;
- острых ишемических расстройств головного мозга;
- тяжелых нарушений сознания и комы;
- внутримозгового кровоизлияния.
Виды хирургического вмешательства
Существует ряд оперативных вмешательств, выполняемых на сонных артериях.
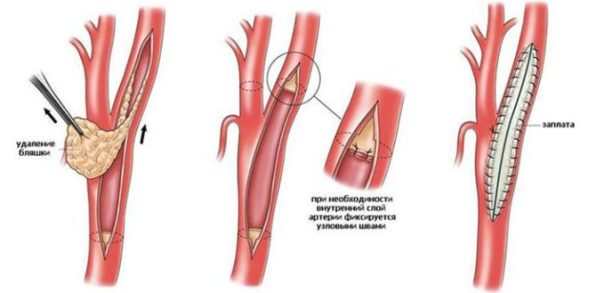
Каротидная эндартерэктомия представляет собой классическое хирургическое вмешательство, целью которого является удаление атеросклеротической бляшки.
Для пластической коррекции сосуда используют подходящий биологический или синтетический материал.
Этапы операции следующие:
- Введение антикоагулянта с целью предотвращения свёртывания крови, перекрытие обеих артерий зажимом.
- Проведение разреза по передней стенке сосуда.
- Введение эластичных шунтов для сохранения кровотока и профилактики гипоксии мозга – кровоснабжение органа остается достаточным, а оперативное поле обескровленным.
- Отделение бляшки от сосудистой стенки — циркулярно отслаивают атеросклеротическое наслоение, пересекают, высвобождают.
- Промывание сосуда с целью удаления оставшихся холестериновых крошек и профилактики последующего тромбообразования.
- Закрытие операционной раны при помощи импланта;
- Прошивание, удаление шунта, проверка герметичности установленной заплаты.
- Удаление зажимов, установка фиксатора в устье внутренней сонной артерии для восстановления кровообращения каротидного бассейна.
- Установление дренажа, послойное ушивание тканей.
Современные медицинские технологии позволяют воспользоваться различными методиками оперативных реконструкций, но алгоритм для техники доступа остается неизменным:
- проводят надрез кожных покровов позади ушной раковины ниже края нижней челюсти — надрез соответствует проекции кивательной мышцы до границы средней и нижней трети шеи;
- рассекают подкожную жировую клетчатку и подкожную мышцу шеи до выявления бифуркации – места раздвоения сосуда;
- на лицевую вену перевязывают;
- выделяют общую сонную, подъязычный нерв и внутреннюю сонную артерии.
Дальнейшая тактика хирурга зависит от цели реконструкции.
Данный вид оперативного вмешательства назначается при наличии явлений стеноза во внутренней сонной артерии в зоне устья при условии, что размеры бляшки не превышают 2 см, а состояние сосудистых тканевых структур удовлетворительное.
- выделение бифуркации артерии, проверка показателей в ответ на перекрытие кровотока;
- если толерантность организма подтверждена, сосуд отсекают от гломуса с последующим рассечением в области устья;
- отслаивание внутреннего слоя вместе со средней оболочкой — внешний слой захватывается и выводится в противоположном направлении;
- отслоение атеросклеротических наложений до неповрежденного участка артерии;
- выведенную часть сосуда осматривают на наличие внутренних отслоений, промывают физиологическим раствором;
- при отсутствии в промывных водах волокон внутренней оболочки артериальные стенки ушивают;
- при их наличии показана дальнейшая ревизия и пластика.
Под этим термином понимают восстановление кровотока при помощи сосудистого расширителя – стента.
В этом случае бляшку не извлекают, а прижимают ее к внутренней сосудистой стенке, в результате восстанавливается нормальный кровоток.
Стентированиие проводят под местным обезболиванием и активным рентгенконтролем.
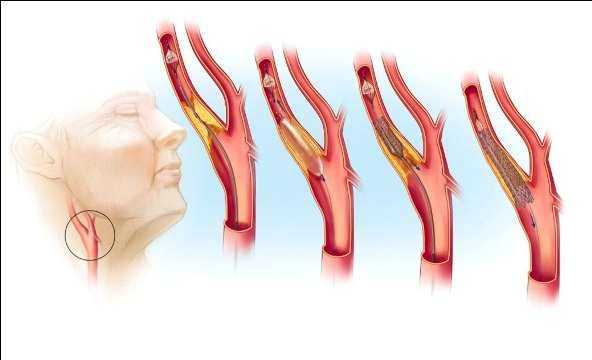
Операция на сонной артерии включает следующие этапы:
- прокол плечевой или бедренной артерии и введение антикоагулянта;
- в сосуд вводят стент с раздувающимся баллоном;
- устанавливают сетчатый фильтр-корзинку для улавливания случайно оторвавшихся фрагментов бляшки;
- балонную часть стента располагают на уровне атеросклеротических наслоений;
- раздувают баллон, который расправляет стенозированный участок сосуда;
- катетер удаляют, оставляя стент, который поддерживает правильную форму просвета артерии.
Показанием к проведению каротидного протезирования является поражение обширного участка внутренней сонной артерии при сочетании с кальцинозом. Оперативное вмешательство имеет следующий алгоритм:
- резекция сосуда в области устья и на пораженном участке;
- постановка эндопротеза, имеющим аналогичный диаметр, что и внутренняя сонная артерия.
Если обнаружена аневризма, проводят:
- пережатие сосуда;
- иссечение его части с атеросклеротическими наслоениями;
- введение шунта с трансплантатом;
- формирование анастомоза;
- извлечение шунта;
- удаление воздуха из просвета сосуда и трансплантата;
- снятие зажимов.
Вмешательство при извитости сосудов
Под воздействием патологических факторов на ее стенки внутренняя сонная артерия может изогнуться и поменять своё направление. Тогда она образовывает перегибы или складки.
У каждого третьего пациента, перенесшего инсульт, выявляют извитость сонных артерий.
В зависимости от характера артериальных изменений происходит выбор техники оперативного вмешательства:
- образование петли – койлинг;
- изгиб под острым углом – кинкинг;
- увеличение длины сосуда.
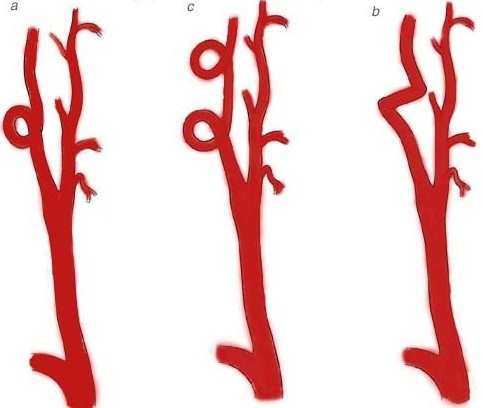
Пораженный фрагмент отсекают, затем проводят выпрямление сосуда – редрессацию.
Подготовка к операции пластики сонной артерии
Перед проведением пластики извитой сонной артерии проводят тщательное обследование пациента:
- измерение профиля артериального давления — контроль колебаний показателей в течение суток;
- определение липидного спектра и свертываемости крови, а также уровня глюкозы в крови;
- электрокардиограмму и ЭхоКГ;
- доплерографию или магнитно-резонансную томографию сосудов шеи с целью определения точной локализации атеросклеротической бляшки.

Послеоперационный период
Первые сутки после операции пациент проводит в отделении анестезиологии и реанимации или в палате интенсивной терапии. В течение трёх последующих дней требуется соблюдать постельный режим.
На четвёртые сутки разрешают медленный подъем с кровати, кратковременные прогулки по ровной местности под контролем врача.
В течение двух недель исключаются:
- физические нагрузки;
- наклоны;
- приседания;
- какие-либо другие резкие движения;
- употребление алкоголя и алкогольсодержащих напитков;
- курение.
Так как стентирование проводится с применением рентгеноконтрастного препарата, с целью скорейшего выведения его из организма рекомендовано увеличить количество выпиваемой жидкости.
Когда послеоперационный период заканчивается, пациент отправляется домой.
В течение года не менее двух раз он должен явиться на консультацию и профилактический осмотр специалиста.
Показано ежедневное измерение кровяного давления, подъем которого может вызывать опасные и неблагоприятные реакции.
Обязательным является приём предписанных лекарственных средств.
Также с осторожностью совершаются повороты в шейном отделе позвоночника. Рекомендуют принимать душ, а не ванны.
С целью профилактики образования новых атеросклеротических бляшек следует придерживаться рациональной гипохолестериновой диеты.
Основными её частями являются:
- минимальное содержание соли;
- 5–6-кратный прием ищи через равные промежутки времени малыми порциями;
- запеченные или паровые блюда.
Возможные осложнения после операции
Оперативные вмешательства, проводимые на сонных артериях, проводятся по хорошо отработанным техникам с использованием новейшей высокоточной аппаратуры. Это помогает избежать множества неблагоприятных последствий.
Но иногда после операции имеется риск появления ряда осложнений, к которым относят:
- инфаркт миокарда;
- острое нарушение мозгового кровообращения — инсульт;
- нарушения дыхания;
- гипертонический криз;
- поражение нервных стволов;
- присоединение вторичной инфекции;
- внутреннее кровотечение;
- повреждение сосудистой стенки с последующим формированием тромба;
- реакции гиперчувствительности если у пациента обнаружилась аллергия на материал стента.
Прогноз после операции на сонной артерии благоприятный. Однако, любое заболевание легче предупредить, нежели лечить.
С этой целью следует придерживаться активного образа жизни, правильного питания и режима дня, а также своевременно лечить имеющиеся заболевания.
Операция на сонной артерии при атеросклерозе назначается при сужении кровеносных сосудов, препятствующем поступлению достаточного количества крови в головной мозг. Нервная система отличается повышенной чувствительностью к дефициту кислорода. Даже слабо выраженное сужение питающих мозг сосудов приводит к гипоксии тканей органа, нередко завершающейся летальным исходом. Хирургическое вмешательство становится единственным способом спасения жизни пациента.

Показания и противопоказания
Хирургическое лечение показано при:
- выраженном сужении просвета артерии даже при отсутствии признаков заболевания;
- ишемических поражениях головного мозга;
- перенесенном ранее инсульте, после которого наблюдается сужение сосудов более чем наполовину, и появляются симптомы ишемического поражения головного мозга;
- стремительном развитии хронической ишемической болезни, сопровождающейся нарушением функций центральной нервной системы;
- двустороннем атеросклерозе;
- одновременном перекрытии просветов нескольких крупных сосудов.
Несмотря на наличие прямых показаний к операции, проведение вмешательства представляет высокий риск для жизни пациента. Удаление бляшек в сонной артерии хирургическим путем противопоказано при:
- тяжелой дыхательной, печеночной, сердечной и почечной недостаточности;
- декомпенсированном сахарном диабете;
- нарушении сознания;
- остром инсульте;
- длительном отсутствии сознания, коматозных состояниях;
- тяжелых внутричерепных кровоизлияниях, вызванных некрозом крупных сосудов;
- полной закупорке сонных артерий, сопровождающейся неоперабельными поражениями мозговых тканей.

Подготовка и обследование перед проведением
Перед тем как убрать атеросклеротические бляшки, проводят подготовку, которая включает следующие действия:
- Отказ от приема некоторых лекарственных средств. За 2 недели до вмешательства прекращают прием Аспирина, Варфарина и других антикоагулянтов. Это помогает избежать развития кровотечений.
- Обследование. Для определения показаний и противопоказаний к операции проводится дуплексное ультразвуковое сканирование сосудов, компьютерная томография головного мозга и шейной области, магнитно-резонансная томография и ангиография. Эти методы направлены на определение локализации атеросклеротической бляшки и скорости кровотока в мозговых сосудах.
- Отказ от приема пищи. Начинается вечером накануне процедуры. В день операции нельзя употреблять даже жидкость.
Ход операции
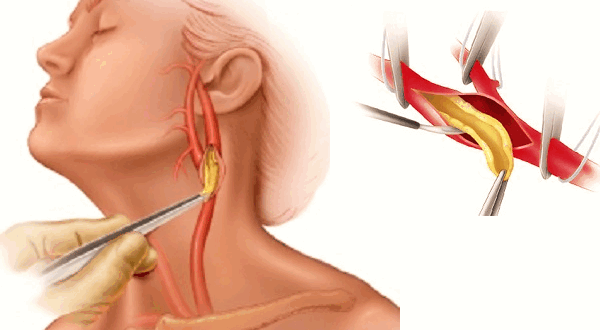
Выбор способа хирургического удаления холестериновых бляшек на сонных артериях зависит от множества причин, включая наличие требуемого оборудования и состояние организма больного. Наиболее распространенным методом считается эндартерэктомия.

Это распространенная операция по устранению атеросклероза, при которой сосуд очищается от патологического содержимого. Хирургическое вмешательство включает следующие этапы:
- Постановку общего наркоза.
- Обеспечение доступа к поврежденным артериям. Позади уха делают разрез длиной 10 см, пролегающий через боковую часть шеи. После рассечения мягких тканей хирург отделяет артерию. При выполнении этих действий нужно соблюдать осторожность. Нервы сдвигают в сторону, лицевую вену перевязывают.
- Введение Гепарина и сдавливание сосудов.
- Рассечение сосудистой стенки. Позволяет проникнуть внутрь артерии. Для обеспечения мозгового кровоснабжения устанавливается шунт, который прекращает кровоток в оперируемой части артерии.
- Устранение атеросклеротических отложений. Начинают отслоение бляшки в области деления сонной артерии. Бляшку отслаивают на всем протяжении сосуда до получения чистого просвета.
- Промывание сосуда. Для этого в просвет артерии вводят физраствор. Промывание помогает устранить жировые включения, способные вызвать эмболию. Для восстановления целостности сосуда используют аутотрансплантат или искусственные ткани.
- Удаление шунта, осмотр швов. После завершения операции поочередно удаляют зажимы, перекрывают внутреннюю и внешнюю артерии. Мягкие ткани сшивают, рану дренируют.
Эта процедура представляет собой удаление атеросклеротического содержимого из просвета сосуда. Вмешательство может проводиться под местной анестезией с введением снотворных средств. Операция по удалению бляшек в сонной артерии включает следующие шаги:
- Производство разреза. Начинается он за ухом, пролегает через нижнюю челюсть и завершается в области грудинной мышцы. После этого послойно рассекают жировую клетчатку и мышечные ткани.
- Отделение внутренней сонной артерии. Одновременно пережимают лицевую вену и отводят нервные окончания. Контакт с пораженным участком должен быть минимальным, в противном случае можно спровоцировать отрыв и перемещение атеросклеротической бляшки.
- Рассечение артерии. На этом этапе устанавливается гибкий шунт, обеспечивающий поступление крови в мозговые сосуды.
- Устранение бляшки. Отделение начинается в месте разветвления артерии.
- Извлечение шунта, послойное сшивание операционной раны.

Операция не подразумевает выполнения длинного разреза. Его заменяют пункцией, которую выполняют под общей анестезией. Через прокол в полость сосуда вводят баллон, который расширяет закупоренный сосуд. После этого внедряют стент, обеспечивающий требуемую ширину просвета. По всей протяженности артерии устанавливаются фильтры, препятствующие попаданию оторвавшейся бляшки в системный кровоток.
Метод применяется при обширном атеросклеротическом поражении и сильной извитости сосудов. Во время операции удаляется пораженная часть артерии, после этого оставшиеся части соединяют специальным устройством, представляющим собой гибкую синтетическую трубку. Размер протеза подбирается до начала хирургического вмешательства. После операции устанавливают дренаж.
Послеоперационный период: осложнения и реабилитация
При выполнении операции могут возникать следующие осложнения:
- ишемическое поражение тканей головного мозга (инсульт случается при неправильном проведении вмешательства);
- травмирование нервных окончаний;
- эмболия;
- инфаркт миокарда;
- повторное возникновение атеросклероза.
Ведение раннего послеоперационного периода осуществляется в условиях стационара. Первые 24 часа пациент проводит в отделении реанимации. Здесь отслеживаются показатели функционирования головного мозга и сердечно-сосудистой системы, оказывается неотложная помощь при развитии осложнений. Вставать можно через сутки после процедуры. К привычному образу жизни возвращаются постепенно. В течение года рекомендуется исключать любые физические нагрузки. Кроме того, требуется соблюдение специальной диеты и прием всех назначенных врачом препаратов.
Читайте также:


