Операция на позвоночнике при тромбозе

- Показания к операции на позвоночнике
- Основные виды операций
- Малоинвазивные методики
- Осложнения после хирургического вмешательства
- Виды операций при разных патологиях позвоночника
- Задачи и основные правила реабилитации
- Реабилитационные мероприятия
- Сроки восстановления
- Самое важное
- Видео по теме
Современные люди ведут преимущественно пассивный образ жизни, это связано с особенностями работы. Поэтому большинство из них страдают от заболеваний позвоночника. К наиболее распространенным патологиям относят остеохондроз, межпозвонковые грыжи, сколиоз, травмы позвоночного столба и т. д. Однако далеко не все больные спешат к врачу при появлении первых симптомов недуга. Они предпочитают терпеть боль, тем самым усугубляя проблему. Многие из них доводят до того, что заболевание можно вылечить только с помощью операции.
Существует большое количество хирургических методик, которые помогают избавиться даже от заболеваний тяжелой степени. Операции на позвоночнике считаются достаточно сложными и рискованными, поэтому важно обратиться к квалифицированному специалисту, соблюдать его рекомендации после процедуры, чтобы ускорить восстановление и избежать опасных осложнений. Кроме того, существуют инновационные малоинвазивные операции, которые помогают решить проблему с минимальным риском для пациента.
Показания к операции на позвоночнике
При отсутствии терапии патологии позвоночного столба провоцируют постоянные боли в спине, снижают качество жизни, вызывают тяжелые последствия, вплоть до инвалидизации. Чтобы избежать этого, лечение нужно начинать как можно раньше.
Операция на позвоночнике необходима в следующих случаях:
- Защемление спинного мозга или нервных пучков позвонками, наличие неврологических расстройств (онемение конечностей, нарушение подвижности) или повышенный риск подобных состояний. Обычно такими симптомами проявляется сужение позвоночного канала, межпозвоночные грыжи.
- Сколиоз, при котором угол деформации превышает 40°.
- Быстро прогрессирующее искривление позвоночного столба, при котором нарушается работа внутренних органов.
- Деформации, которые ухудшают внешний вид человека (при желании пациента), например, горб.
- Опухоль или киста позвоночника, наличие новообразований в спинном мозге, его оболочках, прорастание их в сосуды, нервы, окружающие ткани.
- Тяжелые травмы позвоночного столба, например, компрессионный перелом.
- Повышение подвижности позвонков на определенном участке, нарушение нормального соотношения между ними.
- Сильная боль в спине, которую не удается купировать консервативными методами.
- Консервативное лечение не дает эффекта в течение полугода.
- Нарушается функциональность органов малого таза.
- Синдром конского хвоста (боль в спине и ногах, онемение паха, потеря контроля над мочеиспусканием, дефекацией и т. д.).
- Грыжа диска с секвестрацией (полное выпадение ядра диска, защемление им спинного мозга и нервных пучков).
Решение о выборе метода хирургического вмешательства принимает врач с учетом возможностей клиники, показаний и желания пациента.
Основные виды операций
Современные врачи используют разные хирургические методики во время лечения болезней позвоночника. Во время вмешательства применяют разные виды доступа до пораженного позвонка. Раньше это можно было сделать только с помощью открытого доступа. Сейчас в зависимости от локализации оперируемого участка, используют следующие виды доступа:
- Задний – кожу разрезают со спины.
- Боковой – используется только во время лечения шейного отдела. Хирург делает разрез с правой или левой части шеи.
- Передний – к пораженному участку добираются через брюшное пространство. Этот вид доступа применяется при лечении поясничного отдела.
Решение о выборе вида доступа принимает хирург с учетом размещения поврежденных позвонков, степени тяжести патологии, индивидуальных особенностей организма пациента.
Чаще всего хирургическое лечение патологий позвоночного столба проводят с применением следующих методик:
- Дискэктомия – это хирургическая процедура, во время которой врач удаляет часть межпозвонкового диска, выходящего за пределы позвоночного столба. Ее назначают при протрузии или грыже диска. После операции удается освободить нервные пучки, которые сжимает хрящ, устранить воспалительный процесс, отечность, боль в спине, онемение ног, восстановить их подвижность.
- Ламинэктомия – оперативное вмешательство по удалению пластинки позвонка, которая находится над спинным мозгом. Процедура помогает избавить от компрессии поврежденный нервный пучок, как следствие, улучшается приток крови к нему, исчезает отек, ослабляется боль.
- Спондилодез – это стабилизирующая операция, направленная на обездвиживание рядом находящихся позвонков и их соединение. За счет фиксации специальными конструкциями пораженный участок стабилизируется, снижается риск травм спинного мозга. Операцию назначают при травмах, дегенеративных и дистрофических изменениях позвонков, их дисков, деформации, сужении позвоночного канала.
- Вертебропластика – это малоинвазивная процедура, которая позволяет стабилизировать определенные компоненты позвоночника. Во время вмешательства врач вводит в тело позвонка или мелкие кости полиметилметакрилат (костный цемент). Инъекция совершается через кожу специальной иглой, поэтому операция является малоинвазивной. Вертебропластика показана при компрессионных травмах, остеопорозе, опухолях.
При вышеописанных операциях применяется общий наркоз, поэтому боли во время манипуляций пациент не почувствует. Вертебропластика относится к малоинвазивным процедурам, поэтому проводится под местной анестезией.
Чтобы получить качественное хирургическое лечение, обращайтесь в крупные медицинские центры с хорошей репутацией. Обращайте внимание на отзывы пациентов, уровень сервиса, квалификацию врачей, наличие современного оборудования.
Малоинвазивные методики
Малоинвазивные операции являются более безопасными для пациентов. Подобные процедуры проводят через маленький разрез, мягкие ткани не так травмируются, как при стандартном хирургическом вмешательстве. Снижаются кровопотери, уходит меньше времени на восстановление.
Во время лечения заболеваний позвоночника применяются следующие современные методики:
- Л азерное лечение (вапоризация) применяется при протрузиях и грыже диска на начальной стадии. Во время процедуры в диск вводят иглу, через которую проходит лазерный луч. Под воздействием излучения внутренняя часть диска как будто выпаривается. Как следствие, выпячивание уменьшается, ослабляется давление на нервные пучки спинного мозга. Операция проводится через маленький прокол, она длится не более 60 минут, вероятность осложнений минимальна, больной быстрее восстанавливается.
- Нуклеопластика – в диск между позвонками вводится проводник, который разрушает внутренний его участок. Процедура показана при наличии протрузий или небольших грыжевых выпячиваний. В качестве проводника применяют холодную плазму, электрод или химопапаин (вещество с ферментативными свойствами). Под их воздействием внутренняя часть пульпозного ядра диска разрушается и выпячивание втягивается назад. Это краткосрочная процедура, во время которой применяется местная анестезия. Однако после нуклеопластики существует вероятность рецидивов.
- Перкутанная дискэктомия – эту операцию проводят через маленький разрез, в который вводят специальный инструмент, с его помощью удаляется иссеченная ткань диска.
Если врачи не могут понять, почему у пациента болит позвоночник, то ему назначают эпидуроскопию. Лечебно-диагностическую процедуру выполняют также при возникновении болевого синдрома после открытой операции. Она позволяет исследовать позвоночный канал. Во время эпидуроскопии врач делает маленький разрез, через который вводит эндоскоп. Процедура проводится под контролем рентгена. А на мониторе появляется контрастное изображение, которое позволяет тщательно исследовать позвоночный канал.
С помощью эпидуроскопии можно выявить спайки, омертвевшие участки, воспалительные процессы, фиброз и стеноз. Эта процедура малоинвазивная, поэтому проводится под местной анестезией. Плюс в том, что после диагностики можно сразу приступить к лечению. Например, ввести противовоспалительные средства, остановить кровотечение, рассечь соединительнотканные сращения щипцами или холодным лазером и т. д.
Отдельно хотелось бы выделить эндоскопические операции, которые все чаще применяются при лечении позвоночника. Во время процедуры используется специальная эндоскопическая аппаратура. Манипуляции выполняются через 3 маленьких отверстия в коже (до 1 см), в которые вводят инструменты. Операция проходит под контролем рентгена, поэтому хирург контролирует движения инструментов.
Чаще всего, эндоскопические операции проводят при грыже диска и других патологиях, которые сопровождаются разрушением межпозвонковых дисков.
Плюсы эндоскопический хирургии:
- Отсутствуют обширные травмы мягких тканей, как при стандартной открытой операции.
- Пациент восстанавливается через 2 – 4 дня.
- Находиться в стационаре нужно не дольше 3 суток.
Кроме того, после эндоскопии снижается риск анестезиологических и постоперационных осложнений.
При тромбозе вен нижних конечностей нередко назначается тромбэктомия – это удаление тромба в ноге хирургическим путем. Существует два способа проведения операции: стандартный и эндоваскулярный – без иссечения кровеносных сосудов.
Что такое тромбэктомия
Тромбоз (флеботромбоз) может появиться в любых кровеносных сосудах – венах, артериях и капиллярах, но чаще всего страдают глубокие вены нижних конечностей. Признаками нарушения кровообращения являются отечность, изменение цвета кожных покровов, болевые ощущения. В тяжелых случаях патология приводит к мышечной атрофии, некрозу или заражению тканей.
Особенно опасными являются флотирующие тромбы. Они омываются кровью со всех сторон, могут оторваться и попасть вместе с кровотоком в жизненно важный орган, что приведет к тяжелым последствиям или смерти.
Тромбэктомия включает комплекс мероприятий, чтобы найти и извлечь тромб, восстановив нормальное кровообращение и устранив признаки тромбоза. Это самая безопасная и эффективная методика для лечения тромбофлебита, варикоза и других заболеваний сосудов нижних конечностей. Одна из разновидностей вмешательства – тромбэмболэктомия. Это – хирургическая операция для избавления от тромбов в периферических артериях и венах.
Показания и противопоказания для проведения операции
При подозрениях на заболевания кровообращения необходимо обратиться к врачу флебологу. После проведения исследований специалист назначает лечение.
Показания для проведения операции по удалению тромба на ноге:
- Закупорка крупных сосудов ног (нижняя полая вена),
- Большой размер тромба,
- Подвижный сгусток крови, который может оторваться от стенок артерии или вены,
- Осложнения при варикозном расширении вен,
- Отсутствие терапевтического эффекта от медикаментозного лечения при сосудистых болезнях.
После проведенного обследования флеболог отправляет на прием к сосудистому хирургу, именно он принимает решение о проведении операции – каждый случай уникален, поэтому схема вмешательства и последующая реабилитация определяется в индивидуальном порядке.
Тромбэктомию можно проводить беременным женщинам при отсутствии противопоказаний: последний триместр или гестоз.
Противопоказания для проведения операций, устраняющих тромб на ноге:
- Критическое истощение организма,
- Психические заболевания,
- Заражение крови,
- Онкологическое образование любого вида,
- Анемия,
- Обострения системных заболеваний,
- Посттромбофлебический синдром,
- Непереносимость антикоагуляционной терапии.
Основные виды хирургических операций
Тромбэктомию выполняют, чтобы вернуть пациентам возможность вести активный образ жизни и снизить вероятность появления осложнений сосудистых заболеваний нижних конечностей.
Рассмотрим, как можно удалить тромб из вены на ноге.
В классической хирургии тромб удаляют, разрезав стенку вены. Для этого используется скальпель, лазер или радиоволновой нож. Сгусток убирают механическим способом, дезинфицируют полость сосуда и зашивают. Операция проходит под общей анестезией, поэтому до проведения манипуляций следует отказаться от еды за 12 часов. Процедура предполагает длительную реабилитацию и прием антикоагулянтов после вмешательства. Пациент находится в стационаре до снятия швов. Во время манипуляции существует риск кровотечений и инфицирования, поэтому необходима длительная реабилитация.
Традиционная операция при тромбозе и тромбофлебите, применяется для лечения поверхностных вен. Цена тромбэктомии зависит от региона, статуса медицинского учреждения и сложности процедуры, минимальная стоимость на хирургическое вмешательство от 20000 рублей.
Современный малоинвазивный способ восстановления – эндоваскулярное хирургическое вмешательство. Для проведения процедуры требуется современное оборудование, поэтому цена на тромбэктомию будет выше. Но эта методика исключает иссечение вен, а значит, восстановление будет проходить быстрее.
При постоянном визуальном контроле, к сгустку по сосудам подводится катетер. Существует три основных способа малоинвазивного вмешательства:
- Аспирация – разрушение тромба и его удаление из вены,
- Реолитическая тромбэктомия – манипуляции производятся при помощи электрического тока,
- Тромболизис – распад сгустка проводится специальными препаратами.
Самым оптимальным способом борьбы с тромбозами является тромболизис. Остальные виды эндоваскулярной операции на вены имеют более высокую вероятность попадания сгустка в крупные кровеносные сосуды.
Малоинвазивное вмешательство проходит под местным наркозом, тромбэктомия особенно эффективна при глубоком венозном тромбозе при опасности развития легочной эмболии. Поэтому для начала проводится обезболивание, после чего начинается сама процедура. В крупный сосуд, от которого можно добраться до пораженного участка, вводится катетер. Его при помощи ангиографа подводят к нужному месту, а затем впрыскивают лекарственный препарат в тромб, разрушая его.
Во время эндоваскулярной тромбэктомии практически не происходит нарушение целостности кожных покровов, все манипуляции обязательно контролируются врачом. Продолжительность операции составляет 15-30 минут.
Подготовка к операции
Диагностику проводит врач флеболог. Он устанавливает местоположение тромба, способ прикрепления сгустка к вене и вред, наносимый ближайшим тканям.
Процедуру проводят под анестезией, поэтому тромбэктомия не имеет никаких особенных рекомендаций на время подготовки. Но пациентам рекомендуется:
- Отдавать предпочтение удобной обуви, которая не будет мешать циркуляции крови,
- Перестать принимать препараты, несовместимые с операцией,
- Перед манипуляцией следует провести гигиенические процедуры: помыть ноги, удалить волосы в оперируемом участке.
Если не делать операцию при тромбозе при появлении симптомов, то возрастает риск развития осложнений – легочной эмболии, ишемического инсульта, инфаркта, кровоизлияния в мозг, также отсутствие терапии может привести к смерти.
Реабилитация
Уже через 3-5 дней после хирургического вмешательства пациент сможет вернуться к нормальной жизни. Но чтобы не возникло никаких осложнений необходимо придерживаться следующих рекомендаций:
- По указанию врача принимать препараты для разжижения крови – антикоагулянты и средства, способствующие нормализации кровообращения в конечностях,
- Прием витаминов и антиоксидантов для стимуляции работы иммунной системы,
- В первые трое суток после тромбэктомии носить, не снимая, компрессионный трикотаж,
- На протяжении месяца после операции рекомендуется отказаться от физических нагрузок, затем постепенно вводить легкие упражнения, чтобы разрабатывать ногу,
- Придерживаться рационального питания,
- Не посещать сауны, бани, не принимать горячую ванну,
- Проходить физиопроцедуры, делать легкий массаж самостоятельно,
- Избавиться от вредных привычек – употребления алкоголя и курения.

Длительность реабилитационного периода назначается индивидуально, в зависимости от состояния пациента. Для этого необходимо наблюдаться в течение нескольких месяцев после тромбэктомии у лечащего врача.
Операция не решает проблему появления тромбов, поэтому после вмешательства необходимо вернуться к медикаментозному лечению заболеваний вен нижних конечностей.
Отзывы
Уже многие пациенты опробовали операцию по удалению тромбов. Большинство пациентов положительно отзываются об операции.
У мамы давно болят ноги, поэтому вопрос с лечением давно был открыт. А после очередного похода к специалистам оказалось, что у нее повышенное тромбообразование и консервативные методы ей уже не помогут. Врач предложил операцию, было решено проводить классическую процедуру с надрезанием участка больного кровеносного сосуда. Полное восстановление заняло несколько месяцев, но зато сейчас проблема решена. Принимает антикоагулянты и витаминные комплексы, чтобы больше не допустить такого состояния.
Уже давно поставили диагноз тромбофлебит, поэтому мысли о лечении долгое время зрели в голове. Изучив в интернете информацию, я обратился к врачу за консультацией, где мне рассказали про современные методы удаления тромбов. Долго не решался – операция безопасная, но дорогостоящая, но доктор меня уговорил. Оказалось, что я зря боялся – в первые дни пришлось носить компрессионный трикотаж, а спустя пару дней я уже мог свободно двигаться, делать гимнастику и вести привычной образ жизни.
Михаил, 54 года, Новый Уренгой.
При проблемах с сосудами ног может потребоваться хирургическое вмешательство. Тромбэктомия – это современный способ избавиться от тромба, устранить боль и напряжение в ногах, обезопасить себя от осложнений, к которым могут привести проблемы с кровообращением. Оптимальным методом является эндоваскулярная операция, при которой не требуется общая анестезия, а послеоперационное заживление сосудов происходит в кратчайшие сроки. Перед процедурой необходимо проконсультироваться у врача флеболога и сосудистого хирурга.
Тромбофлебит нижних конечностей — это острое воспаление венозной стенки, вызванное сужением ее просвета вследствие образования тромбов. Для борьбы с тромбофлебитом используется консервативное и хирургическое лечение. Консервативная терапия более безопасна, но операции при тромбофлебите позволяют быстрее и эффективнее устранять имеющиеся проблемы с кровеносной системой и минимизировать риск рецидивов. Описание действенных методик, цена на них и отзывы о лечении нижних конечностей — все в этой статье.
Врач сосудистый хирург, флеболог, член Ассоциации Флебологов России, Губарев Игорь Александрович о хирургическом лечении тромбофлебита:
Тромбофлебит нижних конечностей , это острое заболевание, характеризующееся воспалением стенки пораженной вены вследствие образования в ней тромбов. Тромбофлебит является крайне опасным, жизнеугрожающим заболеванием, и в большинстве случаев требует немедленного хирургического лечения. При тромбофлебите мы применяем два основных эффективных метода хирургического лечения:
1. Кроссэктомия (операция Троянова-Тренделенбурга) , это перевязка большой или малой подкожной вены у места впадения их в глубокую системe вен нижних конечностей. Иными словами, кроссэктомия , это разобщение подкожной венозной сети от глубокой. Основная цель операции , не дать тромбу попасть в глубокие вены и легочную артерию, тем самым обезопасить пациента и предотвратить опасность тяжелейших осложнений. Операция выполняется из 2-3 сантиметрового разреза в паховой складке под местной анестезией, длится от 15 до 45 минут, не требует реабилитации, может выполняться амбулаторно. Применяется в острую стадию тромбофлебита, при наличии тромбов в подкожных венах нижних конечностей. Стоимость процедуры , 30 тыс. рублей.
2. Термическая абляция подкожной вены (Лазерная коагуляция или Радиочастотная облитерация) , малоинвазивная современная методика запаивания пораженной вены на всем протяжении выше границы тромба. Применяется не в острую фазу тромбофлебита, а в отсроченном периоде после стихания явлений воспаления стенки вены. Операция выполняется без разрезов, через маленькие проколы на ноге, под местной анестезией, длится от 30 до 60 минут, не требует реабилитации, выполняется амбулаторно. Стоимость процедуры , 45 тыс. рублей. При наличии варикоза возможно одномоментное устранение варикозно измененных вен современными малоинвазивными методами через проколы под местной анестезией.
Если у Вас диагностировали тромбофлебит или Вы сами подозреваете это заболевание, не стоит откладывать на потом посещение врача-флеболога. Записывайтесь на консультацию прямо сейчас и мы поможем решить Вашу проблему в кратчайшие сроки.
Запись на консультацию по телефону: 8-985-353-51-90 (стоимость консультации 1.5 тыс. рублей).
Когда консервативная терапия бессильна
Операция при тромбофлебите проводится в случае, когда консервативное лечение и реабилитация оказались безрезультатными, а болезнь угрожает здоровью и жизни человека. Показаниями к хирургическому удалению сгустков флебологи называют следующие факторы:
- Нахождение кровяного сгустка в полости большой или малой подкожных вен.
- Продвижение тромба вверх по кровеносной системе, что создает угрозу закупорки легочной артерии.
- Опасность перехода сгустка в глубокие венозные сосуды.
- Выброс крови из глубоких вен в поверхностные.
- Развитие острого тромбофлебита на фоне варикоза.
Несмотря на высокую эффективность, операция назначается не всем пациентам. Противопоказаниями для такого лечения считаются хронические заболевания сердца, легких, печени, почек, аллергия на компоненты наркоза, экзема или рожистое воспаление нижних конечностей, а также период беременности или преклонный возраст пациента (старше 75 лет).
Методики устранения патологии
При выборе способа лечения тромбофлебита нижних конечностей врачи учитывают особенности болезни и общего состояния здоровья пациента. Медицина предлагает несколько вариаций устранения сосудистых патологий. При этом все операции разделены на две основные категории: паллиативные и радикальные. Можно почитать отзывы о каждой из них или получить консультацию по этому поводу у специалиста на приеме.
Паллиативное вмешательство призвано устранить закупорку, а также предупредить попадание кровяного сгустка из вены в артерию. Такая операция менее травматична. При этом лечении период реабилитации проходит эффективнее, поэтому послеоперационный период короче. Но паллиативная операция имеет существенный недостаток — она не устраняет причину заболевания, из-за чего тромбофлебит конечностей может развиться повторно.
- Тромбэктомия (эндоваскулярное удаление тромбов).
- Кроссэктомия (операция Троянова-Тренделенбурга).
- Установка противоэмболического фильтра (кава-фильтра).
- Интраоперационная (катетерная) стволовая склерооблитерация.
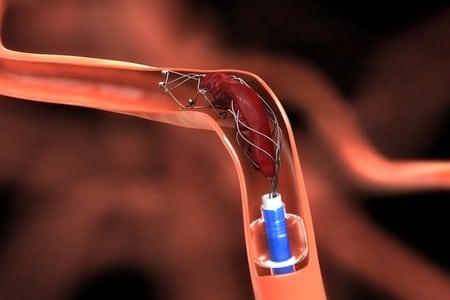
Паллиативное вмешательство призвано устранить закупорку, а также предупредить попадание кровяного сгустка из вены в артерию.
Радикальное вмешательство предполагает удаление тромба и воспаленного участка венозной стенки. К радикальным операциям относят удаление участка большой или малой подкожной вены посредством зонда Бебкокка (пораженная область вырезается инструментом, введенным вовнутрь венозного канала), инвагинационный (инверсионный) стриппинг, подразумевающий удаление сосудистой стенки после ее частичного выворачивания. Расскажем о наиболее популярных методиках.
Радикальная хирургическая операция существенно снижает риск рецидива, но требует длительного послеоперационного периода, а реабилитация — применения сложных методик. Ввиду множества противопоказаний к удалению сосуда хирургический метод назначается крайне редко. Проводится, когда у пациента выявили тромб больших размеров, способный закупорить магистральные сосуды. Для определения точного местонахождения сгустка врач проводит ультразвуковое исследование ног больного, делает надрез, затем в зону локации тромба вводит катетер Фогерти, через который сгусток убирается из нижних венозных трубок. Тромбэктомия позволяет полностью очистить сосуды, однако не дает 100%-ной защиты от повторного развития тромбофлебита нижних конечностей, даже если хирургический этап завершен успешно, а реабилитация проводилась правильно.
Проводится при наличии тромбоза большой подкожной вены, рубцов на сосудах от предыдущих вмешательств, а также в тех случаях, когда сгусток движется вверх, создавая угрозу тромбоэмболии. Операция предполагает перевязку большой подкожной вены в месте ее ближайшего соединения с притоками (сафено-феморального соустья). Доступ к сосуду обеспечивают посредством небольшого надреза в паховой области больной ноги.
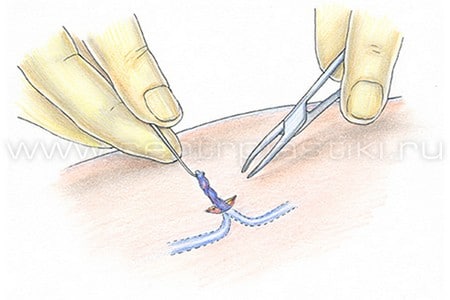
Кроссэктомия проводится при наличии тромбоза большой подкожной вены, рубцов на сосудах от предыдущих вмешательств.
- Имплантация кава-фильтра
Противоэмболический фильтр представляет собой зонтикообразное устройство, предназначенное для захвата кровяных сгустков диаметром 2 – 4 мм. Показанием для его имплантации является тромбофлебит глубоких вен нижних конечностей. В зависимости от сложности болезни и показателей здоровья человека устанавливают съемные, постоянные или комбинированные кава-фильтры. Съемные ставят на срок до 6 месяцев, постоянные — пожизненно, а комбинированные — до 500 дней.
Фильтр вводится через небольшой надрез. Параллельно в кровь подается антикоагулянт, который способствует растворению сгустка, осевшего на фильтре. Хирургический этап длится порядка часа. Послеоперационный период и реабилитация предполагают соблюдение постельного режима на протяжении двух суток, после чего больному показана лечебная гимнастика для конечностей.
- Катетерная стволовая склерооблитерация
В венозную полость вводится трубка с многочисленными отверстиями, через которые подается вещество, разрушающее внутреннюю стенку сосуда. Это приводит к склеиванию пораженного тромбофлебитом канала и сокращению тока крови. Назначается при поражениях нижних вен диаметром не более 8 мм.
Преимущества: не оказывает разрушительного воздействия на прилегающие нервы и мягкие ткани, минимизирован риск кровоизлияний, реабилитация минимальная. Недостаток: операция дает непродолжительный эффект, поэтому почти у половины людей вновь проявляется тромбофлебит конечностей.
Расценки на хирургические методики
Помимо особенностей проведения вмешательства, послеоперационного периода и периода реабилитации, каждого больного интересует цена процедур. Однозначно ответить на вопрос, сколько стоит та или иная манипуляция, нельзя. Различные клиники приводят такие расценки на свои услуги.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
ТЭЛА - закрытие просвета основного ствола или ветвей легочной артерии эмболом (тромбом), которое ведет к резкому уменьшению кровотока в легких.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Эпидемиология
Послеоперационные тромбоэмболии у онкологических больных развиваются в 5 раз чаще, чем у больных общехирургического профиля.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Причины тромбоза глубоких вен
Оперативные вмешательства у онкологических больных провоцируют возникновение тромба независимо от локализации опухоли и объема операции. В настоящее время доказана целесообразность профилактики тромбоза глубоких вен у больных, подвергаемых хирургическому лечению.
Вероятность венозных тромбозов зависит от нозологических форм опухолей. У больных раком лёгкого тромбозы обнаруживают в 28% случаев, при раке желудка, толстой кишки и поджелудочной железы их частота составляет 17, 16 и 18% соответственно. При раке предстательной железы, раке матки и яичников венозные тромбы отмечены в 7% случаев. Послеоперационные тромбозы глубоких вен нижних конечностей и таза выявляют у 60-70% оперированных больных, и в 70% случаев тромбоз протекает бессимптомно.

[24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35]
Симптомы тромбоза глубоких вен и ТЭЛА
При тромбозе глубоких вен после операции выявляют нарастающий отек конечности, плотность при пальпации икроножных мышц и болезненность по ходу поражённых вен, однако возможно и бессимптомное течение.
Клинически ТЭЛА следует заподозрить при внезапном появлении одышки, болей в грудной клетке, гипоксемии, тахикардии и снижении АД вплоть до шока ТЭЛА характеризуют как тяжелую при наличии артериальной гипотонии или шока средней тяжести (при ультразвуковых признаках снижения сократительной способности правого желудочка) и нетяжелую.
Классификация
Тромбоз глубоких вен классифицируют на проксимальный (выше подколенной ямки) и дистальный (ниже подколенной ямки).

[36], [37], [38], [39], [40], [41]
Диагностика

[42], [43], [44], [45], [46], [47], [48], [49], [50], [51], [52]
Определение уровня О-димера в крови. Проведенные исследования показали, что у больных с ТЭЛА содержание D-димера возрастает в 10-15 раз по сравнению с больными без тромботических осложнений. Наиболее высокую концентрацию D-димера (12-15 мкг/мл) наблюдают у больных с массивной тромбоэмболией, у пациентов с тромбозом уровень D-димера составляет 3,8-6,5 мкг/мл.
Рентгенография грудной клетки, ЭКГ и ЭхоКГ при ТЭЛА малоинформативны.
Ультразвуковая допплерография сосудов нижних конечностей проводится 1 раз в 3-4 дня после операции у больных с хронической венозной недостаточностью. Метод обладает средней чувствительностью, особенно при дистальном тромбозе глубоких вен (30-50%).
Вентиляционно-перфузионная сцинтиграфия легких - неинвазивный, достаточно информативный (90%) метод диагностики ТЭЛА.
УЗИ вен нижних конечностей проводят в предоперационный период при:
- отёке голени или всей нижней конечности,
- болях в икроножной мышце при ходьбе,
- наличии варикозных узлов,
- болезненности при пальпации сосудистого пучка нижней конечности,
- ТЭЛА и тромбоз глубоких вен в анамнезе,
- ожирении,
- недостаточности кровообращения.
Лечение
При выявлении тромбоза глубоких вен показано внедрение кава-фильтра до операции.
В качестве медикаментозного лечения показана антитромботическая и тромболитическая терапия.
Антитромботическая терапия - основа патогенетической фармакотерапии тромбоза глубоких вен, которая уменьшает его последствия, предотвращает дальнейшее прогрессирование и развитие осложнений. Показано назначение антикоагулянтов прямого и непрямого действия.
В качестве антикоагулянтов прямого действия назначают НФГ или НМГ.
- НФГ назначают при лечении венозных тромбозов в первоначальной дозе 5000 ЕД в/в или п/к, последующие введения осуществляют в/в капельно до 30 000 ЕД в сутки, дозу препарата контролируют преимущественно определением АЧТВ. При неосложненном венозном тромбозе терапию НФГ продолжают 5 сут. Применение препарата в течение 10-14 сут у больных с ТГВ и ТЭЛА стало обычным в клинической практике в США. В европейских странах длительность терапии гепарином натрия короче и составляет 4-5 сут. В России рекомендуют вводить гепарин натрия не менее 7 сут по схеме: НФГ в/в болюсом по 3000-5000 ЕД, затем п/к по 250 ЕД/кг, 2 раза в сутки, всего 5-7 дней. Дозу препарата подбирают следующим образом НФГ в/в болюсом по 80 ЕД/кг, затем в/в инфузионно по 18 ЕД/кгхч), но не менее 1250 ЕД/ч, 5-7 сут. Дозировать препарат необходимо таким образом, чтобы АЧТВ в 1,5-2,5 раза превышало нормальное его значение для лаборатории данного лечебного учреждения. В период подбора дозы АЧТВ определяют каждые 6 ч, при устойчивых терапевтических значениях показателя - 1 раз в сутки. Необходимо учесть, что потребность в гепарине выше в первые несколько суток после возникновения тромбоза.
- Применение НМГ не требует лабораторного контроля, однако при лечении тяжелой ТЭЛА предпочтение следует отдать НФГ, так как эффективность НМГ до конца не изучена. Препараты НМГ далтепарин натрий, надропарин кальций, эноксапарин натрий. Далтепарин натрий вводят под кожу живота по 200 анти-Ха МЕ/кг, максимально 18 000 анти-Ха МЕ 1 раз в сутки, при повышенном риске кровотечений по 100 анти-Ха МЕ/кг 2 раза в сутки, 5-7 сут. Надропарин кальций под кожу живота по 86 анти-Ха МЕ/кг 2 раза в сутки или 171 анти-Ха МЕ/кг, максимально 17 100 анти-Ха ME раз в сутки, 5-7 сут Эноксапарин натрий под кожу живота 150 анти-Ха МЕ/кг (1,5 мг/кг, максимально 180 мг) 1 раз в сутки или по 100 анти-Ха МЕ/кг (1 мг/кг) 2 раза в сутки, 5-7 сут.
- Антикоагулянты непрямого действия широко применяют при лечении тромбоза глубоких вен и ТЭЛА. Как правило, препараты назначают после стабилизации процесса с помощью гепаринов и одновременно с началом гепаринотерапии или в ближайшие дни, дозу подбирают по уровню МНО, целевые значения которого составляют 2,0-3,0. Предпочтение отдают антикоагулянтам непрямого действия кумаринового ряда (варфарин, аценокумарол) из-за лучших фармакокинетических свойств и более предсказуемого антикоагулянтного эффекта. Аценокумарол назначают внутрь по 2-4 мг в сутки (начальная доза), а поддерживающую дозу подбирают индивидуально под контролем МНО. Варфарин принимают внутрь по 2,5-5,0 мг/сут (начальная доза), поддерживающую дозу подбирают аналогично. Гепарины отменяют не ранее чем через 4 сут после начала приема антикоагулянтов непрямого действия и только при сохранении терапевтических значений МНО в течение двух последовательных дней. Длительность применения антикоагулянтов непрямого действия не менее 3-6 мес.
В настоящее время нет очевидных доказательств преимущества тромболитической терапии перед применением гепарина натрия. Проведение тромболитической терапии при тромбозе глубоких вен практически невозможно из-за крайне высокой опасности геморрагических осложнений в ближайшем послеоперационном периоде. Подобный риск оправдан лишь в случаях угрозы жизни больного при массивной ТЭЛА. Тромболитические ЛС показаны пациентам с тяжелой ТЭЛА и артериальной гипотонией, шоком, рефрактерной гипоксемией или правожелудочковой недостаточностью. Тромболитическая терапия ускоряет процесс восстановления проходимости окклюзированной легочной артерии, уменьшения выраженности лёгочной гипертензии и постнагрузки на правый желудочек по сравнению с эффектом введения гепарина натрия. Однако убедительных доказательств того, что быстрое улучшение гемодинамических показателей улучшает клинические исходы при тяжёлой ТЭЛА, нет. Остаётся неясным, оправдан ли при этом более высокий риск развития геморрагических осложнений. Период эффективного применения тромболитической терапии составляет 14 с после появления её симптомов. Стрептокиназу и урокиназу применяют в качестве монотерапии. Введение алтеплазы сочетают с применением гепарина натрия, её можно назначить (или возобновить введение) после окончания тромболизиса, когда протромбиновое время или АЧТВ станут меньше, чем удвоенное нормальное значение. Назначают одно из следующих средств:
- алтеплаза в/в инфузионно по 100 мг в течение 2 ч,
- стрептокиназа в/в инфузионно по 250 000 ЕД в течение 30 мин, затем со скоростью 100 000 ЕД/ч в течение 24 ч,
- урокиназа в/в инфузионно по 4400 МЕ/кгхч) за 10 мин, затем со скоростью 4400 МЕ/кгхч) в течение 12-24 ч.
В специализированных ангиохирургических отделениях выполняют тромбэктомию в случаях сегментарного тромбоза бедренных, подвздошных и нижней полой вен. Радикальный характер вмешательства на магистральных венах устраняет опасность массивной ТЭЛА и улучшает отдалённый прогноз венозного тромбоза.
Вместе с тем тяжесть состояния больных, обусловленная характером и объемом первичного хирургического вмешательства и сопутствующими заболеваниями, позволяет прибегать к этой процедуре в весьма ограниченном числе случаев. Вот почему возникновение тромбов в бедренных, подвздошных или нижней полой венах заставляет помимо антикоагулянтной терапии прибегать к парциальной окклюзии нижней полой вены. Метод выбора у послеоперационного контингента больных - имплантация кава-фильтра. При невозможности проведения этого вмешательства у пациентов, которым предстоит операция на брюшной полости, она может быть начата с пликации нижней полой вены механическим швом.
Профилактика
Для определения показаний к применению профилактических мероприятий хирургических больных разделяют на группы риска. Согласно материалам 6-й Согласительной конференции по антитромботическому лечению Американской коллегии торакальных хирургов (2001 г), онкологические больные имеют наивысший риск развития тромбоэмболических осложнений. В отсутствие профилактики после операций тромбоз развивается у 40-50% онкологических больных, из них у 10-20% наблюдают проксимальный тромбоз, который в 4-10% случаев осложнён ТЭЛА, смертельной в 0,2-5% случаев. Профилактика тромботических осложнений необходима на всех этапах хирургического лечения.
Для предотвращения послеоперационного тромбоза глубоких вен (ТГВ) используют различные физические (механические) и фармакологические средства:
Антикоагулянты прямого действия назначают до операции и продолжают введение в ближайшем послеоперационном периоде (7-14 сут), однако при осложненном течении может потребоваться более длительная фармакотерапия (в течение не менее 1 мес). Гепарин натрия не назначают в дооперационный и ранний послеоперационный периоды при операциях по поводу рака пищевода, опухоли гепатопанкреатодуоденальной зоны и экстирпации прямой кишки с предоперационным облучением и т. п. Профилактическую терапию гепаринами до операции не используют у больных с предполагаемой массивной кровопотерей при оперативном вмешательстве или обширной хирургической поверхностью и обильной секрецией из травмированных тканей. Применение гепарина натрия в низких дозах снижает риск развития послеоперационного тромбоза глубоких вен примерно на 2/3, а ТЭЛА - в 2 раза.
- Гепарин натрий п/к по 5000 ЕД за 2 ч до операции, затем 2-3 раза в сутки, в послеоперационный период дозу корректируют в зависимости от АЧТВ.
- Далтепарин натрий п/к по 2500 анти-Ха международных единиц (МЕ) за 12 ч до операции и через 12 ч после нее или 5000 анти-Ха МЕ за 12 ч до, затем 5000 анти-Ха МЕ 1 раз в сутки.
- Надропарин кальций п/к по 38 анти-Ха МЕ за 12 ч до операции, через 12 ч после нее и затем 57 анти-Ха МЕ 1 раз в сутки.
- Эноксапарин натрий п/к 4000 анти-Ха МЕ 40 мг за 12 ч до операции, затем 1 раз в сутки.
- Ацетилсалициловая кислота - не препарат выбора для профилактики тромбоза глубоких вен, однако есть достоверные данные, что применение ЛС в течение 2 нед после операции снижает частоту развития ТГВ с 34 до 25%.
- Декстран - полимер глюкозы, который уменьшает вязкость крови и оказывает антитромбоцитарное действие.
- Инфузии реополиглюкина по 400 мл ежедневно с пентоксифиллином в течение 5-7 сут после операции или других средств, воздействующих на тромбоцитарное звено гемостаза (клопидогрел, дипиридамол и др ), у больных указанных нозологических групп эффективны в сочетании с механическими средствами.
При обострении тромбоза поверхностных варикозных вен до операции показано проведение курса антибактериальной и антикоагулянтной терапии.
Прогноз
В отсутствие лечения летальность от ТЭЛА достигает 25-30%, при назначении антикоагулянтов она снижается до 8%, риск возникновения повторной тромбоэмболии наиболее высок в первые 4-6 нед ТЭЛА способна привести к смерти от шока и выраженной дыхательной недостаточности. Отдаленные последствия - хроническая легочная гипертензия и дыхательная недостаточность.

[53], [54], [55]
Читайте также:



