Операция на почках на спине разрез

- Что это такое резекция почки?
- Показания к операции
- Противопоказания от резекции
- Подготовка к резекции почки
- Резекция почки — основные способы
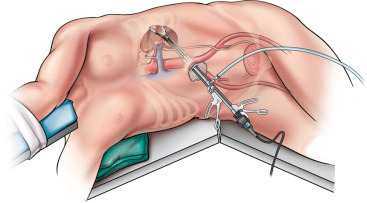
- Лапароскопическая резекция
- Открытая резекция
- Экстракорпоральная резекция
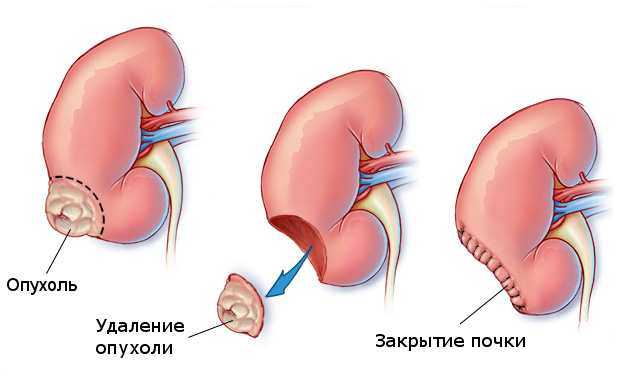
- Резекция полюса почки
- Предварительное обследование перед резекцией
- Проведение операции
- Реабилитация после резекции почки
- Осложнения после операции
В течение минуты через этот фильтр проходит практически полтора литра крови, которая в результате очищается от вредных токсичных примесей.
Поэтому болезни почек ставят под угрозу не только общее состояние человека, но и его жизнь.
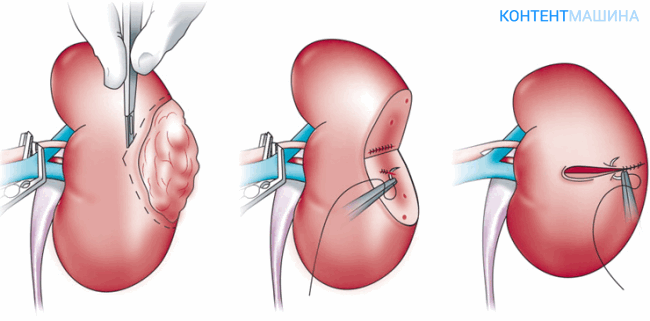
Что это такое резекция почки?
Резекция почки – это иссечение поврежденной части органа хирургическим путем.
В ходе процедуры удаляют и небольшую часть здоровых тканей, сообщенных с местом локализации поражения. Операция позволяет сохранить больную почку, исключая перенос всей функциональной нагрузки на здоровый орган.
Таким образом, даже при отсутствии результатов от консервативного лечения болезнь можно победить с минимальным ущербом для пациента.
Показания к операции
Оперативное вмешательство проводится в тех случаях, когда от болезни пострадала только часть органа и удаление перерожденных тканей приведет к восстановлению почки.
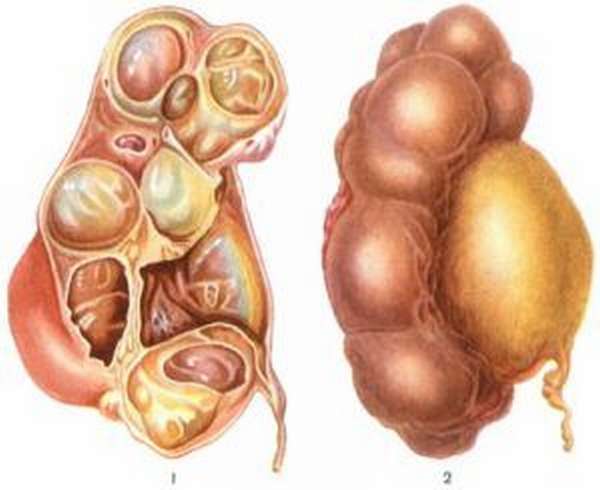
- поликистоз;
- доброкачественные и злокачественные процессы на органе;
- туберкулез почки;
- механические повреждения (ножевые и огнестрельные раны, глубокие травмы в результате несчастных случаев);
- инфаркт почки;
- камни в паренхиме, нефролитиаз;
- быстро прогрессирующие доброкачественные образования;
- высокий риск развития почечной недостаточности.
Площадь поражения должна быть не более 4 сантиметров. В противном случае необходимо полное удаление почки.
Метод опирается на положительный прогноз: резекция назначается только в том случае, если данное вмешательство гарантирует 100% выздоровление больного.
Противопоказания от резекции
В группу пациентов, которым резекцию не назначают даже при наличии показаний, входят беременные и пациенты с инфекционными заражениями.
Больным со злокачественными опухолями резекцию назначают редко. Так как велика вероятность рецидива болезни при неполном удалении поврежденных тканей и/или наличии глубоких метастаз.
Удаление части тела почки не проводят при низкой свертываемости крови и поражении большей части органа (в результате обширного удаления тканей шансы на восстановление органа отсутствуют).
Подготовка к резекции почки
За три недели до операции больной поступает в стационар. В обязательном порядке он прослушивает лекцию врача о сути метода и его особенностях. Больного направляют и на консультацию к анестезиологу.
На хирургический стол пациент попадает с пустым желудком.
Важно проконтролировать, чтобы хронические заболевания не находились в момент операции в острой фазе. Недопустимо наличие бронхита или пневмонии.
Перед операцией пациенту могут прописать успокаивающие средства, чтобы предупредить гипертензию.
Резекция почки — основные способы
Исходя из индивидуальных характеристик организма пациента, состояния органа и степени его поражения могут быть применены разные способы резекции:
- лапароскопическая резекция почки;
- открытая резекция почки;
- экстракорпоральная резекция почки;
- резекция полюса почки.
На процедуру уходит до 3 часов.
- Больного укладывают боком, здоровой стороной на кушетку.
- Доступ организуют через брюшную стенку, совершая 4 небольших разреза (1–2 см).
- Внутрь вводят камеру и хирургические инструменты.
- Внутренняя полость заполняется медицинским газом, чтобы увеличить площадь доступа к органу.
- Перед тем, как приступить непосредственно к удалению, врач фиксирует зажимом почечную артерию на 15 минут. Если артерия будет пережата дольше, чем 40 минут, орган погибнет в результате голодания.
Когда пораженная часть почки будет иссечена, хирург накладывает швы, проводит дренажную трубку и выводит газ. Внешние разрезы (доступы) тоже зашиваются.
Метод применяется в случае высокого индекса массы тела у пациента или при опухолях большого размера. При аномалиях в расположении органа.
Пациента укладывают на кушетку на здоровый бок, затем рассекают боковую часть поясничного отдела. Хирургический доступ имеет размер 10–15 см. В ходе операции брюшная полость вскрывается, как и мягкие ткани.
Когда почка выделена, врач пережимает артерии и удаляет поврежденные ткани и сообщенный с ними небольшой участок здоровых тканей.
После хирургического вмешательства устанавливается дренажная система, накладываются швы на место разреза, а затем и на боковую рану.
Данный метод имеет высокий процент осложнений.
Но именно экстракорпоральная резекция позволяет иссечь крупные опухоли и кисты в срединной части почки, не допустив при этом серьезной потери крови.
Во время операции почку извлекают из полости, и промывают орган в физрастворе, удаляя с поверхности кровь. Затем вырезают пораженную часть паренхимы и перерожденные ткани.
После всех необходимых манипуляций орган заполняют кровозамещающим раствором и возвращают в брюшную полость посредством имплантирования, накладывают внутренние и внешние швы.
Проводится через открытый доступ. Единственное отличие от открытой резекции – доступ организуют только к одному полюсу органа (верхнему или нижнему).
При удалении новообразования с верхней части тела почки может потребоваться удаление нижнего ребра.
Предварительное обследование перед резекцией
Необходимо сдать общие анализы крови и мочи (среднюю порцию) для составления полной клинической картины состояния пациента. Отдельно происходит забор крови на анализы по наличию инфекции ВИЧ, гепатита и сифилиса.
- УЗИ;
- МРТ;
- компьютерная томография;
- экскреторная урография (рентген почек с введением контрастного вещества);
- рентген грудного отдела;
- ангиография;
- перфузия.
Проведение операции
Операцию проводят под общим наркозом.
- Больного укладывают на здоровый бок. В некоторых случаях под боковую часть поясницы укладывают подушку, чтобы выделить почку.
- После анестезии хирург делает разрез (размер зависит от метода резекции, который выбрал специалист).
- В обязательном порядке нужно пережать ножку и кровеносные сосуды, сообщенные с почкой, чтобы не допустить кровопотери.
- Удаление новообразования заканчивается установкой дренажа и послойным сшиванием тканей.
Реабилитация после резекции почки
Операция относится к числу сложных хирургических манипуляций.
Поэтому в послеоперационный период важно соблюдать все рекомендации врача. Пренебрежение режимом влечет за собой осложнения.
Сутки после операции пациент находится в реанимации, после чего попадает в стандартную палату. В первое время больной принимает обезболивающие средства. Если в результате контроля состояния врач не выявляет осложнений, на 3–5 день снимают дренажную систему, а через две недели снимают внешние швы.
После выписки из больницы необходимо:
- соблюдать питьевой режим;
- отказаться от острой и тяжелой пищи;
- избегать физических нагрузок;
- каждые 60–90 дней проходить обследование у врача;
- обрабатывать шов антисептическим средством и менять повязку;
- держать тело в тепле.
Врач может назначить почечные сборы в качестве дополнения к питьевому режиму. В среднем реабилитация после операции длится полгода или год.
Осложнения после операции
Осложнения могут возникнуть непосредственно во время операции:
- обширное кровотечение;
- повреждение соседних органов или отделов оперируемого органа;
- инфекционное поражение.
В восстановительный период возможные осложнения заключаются в:
- гнойных процессах;
- свищах;
- образовании гематом;
- потери чувствительности в местах открытого доступа;
- процессах некроза тканей (канальцев почки);
- воспалении легочной системы из-за введение трахеальной трубки;
- образовании тромбов (при наличии у больного варикозного расширения вен или тромбофлебита).
После реабилитации может развиться нефросклероз или рецидив болезни (перерождения тканей).
Это говорит о том, что необходимо постоянно контролировать состояние посредством посещения плановых осмотров.

Нефрэктомия – это операция по удалению почки. Она проводится по серьезным показаниям, когда спасти орган уже нельзя. Удаление почки – тяжелая операция с длительным сроком реабилитации. Несмотря на современные методики и аппаратуру риск осложнений до сих пор довольно высок.
Показания к нефроэткомии
Операция по удалению почки проводят в следующих случаях:
- Злокачественные опухоли, поражающие одну почку при сохранности или частичной сохранности второй.
- Травмы почки, при которых ее восстановление и последующее функционирование не представляется возможным.
- Мочекаменная болезнь с развившимся некрозом как результатом обширного гнойного процесса.
- Поликистоз почек, сопровождающейся почечной недостаточностью. Операцию назначают при неэффективности консервативной терапии. Оптимальным выбором является все же не удаление, а трансплантация почки.
- Аномалии в развитии органа в детском возрасте, которые в будущем чреваты серьезными последствиями.
- Гидронефроз. Это заболевание, связанное с нарушением оттока мочи из почки. В результате она увеличивается в размере, происходит атрофия ее тканей. Операцию назначают при росте почки более чем на 20% и неэффективности консервативных способов стимулирования оттока мочи.
Подготовка к операции
Поскольку операция проводится чаще всего под общим наркозом, больной тщательно обследуется перед вмешательством. Необходимы следующие виды исследования:
![]()
Изучение дыхательной функции. Легкие должны хорошо работать, поскольку общий наркоз угнетает их деятельность.- Урография – получение точных рентгеновских снимков всех органов мочеполовой системы. Они позволяют грамотно оценить ее состояние и спланировать операцию.
- Определение уровня кретинина в сыворотке крови. Он является конечным звеном белкового обмена, выделяется в кровь, после фильтрации поступает в мочу. Его повышенное содержание говорит о почечной недостаточности. Пониженное содержание может свидетельствовать о низком количестве белков в пище.
- Проведение КТ (компьютерной томографии) и/или МРТ (магнитно-резонансной томографии) почки, которую предстоит удалить.
- УЗИ, КТ или МРТ сосудов брюшной полости. Это делается по показаниям для выявления наличия тромба в венах, связанных с пораженной почкой.
Дополнительно могут быть назначены общие анализы крови и мочи, флюорографии, исследование на определенные инфекции (обычно, ВИЧ, сифилис, гепатит). Может также потребоваться ЭЭГ и заключение специалистов о состоянии здоровья при наличии хронических заболеваний.
В день перед операцией в условиях стационара пациенту ставится очистительная клизма, сбриваются волосы на месте предполагаемого вмешательства.
Важно! Накануне нужно отказаться от приема пищи и, по возможности, воды или снизить ее потребление.
Виды операций и их проведение
Удаление почки проводят двумя возможными способами – открытая нефрэктомия (полостная операция) и лапароскопия. В первом случае хирург делает разрез, достаточный для визуализации всех проводимых манипуляций. При лапароскопии в тканях формируется отверстие небольшого размера, в которое могут войти только инструменты, а также зонд с камерой для наблюдения.

При нефрэктомии, выполненной классическим способом разрез составляет до 12 см, при лапароскопии – всего 2 см. Малоинвазивный вариант проведения операции значительно снижает риск осложнений и облегчает восстановительный период.
Серьезное двухстороннее поражение является показанием для трансплантации органа. В этом случае производят удаление двух почек в качестве промежуточной операции (нефрэктомия). Обычно оно осуществляется последовательно с промежутком в несколько месяцев. После последней операции пациент в ожидании донорского органа должен раз в два дня проходить процедуру гемодиализа – подключения к искусственной почке.
Нет серьезных различий между операциями на правой или левой стороне. При двухстороннем поражении сначала производят нефрэктомию наиболее поврежденного органа, при оставлении которого существует опасность для всего организма. Тем не менее, необходимо проследить, чтобы в карте было верно указано, проводилось удаление правой почки или левой.
Открытая нефроктомия
Больной после укладывания на операционном столе фиксируется эластичными бинтами или лейкопластырем в двух местах для предотвращения непроизвольного смещения тела.

Разрез может быть осуществлен спереди под ребрами или сбоку между 10 и 11 ребром. Во втором варианте больной должен лежать на противоположном оперируемому боку, согнув ногу в колене. И хотя такой метод наименее травматичен – доступ осуществляется непосредственно к почке, минуя прочие органы и минимизируя повреждения тканей, он не применяется для слишком тучных людей, лиц с нарушениями дыхательных функций и детей до 14-15 лет.
После осуществления разреза хирург вводит ранорасширитель и мобилизует (фиксирует) поджелудочную железу и двенадцатиперстную кишку для предотвращения их смещения или повреждения. От почки аккуратно отсоединяются жир и фасции (соединительнотканные оболочки). Через отслаиваемые ткани могут проходить кровеносные сосуды, в таком случае их перетягивают зажимами. Отдельные вены коагулируют (запаивают, вызывая изменение структуры белка).
Мочеточник зажимается с двух сторон. Между зажимами он перерезается и ушивается рассасывающимися нитями. При распространении опухолевого процесса внизу производят удаление мочеточника по всей его длине. Перед извлечением почки перевязывается (зашивается) почечная ножка. Это место вхождения в нее артерий, вен, мочеточника. Для предотвращения кровотечения сосуды ушиваются. Почка извлекается из полости тела.
При опухолевом процессе возможно дополнительное удаление лимфатических узлов и надпочечника для предупреждения распространения метастазов. При частичном случайном повреждении надпочечника в ходе операции его зашивают, соединяя края ткани внахлест.
После удаления правой или левой почки, всех пораженных органов полость тела заполняют физиологическим раствором. Это необходимо для определения, не была ли случайно в ходе операции поранена плевра (одна из оболочек легких). Если это имело место, доктор увидит пузырьки воздуха в растворе и примет меры. В ране оставляют катетер, как минимум на сутки. Вокруг него послойно зашивают ткани.
Разрез необходимо выполнять в отдалении от имеющегося рубца. Самая главная опасность при таких операциях – кровотечение из крупных сосудов, поэтому необходимо подготовить достаточный объем крови для экстренного переливания.
В ходе вскрытия может стать ясна необходимость резекция (усечение) кишечника. При сильно сращении почки с жировой тканью для снижения травматизации отделение органа от капсулы не производят, а удаляют их совместно.

После операции может возникнуть:
- Кровотечение. Причиной может стать незамеченный хирургом сосуд или недостаточное перевязывание крупной артерии или вены.
- Непроходимости кишечника. Для предотвращения этого состояния больному не разрешают принимать пищу до точного фиксирования наличия перистальтики.
- Сердечная недостаточность. Она может наступить в результате неправильной дозировки анестетиков или в результате уже имеющейся предрасположенности. Даже при возникновении данного осложнения в большинстве случаев больного удачно реанимируют.
- Образование тромбов в крупных кровеносных сосудах. Для предотвращения подобного исхода необходима особая гимнастика сразу после операции, принципы которой расскажет врач. Несмотря на плохое состояние, важно сосредоточиться, собрать силы и выполнять его предписание.
- Нарушение мозгового кровоснабжения. Это может стать следствием кровотечения или тромба.
- Дыхательная недостаточность. Это также последствие действия общего наркоза. Она развивается, когда миорелаксанты (вещества, расслабляющие все мышцы, в том числе и дыхательные) действует дольше средств, отключающих сознание. Временная недостаточность не представляет угрозы для жизни и здоровья.
Лапароскопия
Операция проводится под общим наркозом. В мочеточник устанавливается катетер с баллоном, который позволяет фиксировать просвет и устанавливать определенную степень расширения почечной лоханки.
Больной укладывается на спину, ноги поддерживаются бобовидным валиком, который облегчает переворот. Тело пациента фиксируется эластичными бинтами. Брюшную полость заполняют газом. У пупка вводят троакар – трубку со стилетом, к которой присоединена камера. При ее помощи осуществляют контроль за введением всех остальных троакаров. Больного переворачивают на бок, сдувая бобовидную подушку. Тело еще раз дополнительно фиксируется.
Все манипуляции проводят электроножницами. Сосуды и мочеточник каждый по отдельности пережимаются скобками при помощи специального лапароскопического степлера. До удаления почки они усекаются. Сам орган извлекается по самому большому троакару (11 мм) после переворота больного обратно на спину. В этот канал помещаются края пластикового пакета и инструмент для удаления – лапароскоп. После извлечения почки ее отправляют на гистологическое исследование.
Все троакары удаляют. Рану и повреждения зашивают саморассасывающейся нитью. Катетеры извлекают в палате в день операции. Уже на следующий день больному можно принимать пищу. Бинты на ногах оставляют до тех пор, пока врач не разрешит пациенту вставать с постели.

Риск нежелательных последствий при лапароскопической нефрэктомии составляет 16%. Самыми частыми из них являются:
![]()
Гематома во время операции. Она представляет собой ограниченное скопление крови и обычно не представляет опасности. Большинство гематом рассасываются сами собой.- Желудочно-кишечная непроходимость. Она возникает в результате нарушения перистальтики из-за действия миорелаксантов, или пережимания кишечника в ходе операции. Со временем работа ЖКТ восстанавливается, однако при диагностировании непроходимости больному предстоит пережить несколько неприятных процедур.
- Грыжа в месте нахождения троакара. Данное заболевание представляет собой выпадение органа из полости тела. Риск этого осложнения высок у полных людей и у лиц, перенесших лапароскопию в экстренном порядке.
- Пневмонит. Этим термином обозначают воспаление легких неинфекционного характера. Часто причиной является гиперреакция иммунной системы, что довольно просто купируется.
- Тромбоэмболия легочной артерии. Сосуд забивается тромбом или газом. Частой причиной является повреждение артерии при операции. Тромбоэмболия снимается реанимационными мерами (при необходимости) и приемом антикоагулирующих препаратов.
- Паралич в результате повреждения плечевого нерва. Симптомы могут быть разнообразными в зависимости от степени поражения: от легкого покалывания до невозможности пошевелить рукой. Восстановление зависит от вида повреждения, в большинстве случаев паралич проходит.
В результате кровотечения во время операции, возможно, понадобиться переход к открытой операции для перевязки сосудов. Вероятность такого поворота событий составляет 1-5%.
Восстановительный период

Первые сутки больной не должен совершать резких движений и лежать на спине. Это необходимо для исключения соскальзывания швов с ножки удаленной почки. Врач определяет, когда можно начать поворачиваться на бок и вставать. Обычно это происходит на 2-3 сутки.
Для предотвращения образования тромбов больному рекомендуется совершать дыхательную гимнастику, аккуратные и плавные движения конечностями. После операции больному разрешается пить ограниченное количество воды и полоскать рот. Прием пищи возможен только на вторые сутки. При отсутствии или вялой перистальтики назначают клизму и специальные лекарственные препараты.
После выписки из больницы до полной реабилитации может пройти до 1.5 лет. В этот период времени необходимо избегать сильных физических нагрузок, поднятия тяжестей. В первый месяц нужно носить специальный поддерживающий бандаж. Через 4-6 недель можно возобновить работу, если она не связана с физическим трудом, вести половую жизнь.
Больной должен осознавать, что оставшейся почки предстоит выполнять удвоенную работу, и жизненно важно придерживаться правильного режима питания. Точную диету должен составить лечащий врач индивидуально. Оставшаяся почка может увеличиться в размерах, в результате чего пациента будет периодически беспокоить несильная тупая боль, которая со временем пройдет.
Полезными во время восстановления будут:
- Пешие прогулки, ограниченная физическая активность.
- Закаливание организма, контрастный душ.
- Поддержания гигиены мочеполовой системы.
- Питание продуктами, приготовленными на пару.
- Правильный режим дня, дозирование периодов труда и отдыха.
- Своевременное посещение всех врачей-специалистов, а особенно уролога.
- Лечение возникающих инфекций, исключение развитие хронических процессов.
После операции человек сможет вернуться к работе через 1.5 – 2 месяца при отсутствии осложнений и сопутствующих заболеваний. Удаление почки не является поводом для получения инвалидности и отказа от трудовой деятельности. Врач может выдать рекомендации по ограничению работы в определенных сферах. Решение об инвалидности выдается специальной комиссии при наличии заболеваний или факторов, утяжеляющих состояние больного с одной почкой.
Прогноз операции
Смертность здоровых доноров почки – редкое явление, которое происходит в 0.3% случаев. Однако чаще всего операция производится из-за наличия определенного заболевания. Если его причину удалось полностью устранить, то жизнь после удаления почки не будет сильно отличаться от жизни до нефрэктомии. Правильный режим питания позволит снизить нагрузку на оставшийся орган и увеличить его работоспособность.
Продолжительность жизни после операции в этом случае может составить 20-30 лет. В некоторых случаях после 10 и более лет после нефрэктомии может развиться почечная недостаточность. Важно во время диагностировать процесс, чтобы принять соответствующие меры. Для этого пациентам необходимо не реже 1 раза в год сдавать анализы мочи и крови.
Наихудшие прогнозы имеют пациенты с раком, не ограниченным только почкой, с двухсторонним поражением. Выживаемость после операции пациента с IV стадией злокачественного перерождения составляетвсего 10%. На поздних сроках развития заболевания обычно применяют так называемую паллиативную нефрэктомию, при которой удалению подвергается только сам орган, а метастазы не затрагиваются. При совместном действии лучевой или химической терапии и операции возможно и на третьей стадии опухолевого процесса добиться продолжительности жизни до 5 лет.
Стоимость нефрэктомии, проведение по ОМС
Важно! Открытая операция по удалению почки проводится по показаниям в государственных больницах бесплатно.

Лапароскопия осуществляется по квоте. Это означает, что ежегодно выделяется определенное количество средств на проведение операций, которых обычно меньше, чем нуждающихся в помощи. Лапароскопическая нефрэктомия производится в порядке очереди, первыми в списке идут больные определенных групп. Это могут социально не обеспеченные слои общества (инвалиды, пенсионеры) и те, проведение данной операции которым будет особенно эффективным. Предоставление квоты осуществляется после выдачи заключения медицинской комиссией.
Стоимость операции в частных клиниках составляет от 15 000 рублей за открытую нефрэктомию и от 30 000 рублей – за лапароскопию. Обычное удаление почки редко проводят в негосударственных медицинских центрах. Большинство граждан предпочитают или лапароскопию, или проведение операции по ОМС.
Отзывы пациентов

На разнообразных порталах больные и их родственники часто обмениваются своими впечатлениями о нефрэктомии. Отзывы пациентов после операции очень сильно зависят от их здоровья и состояния. Молодые больные чаще всего остаются довольными, у них редки осложнения. В пожилом возрасте риск нежелательных последствий выше. Выбор тактики лечения, реанимационных мер требует от врача большого опыта, чуткости и внимания к состоянию пациента.
Существует большое количество форумов, где родственники пишут о кандидатах на операцию или о лицах, ее перенесших, спрашивают совета, рассказывают о своих симптомах. Консультация, данная заочно, редко оказывается верной, зато может напугать родных пациента, подорвать еще больше их доверие к лечащему врачу. Во избежание такой ситуации лучше сразу стараться наладить контакт с доктором, постараться узнавать о причинах тех или иных назначений.
Нефрэктомия, даже двухсторонняя становится для больного шансом на нормальную жизнь. При излечении основного заболевания пациент сохраняет работоспособность, может вернуться к труду. Однако во многом положительный исход определяет своевременная диагностика. Поэтому не стоит пренебрегать периодическими осмотрами и обращением к врачу при проблемах с мочеполовой системой.
Видео: как происходит операция при удалении почки
Длительные болезни, тяжело протекающие и плохо поддающиеся лечению, нередко приводят к необходимости хирургического вмешательства. Удаление почки или нефрэктомия – это крайний случай и проводится только тогда, когда все другие терапевтические мероприятия не дают положительного результата, и надежды на спасение органа нет. Обычно операция и восстановительный период проходят нормально. Но пациенту нужно четко выполнять все рекомендации хирурга.
Показания к нефрэктомии
С необходимостью удаления органа могут столкнуться люди разных возрастов: от младенцев до стариков. У пожилых хирургическое вмешательство часто проводится в результате возрастной дисфункции почки.
Любое лечение при почечных патологиях в первую очередь направлено на сохранение органа. Почка справляется со своими функциональными задачами даже при 20% активных нефронов. А вот восстанавливаться эти структурные единицы не могут, поэтому снижение их численности приводит к почечной недостаточности.
От работы почек зависит состояние и функционирование многих систем и органов в теле человека, поэтому любые патологические процессы нежелательны и должны быть максимально быстро устранены. Только тогда пациент сохранит свое здоровье и проживет долгую жизнь. Показаниями к удалению служат:
Есть случаи, когда люди соглашаются выступить донорами и отдать свою здоровую почку тому, кто нуждается в этом органе.
При злокачественном новообразовании, поразившем одну из почек, нужно принять решение о нефрэктомии до того времени, пока онкология затронет здоровый орган, распространятся метастазы.
Любая операция таит в себе определенные опасности и нефрэктомия не является исключением. Оперативное вмешательство противопоказано пациентам с:
Подготовка к операции
Прежде чем назначить операцию по удалению почки, доктор проводит комплексное обследование больного. Выясняются причины, вызвавшие патологию, степень ее запущенности, сопутствующие заболевания и принимаемые лекарства, вредные привычки.

Так как нефрэктомия проводится с применением общего наркоза, необходимо убедиться, что человек не имеет противопоказаний к хирургическому вмешательству. Для этого назначают следующие диагностические мероприятия:
- анализы крови – биохимический, общий, на креатинин, сахар, свертываемость,
- оценка дыхания пациента – под наркозом дыхание угнетается, поэтому важно, чтобы легкие работали без перебоев,
- урография – исследование органов мочеполовой системы,
- ультразвуковое исследование органов брюшной полости,
- компьютерная томография поврежденного органа,
- магнитно-резонансная томография.
Проведение УЗИ, КТ, МРТ поможет не только определить состояние внутренних органов, но и выявить тромбоз вен, что недопустимо для проведения нефрэктомии. Если есть подозрения на инфекционные заболевания (например, гепатит, ВИЧ), назначаются дополнительные анализы мочи и крови. Рекомендуется сделать флюорографию, ЭКГ. Полная диагностика может занять полторы-две недели. Все это время человеку необходимо оставаться в урологическом отделении больницы.
Пациентам с хроническими заболеваниями назначают консультацию профильного специалиста. Если решение об удалении почки принято окончательно и никаких противопоказаний не обнаружено, больного начинают готовить непосредственно к операции. При необходимости сбривают волосы на месте предполагаемого разреза, ставят очистительную клизму.
Нельзя ничего есть за сутки до проведения нефрэктомии. От воды желательно тоже отказаться, но если мучает сильная жажда, можно выпить немного жидкости. Наутро, в день проведения операции, начинают внутривенно либо внутримышечно вводить антибиотики.

Как проводится удаление почки
Исходя из того, какой объем почки необходимо удалить, нефрэктомия разделяется на:
- простую – трансплантация органа от донора к реципиенту,
- частичную (резекцию) – удаление небольшой пораженной части органа,
- радикальную (тотальную) – ход операции состоит в удалении почки полностью, иногда с прилегающими тканями.
По типу доступа к поврежденному органу, хирургические вмешательства классифицируются на:
- полостную (открытую) операцию,
- лапароскопию.
Пациента фиксируют на операционном столе, уложив на здоровый бок, вводят анестезию. Сам надрез может выполняться разными способами: между 11 и 10 ребрами либо впереди по нижней границе ребер. Менее травматичным является первый вариант. Рассекаются не только кожа, но и мышечные ткани, так, чтобы открылся прямой доступ к почке. 
На разрезе устанавливается специальный расширитель, фиксируются двенадцатиперстная кишка и поджелудочная железа. Это делается, чтобы органы не мешали проведению операции и не сместились в сторону. Удаляемая почка извлекается из жировой капсулы. Кровеносные сосуды перекрываются медицинскими зажимами, а вены запаиваются.
Мочеточник пережимают с двух сторон, после чего хирург делает надрез в образовавшемся промежутке и ушивает орган медицинской нитью. Если мочеточник поражен метастазами, его удаляют полностью. Почечная ножка, вены и артерии зашиваются, а почка достается наружу.
После успешного отделения бобовидного органа, установленные зажимы снимают, а надрез зашивают. В среднем операция по удалению почки может длиться 3 часа.
Пациента укладывают на операционный стол на спину, фиксируют, под ноги подкладывают специальную подушку. Вводят общий наркоз. На брюшной стенке в районе пупка выполняется несколько проколов около двух сантиметров в диаметре. Через них вводят троакар – специальный хирургический инструмент, похожий на трубку, оснащенную на конце камерой и стилетом.
Когда основные подготовительные мероприятия выполнены, подушку под ногами оперируемого сдувают, переворачивая его на бок. В таком положении фиксируют тело. Мочеточник и сосуды сразу зашивать нельзя. До тех пор, пока не изъяли орган, их пережимают лапароскопическими скобами, находящимися на стилете.
Для изъятия почки пациента переворачивают на спину, вводят троакар, диаметр которого составляет 11 мм. Внутри хирургического инструмента находится пластиковый пакет и лапароскоп, удаляющий почку. После проведения операции, троакары удаляются из тела, а проколы сшиваются.
Лапароскопическое удаление поврежденной почки более длительный и дорогостоящий способ. Среди плюсов можно выделить:
- менее травматичен,
- снижает риск большой кровопотери,
- регенерация тканей проходит быстрее,
- риск развития осложнений меньше.
При условии, что негативные симптомы прошли, прогнозы на восстановление организма хорошие. Удаленную почку отправляют на гистологию. Если использовались обычные медицинские нити, то через 7–12 дней необходимо снять швы. После такой операции для человека предусмотрена инвалидность.
Реабилитационный период после нефрэктомии
Реабилитация после удаления почки включает в себя ограничение двигательной активности и соблюдение диеты. Сразу после нефрэктомии человеку разрешено только пить негазированную воду в малых количествах. Соблюдать постельный режим, меньше двигаться, иначе разойдутся швы. 
На следующий день можно поворачиваться на бок и принимать пищу (некислый творог, легкий бульон, нежирное мясо, йогурт). Через 2–3 дня, если нет осложнений, разрешается садиться в кровати, потом вставать. Полезно выполнять дыхательные упражнения и зарядку.
На стадии восстановления организма следует носить бандаж, придерживаться диеты. Питаться нужно ягодами, овощами и фруктами как в свежем виде, так и после щадящей термической обработки. Минимизировать потребление соли, исключить из рациона жирное, жареное, копченое, консервированное. В группу запрещенных продуктов следует отнести:
- кофе,
- редис,
- крепкий чай,
- грибы,
- шпинат,
- чеснок,
- сельдерей,
- какао,
- лук.
Выполнять посильную физическую нагрузку для поддержания тонуса мышц, не поднимать тяжелого, вести здоровый образ жизни, минимизировать стрессы и общение с людьми, страдающими от вирусных, инфекционных заболеваний. Полезно посещать профильные санатории и регулярно проходить медицинский осмотр.
Послеоперационные осложнения
Успешность проведения операции по удалению почки во многом зависит от квалификации хирурга, правильности его действий и наличия дополнительных патологий у пациента. Чаще всего после нефрэктомии появляются неспецифические осложнения, вызванные анестезией и длительным обездвиживанием больного. Среди них выделяют:
- инсульт,
- тромбофлебит,
- застойную пневмонию,
- инфаркт.
В группе риска находятся заядлые курильщики. Важно следить за температурой тела. Когда она долго не снижается после удаления почки, это говорит о воспалении в организме. Нередко развивается почечная недостаточность. При условии, что в послеоперационный период нормальное функционирование почки не восстановилось, может понадобиться внепочечное очищение крови.
Проведение полостной операции по удалению почки чревато следующими последствиями:
- кишечной непроходимостью,
- сильным кровотечением,
- сердечной либо дыхательной недостаточностью,
- тромбозом крупных вен,
- нарушением кровоснабжения головного мозга.
Менее опасным считается лапароскопический метод. Но и после него бывают осложнения:
- кишечная непроходимость,
- паралич плечевого нерва,
- грыжа,
- гематома,
- неинфекционное воспаление легких,
- закупорка легочной артерии.
После выписки важно следить за своим самочувствием, и при появлении негативных симптомов (температура, озноб, тошнота, рвота, кашель, нарушение мочеиспускания, боль, покраснение, отек, кровотечение) сразу же обратиться к лечащему врачу за медицинской помощью. Выполняя предписания врача, человек сможет прожить полноценную жизнь и с одной почкой.
Читайте также:




