Операция короткой мышцы шеи
Шея. Верхняя граница: нижний край нижней челюсти, вершина сосцевидного отростка, верхняя выйная линия, наружный затылочный бугор.
Нижняя граница: яремная вырезка, ключица, акромиальный отросток лопатки, остистый отросток С VII.
Внешние ориентиры: нижняя челюсть, сосцевидный отросток, остистый отросток С VII, подъязычная кость, гортань, кивательная мышца.
Анатомо-топографические области – ориентиры при выполнении оперативных вмешательств. Передняя и задняя области разделены фронтальной плоскостью проведенной через вершины сосцевидных отростков, поперечные отростки С VII, акромиальный отросток лопатки. По срединной линии области делятся на правые и левые. В передней области 2 Тр-ка:
- Латеральный (ограничен: задним краем кивательной мышцы, передним краем трапецивидной мышцы, ключицей).
- Медиальный (ограничен: передним краем кивательной мышцы, срединной линией, нижней челюстью).
Латеральный включает:
- Trigonum omotrapezoideus.
- Trigonum omoclavicularis (доступ к подключичным сосудам, плечевому сплетению).
Медиальный включает:
- Trigonum omotracheale.
- Trigonum caroticum (доступ к основному сосудисто-нервному пучку).
- Trigonum submandibularis.
- Trigonum submentalis (непарный).
Trigonum submandibularis включает : Тр—к Пирогова (ограничен: сверху m. hypoglossus, сзади m. digastricus, спереди край m. milohyoideus, дно m. hypoglossus) – доступ к a. lingualis.
Фасции шеи: Фасции сращены с сосудами, органами, удерживают эти образования, защищают их, определяют направление распространения воспалительных процессов. Фасции связаны с венами шеи, поэтому не спадаются.
Классификация Шевкуненко:
- Поверхностная фасция шеи представляет собой общую поверхностную фасцию, футляр для m. platysma.
- Поверхностный листок собственной фасции шеи прикрепляется сверху к нижней челюсти, снизу к переднему краю грудины и ключицы. Футляр для трапецивидной и кивательной мышц, подчелюстной слюнной железы.
- Глубокий листок собственной фасции шеи (парус Ришара) прикрепляется сверху к подъязычной кости, снизу к заднему краю грудины и ключицы, латерально m. omohyoideus. Футляр для m. omohyoideus. По срединной линии 2 и 3 фасции срастаются.
- Внутришейная фасция париетальный (охватывает весь комплекс органов и футляр вокруг основного сосудисто-нервного пучка) и висцеральный (вокруг каждого органа дополнительное покрытие) листки.
- Предпозвоночная фасция покрывает длинные мышцы шеи и головы, симпатический ствол. Футляр для лестничных мыши, подключичных сосудов, плечевого сплетения.
Классификация Боброва:
- Поверхностная фасция – 2 фасция по Шевкуненко.
- Средняя фасция – 3 фасция по Шевкуненко.
- Глубокая фасция – 5 фасция по Шевкуненко.
Международная классификация:
1,2,3 фасции по Боброву + футляр для основного сосудисто-нервного пучка.
Клетчаточные пространства шеи.
Замкнутые:
- Надгрудинное межапоневротическое пространство (2-3 фасции). Сообщается со слепым мешком Грубера на задней поверхности кивательной мышцы.
- Фасциальный мешок поднижнечелюстной слюнной железы (2 фасция). Риск распространения воспаления на нижнюю челюсть.
- Клетчаточное пространство кивательной мышцы (2 фасция).
- Клетчаточное пространство щитовидной железы (между висцеральным листком 4 фасции и щитовидной железой со своей капсулой). Здесь распложены клетчатка, сосуды, нервы.
- Предпозвоночное клетчаточное пространство (под 5 фасцией).
Незамкнутые (сообщающиеся):
- Предорганное или претрахеальное (между париетальным и висцеральным листком 4 фасции). Сообщается с передним средостением.
- Позадиорганное (между 4 и 5 фасциями). Сообщается с задним средостением.
- Клетчаточное пространство основного сосудисто-нервного пучка. Сообщается с областью лица, передним и задним средостением.
- Клетчаточное пространство бокового Тр-ка шеи (между 2 и 5 фасциями). Сообщается с надостной и подмышечной ямками, передним средостением, клетчаткой верхней конечности.
Рефлексогенные зоны шеи – анатомические образования, воздействие на которые приводит к болевому шоку и требует дополнительного введения анестетиков.
- Основной сосудисто-нервный пучок – проекция от середины расстояния между вершиной сосцевидного отростка и углом нижней челюсти до грудинной ножки кивательной мышцы.
- Синокаротидная зона – место деления ОСА, верхний край щитовидного хряща.
- Места выхода соматических сплетений. Шейное – середина заднего края кивательной мышцы. Плечевое – между средней и нижней третью заднего края кивательной мышцы.
- Симпатический ствол. Верхний узел – С II–III. Средний – С VI. Нижний – С VII–Th I
- А. subclavia ? симпатических волокон.
Операции на органах шеи.
Вагосимпатическая блокада по Вишневскому : Профилактика плевропульмонального шока при открытом пневмотораксе. Больной находится на спине, под плечи подкладывают валик, голову поворачивают в сторону, рука и надплечье опускается книзу. Находят точку пересечения заднего края кивательной мышцы и наружной яремной вены. Пальцем надавливают до упора в поперечный отросток позвоночника, при этом сосудисто-нервный пучок смещается медиально. 2 мл 0,25% р-ра новокаина п/к, затем продвигают иглу до поперечного отростка – 10 мл новокаина, после чего вводят 40–50 мл новокаина.
Блокируется диафрагмальный нерв, n. vagus, симпатический ствол. При достижении результата возникает гиперемия лица и белочной оболочки глаза на соответствующей половине, синдром Клода Бернара-Горднера (птоз, миоз, эндофтальм).
Перевязка ОСА и НСА.
Показания: резекция нижней челюсти, опухоли области лица, аневризма. ОСА — желательно сшить т.к. при перевязке в 30% гибель, больше остаточных изменений. Накладываются 3 лигатуры не ближе 1 см до места бифуркации. Кровоснабжение восстанавливается за счет анастомозов между:
- Правой и левой НСА.
- НСА и а. subclavia.
- НСА и ВСА (а. ophtalmica).
- Правой и левой ВСА (виллизиев круг).
- ВСА и базиллярной артерией (виллизиев круг).
Перевязка НСА – рекомендуется перевязывать после отхождения а. thyroidea superior. Кровоснабжение восстанавливается за счет анастомозов между:
- Правой и левой НСА.
- НСА и а. subclavia.
- НСА и ВСА (а. ophtalmica).
Особенности операций на шее: к разрезам те же требования, что и к разрезам в области лица (закулисные или по естественным складкам кожи, ушивание п/ж/к, использование атравматических игл, наложение косметического шва, внутридермальный шов Холстеда). Особенности операций на венах шеи:
- Сращены с фасцией, не спадаются при повреждении.
- Давление ниже атмосферного.
- Отсутствуют клапаны. При ранениях м.б. воздушная эмболия. Поэтому при пересечении вены сначала накладывается зажим, а затем производится разрез.
Резекция щитовидной железы (струмэктомия).
Показания: тиреотоксикоз, наличие узлов, опухоли, воспалительные заболевания.
Субтотальная, субфасциальная резекция щитовидной железы по Николаеву.
Анатомические особенности:
- Богатое кровоснабжение – а. thyroidea superior (из НСА), а. thyroidea inferior (из щитошейного ствола), м.б. а. thyroidea imma (от дуги аорты).
- Возвратные нервы – прилежат к щитовидной железе сзади в области нижнего полюса.
- Паращитовидные железы – прилежат к задней поверхности щитовидной железы в области полюсов.
Осложнения:
- Кровотечение.
- Тиреотоксический криз (если излившийся коллоид, содержащий ТЗ, Т4 резорбируется в кровь). Поэтому обязательно промывать рану физ. р-ром и новокаином.
- Повреждение возвратных нервов (с 1 стороны — осиплость, с 2 сторон — афония). Поэтому операция под м/а.
- Асфиксия (при наличии очень большого зоба м.б. атрофия полуколец трахеи, что приведет к их спадению). Обязательно д.б. инструменты для трахеостомии.
- Излишнее удаление ? микседема.
- Тетания – удаление паращитовидных желез.
Трахеостомия
В зависимости от уровня сечения трахеи по отношению к перешейку щитовидной железы различают верхнюю, среднюю и нижнюю трахеотомию. При верхней трахеотомии разрез трахеи производят над перешейком, при средней – в пределах перешейка после его рассечения, при нижней – под перешейком. У детей обычно проводят нижнюю трахеотомию, гак как у них перешеек располагается выше, чем у взрослых. Кроме того, верхняя трахеотомия у детей может привести к воспалительным явлениям в подсвязочном пространстве, что в последствии затруднит возможность удаления трахеотомической канюли.
Показанием к операции является асфиксия, обусловленная воспалительным, аллергическим, токсическим отеком гортани, а также ожогами гортани, механическими травмами, новообразованиями, инородными телами, приводящими к стенозу или обтурации гортани.
Инструментарий, необходимый для выполнения операции, помимо обычного, составляет: однозубый острый крючок (Шессиньяка), расширитель трахеи (Труссо), трахеотомическая канюля (Люера).
Вскрытие трахеи в большинстве случаев производят под местной анестезией, когда операция должна быть выполнена немедленно, в необычной обстановке, при отсутствии специального инструментария приходится пользоваться имеющимися под руками инструментами и без анестезии, так как чувствительность у таких больных резко снижена.
Положение больного в течение всей операции — на спине с валиком под плечами с запрокинутой головой строго по срединной оси тела, что облегчает доступ к трахее и исключает вероятность повреждения сонной артерии.
Рассекают листок четвертой фасции, фиксирующий перешеек к перстневидному хрящу и поперечном направлении. После чего тупо отделяют перешеек вместе с покрывающей ею сзади фасцией от трахеи и отодвигают его тупым путем кверху или книзу в зависимости от вида трахеостомии, обнажая кольца трахеи. Гортань фиксируют, чтобы облегчить рассечение трахеи, прокалывая однозубым крючком дугу перстневидного хряща или перстнетрахеальную или перстнещитовидную связку. С помощью указанного крючка подтягивают гортань и трахею кверху. Взяв в правую руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный палец сбоку от лезвия и, не доходя до кончика ножа на 1 см, рассекает 2-3 хряща трахеи снизу вверх (при верхней трахеотомии 2-3 хрящ трахеи, средний – 3-4 хрящ, нижний – 5-6 хрящ).
Вскрытие трахеи сопровождается кашлем с выделением мокроты. После прекращения кашля вводят в полость трахеи расширитель и, удерживая его в этом положении одной рукой, другой вводят канюлю, располагая щиток ее в сагиттальной плоскости. Диаметр канюли должен соответствовать длине разреза трахеи. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости, и продвигают вниз. При правильном стоянии канюли можно ощутить струю воздуха, выходящую синхронно дыханию.
Начиная от углов, рану послойно зашивают по направлению к канюле.
Под канюлю подводят небольшую марлевую салфетку, а затем фиксируют канюлю, прикрепив две марлевые ленты к ее ушкам и завязав её сзади, на шее больного.
Осложнения:
- Кровотечение: повреждение основного сосудисто-нервного пучка – 100% гибель, незначительное кровотечение – аспирация крови в легкие. Поэтому обязательно произвести тщательный гемостаз.
- Образование трахеопищеводного свища. Лезвие скальпеля д.б. направлено вверх.
- Подкожная эмфизема (негерметичное ушивание фасции ? сдавление яремных вен ? ? оттока венозной крови из синусов черепа). Необходимо дополнительное наложение швов.
- Рассечение не всех слоев, возможно введение трубки под слизистую. Если слишком маленький разрез возможно вырывание кольца трахеи.
- При длительном стоянии трубки м.б. хондроперихондрит.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Как обследовать?
- Какие анализы необходимы?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

Медицине известна редко встречающаяся патология, имеющая название синдром короткой шеи или синдромом Клиппеля-Фейля.
Данная статья позволит получить представление об этом заболевании и ответит на ряд вопросов.

[1], [2], [3], [4]
Код по МКБ-10
Причины синдром короткой шеи
Установленными на сегодняшний день причинами синдрома короткой шеи врачи называют:
- Генетический дефект хромосомы (изменение в 8, 5 и/или 12 хромосоме), получаемый ребенком еще в утробе матери. Данная патология возникает уже на восьмой неделе беременности. Медицина различает два вида наследования синдрома короткой шеи: аутосомно-доминантный (встречается чаще) и аутосомно-рецессивный.
- Травма позвоночника.
- Родовая травма.

[5], [6], [7], [8], [9]
Патогенез
Синдром короткой шеи имеет и другое медицинское название - синдром Клиппеля - Файля. Суть патогенеза данного заболевания заключается в аномальном сращивании между собой позвонков шеи и/или позвонков верхнего отдела грудной клетки.

[10], [11], [12], [13], [14], [15], [16], [17]
Симптомы синдром короткой шеи
Синдром Клиппеля – Файля может легко распознать даже далекий от медицины человек. Симптомы синдрома короткой шеи проявляются следующие:
- Шея деформирована.
- Движение ограничено.
- Визуально – голова растет непосредственно из плеч (бревиколлис).
- Низкая граница начала волосяного покрова на голове.
Могут наблюдаться и другие редко встречающиеся признаки:
В процессе или после родов, акушер – гинеколог, принимающий роды, или врач – неонатолог, осматривающий ребенка, способны сразу распознать наличие у новорожденного синдрома короткой шеи.
Осложнения и последствия
Последствием данного дефекта может стать разрушение костной ткани шейного отдела, появление выраженной болевой симптоматики. Происходит пережатие или повреждение нервных корешков и кровеносных сосудов, что вызывает появление различных невралгических проблем и приводит к кислородному голоданию клеток мозга. Последствия синдрома короткой шеи могут проявиться и в ослаблении зрения или ухудшении слуха.
Осложнениями синдрома короткой шеи являются:
- Сколиоз.
- Глухота.
- Офтальмологические проблемы.
- Аномалия развития нижних и верхних конечностей: деформация стопы, отсутствие локтевой кости, развитие дополнительной фаланги и так далее.
- Пороки развития внутренних органов, способные привести и к летальному исходу: порок сердца, патология почек и/или печени.
- Нарушение в работе центральной и периферической нервной системы.

[18], [19], [20], [21], [22], [23], [24], [25]
Диагностика синдром короткой шеи
Врач – неонатолог еще при первом осмотре новорожденного способен предположить наличие аномалии. Диагностика синдрома короткой шеи заключается в проведении и анализе результатов ряда мероприятий:
- Выявление анамнеза заболевания, имеется ли у кого – то из семьи аналогичная аномалия.
- Осмотр невропатологом: наличие искривления шеи, уровень ее подвижности, анализ другой симптоматики.
- Генетическое исследование.
- Возможна консультация генетика, нейрохирурга.
Для установления полной клинической картины изменений в организме больного проводится и инструментальная диагностика, которая включает в себя:
- Рентгенографию шейного и верхнего грудного отдела позвоночника в прямом положении.
- Рентгенографию этой же области, но при максимально согнутом состоянии шеи и максимально выгнутом (спондилография).
- УЗИ внутренних органов:
- Сердца – возможен дефект межжелудочковой перегородки.
- Почек – возможно отсутствие одного из парных органов.
- ЭКГ.

[26], [27], [28], [29], [30], [31], [32]
Как обследовать?
Какие анализы необходимы?
Дифференциальная диагностика
Доктором проводится дифференциальная диагностика аномалии, исключающая заболевания, симптомом которого может быть синдром короткой шеи, но не вкладывающиеся в клиническую картину, результаты проведенных анализов и исследований.
Синдром Клиппеля - Фейля дифференцируется с такими патологиями:
- Сращение двух и более позвонков шеи.
- Анатомически маленький размер позвонков шеи.
- Отсутствие одного и более позвонков шеи.
- Комбинация форм признаков.

[33], [34], [35], [36], [37], [38], [39]
К кому обратиться?
Лечение синдром короткой шеи
Лечением синдрома короткой шеи обычно занимается врач - остеопат. При диагностировании аномалии развития шейных позвонков нехирургические методы терапии малоэффективны, но в комплексное лечение все же входят:
- Для устранения болевого синдрома назначают один из препаратов с анальгезирующими характеристиками.
- Симптоматичное медикаментозное лечение.
- Лечебная физкультура, помогающая улучшить подвижность пораженной области позвоночника и повысить мышечный тонус.
- Массаж.
- Профилактическое или корректирующее ношение специального воротника (воротник Шанца).
- Физиотерапевтические процедуры (электрофорез, парафиновое прогревание).
Но основным и наиболее эффективным методом лечения синдрома короткой шеи является хирургическое вмешательство. В арсенале хирурга имеется методика коррекции аномалии - цервикализация по Бонола.
Суть лечения синдрома короткой шеи – не допустить разрушения шейных позвонков и последующего развития вторичных, порой необратимых, нарушений в организме человека.
Назначение физиотерапевтического лечение конечно не избавит больного от синдрома короткой шеи, но поможет улучшить ее подвижность, позволит активизировать кровообращение в данной зоне. Электрофорез оказывает на пораженный участок нервно-рефлекторное и гуморальное действие.
Суть процедуры заключается в проведении в пораженную зону организма при помощи малых электрических токов ионов лекарственного средства, которым пропитываются прокладки электродов. Проникая в каждую клетку, лекарство начинает воздействовать на биохимические процессы, протекающие в организме. В зависимости от фармакологической группы, к которой принадлежит препарат, происходит обезболивание, снятие воспалительного процесса и напряжения в мышцах.
Аппликации из парафина прогревают область шеи, активизируя кровоток, что улучшает метаболизм в структурах головного мозга. Такие компрессы, по назначению врача, можно проводить и в домашних условиях:
- Из клеенки изготовить шаблон для накладывания горячего парафина. Он должен покрывать зону воротника и шеи.
- Прогреть в духовом шкафу противень. Достать и на его поверхности разложить шаблон.
- В емкости на водяной бане подогреть парафин и нанести на приготовленную выкройку. Получившийся парафиновый воротник наложить на шейно – воротниковую зону больного, накрыв сверху шерстяным платком или одеялом.
- Процедура занимает от получаса до часа, в зависимости от рекомендации врача.
Основным и наиболее действенным методом исправления нарушений анатомии шейных позвонков является оперативное лечение синдрома короткой шеи - цервикализация по Бонола.
При проведении данной операции хирургом удаляется I - IV ребра, в ряде случаев и надкостница. Операция проводится под общим наркозом. Специалист выполняет паравертебральный разрез, проходящий в промежутке между внутренним краем лопатки и остистым отростком позвоночника. Со стороны лопатки отсекается ромбовидная и трапециевидная мышца и резецируется I - IV верхнее ребро. Сначала такие действия проводятся с одной стороны позвоночника, затем с другой.
Место оперативного вмешательства на время заживления помещают в гипсовый корсет. По мере заживления его меняют на специальный воротник - головодержатель.
Профилактика
Проведение профилактики синдрома короткой шеи невозможно в силу наследственности патологии. Единственная рекомендация, которую может дать доктор – если в семье имеются близкие, страдающие данным аномалией, – проведение медико-генетического обследования пары, планирующей рождение малыша. Это позволит заранее оценить уровень риска появления на свет ребенка с синдромом Клиппеля – Фейля.

[40], [41], [42], [43], [44], [45], [46]
Прогноз
Если синдром короткой шеи не сопровождается пороками развития внутренних органов, прогноз благоприятен. Если же изменения затронули органы и системы организма, то дальнейшее состояние организма больного зависит от тяжести сопутствующих заболеваний.

[47], [48],
Синдром короткой шеи считается врожденным заболеванием. Если после рождения у ребенка есть какие-то отклонения от общепринятых норм, то опытный врач при медицинском осмотре сразу же обнаружит имеющуюся патологию. Необходимо знать первые симптомы данного отклонения и методы терапии.
Описание синдрома

Синдром короткой шеи (синдром Клиппеля-Фейля) – порок в развитии, проявляющийся сразу после рождения, характеризуется короткой шеей и ограничением в движении головы.
Название этого заболевания носит имена двух французских хирургов Клиппеля и Фейля, которые первыми обнаружили данную патологию у новорожденных в начале 20 столетия. Синдромом короткой шеи называется по своему клиническому признаку.
Данная аномалия развития относится к группе нарушений опорно-двигательного аппарата. Диагностировать заболевание не трудно, так как оно визуализируется уже сразу после рождения. При лечении в большинстве случаев используются консервативные методы.
Важно. К радикальным методам врачи прибегают только при наличии осложнений, которые могут сопровождаться ущемлением корешков спинномозгового нерва или стойким болевым синдромом.
Синдром короткой шеи у грудничка – патология в развитии позвоночника, похожая на аномально короткую длину шейных позвонков, сильно отличающуюся от стандартной. На фото видно, что голова будто бы вросла в шею, визуально не видно просвета.

Подбородок при этом практически лежит на груди у малыша. При другой форме развития патологии шея может напоминать гармошку, тело ребенка абсолютно непропорционально и визуально шея не просматривается.
Врач во время первичного осмотра в роддоме может наблюдать сильно напряженные мышцы на затылочной части и приподнятые плечи. Дополнительные обследования могут определить проблемы с шейными артериями и сосудами, диагностировать нехватку кислорода в головном мозге.
Симптомы патологии у новорожденного
Родители, у которых родился малыш с синдромом короткой шеи, могут заметить, что щечки грудничка лежат на плечах, а иногда даже имеются затруднения во время прикладывания к груди во время кормления. Однако мамочки списывают это на особенности их ребенка и не придают большого значения таким признакам.
Диагностирует синдром короткой шеи у новорожденного врач-неонатолог, который при тщательном осмотре и обследовании выявляет следующие симптомы заболевания:
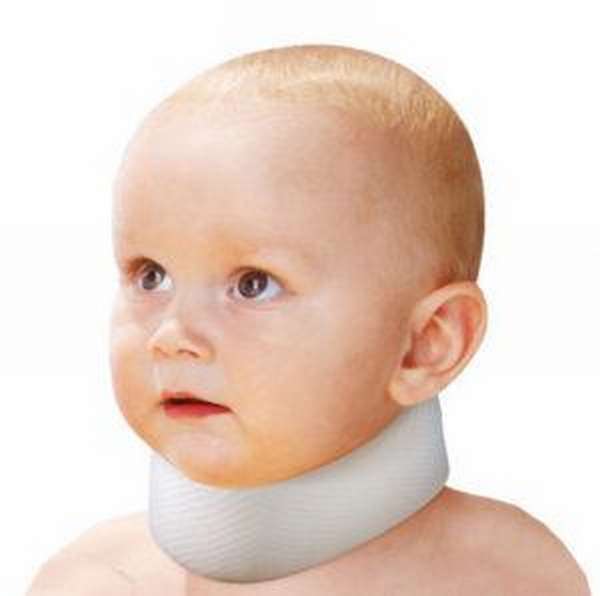
заниженная граница волосяного покрова,
В медицинской практике не до конца установлены причины возникновения дефектов позвонков. Аномалия развития в первые минуты жизни определяется путем выкладывания малыша на живот. В немного приподнятом состоянии врач-акушер измеряет расстояние между плечами и началом волосяного покрова.
В норме у ребенка этот параметр начинается от трех сантиметров. Также подсчитывается количество шейных позвонков, которое у всех людей равно семи. Симптомы и лечение синдрома короткой шеи у грудничков и старших детей практически идентичны в силу характерных особенностей растущего организма.
Что такое гипоплазия позвоночной артерии?
Узнайте, как лечить эпидурит позвоночника.
Как проявляется у взрослого человека
В более взрослом возрасте диагностировать синдром короткой шеи можно также визуально или по тем же имеющимся признакам, что и у новорожденных. Однако у взрослых симптомы могут проявляться в результате дегенеративных изменений.
Очень часто у людей, страдающих подобной патологией, чей возрастной рубеж перешагнул за тридцать лет, наблюдается заметная нестабильность в движении позвоночника, а точнее в расположенных рядом с ним сегментов.
В зрелом возрасте могут проявляться следующие симптомы аномалии:
- деформация шеи,
- ограниченность в движении,
- бревиколлис – визуальное наблюдение роста головы прямо из плеч,
![]()
Причины развития
Врачи выделяют такие причины синдрома короткой шеи:
- Главной причиной возникновения данной патологии может послужить наследственность. Львиную долю ответственности за генетическую предрасположенность будущего ребенка к подобному заболеванию берут на себя родители (более 70 процентов), остальные 30 процентов – это влияние генетики родственников.
- Генетические отклонения могут начать развиваться и с восьмой недели беременности под влиянием многих факторов, которые еще не до конца изучены в медицине. Еще в утробе матери шейные позвонки плода начинают развиваться неправильно и становятся плотнее, чем у других нормально развивающихся эмбрионов.
- Причиной возникновения патологии может стать родовая травма, при которой шейный отдел позвоночника ребенка был деформирован.
- При естественном течении родов мышцы шеи ребенка могут растянуться. Во время прохождения родовых путей матери мышцы сильно растягиваются, а после рождения резко сжимаются. Такая ситуация обычно наблюдается при тяжелых родах, долгих схватках и длительном процессе выхода ребенка. Позвонки в результате не повреждаются, и патология лечится в основном массажем и растиранием.
Способы лечения у детей
Если у грудничка синдром проявился в результате родовой травмы и все позвонки на месте, то лечение проводится консервативными методами в первые месяцы жизни новорожденного:

Использование воротника Шанца. Он фиксирует шейные позвонки и снимает с них нагрузку, при этом происходит освобождение зажатых артерий и нервов. При слабовыраженном синдроме воротник можно носить около часа в день, в других ситуациях его следует снимать только во время сна.
Важно. При правильном и своевременном проведении всех процедур, через три месяца шейные позвонки малыша могут прийти в норму.
При серьезной форме патологии назначается хирургическое вмешательство, которое проходит в три этапа:
- недоразвитые позвонки фиксируют при помощи специальных металлических штифтов,
- недостающие позвонки восстанавливают искусственными дисками,
- сросшиеся позвонки разделяют путем резекции и установки трансплантата.
После проведенных манипуляций в течение двух месяцев носится воротник Шанца, после чего назначаются курсы массажа и ЛФК.
Массаж при синдроме короткой шеи проводится опытным специалистом. Ребенок должен быть не голодным. Нельзя проводить массаж принудительно. Если малыш стал капризничать, необходимо прекратить все манипуляции. Комната для процедур должна быть хорошо проветрена и нагрета до 24 градусов.
Сама техника массажа похожа на мягкие и нежные поглаживания, между которыми проводятся специальные упражнения на коррекцию шейного отдела позвоночника ребенка.
Как лечится у взрослых
Синдром короткой шеи у взрослых чаще всего лечится только путем назначения операции, потому что массажи и другие консервативные методы дают положительные результаты только у новорожденных и детей до подросткового возраста.
Это обусловливается тем, что у маленьких детей мышцы еще формируются и они более эластичны. Шейные позвонки неокрепшего организма ребенка или младенца еще подвижны и поддаются изменениям.
Врач назначает пациенту корректирующий ЛФК комплекс. Необходимо делать упражнения на исправления осанки. Все движения лучше выполнять под присмотром профессионального тренера.
При возникновении дискомфорта от тренировок, нужно сразу прекращать занятия.
Берут ли с таким диагнозом в армию
По закону юноши призывного возраста при наличии функциональных нарушений позвоночного отдела могут рассчитывать на некоторые ограничения к военной службе и получение специальных категорий пригодности:
- частичная непригодность к военной службе устанавливается при умеренно частых болевых синдромах и ограничении движения шейных позвонков до пятидесяти процентов,
- в мирное время больной остается в запасе и не может быть призван,
- призывник с патологией может выбрать альтернативную форму прохождения военной службы,
- облегченная форма прохождения военной службы (отвод от усиленных физических нагрузок по медицинским показаниям).
Важно. При более серьезных аномалиях развития юноша не может быть призван в ряды армии. Степень пригодности определяет военная врачебная комиссия.
Прогноз и возможные осложнения
Единственным и самым частым осложнением является шейный остеохондроз, профилактику которого можно делать уже с раннего возраста. Чтобы не допустить осложнения, нужно сразу начинать лечение синдрома и выполнять все рекомендации врача.
Профилактические меры
Профилактика данного заболевания невозможна, так как это врожденная аномалия развития или приобретенная во время родов. В большинстве случаев синдром короткой шеи на протяжении всей жизни человека остается его анатомической особенностью, которая не доставляет особого дискомфорта.
Угрозу жизни представляют лишь сопутствующие заболевания, например, патологии ЦНС или поражение других органов.
Узнайте, что такое синдром конского хвоста.
Заключение
Синдром короткой шеи в любой форме – диагноз достаточно серьезный, который не терпит самолечения. Своевременная терапия у специалиста и выполнение всех назначений поможет в разной степени восстановить утраченную функциональность позвонков и избавит от многих проблем в будущем.
Читайте также:



