Операции при остеохондрозе пояснично-крестцового отдела позвоночника
Примерно в 90-95% случаев остеохондроз позвоночника лечится консервативным способом (ЛФК, физиотерапия, массажи, медикаменты). И этот тезис актуален как для шейной, так и для грудной и поясничной локализации остеохондроза позвоночника.
Хирургическое вмешательство требуется очень редко и обычно в тех случаях, когда остеохондроз протекает на фоне других болезней спины (сколиоз, грыжи, спондилолистез). Чаще всего операция требуется при тяжелом остеохондрозе в поясничном отделе, реже в шейном и очень редко в грудном.
1 Когда не обойтись без операции при остеохондрозе?
В большинстве случаев остеохондроз любого отдела позвоночника лечится консервативными способами. Операция делается в исключительно редких случаях, когда имеются сопутствующие хондрозу аномалии/иные заболевания позвоночника, либо, когда лечение хондроза игнорировалось и он серьезно осложнился.

Снимок КТ при шейном остеохондрозе
Операцию при остеохондрозе делают в следующих случаях:
- Наличие компрессии (сдавливания, как частичного, так и полного — обструкции) спинномозгового канала.
- Развитие синдрома конского хвоста с выраженным болевым синдромом в поясничной области и неврологическими нарушениями (в том числе с частичными параличами ног).
- Нарушения чувствительности в конечностях, развитие мышечной слабости.
- Функциональные нарушения внутренних органов: недержания кала и/или мочи, одышка, сердечная аритмия.
- Развитие синдрома позвоночной артерии из-за перекрытия протоков позвоночных артерий, и, как следствие, угрозы развития инсульта или инфаркта задних отделов головного мозга.
К счастью, подобные осложнения остеохондроза наблюдаются очень редко (не более чем у 5% больных данной патологией).
к меню ↑
Требующееся оперативное лечение остеохондроза может либо откладываться на время (при наличии относительных противопоказаний), либо вообще быть запрещенным к проведению (абсолютные противопоказания).

Имплантация штифтов при остеохондрозе
Противопоказаниями к операции являются:
- общее истощение организма больного, кахексия;
- наличие острых инфекционных заболеваний или обострения хронических (особенно опасны сифилис, туберкулез);
- наличие тяжелых сердечно-сосудистых патологий (пороки сердца, синдром Бругада, рубцовые поражения сердечных клапанов, гемофилия, тромбофилия);
- наличие врожденных аномалий или дефектов строения позвоночного столба, мешающих проведению оперативного лечения;
- наличие злокачественных новообразований любого органа или наличие доброкачественных новообразований в месте проведения операции (первым делом нужно ликвидировать новообразование).
Итоговый вердикт (проводить операцию или нет, возможно ли игнорировать противопоказания) за оперирующим хирургом или, что еще чаще, за медицинским консилиумом.
к меню ↑
Иной раз последствия проведенной операции могут быть более тяжелыми и опасными для здоровья (и даже жизни!), чем осложнения самого остеохондроза. Статистически серьезные осложнения после хирургического лечения остеохондроза встречаются в 2-7% случаев.

Операцию при остеохондрозе часто назначают при формировании синдрома позвоночной артерии
Возможные осложнения операции при остеохондрозе:
- Нарушение целостности нервных узлов или спинномозгового канала.
- Присоединение инфекции, развитие крупных абсцессов или флегмон.
- Нарушения работы органов таза.
- Болевой синдром – как фантомный, так и при неправильно установленных трансплантатах.
- Поломка имплантированных фиксаторов и, как следствие, деформации спины.
- Остеомиелит позвоночного столба.
- Воспалительные процессы в спинномозговой оболочке (развитие эпидурита).
- Развитие рубцовых процессов, впоследствии способных привести к компрессии спинномозгового канала.
- Массивные кровотечения (обычно в первые часы после оперативного вмешательства). Чаще всего при наличии у пациента гемофилии.
- В редких случаях – неэффективность лечения, рецидив заболевания.
2 Виды операций при остеохондрозе
Существует несколько видов оперативных вмешательств, применяемых в лечении тяжелых форм остеохондроза. Итоговый вид оперативного вмешательства выбирает медицинский консилиум, в котором принимают участие врачи нескольких специализаций.

Проведение операции при остеохондрозе
Виды операций при остеохондрозе:
- Фасетектомия. Проводится в случае, если причиной проблем стали фасеточные суставы. Во время процедуры причинные фасеточные суставы ликвидируются.
- Ламинотомия. Применяется при наличии костных остеофитов на отдельных позвонках, приводящих к сужению спинномозгового канала. Остеофиты удаляются частично.
- Фораминотомия. Подобно ламинотомии, с тем отличием, что в данном случае остеофиты удаляются целиком, а не частично.
- Ламинэктомия. Проводится в случаях, когда на фоне хондроза задняя часть отдельных позвонков оказывает давление на спинномозговой канал.
- Дискэктомия. Проводится в случае, если на фоне остеохондроза развилась тяжелая протрузия или межпозвонковая грыжа.
- Корпектомия. Полное удаление тела позвонка и прилегающих к нему межпозвонковых дисков. Данный вид операции проводится крайне редко.
В послеоперационный период (период реабилитации) пациенту предписывается минимальная физическая активность, выполнение различных физиотерапевтических процедур и упражнений ЛФК. В большинстве случаев назначается ношение ортопедического корсета или воротника.

В реабилитационный период после операции по поводу остеохондроза часто назначают массаж (в том числе самомассаж)
Общие рекомендации в реабилитационный период:
- нельзя поднимать тяжести (ограничение на подъем предметов – до 4 килограмм);
- в первые три недели нельзя длительно находиться в сидячем положении;
- запрещены глубокие наклоны и любые осевые/ротационные нагрузки на позвоночный столб;
- следует избегать любых прыжков (даже с относительно небольшой высоты);
- запрещено длительное пребывание в транспорте;
- избегайте переохлаждения, равно как и перегрева организма;
- избегайте длительного принятия вынужденного положения – позвоночник должен быть постоянно в физиологическом положении (чему способствует ношение ортопедического корсета);
- любые физические упражнения, кроме предписанных врачами в рамках ЛФК, запрещены (даже самые щадящие).
к меню ↑
Хирургическое лечение остеохондроза проводится в стационарах и частных клиниках, имеющих нейрохирургическое отделение. Технически операции достаточно сложные, поэтому при выборе врача следует ориентироваться на самых опытных специалистов с большим стажем работы.
Операцию проводят по ургентным (неотложным) состояниям, и в плановом порядке. Перед проведением планового вмешательства проводится тщательный сбор данных о состоянии пациента. Первичная диагностика выполняется в условиях поликлиники, после чего больного направляют в узконаправленные стационары.
Для полноценной диагностики и выбора приемлемой тактики хирургического лечения может потребоваться время (иногда несколько месяцев). Ургентные операции (например, при внезапном ущемлении спинномозговых нервов или артерий) проводят без подготовки в первые часы с момента поступления больного в больницу по скорой помощи.
Пояснично-крестцовый остеохондроз – это заболевание, при котором наблюдается постепенное разрушение соединительной ткани в межпозвонковых дисках. По мере прогрессирования патологии изменениям подвергаются связки, межпозвонковые суставы, тела позвонков.
Крестцово-поясничный остеохондроз начинает развиваться с распада гликопротеинов. Данные вещества представляют собой полисахариды, соединенные с белками. Они обеспечивают эластичность, а также упругость соединительной ткани. Постепенно в патологию вовлекаются хрящи и прилегающие к ним структуры позвоночника. Такой механизм прогрессирования заболевания называется дегенеративно-дистрофическим.
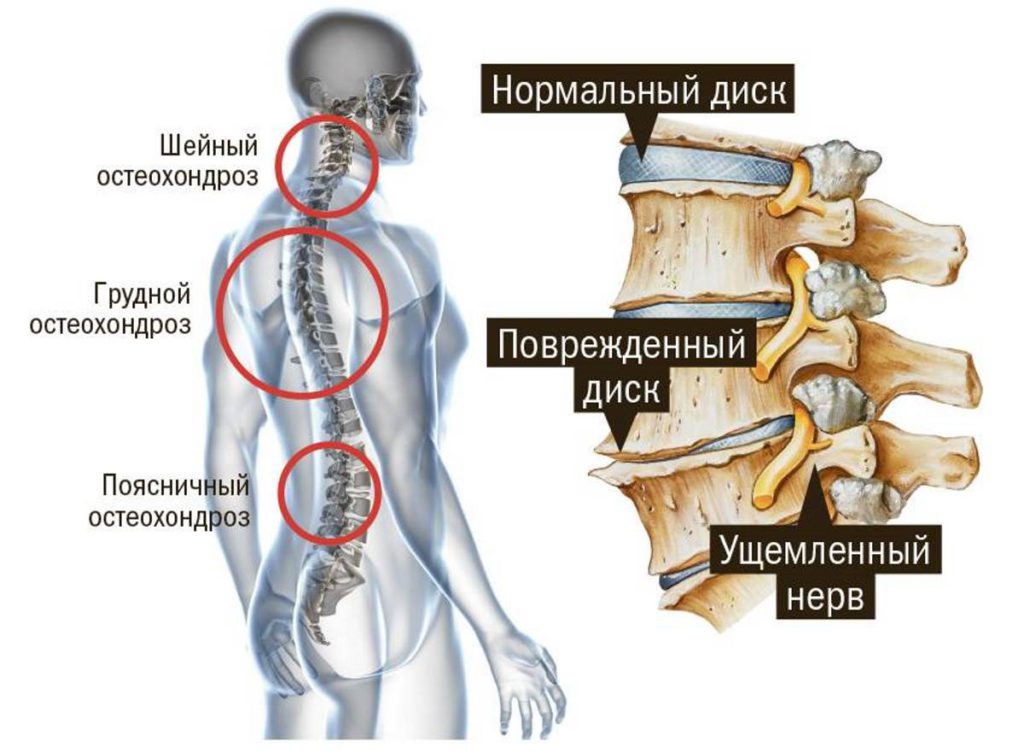
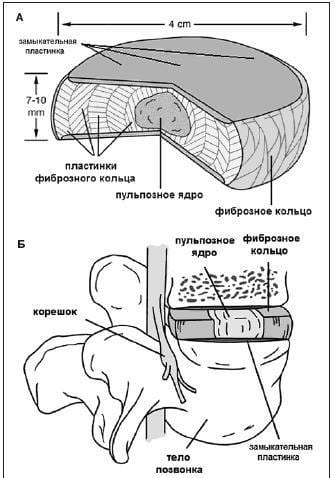
Остеохондроз пояснично-крестцовой зоны первично поражает межпозвонковый диск, который состоит из фиброзного кольца и ядра. При заболевании вещество ядра в диске высыхает, утрачивая свои амортизирующие свойства. Постепенно сама структура фиброзного кольца поражается: на ней появляются разрывы и трещины.
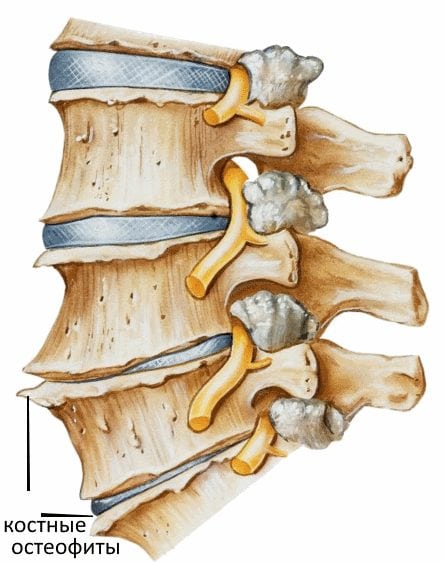
Вследствие такого процесса позвонки начинают принимать на себя очень большую нагрузку, что будет способствовать образованию костной ткани в зоне наибольшего напряжения. Подобный процесс сопровождается образованием остеофитов.
Помогут лучше понять, что такое остеохондроз пояснично-крестцового отдела, и как его лечить, следующие сведения о данном заболевании:
- Более 50 % людей после тридцати лет хоть раз страдали от болей в пояснице, причиной которой было обострение остеохондроза позвоночника.
- После семидесяти лет остеохондрозу пояснично-крестцового отдела позвоночника подвержены более 80 % населения, однако часто заболевание диагностируется также у физически активных людей среднего возраста.
- Пояснично-крестцовый остеохондроз — частая форма такой патологии, которая встречается в 65 % всех случаев. Реже у людей диагностируется поражение грудного или шейного отдела позвоночника.
- Первые проявления такого заболевания наблюдаются у подростков в возрасте 16-18 лет. С каждым годом (если не лечить) болезнь будет усугублять свое протекание, провоцировать все более опасные осложнения.
- Остеохондроз крестцово-поясничного отдела возникает как по врожденным, так и приобретенным причинам.
Боли в спине при остеохондрозе пояснично-крестцового отдела позвоночника способны отдавать в ногу, ягодицу или живот больного, что нередко затрудняет выявление заболевания. Поэтому во время диагностики стоит быть предельно внимательным, чтобы найти первопричину болезненных ощущений и подобрать соответствующую лечебную терапию.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Перед тем, как вылечить остеохондроз пояснично-крестцового отдела позвоночника, следует выявить первопричину, которая запустила данный дегенеративный процесс в организме больного. Частые причины:

Симптомы пояснично-крестцового остеохондроза
Симптомы остеохондроза пояснично-крестцового отдела позвоночника зависят от степени запущенности заболевания. Характерные признаки патологии во время обострения:
- ноющая боль в области поясницы, которая может усиливаться при кашле или физической нагрузке;
- спазм мышц спины;
- ощущение покалывания в ногах;
- простреливающие ощущения, вплоть до острых болей в пояснице, которые особенно выражены после переохлаждения;
- слабость;
- постоянная зябкость ног;
- нарушение выделения пота;
- нарушение походки из-за сильных болей может заставлять человека передвигаться в полусогнутом положении.
Остеохондроз крестцового отдела позвоночника, симптомы которого могут в течение длительного периода вообще не давать о себе знать, обостряется при резком подъеме тяжестей или неловком движения. В таком состоянии признаки заболевания могут вызвать серьезные ухудшения в состоянии человека и даже лишить его возможности физической активности на несколько дней.
Стадии
При остеохондрозе пояснично-крестцового отдела позвоночника у человека развивается необратимый дегенеративный процесс. Заболевание может протекать в четырех разных степенях, каждая из которых сопровождается своими характерными проявлениями и нарушениями.
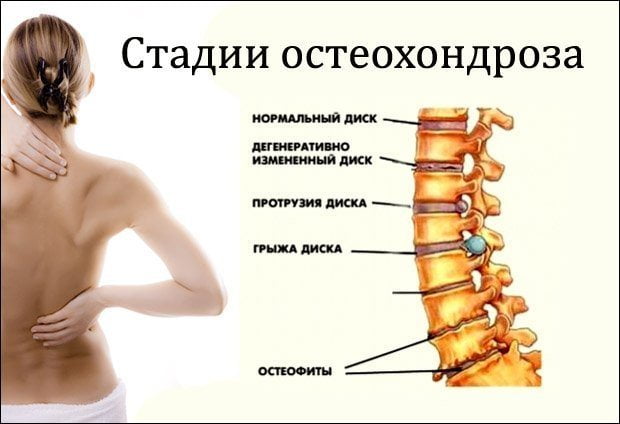
- Первая степень болезни начинается с образования боли по причине раздражения нервных окончаний, располагающихся в фиброзном кольце. Симптомы остеохондроза будут периодическими, возникающими после физической нагрузки. Такие пациенты страдают от острых болей в пояснице (люмбалгии). На первой степени протекания пояснично-крестцовый остеохондроз, лечение которого будет наиболее простым, провоцирует нарушение кровообращения. Болезнь может дать толчок к развитию патологий нижних конечностей (атеросклероз). Реже наблюдается недержание мочи.
- Остеохондроз 2 степени пояснично-крестцового отдела сопровождается увеличением подвижности позвонков, что провоцирует стойкий спазм мышц. Человек страдает от болей, дискомфорта и нарушения физической активности.
- На третьей степени остеохондроз пояснично-крестцовый, лечение которого должно быть комплексным, приводит к выпадению фрагментов пораженного диска и развитию корешковых синдромов. В подобном состоянии у людей может нарушаться чувствительность из-за защемленного нерва, есть риск атрофии мышц и даже частичного паралича.
Характерные осложнения третьей стадии заболевания — нарушения функций органов таза (половой системы, мочевого пузыря, почек).
Остеохондроз пояснично-крестцового отдела позвоночника приводит к фиброзу дисков. Это состояние может сопровождаться временным исчезновением болей и даже восстановлением активности человека, однако самочувствие больного может резко ухудшиться до критического. Медикаментозное лечение лекарствами будет уже недостаточно эффективным. Пациенту назначают оперативное вмешательство.
Диагностика
Пояснично-крестцовый остеохондроз, симптомы которого развиваются внезапно, требует тщательно проведенной диагностики. Для этого человеку нужно посетить невропатолога, пройти следующие исследования:
- Рентгенография в двух разных проекциях. Исследование вызволит увидеть структуру и форму позвонков, их аномалии. С помощью рентгена врач выявляет костные образования (остеофиты), сужение суставной щели, отложение солей. Данное исследование при диагностике остеохондроза обязательно.
- КТ. Эта информативная безболезненная процедура позволит подробно увидеть структуру позвоночника, определить степень его поражения. С помощью КТ врач сможет понять, насколько сильно заболевание запущено, есть ли у человека осложнения.
- МРТ — это исследование с помощью электромагнитного поля, которое позволит увидеть все структуры позвоночника и межпозвонковых дисков. Исследование также даст информацию о сдавливании нервов, наличии грыжи.
При необходимости (для уточнения или дифференциации диагноза) человеку может потребоваться осмотр и консультация уролога, гинеколога (для женщин), хирурга, ревматолога.
Способы лечения пояснично-крестцового остеохондроза
Остеохондроз пояснично-крестцового отдела позвоночника, симптомы и лечение которого определяются степенью запущенности патологии, имеет волнообразное протекание с периодами ремиссии и обострения.
Традиционная терапия при таком заболевании — комплексная. Она предусматривает проведение курса медикаментозного лечения, оперативного вмешательства (при необходимости). В качестве вспомогательных методов используются физиотерапия, народные средства, лечебный массаж, рефлексотерапия и ЛФК.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Медикаментозная терапия назначается сразу после диагностирования заболевания. Также она проводится в периоды обострения патологии.
Назначаются обезболивающие, различные противовоспалительные препараты (Диклофенак, Ибупрофен, Нимесулид) в виде уколов или местных препаратов. При сильных болях проводятся новокаиновые блокады с анальгетиками, чтобы купировать болезненность, снять спазм мышц на несколько недель.
При выраженном воспалении используются гормональные средства (Преднизолон, Бетаметазон), витамины группы В. Для устранения неприятных симптомов могут использоваться седативные, противосудорожные средства. Очень эффективны хондропротекторы (Структум, Хондроитин), способствующие восстановлению хрящевой ткани.
Остеохондроз крестцово-поясничного отдела, симптомы которого наиболее яркие при обострении болезни, лечится хирургическим путем только в крайних случаях. Прямые показания к операции:
Активно практикуется как эндоскопическое, так и открытое хирургическое лечение. Прогноз после данных операций утешительный. Период восстановления будет составлять несколько месяцев, после реабилитации человек снова сможет быть физически активным.
Народные средства помогут купировать воспалительный процесс, улучшить подвижность спины и избавить от болей. Используются такие рецепты:
- Натереть сырой картофель на терке, смешать с медом. Приложить к больной области спины. Зафиксировать бинтом, оставить на два часа. Можно практиковать лечение отварным теплым картофелем, который нужно также прикладывать к спине.
- Смешать по ложке брусники и мяты. Залить стаканом кипятка. Настоять, процедить, пить в течение дня.
- Смешать тертый чеснок и имбирь в одинаковых пропорциях. Добавить оливковое масло. Использовать для растираний спины на ночь. Подобную смесь можно готовить из меда с красным перцем: она поможет улучшить кровообращение, снимет спазм мышц.
- Взять по ложке ментолового и пихтового масел. Использовать для растираний спины.
Лечение народными средствами можно проводить только после предварительной консультации с лечащим врачом. Практиковать терапию без контроля специалиста может быть опасно. Подобные средства только снимают неприятные ощущения, устраняют воспаление, однако полностью избавить от заболевания они не способны.
Симптомы пояснично-крестцового остеохондроза у женщин могут быть похожими на менструальные боли, поэтому нередко при болях в крестцовой зоне женщины обращаются не к неврологу, а к гинекологу, что является ошибкой.
Профилактические рекомендации
Врачи утверждают, что проще предотвратить развитие остеохондроза поясничного-крестцового отдела позвоночника, чем заниматься позже его длительным лечением. Человеку в домашних условиях следует принять следующие профилактические меры:
- Правильно организовать свое рабочее место за компьютером. Стол должен быть не более 70 см в высоту. Кресло следует подбирать с ортопедической поддерживающей спинкой, оборудованное удобными подлокотниками. Важно, чтобы клавиатура располагалась ниже локтей.
- Во время работы за компьютером делать частые перерывы для разминки спины. Во время таких пауз стоит выполнять гимнастические упражнения, приседания, наклоны. Это снимет мышечное напряжение, улучшит кровообращение.
- Организовать правильный режим сна. Под этим подразумевается разумный выбор матраца и подушки. Они должны быть ортопедическими и качественными. Матрац нужен со средней степенью жесткости, сохраняющим естественные изгибы позвоночника во время сна.
Желательно иметь прямоугольную подушку небольшой высоты.
- Отказаться от привычек, которые поражают организм токсическими веществами, что подвергает его дегенеративным заболеваниям.
- Придерживаться здорового питания. В целях профилактики нужно полностью исключить из меню соленые блюда, белый хлеб, сладости, жирную пищу. Полезны для костей кисломолочные продукты, овощи, фрукты, зелень, орехи. Регулярно в меню должны присутствовать жирная рыба и отварное мясо.
- Избегать переохлаждения.
- Отказаться от подъема тяжестей, чрезмерных физических нагрузок, которые могут повредить позвоночник.
- Регулярно заниматься полезными видами спорта. Подходит плавание, длительные пешие прогулки, гимнастика. Они помогают поддерживать мышцы в тонусе, улучшают кровообращение.
Если проводится лечение пояснично-крестцового остеохондроза, больному противопоказаны активные физические нагрузки: бег, прыжки, тяжелые тренировки в спортзале. Такие нагрузки смогут только ухудшить самочувствие больного, спровоцировать у него очередной приступ боли из-за защемления нерва.
Что будет, если не лечить
Без своевременного лечения остеохондроз начнет постепенно прогрессировать, провоцируя опасные осложнения. В таком состоянии у больного могут развиться следующие последствия патологии:
| Осложнение | Особенности |
| Протрузия межпозвонковых дисков | Это первичное проявление межпозвонковой грыжи с выпячиванием диска за пределы позвонков, что провоцирует раздражение нервов и сильные боли. Может развиваться онемение ног, нарушение мочеиспускания, боль в стопах и покалывание |
| Невралгические нарушения | Проявляются в виде сильной боли, простреливающих ощущений в спине, нарушений подвижности, скованности |
| Артроз позвоночника | Данное заболевание — следствие дегенеративных изменений в хрящах. Оно будет приводить к их постепенному разрушению |
Болезнь может стать причиной хромоты, мигрени, стеноза артерий, спондилеза. Нередко пациенты полностью теряют трудоспособность, становятся инвалидами.
Выполнение ЛФК
Лечебная физкультура при остеохондрозе пояснично-крестцового отдела рекомендуется для выполнения практически всем пациентам, не имеющим противопоказаний к таким упражнениям. Обосновано это следующими преимуществами и эффективностью данных тренировок:
- облегчение боли при пояснично-крестцовом остеохондрозе;
- снятие мышечного напряжения и спазма;
- улучшение кровообращения;
- укрепление мышечного корсета;
- укрепление связок;
- эффективная борьба с корешковым синдромом;
- повышение подвижности позвоночника.
- Стать ровно, ноги поставить на ширине плеч. Руки расположить на бедрах. Выполнять круговые движения тазом в одну сторону, а затем во вторую. Повторять по десять раз.
- Стать на четвереньки, вытянуть руки вперед. Сделать выпад назад, максимально вытянуться. Повторять двадцать раз.
- Лечь на спину, согнуть ноги в коленях. Поднимать таз от пола, выгибая спину. Повторять десять раз.
- Лежа на боку, поднимать голову и удерживать ее в течение пяти секунд.
- Стоя, наклоняться, дотягиваться руками до пола. Сначала это может быть сложно сделать, однако при частых тренировках человек сможет полностью прикладывать ладонь к полу.
- Лечь на спину. Головой надавливать на жесткую подушку, подниматься, но руками оказывать сопротивление. Так будут тренироваться мышцы спины.
Чтобы добиться заметных улучшений, практиковать такую физическую нагрузку нужно ежедневно в течение двадцати минут.
Комплекс упражнений поможет не только вылечить, но и предотвратить развитие межпозвонкового остеохондроза пояснично-крестцового отдела позвоночника. Отзывы об эффективности физической нагрузки для профилактики заболевания можно прочесть на многочисленных форумах пациентов.
Противопоказано выполнять упражнения при остеохондрозе пояснично-крестцового отдела при острых болях в спине, высокой температуре, повышенном АД, недавно перенесенных хирургических вмешательствах. С осторожностью и только после разрешения врача практиковать лечение с помощью ЛФК следует беременным женщинам, пожилым людям, пациентам с тяжелыми заболеваниями суставов, печени, почек и сердца.
Остеохондроз пояснично-крестцового отдела позвоночника – мультифакторное дегенеративное заболевание, которое затрагивает межпозвоночные структуры, нервы и сосуды данной анатомической области.
Стадии развития остеохондроза пояснично-крестцового отдела позвоночника
Стадии аналогичны и при локализации патологии в других отделах:
- Хондроз суставных поверхностей, связанный с нарушением нормального кровоснабжения костной ткани и возникновением локального остеонекроза.
- Предгрыжа. Стадия, которая связана с захватом всех элементов диска (вовлечена вся суставная поверхность).
- Межпозвонковая грыжа. Выпячивание элементов диска за пределы сустава (медиально, латерально, парамедиально).
- Фиброз. Возникает как естественный процесс восстановления поврежденного диска. Деформированные участки замещаются фиброзной плотной тканью, но она не растягивается и не способна обеспечивать движения в суставах.
В англоязычной литературе перечисленные стадии выступают как отдельные заболевания и симптомокомплексы, а не прогрессирующие явления одной болезни.
Характерные особенности
Поясничный отдел подвержен различным дегенеративно-дистрофическием заболеваниям значительно чаще остальных, поскольку является главной опорой позвоночного столба (причина в максимальной нагрузке на этот участок).
Особенности патологии в данном сегменте:
- Возникает чаще в пожилом возрасте, поскольку помимо возможного локального нарушения кровообращения, происходят естественные процессы разряжения костной ткани.
- Возникает чаще у мужчин, чем у женщин, что часто связано с особенностями профессии.
- На ранних стадиях имеет неспецифические симптомы (локальная боль). Пациенты обращаются за помощью чаще на стадии межпозвонковых грыж, к которым приводит остеохондроз.
- Типичная рентгенологическая картина дистрофических процессов в костной ткани характерна для множества заболеваний опорно-двигательного аппарата, что затрудняет диагностику.
Симптомы остеохондроза пояснично-крестцового отдела позвоночника
В клинической картине доминируют два синдрома: статический и неврологический. Они связаны с выраженной деформацией суставной поверхности и защемлением нервных корешков. Происходит сдавление нервов, локализующихся непосредственно в спинном мозге и выходящих из него на разных уровнях. Чаще возникает монорадикулярный синдром (вовлечение одного нерва), но в редких случаях возможно, сдавление одновременно нескольких нервных сплетений с возникновением смешанной клинической картины (бирадикулярный синдром, синдром конского хвоста).
В зависимости от типа сдавления выделяют две группы симптомов, которые представлены в таблице.
Рефлекторные симптомы, связанные со сдавлением экстраспинальных нервных окончаний
1. Поясничный прострел (люмбаго). Имеет четкую связь с физической нагрузкой. Характерна иррадиация в окружающие зоны (живот, ягодицы). Иногда при легком течении боль в спине носит ноющий, тупой характер (люмбалгия). Данный тип болевых ощущений возникает постепенно с периодическими приступами.
2. Рефлекторная мышечная контрактура (мышечный спазм). Выраженность объясняет нарушение осанки и вынужденную позу пациента.
3. Люмбоишиалгия. Характерный симптом при вовлечении крестцового отдела позвоночника столба, связан с распространением боли на обе конечности. Стопы и пальцы вовлекаются редко.
4. Мышечно-тонические сокращения отдельных групп мышц. При сокращении грушевидной мышцы возникает крайне сильный болевой приступ с иррадиацией в паховую область.
5. Нейроостеофиброз (ахиллодинии, перигонартроз). Возникает при длительной патологической импульсации от сдавленного корешка к фиброзным тканям (сухожилия).
6. Нарушение походки (перемежающаяся хромота) – развивается ввиду дистрофических процессов в самих позвонках и дисках, а также вследствие мышечного напряжения.
Корешковые симптомы, связанные со сдавлением нервных корешков в пределах межпозвонкового диска
1. Нарушение чувствительности в конечностях (онемение, похолодание, нарушение болевых и тактильных ощущений). Этот тип реакций связан с гемодинамическими нарушениями, которые возникают из-за компрессии сосудистых структур. При выраженном нарушении могут проявляться классические симптомы тромбоза глубоких вен (болезненность, изменение цвета кожных покровов, чувством зябкости и жжения, пастозностью стопы).
2. Боль имеет ноющий или стреляющий характер, распространяется по ходу дерматомов. Плюс локальная болезненность в области поясницы и крестца.
3. Парезы и вялые параличи отдельных мышечных структур. Реже возникает тотальное поражение.
4. Крайне редко – нарушение функции тазовых органов.
В зависимости от уровня поражения выделяют следующие синдромы:
- Синдром корешка L4 (диск L3-L4). Боль распространяется по передней поверхности бедра до колена. Нарушение чувствительности передних отделов бедра (гипестезия на передней поверхности бедра). Мышечная слабость и снижение периферических рефлексов.
- Синдром корешка L5 (диск L4-L5). Боль может иррадиировать в ягодичную область, наружные отделы бедра. Редко распространяется на тыл стопы и на область I-III пальцев. Возможен легкий парез разгибателей большого пальца.
- Синдром корешка S1 (диск L5-L5-S1). Иррадиация боли на заднюю поверхность бедра. Возможно распространение болевых ощущений вплоть до наружного края стопы и IV–V пальца. Гипотония икроножных мышц. Гипотрофия икроножных, ягодичных мышц и снижение части рефлексов (ахиловый и подошвенный).
Перечисленные симптомы редко встречаются в классическом виде и часто исключительно по клинической картине поставить диагноз проблематично (требуются дополнительные инструментальные исследования типа КТ/МРТ).
Как вылечить остеохондроз пояснично-крестцового отдела позвоночника
Изначально лечение осуществляется амбулаторно, курс длится в среднем 7-10 дней. В отсутствии эффекта возможна госпитализация в стационар для дообследования.
Основные направления комплексной терапии:
- сглаживание болевого синдрома (в идеале – устранение);
- укрепление мышечного каркаса вокруг пораженного отдела для дополнительной опоры;
- восстановление обменных процессов благодаря нормализации кровообращения;
- ликвидация признаков воспаления вокруг пораженного сегмента;
- восстановление полного объема движений.
Лечение остеохондроза пояснично-крестцового отдела позвоночника, поскольку он является дегенеративно-дистрофическим процессом, длительное. Полностью вылечить заболевание можно только на ранних стадиях при использовании всех методов терапии.
Поскольку болезнь связана с поражением различных структур и, как следствие, развитием различных синдромов (статический, неврологический, трофический, гемодинамический), в лечение включается лекарства разных групп.
Основные препараты представлены в таблице, но схема может быть дополнена при необходимости.
Устраняют болевой синдром при помощи подавления ноцицептивной импульсации из зоны повреждения в ЦНС и активизация антиноцицептивной системы. Способны частично снимать воспаление.
Могут иметь воздействовать на периферические центральные рецепторы.
Нестероидные противовоспалительные средства
Помимо ярко выраженного анальгезирующего эффекта обладают противовоспалительным и жаропонижающим действием. Условно могут быть отнесены к периферическим анальгетикам.
Обеспечивают обратный захват серотонина и норадреналина и тормозят болевую чувствительность.
Устраняют локальную спастичность мышц и возвращают им нормальную функцию.
Назначается с целью ликвидации асептического воспаления в тканях, восстановления микроциркуляции и сглаживания венозного застоя в тканях.
Раствор Рингера, физиологический раствор, маннитол (диуретики).
Сосудистые средства из разных групп
Сосудорасширяющие, гипотензивные препараты. При остеохондрозе поясничного отдела применяются как вспомогательные средства.
Предотвращают дальнейшее разрушение хрящевой ткани.
Блокады
Лечебные блокады применяются при выраженном некупируемом болевом синдроме, не устраняемом другими средствами. Обезболивающий препарат вводится непосредственно в полость сустава, что вызывает практически молниеносный анальгезирующий эффект. Применяют растворы лидокаина и новокаина. Для обезболивания триггерных точек достаточно применения внутрикожных блокад. В случае более глубокого залегания болевых точек показаны другие типы обезболивания (проводниковая анестезия, например).
Вместе с анестетиком могут быть введены глюкокортикоиды (гидрокортизон в дозе 25 мг) для увеличения продолжительности обезболивания.
Местная терапия
Является исключительно вспомогательным методом при остеохондрозе пояснично-крестцового отдела (практически не влияет на ход болезни). Примеры препаратов:
- Мази, кремы и гели на основе НПВС (Кетонал, Фастум гель, Пироксикам).
- Мази с местнораздражающим эффектом (Бетаникомилон, Эфкамон).
- Препараты местного действия для снятия мышечного спазма (аппликации Димексида).
Врач подбирает схему медикаментозной терапии для каждого больного индивидуально. Как правило, она состоит из 2-3 препаратов (не больше, чтобы избежать перекрестных реакций).
При правильном выполнении позволяет эффективно снимать спазм и сглаживать болевой синдром.
Основные правила лечебной физкультуры при остеохондрозе пояснично-крестцового отдела:
- консультация со специалистом до начала занятий и постановка точного диагноза с определением стадии (при секвестрации диска метод противопоказан);
- регулярность и точность выполнения;
- отсутствие упражнений, которые вызывают дополнительное болевое раздражение;
- адаптация к упражнениям постепенная (не стараться сразу выполнить весь установленный комплекс);
- начало занятий – классическая разминка;
- средняя продолжительность одного занятия – 30-60 мин.
- Из положения стоя делать наклоны корпусом вперед и максимальный прогиб назад в поясничном отделе. Количество выполнений 5-10.
- Из положения стоя выполнять наклоны в стороны поочередно по 5-10 раз.
- Из положения лежа на животе, поочередно поднимаем каждую ногу вверх по 5 раз.
- Из положения сидя на полу с поджатыми под корпус ногами совершать прогиб позвоночника вперед/назад по 5-10 раз в каждом направлении.
Относится к базисной терапии и оказывает болеутоляющее, противоотечное и частичное противовоспалительное действие.
- Диадинамические токи на паравертебральную и на пояснично-крестцовую область. Метод связан с воздействием тока и вибрации. Курс в среднем 6-10 процедур.
- Синусоидальные модулированные токи на паравертебральную и на пояснично-крестцовую область. Курс лечения 8-10 процедур.
- Интерференционные токи на пояснично-крестцовую область. Курс лечения 8-10 процедур.
- УФО на пояснично-крестцовую область. Курс лечения 7-9 процедур.
- Ультратонотерапия на пояснично-крестцовую область и зоны проекции болей по ходу седалищного нерва. Курс лечения 8-10 процедур.
- Ультрафонофорез гидрокортизона или анальгина. Курс не менее 10 процедур, в отсутствие эффекта препарат допустимо заменить.
- Чрескожная электронейростимуляция на болевые зоны. Курс 5-7 дней.
- Электрофорез лекарственных веществ (новокаин, лидокаин). Курс 5-10 дней.
Также показаны грязелечение, иглорефлексотерапия и гидротерапия (лечебные ванны, души).
Массаж назначается с целью снятия мышечного напряжения. Не влияет непосредственно на костные структуры, поскольку воздействие поверхностное.
- классический или лечебный;
- соединительнотканный;
- точечный;
- сегментарно-рефлекторный.
Для лечения остеохондроза показано несколько курсов (3-5 сеансов), но лишь в качестве дополнения к основному лечению.
Хирургические методы используются только при отсутствии эффекта от лечения и по строгим показаниям (в основном при возникновении межпозвонковой грыжи). Основной задачей операции является устранение пораженного диска и нормализация обменных процессов в тканях.
К неотложным состояниям, требующим хирургического вмешательства, относятся:
- каудомедуллярное поражение (возникает при защемлении грыжей конского хвоста);
- аномальная радикуломедулярная артерия.
Чаще всего к оперативным техникам прибегают в отсутствие эффекта от консервативной терапии в течение 3-6 месяцев.
Применяются следующие виды хирургических вмешательств:
- Удаление грыжи диска из заднего доступа (ламинэктомия, гемиламинэктомия, аркотомия, флявэктомия).
- Удаление ядра диска из переднего доступа, в том числе со стабилизацией.
- Удаление диска из транспедикулярного доступа.
- Эндоскопическое удаление ядра диска, в том числе перкутанное, трансфораминальное, ретроперитонеальное, лапаро-, торакоскопическое.
- Пункционные методы: удаление ядра диска высокоинтенсивным лазерным излучением, растворение ядра диска папаином, дерецепция диска спиртом или озоном.
На данный момент все оперативные вмешательства используют минимальные разрезы, что резко сокращает послеоперационный период.
После любой операции с профилактической целью показано использование корсетов и бандажей, которые обеспечивают дополнительную фиксацию, в течение 3 месяцев.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Читайте также:


