Нет желчного пузыря болит правый бок со спины
Удаление желчного пузыря чаще всего назначают при рецидивирующей желчнокаменной болезни или после возникновения осложнений, связанных с холелитиазом. После операции больной должен соблюдать принципы реабилитационного периода и правильно питаться, чтобы не вызвать ухудшение самочувствия. Иногда бывают случаи, что после холецистэктомии болит правый бок. Следует разобрать основные причины данного состояния.
Боли после холецистэктомии
Назначают удаление желчного пузыря при наличии болезней, способствующих функциональным нарушениям гепатобилиарной системы на фоне развития угрожающего жизни состояния. Абсолютные показания включают:
- Острый и рецидивирующий холецистит.
- Желчнокаменную болезнь.
- Появление полипов в желчном пузыре.
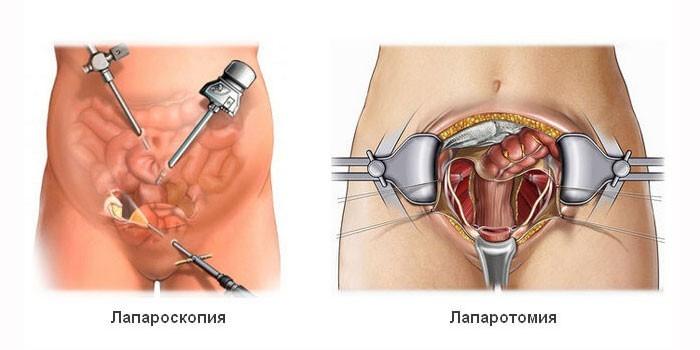
Удаляют желчный пузырь двумя методами – с помощью открытой полостной операции и проведения лапароскопии. Лапароскопическая операция является более щадящим методом, позволяющим изъять из брюшной полости орган практически без разрезов. Преимущества лапароскопии – быстрее проходит период восстановления, операция вызывает мало побочных эффектов, пациент может быть выписан из стационара уже через несколько дней. Места от проколов заживают быстро.
На сегодняшний день обычную полостную операцию назначают редко, только в крайних случаях, если больного госпитализировали и нужно срочно спасать жизнь (пример – полная закупорка желчных протоков, прободная дыра или кровотечение в желчном пузыре, вызванное повреждением острым краем конкремента). При полостной операции делают большой разрез, возможна большая кровопотеря. В среднем, период восстановления при хирургической операции составляет примерно один месяц.
В период восстановления некоторые пациенты могут ощущать неприятные ощущения в области правого подреберья. Это состояние связано с отсутствием желчного пузыря, ведь происходят существенные изменения в функциональности пищеварительной системы. Организм должен перестроиться на новый лад со временем, поэтому изначально наблюдается дискомфортное состояние.
При отсутствии желчного пузыря, желчь попадает прямо в кишечник. Это беспрерывный процесс. Ранее присутствовал сфинктер в области желчного пузыря, который регулировал количество выделяемой желчи. После удаления желчь беспрерывно вытекает из печени по протокам в двенадцатиперстную кишку. Это и является причиной дискомфорта. Боли не резкие, а тянущие, без прострелов. Характер боли терпимый. Возникает неприятное ощущение обычно после еды.
Также у пациента присутствует раздражение стенок кишечника, из-за действия кислоты в составе желчного секрета. Теперь желчь будет присутствовать в кишечнике постоянно. Состояние неприятное, но решаемое. Облегчить состояние пациента помогут назначенные врачом лекарственные средства, диета и физические упражнения.
Неприятные ощущения возникают в области правого подреберья и низа живота. Также боль в правом боку в послеоперационный период связана с типом операции, которую проводили:
- С помощью небольших проколов, выполняемых для проведения лапароскопии, брюшная полость заполняется инертным газом – окисью углерода. Этот газ позволяет беспрепятственно извлечь больной орган. Избыточное скопление газа может вызвать неприятные тянущие ощущения не только в правом подреберье, но и по всей брюшной области. По мере улетучивания инертного газа из брюшной полости, пациенту становится легче.
- При проведении полостной операции часто возникает сильная боль в области ребер. Неприятное ощущение связано с разрезом скальпеля и удалением целого органа. Ткани повреждены, требуется время для заживления рассечения. Примерно через месяц после операции болевые ощущения должны пройти.
При сильных болях назначают обезболивающие препараты, которые следует употреблять в течение недели.
В послеоперационный период неприятные ощущения могут беспокоить пациента постоянно и ослабевать только после приема нестероидных противовоспалительных средств. Если же боли вызваны погрешностями в диете или периодом адаптации, то неприятные ощущения в правом боку будут возникать преимущественно после приема пищи. Длится приступ от 20 минут и более. В среднем – около часа. Длина приступа также зависит от количества съеденного и тяжести продуктов (жирность, сытость).
Сопутствующие симптомы
При возникновении патологической боли могут возникать дополнительные симптомы:
- Боль может отдавать от правого подреберья в область лопатки, спины или плечей, сзади или спереди.
- Появление жидкого стула из-за ускоренной эвакуации желчи без задержки в желчном пузыре. Желчь в подобной консистенции разжижает каловые массы, вызывая механическую диарею.
- Метеоризм. Возникает часто в период адаптации к жизни без желчного пузыря.
- Тошнота. В более тяжелых ситуациях сопровождается рвотой.
- Возникает привкус горечи по утрам.
- Нехватка витаминов, в особенности жирорастворимых. Данное состояние связано со сниженной всасываемостью витаминных и минеральных добавок в тонком кишечнике.
- Потеря веса. Связана с гиповитаминозом и нехваткой питательных веществ.
- На фоне сниженной усвояемости нутриентов – снижение работоспособности, слабость и сонливость.
Такое состояние развивается постепенно и требует дополнительной коррекции со стороны лекарственных средств, включая парентеральные формы выпуска витаминных добавок.
Причины
Если боль носит постоянный характер, то она может быть вызвана следующими причинами у пациента, перенесшего холецистэктомию:
- Возникновение постхолецистэктомического синдрома.
- Чрезмерные физические нагрузки.
- Погрешности в диете.
- Обострение сопутствующих хронических болезней.
- Наличие послеоперационного осложнения, включая врачебные ошибки.

Также других, менее серьезных причин, существует большое количество. Это может быть вариантом нормы или патологией. Нужно выяснять причины индивидуально, посредством проведения диагностики. Даже в практике врачей встречаются случаи фантомной боли – когда пациент ощущает неприятные ощущения на месте удаленного органа, которых в норме не должно быть.
Какие патологии системы желудочно-кишечного тракта и сопутствующие заболевания могут возникать:
- Воспаление поджелудочной железы в анамнезе.
- Обострение гастрита или язвенной болезни желудка.
- Обострение язвы двенадцатиперстной кишки.
- Наличие болезней печени.
Врачи могут занести инфекцию в организм, если хирургические инструменты не были достаточно простерилизованными. Поэтому после удаления желчного нужно следить за температурными показателями. Если развивается выраженная гипертермия (показатели поднимаются от 38 градусов), то больному срочно назначают антибиотикотерапию. Такие ситуации крайне редки, потому что по протоколу в больницах сразу начинают использовать антибактериальные средства в течение 5-7 суток с момента проведения хирургической манипуляции любой сложности.
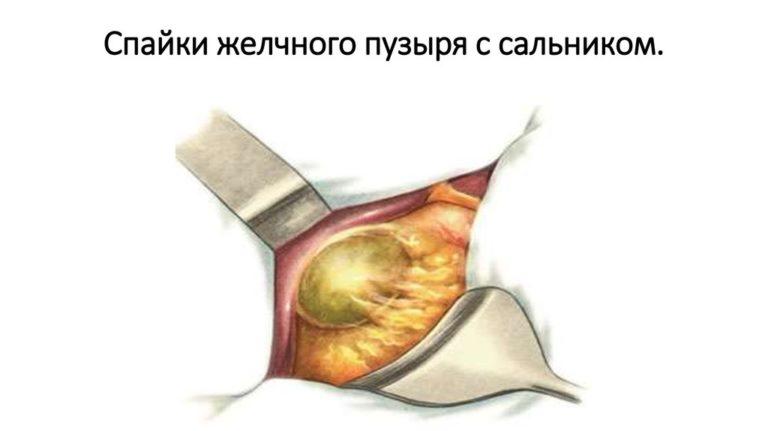
Другой момент – появление спаечного процесса после операции. Спайки – это отростки соединительной ткани, возникающие в ответ на воспаление или повреждение внутренних органов. Эта соединительная ткань часто вызывает дискомфорт, если ее много и она начинает склеивать внутренние органы.
При удалении желчного пузыря с камнями могут не заметить выход конкремента в желчную протоку. Если это произошло, то в скором времени пациент почувствует ухудшение и острую боль в правом подреберье. Если есть риск закупорки желчных протоков, то их также ампутируют.
После удаления желчного пузыря боли в правом подреберье спустя некоторое время может возникнуть постхолецистэктомический синдром. Дискомфорт может возникнуть практически сразу после операции, а может возникнуть позже, даже спустя полгода. Точные причины данного состояния до сих пор не выявлены.
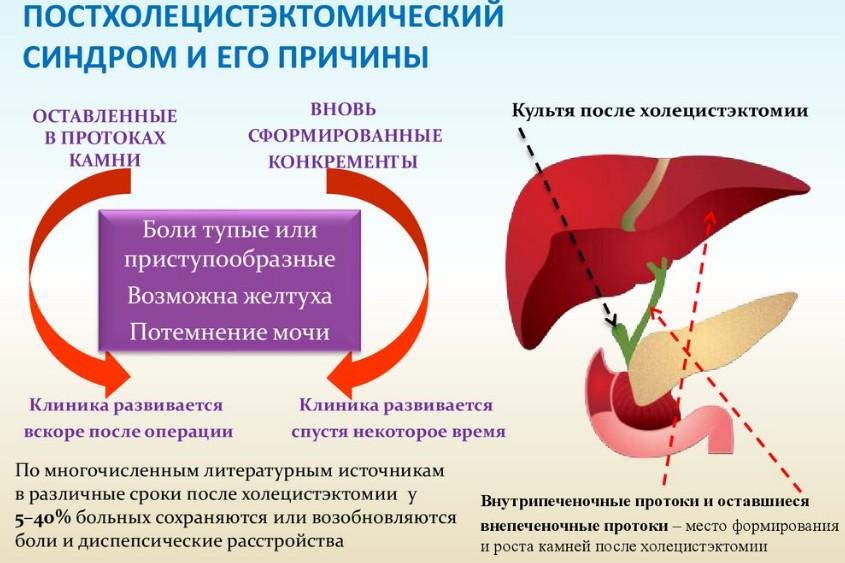
Основная причина появления состояния – дисфункция сфинктера Одди. После удаления желчного пузыря функции сфинктера нарушаются, возникает гипотония. В норме сфинктер Одди реагирует на поступающее количество желчи и разжимается. После удаления желчного пузыря надобность в этой функции пропадает, ведь теперь желчь поступает беспрерывно. Это и вызывает боль на месте удаленного органа. Вторая причина постхолецистэктомического синдрома – оставленный врачами после операции пузырный проток.
В период восстановления пациенту показан полный покой. Первые недели жизни больного должны пройти в постельном режиме. В противном случае повышается риск внутреннего кровотечения, а неприятные ощущения проявляются тупой болью справа. Когда пройдет двухнедельный срок, пациент может постепенно возвращаться к нормальной двигательной активности, при условии, что нет осложнений. Также с временем разрешают выполнять физические упражнения легкой или умеренной интенсивности. Ежедневная ходьба в медленном темпе предупреждает появление желчного застоя.
Если больной не соблюдает принципы диеты №5, то у пациента в скором времени будет колоть в правом боку. Покалывание вызвано спазмом желчевыводящих путей, в которых накапливается загустевший желчный секрет. Злоупотребление мучными, жирными, острыми и сладкими блюдами вызывает болезненное состояние у пациента. Лечение заключается в нормализации рациона, с придерживанием принципов дробного питания, исключением не рекомендуемых пищевых продуктов.

Первая помощь
Если пациента мучает сильная боль, ему необходимо оказать действия, способные облегчить состояние до приезда врачей. Сначала расстегивают тесную одежду. При сильных стреляющих и ноющих болях пациента кладут на правый бок. По мере возможности пострадавший должен расслабиться и не думать о плохом. Чтобы отвлечь негативные мысли больного, необходимо разговаривать с ним, подбадривать, всячески отвлекая.
Если боль нестерпимая, можно принять теплую ванну, а после нее положить на правый бок кулек со льдом. Возможно, после этих действий состояние значительно улучшится и не придется вызывать скорую помощь. В любом случае необходимо посетить специалиста, чтобы выяснить – что вызвало неприятные ощущения, чтобы предотвратить приступы в дальнейшем.
Диагностика
Пациент должен обратиться к участковому терапевту, который проведет общий осмотр, соберет жалобы и даст направление на прием к гастроэнтерологу. Это специалист, занимающийся расстройствами желудочно-кишечного тракта. Возможно, потребуется консультация более узкопрофильного специалиста – гепатолога.
Пациенту назначают общий и биохимический анализ крови, чтобы проверить, как работает система гемостаза, есть ли проявления нарушений в работе органов по анализам. Если все в норме, то вероятно пациента направят на проведение УЗИ брюшной полости. При возникновении неуточненного диагноза может потребоваться дополнительное проведение КТ брюшной полости или фиброгастродуоденоскопии.
Лечение болей
Терапия зависит от поставленного диагноза. Обычно назначают комплексное лечение, с использованием медикаментов. Препараты временно облегчают состояние больного и нормализуют некоторые биохимические показатели, если они не в норме. Коррекция питания – наиболее важный этап. Без соблюдения диеты результата в терапии не будет. Если возникают патологические изменения, угрожающие здоровью пациента, может потребоваться операция. Многочисленные отзывы указывают, что с постхолецистэктомическим синдромом можно справиться, не прибегая к хирургии.
Лечение препаратами – важный этап на первых порах. Они нормализуют работу ЖКТ и убирают боли в правом подреберье. Основной перечень назначений включает:
- Анальгетики или НПВС – нужны в острый период, когда пациента донимает сильная боль. Не подходят для длительного использования, так как обладают внушительным перечнем побочных эффектов.
- Ферменты. Необходимы для улучшения функции печени и поджелудочной железы.
- Антибиотики – если возникло осложнение в виде воспалительного процесса.
- Пребиотики – необходимы для нормализации работы кишечника и для лечения диареи.
Спазмолитические средства, как и НПВС, используются кратковременно, для купирования болезненного приступа, связанного со спазмом желчевыводящих протоков и кишечника, включая двенадцатиперстную кишку. Примеры препаратов – Но-шпа, Папаверин. Эти лекарства избирательно действуют на гладкую мускулатуру, находящуюся в матке и кишечнике, расслабляя ее.

Желчегонные средства облегчают желчный отток. Они помогают в том случае, если у пациента из-за погрешностей в диете произошло скопление желчного секрета в просвете труб. Препараты принимают курсами, чтобы облегчить состояние или предотвратить возникновение холестаза. Медикаменты действуют быстро. Обычно пациент чувствует облегчение уже через несколько дней с начала желчегонной терапии.
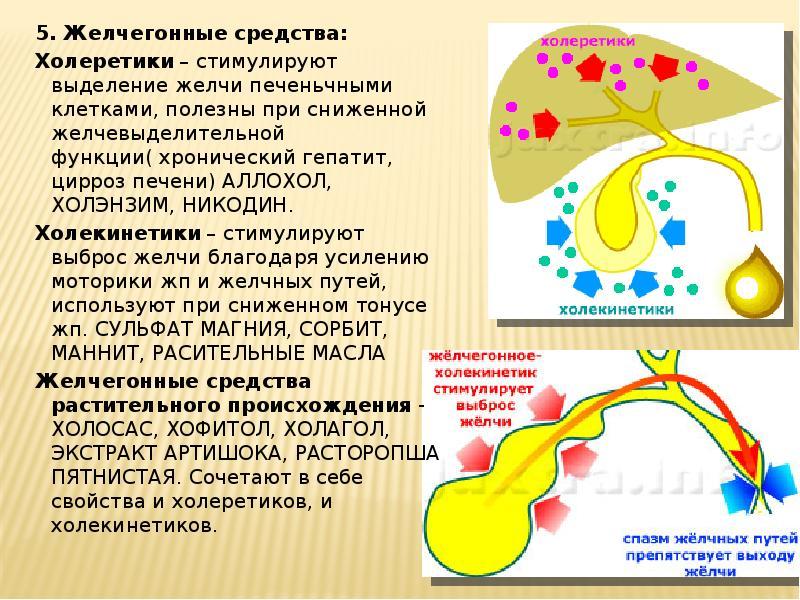
Рекомендации по диете для человека, которому удалили желчный пузырь, включают употребление продуктов, разрешенных в меню диетического стола номер 5. Основу рациона составляют каши на воде или обезжиренном молоке, нежирные сорта мяса, птицы и рыбы. Белок и жиры употребляют в умеренном количестве. Рекомендуемые значения углеводов – 4 г на 1 кг массы тела. По белкам и жирам – по 0.8 г на кг массы тела. Овощи первое время едят в вареном и протертом виде. Сухофрукты употребляют в умеренном количестве. Больной должен есть небольшими порциями, по 5-6 раз в сутки, если у него нет сахарного диабета. Норма питьевой воды – от 1.5 л в день.

Есть пища, способствующая активному выделению желчи. К ней относят – растительные масла, богатые омега 3 полиненасыщенными жирными кислотами (оливковое или льняное масло). Пищевые добавки – куркума, фитосборы на основе бессмертника песчаного, кукурузных рылец, одуванчика. Полезно пить ромашковый чай и компот из шиповника.

Пациент должен избегать продуктов, вызывающих скопление и сгущение желчного секрета в просвете желчевыводящих протоков. К ним относят:
- кофе, крепкий чай, шоколад, какао;
- жирная, острая, соленая и жареная пища;
- мучное, выпечка из теста, изготовленная из белой муки;
- конфеты, пирожные;
- алкогольные напитки;
- полуфабрикаты, жирные мясные, грибные или рыбные бульоны.
Если со временем пациент пойдет на поправку и рецидивы боли прекратятся полностью, то изредка (не чаще раза в месяц) и в небольших количествах можно себе позволить употребление запрещенного блюда.
Удаляют желчные протоки в том случае, если возникла закупорка конкрементами или холестаз вызвал осложнения (инфицирование, появление камней). Поэтому в некоторых случаях желчные протоки удаляют сразу с желчным пузырем (при частых рецидивах ЖКБ).
Жизнь в послеоперационный период
Если пациент придерживается диеты и не изнуряет себя тяжелым физическим трудом, его качество жизни практически ничем не отличается от здорового человека. С удаленным желчным пузырем можно долго жить, если придерживаться принципов диеты.
Заключение
Боль после удаления желчного пузыря вызвана неправильным питанием, постхолецистэктомическим синдромом или физическими нагрузками. В редких случаях возникают серьезные осложнения. Если провести комплексное лечение, прогноз положительный.
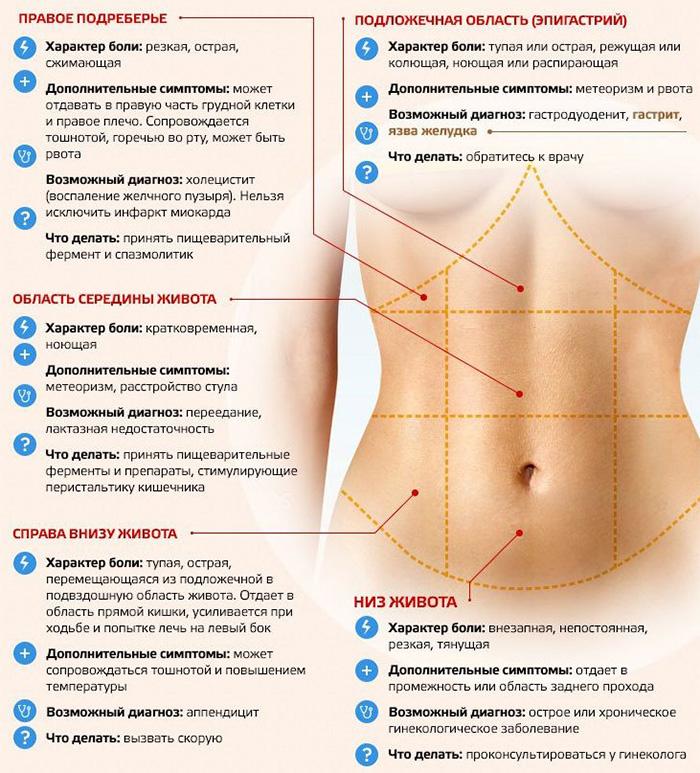
Боль в правом подреберье сзади со спины может быть вызвана патологией органов брюшной полости, опорно-двигательного аппарата, психологическими факторами. Более 80% людей ощущали неприятные симптомы в области разных отделов позвоночника. Боль в спине является второй причиной временной потери трудоспособности у пациентов молодого и среднего возраста, уступая только ОРВИ.
Разновидности болевого синдрома
При возникновении неприятных ощущений в области поясницы важно выявить их истинную причину. Врачи выделяют две разновидности боли: неспецифическую и специфическую. Первую связывают с дисфункцией мышц, суставов и связок спины. Такие болевые синдромы принято объяснять остеохондрозом. Эта причина выявляется у 90% людей, которые жалуются на неприятные чувства в области спины.
У 15% людей выявляется компрессионная радикулопатия или радикулит. Заболевание связано с поражением спинномозговых корешков. В 4% случаев выявляется специфическая или вторичная боль в спине, связанная с серьезными заболеваниями позвоночника и внутренних органов.
Список тревожных симптомов:
- повышенная температура тела;
- возраст больного до 20 лет и после 50 лет;
- нетипичная клиническая картина: тошнота, рвота, недержание, кровь в моче;
- слабость в ногах, онемение;
- усиление неприятных ощущений ночью, быстрая потеря массы тела;
- в истории болезни есть ВИЧ или злокачественные заболевания, наркомания;
- болевые чувства в пояснице усиливаются, не зависят от положения тела, продолжаются более месяца.
Особого внимания требуют случаи, когда традиционная медикаментозная терапия не дает результата.
Сила боли – понятие в большей мере субъективное. Оно зависит не только от истинных причин: патологий, травм, но и уровня болевого порога пациента, его личностных качеств, особенностей организма. Врачу важно понять, насколько сильны ощущения пациента, чтобы определить, какое обезболивание необходимо в этом случае. Для этого проводится опрос, осмотр и пальпация болезненной зоны спины. Человеку могут предложить шкалу с баллами от 1 до 10, по которой он может оценить свои ощущения: от слабых до нестерпимых. Людям с глубокой деменцией, детям могут предложить такое задание, где схематически изображены лица с разной степенью боли.
Однако это личные впечатления больного, который не всегда неправильно характеризует свое самочувствие. Врач обращает внимание на выражение лица, стремление человека занять более удобную позу, голосовые проявления: стоны, крики. При пальпации тревожным сигналом выступает рефлекторное напряжение мышц поясницы в в беспокоящимся месте.
Выделяют степени болевого синдрома:
- слабая, используются ненаркотические обезболивающие препараты: парацетамол, ибупрофен, диклофенак;
- умеренная, для облегчения симптомов используются комбинации из двух спазмолитиков или ненаркотического и наркотического средства;
- сильная, используются сильные наркотические и ненаркотические средства, иногда требуется блокада нервных окончаний.
Сила боли в правом подреберье не всегда отражает уровень опасности заболевания. Люди пожилого возраста и пациенты с сахарным диабетом имеют низкий порог чувствительности, что усложняет сбор информации для постановки диагноза из-за стертой симптоматики.
Неспецифические боли в спине
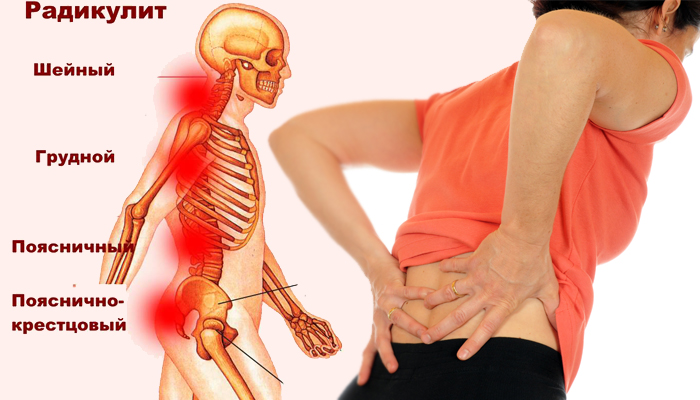
Боль в спине в правом подреберье может быть спровоцирована возрастными изменениями позвоночника. Этот симптом проявляется уже после 30 лет. Патологии могут быть разными: дегенерация дисков, образование наростов на костной ткани (остеофитов), развитие грыжи межпозвонкового диска. Причиной неспецифической боли в спине могут стать микротравмы и растяжения мышц после физической нагрузки, неудачного движения. В этих случаях неприятные ощущения проходят самостоятельно.
Радикулит
Радикулопатия связана с повреждением, сжатием корешков спинномозговых нервов. При заболевании боль отдает от спины к другим частям тела в зависимости от того, в какой части произошло защемление корешка.
При основной локализации боли сзади справа со спины под ребрами неприятные ощущения будут отдавать в паховую область, низ живота и внутреннюю поверхность бедра. Заболевание носит как острый, так и хронический характер.
Своевременная терапия позволяет остановить патологический процесс, особенно на ранних стадиях. Помимо медикаментозного и хирургического лечения, большое значение придается лечебной физкультуре и коррекции осанки.
Вторичные болевые ощущения
Специфическая боль в правом подреберье со спины встречается редко и является симптомом серьезных болезней. Она сочетается с другими симптомами, характерными для имеющейся патологии. В данном случае необходимы консультации разных специалистов: хирурга, гастроэнтеролога, нефролога.

Если пациент жалуется на боль сзади в спине справа под ребрами и выше, лихорадку, продолжительный кашель, его направляют на флюорографию для исключения патологий легких: пневмонии, плеврита.
Заболевания позвоночника
Очаг боли в правом подреберье со стороны спины может быть связан с тяжелыми поражениями спинного мозга: переломом позвонков, опухолью, инфекциями. Если причина связана с неврологией, то неприятные ощущения проявляются со следующими симптомами:
- чувство жжения в пораженной области;
- онемение и покалывание не только в области спины, но и в конечностях;
- усиление дискомфорта при прикосновении, нажатии;
- молниеносные прострелы, которые можно сравнить с ударом тока;
- усиление неприятных ощущений при воздействии холодной или горячей воды.
В этих случаях необходима консультация невропатолога, проведение МРТ, КТ, рентгена. Для новообразования позвоночника неприятные чувства длятся более месяца, характерно постепенное нарастание признаков неврологического нарушения. Возраст пациента обычно превышает 50 лет. Человек жалуется на беспричинную потерю веса. Болевой синдром в области спины не проходит не только днем, но и ночью.
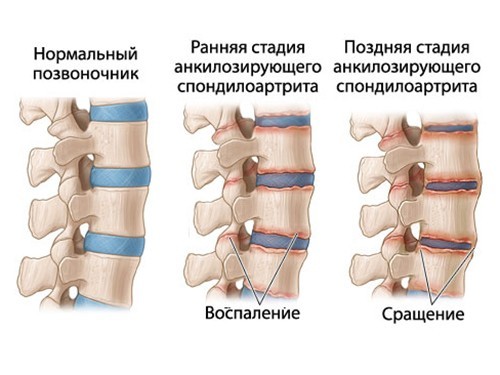
Причиной боли сзади справа под ребрами может быть начальная стадия спондилоартрита. Заболевание характеризуется постепенным разрушением позвонков и воспалением нервов. На начальном этапе больного тревожат локализованные тупые боли в спине при выполнении определенных движений, малозаметное искривление. Болезнь может привести к необратимым изменениям позвоночника, спинного мозга и инвалидности. Обычно патология выявляется у людей после 40 лет.
Болезненность носит воспалительный характер: после лечебной физкультуры может стихать, усиливается в ночное время.
Компрессионный перелом позвоночника также может стать причиной боли в правом подреберье со стороны спины. Такая травма характерна для женщин старше 55 лет, страдающих от остеопороза. Может возникнуть и в результате неудачного падения в любом возрасте. Сила боли варьируется от умеренной до сильной, облегчается в положении лежа. Ухудшение происходит при незначительной физической нагрузке, кашле, тряской дороге.
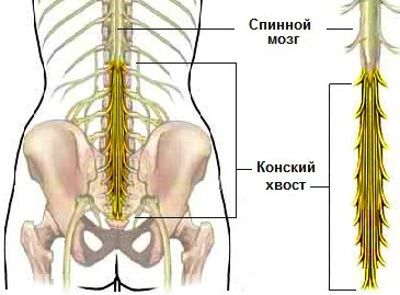
С развитием заболевания появляются характерные симптомы: онемение ног в разных местах, нарушение работы органов таза, недержание, непроизвольная дефекация, половая дисфункция.
Для инфекционного поражения позвоночника характерна лихорадка, локальное повышение температуры в пораженной зоне спины, повышенное потоотделение. Пораженная зона краснеет. Воспалительный процесс инфекционной природы возникает после проведения хирургических операций, трансплантации органов. В зону риска попадают люди, злоупотребляющие алкоголем, заядлые курильщики. Повышен риск инфекционного поражения позвоночника у пациентов с сахарным диабетом, туберкулезом, онкологией.
Заболевания почек
Причинами резкой или тупой боли сбоку и внизу поясницы могут быть воспаление почки, мочекаменная болезнь, нефроптоз.
Для острого пиелонефрита характерны признаки:
- температура 38–40 градусов;
- плохое самочувствие, тошнота, рвота, озноб;
- боли в пояснице, животе.
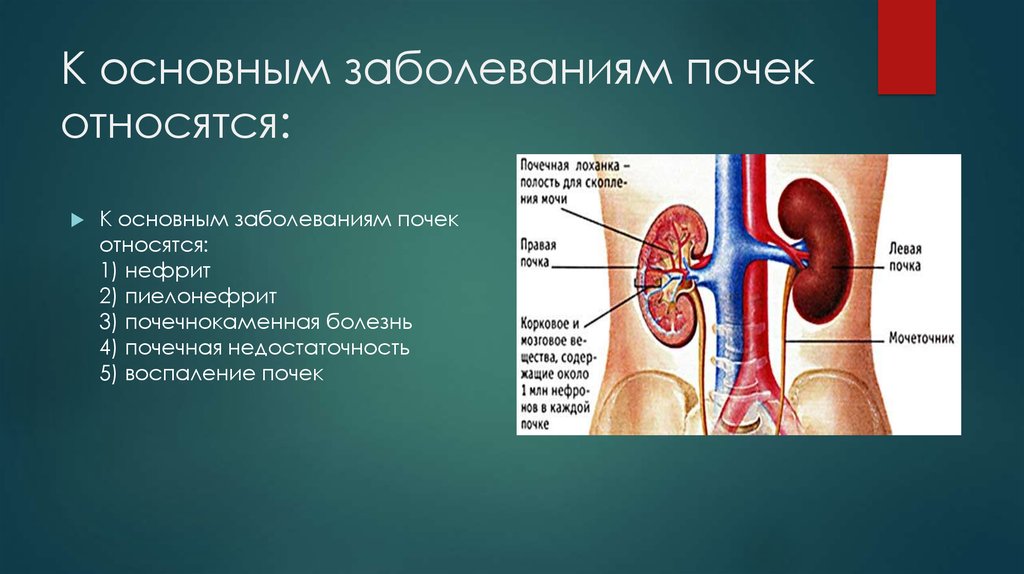
Если воспаление выходит за пределы почки, больной принимает вынужденную позу лежа или сидя с поджатыми ногами. Ноющая боль может локализоваться сбоку спины или распространиться по всей пояснице, усиливается при ходьбе и постукивании по воспаленной почке. При остром пиелонефрите отеки отсутствуют. Если воспаление происходит с образованием гнойных масс, то возможна закупорка мочеточника. В этом случае приступ совпадает с проявлениями почечной колики.
Хронический пиелонефрит характеризуется меньшей интенсивностью симптомов. Ощущения с правой и левой стороны спины могут быть ноющими, слабыми, терпимыми. Пациент нередко связывает ее с ломотой в спине из-за физической активности и усталости. Болезнь сопровождается скачками давления, головной болью. Стертая симптоматика делает пиелонефрит опасной патологией, которая часто диагностируется на этапе развития осложнений.
Главным симптомом почечнокаменной болезни является почечная колика, которая встречается у 90–95% пациентов. Приступ вызван движением камня, его попаданием в почечную лоханку и мочеточник. Обычно колика возникает после физических упражнений, тряской езды, кашля, рвоты, травмы. Иногда заболевание обостряется спонтанно ночью или во время сидячей работы.
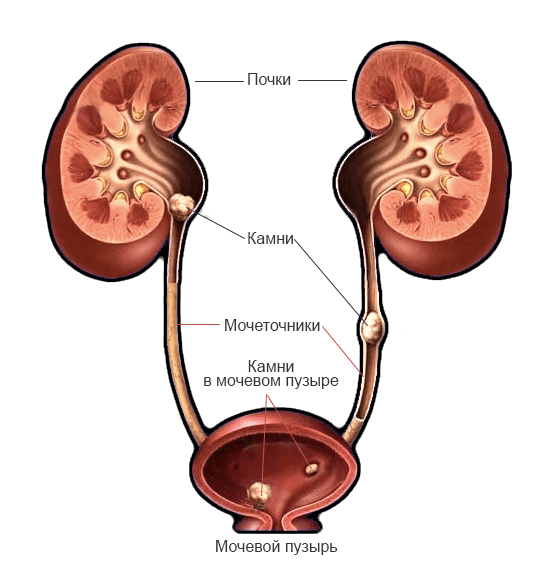
Характер боли и время обострения зависит от размера и формы камня. Мелкие камни чаще беспокоят больного. Они более подвижны, чем крупные, чаще попадают в почечную лоханку. Острую боль причиняют камни с шиловидными концами. Если конкремент маленький и гладкий, он пройдет по мочеточнику. В этом случае почечная колика прекратится. Боль угаснет через два часа. Камни с острыми краями часто застревают в почечной лоханке или мочеточнике. Они повреждают слизистую и вызывают воспаление, тогда в моче может появиться гной.
Когда камень застревает в почечной лоханке и верхнем отделе мочеточника, то болит бок поясницы. С продвижением конкремента болевой очаг отмечается внизу.
Опущение почек чаще встречается у женщин 25–40 лет. К возможным причинам относятся инфекции, поднимание тяжестей, травмы спины. Иногда нефроптоз развивается у женщин после родов из-за ослабления мышц брюшной стенки спереди. У здорового человека почки двигаются на вдохе и выдохе в пределах 1–5 см. При нефроптозе органы смещаются вниз на 5–12 см. Чаще встречается патология правой почки.
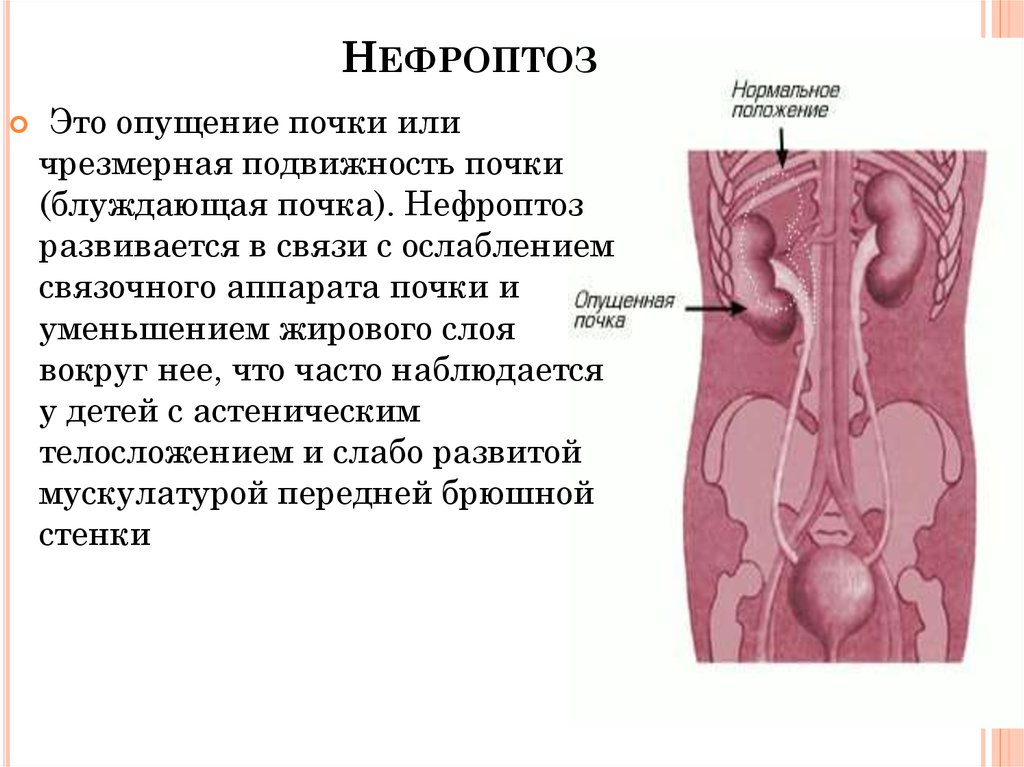
На первой стадии заболевания человек жалуется на тупые боли в области правой или левой части спины и внизу поясницы после физической нагрузки, длительного пребывания в вертикальном положении. С развитием патологии болезненность усиливается, проявляются другие признаки поражения почки: кровь в моче, отеки, скачки артериального давления.
В редких случаях причиной боль в правом подреберье может стать опухоль почек. Более 90% из новообразований являются злокачественными. Чаще всего это заболевание встречается у курящих людей. Ноющая боль возникает, когда новообразование вышло за пределы почки и давит на нервные окончания соседних тканей и органов.
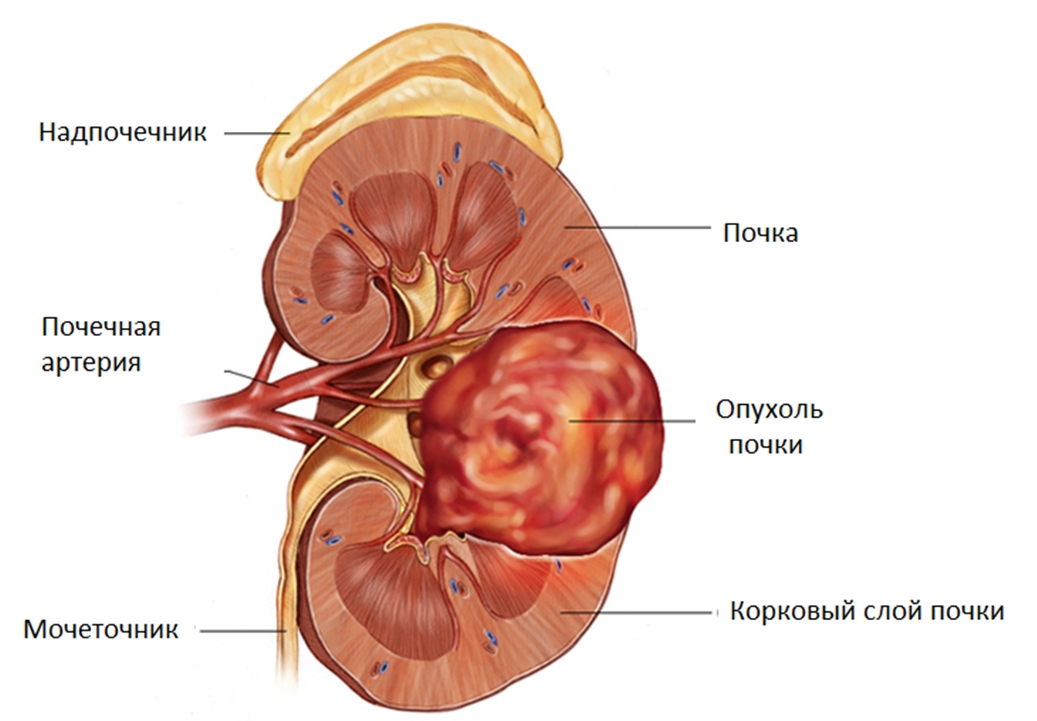
Опухоль сопровождается гематурией (наличием крови в моче), повышением температуры в течение длительного времени и ощущением образования в животе. Новообразование можно почувствовать на ощупь, особенно у людей худощавого телосложения.
Заболевания органов пищеварительной системы
Правый бок под ребрами спереди и со спины может болеть при патологиях печени, желчного пузыря, поджелудочной железы. Также болевой синдром в этой области может быть проявлением аппендицита, болезнях кишечника.
Болезни печени, желчного пузыря и протоков могут вызывать болевые ощущения в спине. К наиболее распространенным заболеваниям относятся:
- желчнокаменная болезнь и ее осложнения: печеночная колика, калькулезный холецистит;
- гепатит, фиброз, цирроз печени;
- некалькулезный холецистит, холангит;
- язвенная болезнь желудка, двенадцатиперстной кишки.
Когда чувствуется умеренная боль сбоку живота под ребрами и задней части спины, необходимо проверить состояние печени. Гепатиты, фиброз, цирроз долгое время могут протекать бессимптомно. Человек ощущает тяжесть в правом подреберье спереди и сзади, усталость, раздражительность. Позже к симптомам прибавляются признаки желтухи, меняется цвет кожи и белков глаз, появляются сосудистые звездочки. Далее интенсивность признаков нарастает.
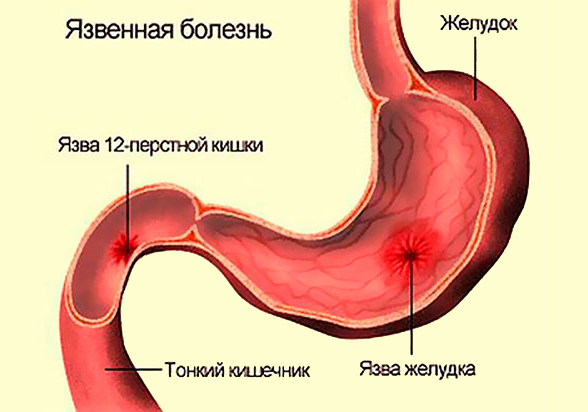
Главным симптомом язвенной болезни являются боли, которые могут локализоваться в эпигастрии, левом и правым подреберье. Неприятные ощущения могут сопровождаться тошнотой и рвотой. Обычно появление боль в правом подреберье связано с приемами пищи. Интенсивность проявления признаков болезни зависит от локализации язвы, ее размеров и глубины.
Болевые ощущения в правом боку под ребрами возникают, когда язва расположена в двенадцатиперстной кишке и нижней части желудка в пилорическом отделе. В этом случае чаще всего больного мучают поздние боли, которые возникают через полтора-два часа после приема пищи. Обострение проходит, когда пищевая масса поступает в следующие отделы кишечника и перестает раздражать пораженную слизистую. Возможны и голодные боли, которые возникают через 2–4 часа после приема пищи и ночью. Самочувствие улучшается после приема пищи.
Желчекаменная болезнь на протяжении длительного времени может не беспокоить человека. Однако обострение может случиться в любой момент. Наиболее частыми осложнениями ЖКБ является печеночная колика и острый холецистит. Человека мучает сильная боль в правом подреберье спереди и сзади, которая заставляет принять позу лежа на боку с подогнутыми ногами, усиливается на вдохе.
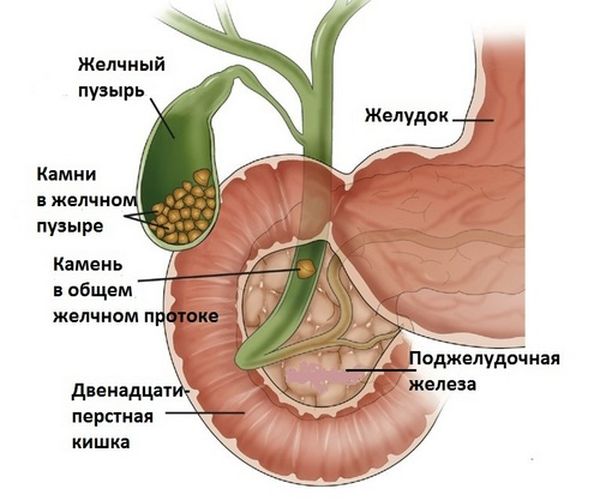
Дополнительными симптомами являются:
- механическая желтуха;
- лихорадка при холецистите;
- тошнота и рвота.
Приступ длится 2–4 часа, может перейти в более грозные осложнения: перитонит, острый панкреатит, сепсис.
Хроническая форма холецистита выражена менее яркими болями в правом подреберье. Заболевание протекает с чередующимися периодами обострения и ремиссии.
Приступ ЖКБ возникает после приема жирной пищи, употребления алкоголя, желчегонных средств. Иногда обострение вызывается незначительными причинами: неудачным движением, кашлем, зевотой, рвотой, даже глубоким вдохом.
Поражение поджелудочной железы сопровождается болями в разных зонах живота и поясницы. Неприятные ощущения с правой стороны возникают, когда воспаление затронуло головку органа. Возможны опоясывающие боли при поражении всей железы. Обострение обычно связано с употреблением обильной, жирной, жареной пищи, возникает через час после еды.
Неприятные ощущения усиливаются, когда человек ложится, ослабевают в положении сидя при неполном наклоне вперед. Боль может отдавать в лопатку, руку, плечо, имитировать стенокардию.
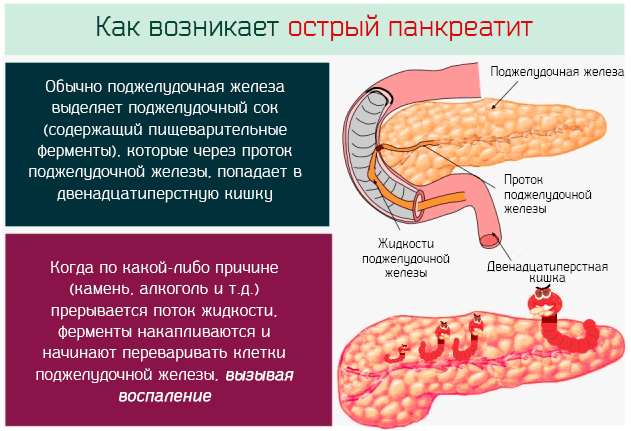
Сопутствующие симптомы связаны с расстройством пищеварения:
- тошнота;
- изжога;
- отрыжка;
- диарея;
- потеря массы тела.
Если человек жалуется, что у него резко заболели живот и поясница по принципу пояса, началась неукротимая рвота, повысилась температура, необходимо вызвать скорую медицинскую помощь. Боль может быть настолько сильной, что возникает угроза болевого шока. Эти симптомы могут быть проявлением острого панкреатита, заболевания, угрожающего жизни.
Заключение
Для ответа на вопрос, почему болит в правом подреберье сзади со спины, необходима консультация терапевта. Врач назначит дополнительные методы диагностики, при необходимости направит к узким специалистам. В 90% случаев боли не носят опасного характера и связаны с нарушением осанки и возрастными изменениями позвоночника. Однако существует вероятность наличия более опасных заболеваний органов дыхания, пищеварения, мочевыделительной системы, позвоночника.
При возникновении сильной продолжительной боли, которая нарушает трудоспособность человека, необходимо вызвать скорую помощь. Тревожными сигналами является рвота, повышение температуры, нарушение мочеиспускания, онемение конечностей.
Читайте также:


