Нейротомия в поясничном отделе
При остеохондрозе пояснично-крестцового отдела наблюдаются дегенеративно-дистрофические нарушения в обозначенной области позвоночника. Изменения происходят в межпозвонковых дисках, связочном аппарате, телах позвонков. Тип остеохондроза встречается часто, объяснение – на поясничный отдел ложится нагрузка тела. Часто болезнь осложняется физическими нагрузками, тяжёлыми условиями работы.
Сначала симптомов, помимо боли, дискомфорта, пациент не заметит; на второй стадии развития заболевания происходит защемление нервных окончаний. Приводит к иррадиированию болей в бёдра, ягодицы, нижние части ног. Для избавления от болевого, корешкового синдрома врачи начинают лечение с комплексной терапии. Назначается поясничная радиочастотная невротомия при остеохондрозе, если назначенное ранее воздействие не дало результатов.
Невротомия представлена хирургическим вмешательством, радиочастотным методом. Цели методик идентичные. Вместо хирургических инструментов врач применяет ультразвуковое оборудование для деструкции нерва! Ожидания врачей:
- долговременное купирование болевого синдрома;
- быстрое восстановление после радиочастотной невротомии;
- возвращение к стандартному образу жизни на следующий день.
Врачи расходятся во мнениях относительно воздействия на поражённый нерв. Серьёзный процесс, требует опыта, знаний хирургов. Врачи предпочитают сначала воспользоваться консервативным лечением, альтернативной терапией, прежде чем назначить невротомию.
Показания и противопоказания
Поясничная радиочастотная невротомия при остеохондрозе назначается редко. Операция считается быстрой, малоинвазивной, требует показаний. При лечении остеохондроза стоит понимать, что избавиться от болезни навсегда не получится. Врач поможет:
- снизить болевые ощущения;
- распрощаться с дискомфортом;
- улучшить мобильность;
- снизить давление на нервные корешки.
Взаимоотношение с медиком складывается из самочувствия, анамнеза, истории болезни. Радиочастотную невротомию поясничного отдела позвоночника назначают в случаях:
- Остеохондроз пояснично-крестцовой области;
- Синдром фасеточных суставов (спондилоартроз).
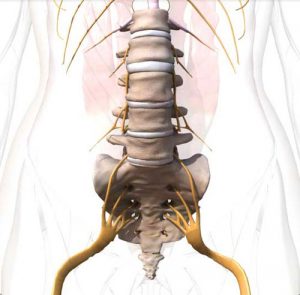
Поясничный отдел позвоночника
Если консервативное лечение не действенно, болезнь не поддаётся воздействию, состояние пациента ухудшается, назначают радиочастотное воздействие на поражённые нервы. Речь о тяжёлых случаях заболеваний, при которых пациент ограничен в движениях. Ситуации обусловлены сильным болевым синдромом. Боли порой невыносимые, что учитывает медперсонал.
Стоит учитывать противопоказания к проведению невротомии поясничной области радиочастотным методом:
- Беременность;
- Локальные инфекции (в пояснично-крестцовой зоне столба);
- Воспалительные заболевания в острой форме на фоне повышения температуры тела.
Процедура невротомии
Процедура делится на три этапа – подготовительный, основной, восстановительный. Поясничная радиочастотная невротомия при остеохондрозе занимает 60 минут. Зависит от состояния пациента, опыта врача, оборудования. Подготовка пациента:
- Консультация. Проводится перед операцией, за неделю до неё. Врач обговаривает детали, морально настраивает пациента.
- Обработка рабочего стола. Хирургический стол обрабатывается перед, после каждого пациента вне зависимости от особенностей воздействия.
- Расположение на хирургическом столе. Больной ложится на живот, чтобы упростить доступ к проблемному участку.
- Обработка рабочей области. Кожа в поясничном отделе обеззараживается.
- Обезболивание. Применяется локальный анестетик. Предпочтительна местная анестезия.
Процесс радиочастотного воздействия
Второй этап – основной:
За раз хирург проводит радиочастотную невротомию на нескольких ущемлённых нервах. В течение месяца болевой синдром сохранится. Пациенту назначаются обезболивающие средства. Образ жизни восстанавливается на следующие сутки после радиочастотного воздействия, не стоит сразу использовать личный транспорт. Пусть встретят родственники, вызовите такси.
Этап восстановления пациента. Длится недолго, сочетается с реабилитационными мерами (физиотерапией). Врач даст рекомендации. С облюдайте наставления.
Осложнения после абляции
Пациенту, которому назначена поясничная радиочастотная невротомия при остеохондрозе, интересны возможные неудачи, осложнения. Подобное воздействие безопасно. Осложнения:
- Возникновение инфекций;
- Кровотечение;
- Аллергические реакции на вводимые препараты;
- Болезненность оперируемого участка;
- Отёк в области прокола.
Результат воздействия
Через месяц после операции боли пропадут. Происходит постепенно, через 4 недели заметен результат. Нет 100% гарантии успеха. Боли, дискомфорт могут вернуться. Назначается повторная манипуляция.
Повторное воздействие назначается врачом. Не бойтесь, что боли появятся через несколько недель, месяцев. Проходит 12-24 месяца! Если в течение срока болевые ощущения возвращаются, назначается повторная абляция.
Действенность манипуляции равна 80 процентам. У пациентов наблюдаются устойчивые результаты:
- мышечный тонус снижается;
- локомоторные функции восстанавливаются;
- проходят ограничения в движениях.









Актуальность
Боль в спине – это не только страдания людей, но и большие социально-экономические потери. Согласно данным эпидемиологических исследований, проведенных в странах с развитой экономикой и медициной, более 70 % пациентов на первичном приёме жалуются на недомогание, связанное с заболеванием позвоночника. Это вызвано широкой распространённостью патологических состояний позвоночника, именуемых врачами как остеохондроз, спондилоартроз, спондилез и др. В последние десятилетия у врачей различных специальностей значительно вырос интерес к проблемам вертеброгенной боли, методам её изучения, способам профилактики и лечения. С одной стороны разработка новых инструментов, имплантов, методов хирургической коррекции патологически измененного позвоночника позволяет хирургии находится на вершине технического прогресса, а с другой – вертебролог сегодня сталкивается с проблемой выбора оптимального для пациента метода хирургического лечения [2,3].
Оперативное вмешательство по поводу вертеброгенной боли в настоящее время почти исключительно сводится к спондилодезу. Однако, в декабре 2001 года Шведская научная группа по изучению поясничных болей (Swedish Lumbar Spin study Group) опубликовала результаты проспективного рандомизированного исследования. Было обследовано 294 пациента с хроническими болями дегенеративной этиологии, исключая случаи специфических рентгенологических диагнозов, таких как спондилолистез. В этом исследовании было обнаружено, что у пациентов получавших оперативное лечение в виде спондилодеза, через 2 года после операции функциональная оценка была ниже, а болевая - выше, чем у неоперированных пациентов. В свете этого встаёт вопрос о целесообразности проведения объёмных оперативных вмешательств пациентам с вертеброгенной болью [2].
За прошедшие годы был предложен ряд малоинвазивных методов лечения спондилогенного болевого синдрома путём разрушения нервной ткани, в том числе, метод радиочастотной денервации (РЧД). Этот метод в настоящее время является альтернативой травматичным медицинским вмешательствам на шейном, грудном и поясничном отделах позвоночника при возникновении у пациентов вертеброгенной боли и неэффективности консервативной терапии.
Материалы и методы
Под нашим наблюдением находились 245 пациентов ( 150 женщин и 95 мужчин ) в возрасте от 21 до 69 лет (средний возраст – 54,3 года). Поводом для обращения к врачу являлись жалобы на боли в шейном ( 18 больных), грудном ( 19 больных ) и поясничном ( 208 больных ) отделах позвоночника.
Всем больным проводилось лучевое обследование, включающее рентгенографию позвоночника в двух проекциях (при боли в шее и поясничной боли дополнительно проводились функциональные пробы), в сомнительных случаях для исключения диско – радикулярного конфликта назначалась МРТ или КТ пораженного отдела. На рентгенограммах в случае дегенеративных изменений межпозвонковых дисков и суставов выявлялся субхондральный склероз замыкательных пластин позвонков, снижение высоты межпозвонкового промежутка, склерозирование и деформация суставных поверхностей, нарушение их конгруэнтности, возможно развитие унко-вертебрального артроза [4], (рис. 1).
Оценка интенсивности болевого синдрома проводилась при помощи карты болевого аудита, максимальный уровень боли в которой соответствует 100 баллам.
Также пациентам проводилось исследование биомеханики шейного и поясничного отделов позвоночника при помощи трёхмерного анализатора движений Zebris 3-D Motion Analyzer (Zebris medizintechnik, Германия) (рис. 2). У пациентов было обнаружено нарушение биомеханики шейного и поясничного отделов позвоночника, что выражалось в ограничении разгибания и асимметрии амплитуды наклонных и ротационных движений.
Всем больным проводилось консервативное лечение в амбулаторных условиях. В терапевтический комплекс включалось медикаментозное лечение (нестероидные противовоспалительные препараты, витаминотерапия, биостимуляторы и т.д.), параартикулярные блокады - с диагностической и лечебной целью (с обязательным введением стероидоных препаратов – дипроспан 1,0 мл), физиотерапия, массаж, корсетотерапия, психотерапия. При недостаточной эффективности консервативной терапии или кратковременности эффекта больным была выполнена радиочастотная деструкция фасеточных нервов. Учитывая особенности клинических проявлений дегенерации межпозвонковых суставов, нами были определены следующие показания для изолированной радиочастотной деструкции фасеточных нервов: длительная боль в шейном/грудном/поясничном отделе позвоночника (более 6 месяцев); обострение боли в позвоночнике после разгибания и ротации головы/туловища, длительного фиксированного положения головы/туловища (например, работы на компьютере); усиление боли в позвоночнике при глубокой пальпации суставов; отсутствие признаков компрессии корешков (неврологического дефицита); отсутствие улучшения после физиотерапии; значительное уменьшение боли в шее/пояснице после параартикулярной блокады на одном или нескольких уровнях; соответствие клиники рентгенологическим находкам (спондилоартроз); интенсивность боли по шкале болевого аудита более 15 баллов.
Также нами были определены общие противопоказания для выполнения РЧД: зависимость от наркотических и седативных препаратов, алкоголя, наличие социальных и психологических факторов, определяющих восприятие боли, возрасте моложе 18 и старше 80 лет, перенесенные ранее операции на позвоночнике, расстройства спинального кровообращения в анамнезе [2].
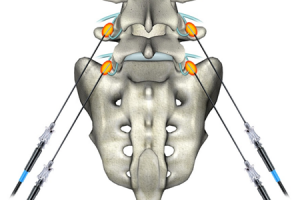
Манипуляция выполнялась в условиях операционной. В положении больного на животе при РЧД на грудном и поясничном уровнях и на спине при выполнении РЧД на шейном уровне, под местной анестезией раствором новокаина 0,5% - 10,0 мл под контролем электронно-оптического преобразователя производилась пункция параартикулярной области в зоне нахождения нервов, идущих к суставной капсуле. Как правило, одномоментно проводили пункцию на трех - четырех уровнях (рис. 3). Положение иглы контролировалось в двух проекциях (рис. 4).
Затем, для идентификации корректного положения иглы, с помощью радиочастотного генератора Stryker Interventional spine MultiGen RF Console (рис. 5) или генератора RFG-3C PLUS фирмы RADIONICS проводилась электростимуляция фасеточных нервов с частотой 50 Гц. Пациент должен был испытывать ощущения покалывания в области соответствующего фасеточного сустава в диапазоне между 0,4 и 0,6 В. Далее частоту снижали до 2 Гц и наблюдали мышечные сокращения в конечностях, отсутствие которых указывало на корректное положение электрода. С целью анестезии в зону предполагаемой деструкции вводилось 0,5 % раствора новокаина (не более 2,0 мл) и осуществлялась собственно радиочастотная деструкция.
Больные манипуляцию переносили хорошо. В течение тридцати минут после денервации они соблюдали постельный режим, в это время проводилась противовоспалительная терапия (ксефокам 8 мг в/м). Затем больным разрешалось вставать. Пациенты выписывались под амбулаторное наблюдение невролога в этот же день. На амбулаторном этапе проводилось восстановительное лечение (лечебная гимнастика верхних и нижних конечностей), противовоспалительная терапия. В течение 4-6 недель рекомендовалось исключение тяжёлых физических и спортивных нагрузок. Больным рекомендовалось приступить к работе через 7 – 14 дней после манипуляции.
Результаты лечения пациентов методом радиочастотной денервации сравнивались с результатами консервативного лечения пациентов со спондилоартрозом позвоночника. В данную группу входило 106 пациентов (64 женщины и 42 мужчины) в возрасте от 24 до 65 лет. 8 пациентам проводилось лечение по поводу болей в шейном отделе, 9 – в грудном, 89 - в поясничном отделе позвоночника. В комплекс консервативного лечения входило применение медикаментозных препаратов: НПВС (диклофенак, мелоксикам, лорноксикам), мышечные релаксанты (мидокалм), антидепрессанты, витамины. Всем пациентом проводилось физиотерапевтическое лечение, ЛФК, массаж.
Результаты
Мы не отметили никаких осложнений ни во время операции, ни в раннем, ни в позднем послеоперационном периодах. После радиочастотной деструкции в течение 1-2 недель в 79 % случаев пациенты на фоне значительного уменьшения интенсивности болевого синдрома продолжали жаловаться на чувство тяжести в зоне манипуляции. Через 3-6 недель это чувство исчезало.
Эффект от денервации мы оценивали перед выпиской больного на работу, через 1 месяц, 6 месяцев, 1 год и 1,5 года с момента РЧД.
Результаты манипуляции были разделены на три группы: хороший – отсутствие боли, удовлетворительный – отсутствие боли в покое, значительное снижение её интенсивности при движениях, отсутствие необходимости приема анальгетиков и неудовлетворительный – сохранение интенсивности болевого синдрома на прежнем уровне.
При оценке результатов в ранний срок после манипуляции во всех случаях было отмечено уменьшение болевого синдрома, в среднем, на 36 баллов по шкале болевого аудита как в соответствующем отделе позвоночника, так и в конечностях. Через месяц хороший исход заболевания был отмечен у 101 (41 %), удовлетворительный – у 137 (56 %), неудовлетворительный – у 7 (3 %) пациентов. Таким образом, через месяц после манипуляции улучшение состояния наступило у 97 % больных. Через 6 месяцев распределение исходов заболевания осталось примерно таким же. Через год проведен анализ результатов лечения у 195 больных: хороший исход отмечен у 62 (32 %), удовлетворительный – у 117 (60 %), неудовлетворительный – у 16 (8 %) пациентов. Положительные результаты сохранились у 92 % больных, хотя снизилась доля хороших и увеличилась доля удовлетворительных оценок. Через 1.5 года мы наблюдали 180 больных, у 143 из них боли возобновились практически с прежней интенсивностью.
По шкале оценки боли установлено, что до операции интенсивность болевых ощущений составляла 47,1 ± 6,9 балла, через 3 дня – 11,4 ± 3,5 балла, через 1 месяц – 6,9 ± 4,1 балла, через 6 месяцев – 7,7 ± 3,8 балла, через 1 год – 8,5 ± 4,3 балла, через 1,5 года – 37,7 ± 3,3 балла. По всей видимости, произошла реинервация позвоночных сегментов и в эти сроки возможно повторение радиочастотной деструкции. Повторно манипуляция была выполнена 47 пациентам с выраженным положительным эффектом.
В свою очередь, в группе контроля до проведения консервативной терапии интенсивность боли составляла 46,3 ± 5,3 балла, по окончании лечения – 21,7 ± 4,2 балла, через 6 месяцев – 39,5 ± 3,2 балла, через 1 год – 45,4 ± 5,6 балла (рис. 6).
Таким образом, очевидным является не только более высокая по сравнению с консервативной терапией эффективность РЧД, но и более длительный период ремиссии после выполнения процедуры.
Исследование биомеханики шейного и поясничного отделов позвоночника до и через месяц после операции показало, что в значительной степени увеличивается амплитуда и скорость движений в позвоночных сегментах.
Максимальный уровень сгибания в поясничном отделе позвоночника увеличился в среднем на 33 градуса (с 25 ± 3,4 градусов до 58 ± 5,1 градусов (p
Одна из частых жалоб больных – боль в спине. Возникать она может вследствие разных причин. Чаще болевой синдром связан с изменениями в мышцах, связках и суставах, межпозвоночных дисках. Спондилоартроз (один из видов остеоартроза) наиболее часто приводит к возникновению болевого синдрома и разрушению суставов.
Для лечения боли используются противовоспалительные препараты и миорелаксанты. В случае отсутствия эффекта применяют радиочастотную денервацию позвоночных суставов, возможные осложнения, противопоказания и описание которой будут рассмотрены ниже. 
Радиочастотная денервация фасеточных суставов: описание
Денервация фасеточных суставов (дерецепция фасеточных суставов) – оперативное вмешательство на позвоночнике, направленное на разрушение нервов, которые передают головному мозгу болевые ощущения.
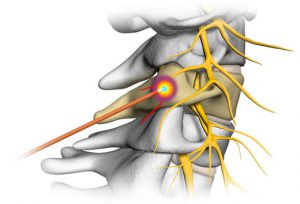
Данная методика основана на прохождении тока высокой частоты к окончаниям нервных волокон в месте возникновения боли. Такой ток разрушает нервные окончания.
Это вмешательство можно использовать даже в том случае, если у больного высокий операционный риск.
Показаниями к денервации нервных окончаний межпозвонковых суставов являются:
- Отсутствие эффекта или непродолжительный эффект от медикаментозного лечения.
- Межреберная невралгия, при которой происходит раздражение межреберных нервов в силу разных причин, что вызывает сильные боли.
- Артроз межпозвоночных суставов, когда сильный болевой синдром развивается из-за нарушения соотношения суставных поверхностей и их повреждения.
- Болевой синдром, продолжающийся более 6 месяцев.
Противопоказаниями к рассматриваемому оперативному вмешательству служат:
- Инфекционный процесс (локальный или генерализованный).
- Наличие онкологической патологии.
- Наличие неврологической симптоматики выраженного характера.
- Дефекты и повреждения спинного мозга.
При наличии перечисленных состояний проводится консервативное лечение.
Перед радиочастотной денервацией позвоночных суставов проводится предварительное обследование.
Перед оперативным вмешательством необходимо пройти следующие обследования:
- Общий анализ крови.
- Рентгенологическое исследование органов грудной клетки.
- Электрокардиограмма.
- Анализ мочи.
- МРТ.
- Заключение невролога.
- Анализ крови на RW, ВИЧ, гепатит.
Для проведения оперативного вмешательства больной поступает в отделение нейрохирургии.
Запрещается прием пищи в течение 10 часов до операции. После проведения процедуры больного переводят в палату на непродолжительное время, отслеживают показатели состояния здоровья и проводят контрольную рентгенографию.
Этапы операции:
- Фасеточная ризотомия начинается с введения иглы между дисков, сбоку от позвоночника.
- После постановки иглы к ней подводят электроды. Затем на них подается ток ультравысокой частоты (от 2 до 100 Гц).
- На игле создается высокая температура, которая разрушает, прижигает нерв, передающий болевые импульсы.
РЧД производится под местным обезболиванием. Во время выполнения манипуляции, а особенно, в момент введения иглы, больной не должен двигаться. Если это условие не будет соблюдено, введение иглы может быть неточным.
Дерецепция фасеточных суставов осуществляется посредством помещения иглы в ткань, которая должна быть разрушена. Температура иглы повышается при воздействии на нее тока.
Радиочастотный генератор воспринимает и регулирует температуру, чтобы она не превысила определенный порог и не повредила окружающие ткани.
Длительность операции составляет 20 минут. Затем больного переводят в палату, где он находится еще в течение двух часов.
Так как оперативное вмешательство носит малоинвазивный характер, то возможность осложнений сведена к минимуму.
После проведенного лечения болевой синдром купируется полностью. Результативность составляет 85%. Но и до, и после вмешательства необходимо соблюдать рекомендации врача, чтобы избежать осложнений и рецидивов.
К плюсам данного вмешательства можно отнести:
- Уменьшение болевого синдрома или полное купирование болей в послеоперационный период.
- Длительный эффект. Симптомы могут не проявлять себя несколько месяцев и лет.
Осложнения после денервации регистрируются крайне редко.
Период восстановления продолжается около 1,5 месяца. Иногда эффект от вмешательства может проявиться через несколько месяцев, так как затрагиваются нейронные связи задних рогов спинного мозга.
В данный период необходимо значительно ограничить нагрузку на сустав. Кроме того, необходим прием нестероидных противовоспалительных средств. В каких-либо специальных реабилитационных мероприятиях необходимости нет.
Стоимость данной операции варьирует в зависимости от объема операции, цен на одноразовые инструменты и расходные материалы. В среднем стоимость РЧД составляет от 5 до 55 тысяч рублей.
В России такая операция производится в центре им. Пирогова и в Российско-израильском центре малоинвазивной хирургии суставов и позвоночника.
Вот что думают о дерецепции врачи.
Станислав Евгеньевич Весельский, врач-нейрохирург, Москва
Дмитрий К., 59 лет:
Марина Ф., 63 года
Радиочастотная денервация позвоночных суставов – операция выбора при отсутствии эффекта от медикаментозной терапии. Данный метод эффективно и без осложнений помогает избавиться от болевого синдрома в спине.
В клинике АКСИС процедура проводится квалифицированными специалистами на радиочастотном генераторе RFG-3C. Это аппаратура четвертого поколения. Производитель – фирма COSMAN, мировой лидер в данной технологии. Компания названа в честь доктора медицины Бернарда Дж. Космана – изобретателя первого медицинского генератора радиочастот.
Как проводят процедуру
Радиочастотная денервация позвоночника проводится с местным обезболиванием и контролируется интероперационным рентгеном. Фасеточная ризотомия предполагает прохождение токов высокой частоты через ткани организма к нервным окончаниям и их разрушение. Обязательным условием успеха является обеспечение полной неподвижности пациента, чтобы ввести электроды максимально точно.
- В нервной ткани делают прокол, и вводят иглы, на концах которых установлены маленькие электроды, через которые проходит ток.
- Преодолевая сопротивление тканей, температура пластин повышается.
- Результатом воздействия становится прижигание нерва.
- В процессе воздействия могут возникнуть небольшие болезненные ощущения.
- Вся процедура занимает не больше 40 минут.
Преимущества применения РЧД позвоночника:
- высокая эффективность при минимальных временных затратах;
- быстрое восстановление;
- улучшение качества жизни;
- местная анестезия является достаточной мерой;
- воздействие производится только на небольшой участок, который хорошо контролируется;
- процедура не травматична, хорошо переносится, риск развития побочных эффектов практически отсутствует;
- возможно повторное проведение РЧД.
Противопоказания
Методика хирургического вмешательства противопоказана к проведению в следующих случаях:
- Инфекционное поражение (местное либо генерализованное).
- Опухолевые новообразования.
- Выраженная неврологическая симптоматика.
- Дефекты и повреждения спинного мозга.
- Психические заболевания.
- Тяжелая анемия.
Также оперативное вмешательство запрещено проводить при ухудшении общего состояния человека.
Показания к назначению операции
- Спондилоартроз. Самая распространенная причина боли в грудном и шейном отделе — фасеточные суставы. При лечении наблюдается неэффективность инъекций, которые действуют кратковременно или дают частичный результат. РЧД позвоночника в данном случае является предпочтительной манипуляцией, блокирующей боль в течение более длительного времени.
- Дискогенная боль. Ее распространение чаще всего происходит при патологии нижних отделов позвоночника, когда пациент чувствует сильные боли в районе поражения, передающиеся в руки и ноги. Ситуация усложняется ограничением подвижности. Использование РЧД в таких случаях показывает эффективность, если не требуется оперативное вмешательство.
- Если причиной боли является стеноз позвоночного канала, использование РЧД – самая эффективная и предпочтительная мера.
- Боль в области копчика также может быть облегчена методом РЧД копчикового нерва.
- Сильная постоянная или приступообразная головная боль.
Спондилоартроз
Спондилоартроз (фасет синдром) является частной формой остеоартроза, представляющего собой гетерогенную форму заболеваний, различных по клинической картине и исходам, в основе которых лежит поражение всех составляющих элементов сустава – хряща, субхондральной кости, связок, капсулы и периартикулярных мышц. Наиболее частой локализацией остеоартроза являются артрозы позвоночника. В последнем случае поражаются как суставы между телами позвонков, так и дугоотросчатые (фасеточные) суставы позвоночных сегментов.
Основным клиническим проявлением спондилоартроза является боль в спине,отдающая периодически в ноги возникающая при движении, изменении позы туловища и проходящая в покое; но, по мере прогрессирования заболевания,может появляться утренняя скованность.
Метод радиочастотной абляции базируется на физическом принципе термокоагуляции и основан на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты.
Электрод, подключенный к генератору тока, подводится к анатомической области, месту деструкции через изолированную иглу-канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Используется радиочастотный генератор Multigen фирмы stryker который обеспечивает напряжение в цепи и соединен проводами между двумя электродами. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и абляция нерва, происходит только вокруг неизолированного кончика активного электрода.
Радиочастотное лечение проводится изолированными иглами длиной 100 – 150 мм с рабочей оголенным концом на срезе 5-10 мм. Под контролем визуализации кончики игл помещаются точно сбоку от межпозвонковых суставов в месте прохождения срединной ветви межпозвонкового нерва.
После установки игл проводится стимуляция малым током частотой 100 Гц для чувствительных волокон и 2 Гц для двигательных, при этом ощущение гудения или покалывания при менее 0,5 В указывает на оптимальное приближение иглы к нерву. После введения небольшого количества местного анестетика кончик иглы нагревается до 80 С на 90 секунд. Это приводит к коагуляции нерва, но и вызывает небольшое повреждение окружающих тканей. Затем вводится некоторое количество смеси местных анестетиков и метилпреднизолона и игла извлекается. Этот процесс повторяется с каждым болезненным суставом над уровнем.
Правила подготовки к РЧД
Получения положительной динамики во многом зависит от полного предоперационного обследования, которое включает:
- рентген легких.
- заключение невролога;
- МРТ;
- общий анализ крови и мочи, исследование крови на RW, гепатит, ВИЧ;
- ЭКГ.
Радиочастотная денервация суставов требует соблюдение мер предосторожности:
- некоторые ограничения в приеме пищи – нельзя есть в течение восьми часов перед процедурой и пить – в течение двух;
- при использовании инсулина доза его введения в день процедуры должна быть скорректирована;
- решение о прекращении приема лекарств принимает специалист;
- существует необходимость воздержаться от управления транспортными средствами в течение 12 часов после проведения процедуры.
Восстановительный период
Восстановительный период после вмешательства длится обычно около часа. Вас отпустят домой, когда вы почувствуете себя в бодром состоянии, ваше давление и пульс полностью стабилизируются а, также восстановится ваша двигательная активность — как минимум в предоперационном объеме. Глубокое введение иглы с анестетиком может вызвать временную мышечную слабость или чувство онемения конечностей.
В течение 24 часов после операции вам запрещено садиться за руль и управлять сложными техническими приборами.
Стойкость эффекта высокочастотной фасеточной денервации имеет ограниченный по времени характер. Нервные окончания могут снова разрастаться, но в целом у пациентов наблюдается длительный период ремиссии. В это время для укрепления пораженных фасеточных суставов имеет смысл начать физиотерапевтическое лечение. В случае рецидива возможно повторное проведение высокочастотной деструкции.
Эффективность процедуры
Лечебный эффект от проведения процедуры заметен сразу, болевой синдром исчезает. Окончательный результат можно оценивать по истечении полутора месяцев, так как в отдельных случаях эффективность проявляется только после этого периода.
Эффективность такого лечения в различных случаях может сохраняться до нескольких лет. Во многих случаях пациенту требуется заниматься лечебной физкультурой, чтобы восстановить и разработать сустав. Если не провести обезболивание, человек не сможет заниматься – боль не позволит ему нормально двигаться. После проведения процедуры пациенты приступают к занятиям, что помогает избежать операции вовсе или отложить ее на длительный срок.
Если необходимые меры не принять своевременно, боль станет для человека постоянным ежедневным испытанием, а об активном обрезе жизни речь вообще не может идти, ведь даже самые простые движения будут даваться с трудом.
Почему сделать операцию на позвоночнике лучше всего именно у нас?
- операционные и медицинские кабинеты, оснащенные оборудованием нового поколения;
- хорошую организацию, отсутствие очередей, возможность сделать операцию на позвоночнике или процедуру по снятию острого болевого синдрома в срочном порядке;
- собственную лабораторию, которая позволяет в короткие сроки сдать анализы и получить максимально точные результаты диагностики;
- наличие всех узкопрофильных врачей в одном месте;
- комфортабельные палаты и дневной стационар;
- обслуживание по полисам ДМС;
- Демократичные цены на интервенционное лечение боли.
Примерную стоимость процедур вы можете уточнить по телефону (812) 320-70-00
Где можно сделать РЧД?
В России операция проводится специалистами ЦКБ РАН в Москве с использованием самого современного оборудования.
На сайте клиники размещены отзывы пациентов, многие из которых выражают благодарность и дают рекомендации. Здесь же можно записаться на прием к специалисту.
Цена радиочастотной денервации учитывает сложность конкретного случая, стоимость используемых одноразовых инструментов и материалов. Кроме того, послеоперационный период требует применения лекарств противовоспалительного действия. Общую стоимость лечения можно узнать после получения консультации.
Возможно, радиочастотная денервация поможет и вам?
Врач клиники АКСИС может предложить эту процедуру:
- если у вас болит спина, и неприятные ощущения распространяются на одну или обе стороны поясницы, ягодицы и бедра (но не ниже колена);
- если вы чувствуете боль, когда вам нужно повернуться или наклониться, и она проходит либо ослабевает в горизонтальном положении;
- если заболевания позвоночника, сопровождаемые болью, не излечиваются полностью в ходе консервативной терапии, либо она дает временный эффект;
- если у вас отмечаются длительные, не менее полугода, боли в позвоночнике, обостряющиеся после активного движения либо после длительного сидения или стояния, от которых помогает (пусть временно) блокада суставов местными анестетиками и стероидами.
История перемен в лечении вертеброгенного болевого синдрома в позвоночнике
Денервация фасеточных суставов — наиболее эффективный метод лечения этого синдрома. Именно его используют специалисты Клиники боли ЦЭЛТ для того, чтобы облегчить страдания и вернуть к нормальной жизни своих пациентов.
- моментальное облегчение болевых ощущений;
- минимальное время восстановления;
- исключение приёма обезболивающих препаратов или сведение его к минимуму;
- увеличение активности
Денервация позволяет избежать или длительно отсрочить необходимость хирургического вмешательства и возвращает наших пациентов к их привычному образу жизни!
В настоящее время лечение вертеброгенных болей сводится почти исключительно к спондилодезу. Но в конце 2001 года шведы провели ряд исследований, которые показали, что у большинства пациентов с хроническими болями дегенеративной этиологии, за исключением некоторых специфических случаев, после оперативного вмешательства – спондилодеза – спустя пару лет снижается функциональная оценка, а болевая значительно возрастает.
Сравнения проводились относительно больных тем же недугом, но не подвергшихся вмешательству хирургов. Потому остро встал вопрос о целесообразности проведения объемных оперативных мероприятий относительно пациентов с вертеброгенными болями.
Артроз фасеточных суставов
- Стоимость: 10 500 руб.
- Продолжительность: 15-30 минут
- Госпитализация: 2 часа в стационаре
Артроз фасеточных суставов не является самостоятельным заболеванием. Он возникает вследствие дегенеративно-дистрофических процессов, происходящих в межпозвонковых дисках и тканях, которые их окружают.
Начало заболевания выражается в болевых ощущениях, возникающих при разгибании и ротации поясничного отдела. Они локализуются над поражённым суставом и иногда проецируются в ягодицу и верхнюю часть бедра.
Читайте также:


