Нейропатия срединного нерва при остеохондрозе

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

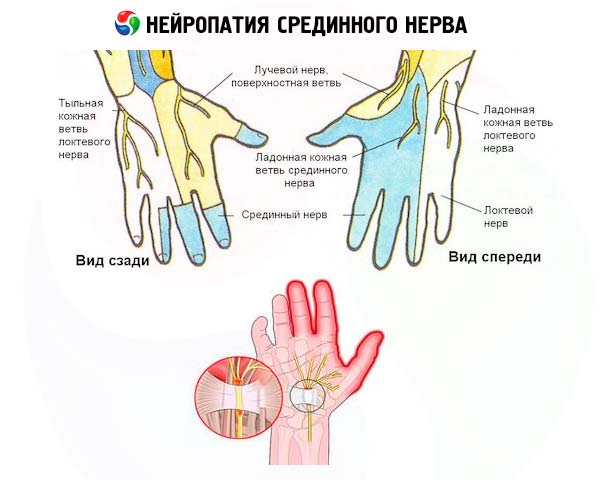
К числу наиболее часто диагностируемых заболеваний периферических нервов относится нейропатия срединного нерва – одного из трех главных моторно-сенсорных нервов рук, обеспечивающих их движения и чувствительность от плеча до кончиков пальцев.
Без учета патогенетических факторов многие продолжают называть его невритом, а МКБ-10 на основе анатомо-топографических особенностей болезни относит ее к мононейропатиям верхних конечностей с кодом G56.0-G56.1.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Точная статистика данной патологии неизвестна. Большинство эпидемиологических исследований сосредоточено на синдроме запястного канала, который является самым распространенным синдромом периферической компрессии срединного нерва с частотой заболеваний – 3,4% всех нейропатий: 5,8% – у женщин и 0,6% – у мужчин.
Европейские неврологи отмечают, что данный синдром диагностируется у 14-26% пациентов с диабетом; около 2% случаев фиксируется в течение беременности, почти у 10% профессиональных шоферов, у четверти маляров, у 65% людей, постоянно работающих с вибрирующими инструментами, и у 72% работников, занимающихся ручной обработкой рыбы или птицы.
А вот синдром круглого пронатора выявляется почти у двух третей доярок.

[7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины нейропатии срединного нерва
В большинстве случаев причины нейропатии срединного нерва – сдавливание какого-то участка ствола нерва, которое в неврологии определяется как компрессионная нейропатия срединного нерва, нейрокомпрессионный или туннельный синдром. Компрессия может быть следствием травм: переломов в области головки плеча или ключичной кости, вывихов и сильных ударов плеча, предплечья, локтевого или лучезапястного суставов. Если сдавливанию подвергаются близлежащие к нерву кровеносные сосуды и капилляры его эндоневрия, то диагностируется компрессионно-ишемическая нейропатия срединного нерва.
В неврологии выделяют и другие виды нейропатии медиального нерва, в частности, дегенеративно-дистрофическую, связанную с артрозами, деформирующим остеоартрозом или остеитом плечевого, локтевого или лучезапястного суставов.
При наличии хронических инфекционных воспалений суставов верхних конечностей – артритов, остеоартрита запястья, ревматоидного или подагрического артритов, суставного ревматизма – тоже может возникать нейропатия срединного нерва. Сюда же, в качестве триггера патологии, следует отнести воспалительные процессы, локализованные в синовиальной сумке суставов, в сухожилиях и связках (при стенозирующем тендовагините или теносиновите).
Кроме того, к поражению срединного нерва способны приводить новообразования костей плеча и предплечья (остеомы, костные экзостозы или остеохондромы); опухоли ствола нерва и/или его ветвей (в виде невриномы, шванномы или нейрофибромы), а также анатомические аномалии.
Так, если у человека в нижней трети кости плеча (примерно в 5-7 см над средним надмыщелком) имеется редкое анатомическое образование – остистый надмыщелковый отросток (апофиз), то вместе со связкой Струзера и плечевой костью он может образовывать дополнительное отверстие. Оно может быть настолько узким, что проходящие через него срединный нерв и брахиальная артерия могут сдавливаться, приводя к компрессионно-ишемической нейропатии срединного нерва, которая в данном случае называется синдромом наднадмыщелкового апофиза или синдромом супракондилярного отростка.

[16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
Специалисты считают безусловными факторами риска развития нейропатии данного нерва свойственные некоторым профессиям постоянное напряжение лучезапястного или локтевого суставов, длительные действия с согнутым или разогнутым запястьем. Отмечается также значение наследственности и имеющихся в анамнезе сахарного диабета, тяжелой формы гипотиреоза – микседемы, амилоидоза, миеломы, васкулита, дефицита витаминов группы В.
Согласно результатам некоторых зарубежных исследований, факторы, ассоциированные с данным видом периферической мононейропатии, включают беременность, повышенный индекс массы тела (ожирение), у мужчин – варикозное расширение вен в области плеча и предплечья.
Угроза возникновения неврита срединного нерва существует при противоопухолевой химиотерапии, длительном применении сульфаниламидов, инсулина, диметилбигуанида (противодиабетического средства), препаратов с производными гликолилмочевины и барбитуровой кислоты, гормона щитовидной железы тироксина и др.

[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Патогенез
Длинная ветвь плечевого нервного сплетения, которая выходит из брахиального узла (plexus brachials) в области подмышечной впадины, образует срединный нерв (nervus medianus), идущий параллельно плечевой кости вниз: через локтевой сустав вдоль локтевой и лучевой костей предплечья, через карпальный канал лучезапястного сустава в кисть и пальцы.
Нейропатия развивается в случаях компрессии среднего ствола надключичной части плечевого сплетения, его наружного пучка (в зоне выхода верхней ножки нерва из брахиального узла) или в месте отхождения внутренней ножки нерва от внутреннего вторичного пучка. И ее патогенез заключается в блокировании проведения нервных импульсов и нарушении иннервации мышц, что приводит к ограничению движений (парезу) лучевого сгибателя запястья (musculus flexor carpi radialis) и круглого пронатора (musculus pronator teres) в области предплечья – мышцы, обеспечивающей повороты и вращательные движения. Чем сильнее и продолжительнее давление на срединный нерв, тем более выражена нервная дисфункция.
Изучение патофизиологии хронических компрессионных нейропатий показало не только сегментарную, но нередко и обширную демиелинизацию аксонов срединного нерва в зоне компрессии, выраженную отечность окружающих тканей, увеличение плотности фибробластов в тканях защитных оболочек нерва (периневрия, эпиневрия), сосудистую гипертрофию в эндоневрии и увеличение объема эндоневральной жидкости, усиливающее сдавливание.
Также выявлено повышение экспрессии расслабляющего гладкие мышцы простагландина E2 (PgE2); фактора роста эндотелия сосудов (VEGF) в синовиальных тканях; матриксной металлопротеиназы II (MMP II) в мелких артериях; трансформирующего фактора роста (TGF-β) в фибробластах синовиальных оболочек суставных полостей и связок.

[35], [36], [37], [38], [39], [40],
Симптомы нейропатии срединного нерва
Основные определения диагнозов компрессионных мононейропатий: синдром наднадмыщелкового апофиза, синдром круглого пронатора и запястный туннельный синдром или синдром карпального канала.
В первом случае – при синдроме наднадмыщелкового апофиза (о котором уже шла речь выше) – компрессия срединного нерва проявляется симптомами двигательного и сенсорного характера: болями в нижней трети плеча (с внутренней стороны), онемением и покалыванием (парестезией), снижением чувствительности (гипестезией) и ослаблением мышц кисти и пальцев (парезом). Частота данного синдрома составляет 0,7-2,5% (по другим данным – 0,5-1%).
Во втором случае симптомы нейропатии срединного нерва появляются после его компрессии при прохождении через структуры мышц предплечья (круглый пронатор и сгибатель пальцев). Первые признаки синдрома круглого пронатора включает боли в предплечье (отдающие в плечо) и кисти; далее отмечают гипестезию и парестезию ладони и тыльной поверхности концевых фаланг I, II, III и половины IV пальцев; ограничение поворотов и вращательных движений (пронации) мышц предплечья и кисти, сгибания кисти и пальцев. При запущенном заболевании иннервируемая срединным нервом мышца тенара (возвышения большого пальца) частично атрофируется.
При запястном туннельном синдроме сжатие ствола срединного нерва происходит в узком костно-фиброзном туннеле запястья (карпальном канале), через который вместе с несколькими сухожилиями нерв простирается в кисть. При данной патологии отмечаются та же парестезия (не проходящая и по ночам); боли (вплоть до нестерпимых – каузалгических) в предплечье, кисти, первых трех пальцах и отчасти указательном пальце; снижение мышечной моторики кисти и пальцев.
Мягкие ткани в зоне зажатого нерва на первой стадии отекают, а кожа краснеет и становится горячей на ощупь. Затем кожные покровы кистей и пальцев бледнеют или приобретают синюшный оттенок, становятся сухими, и роговой слой эпителия начинает слущиваться. Постепенно происходит утрата тактильной чувствительности с развитием астереогнозии.
При этом симптоматика, которой проявляется нейропатия правого срединного нерва, идентична признакам, возникающим, когда сдавливание локализуется на левой руке, то есть имеется нейропатия левого срединного нерва. Подробнее см. – Симптомы поражения срединного нерва и его ветвей
Осложнения и последствия
Самые неприятные последствия и осложнения нейропатических синдромов медиального нерва верхних конечностей – атрофия и паралич периферических мышц из-за нарушения их иннервации.
При этом двигательные ограничения касаются вращательных движений кистью и ее сгибания (в том числе мизинца, безымянного и среднего пальцев) и сжатия в кулак. Также вследствие атрофии мышц большого пальца и мизинца меняется конфигурация кисти, препятствующая мелкой моторике.
Особенно негативно на состоянии мышц сказываются атрофические процессы, если компрессия или воспаление nervus medianus привели к обширной демиелинизации его аксонов – с невозможностью восстановления проведения нервных импульсов. Тогда начинается фиброзная дегенерация мышечных волокон, которая через 10-12 месяцев становится необратимой.

[41], [42], [43], [44], [45], [46], [47], [48], [49]
Диагностика нейропатии срединного нерва
Диагностика невропатии срединного нерва начинается с выяснения анамнеза пациента, осмотра конечности и оценки степени повреждения нерва – на основании наличия сухожильных рефлексов, которые проверяются с помощью специальных механических тестов (сгибания-разгибания суставов кисти и пальцев).
Для выяснения причины заболевания могут понадобиться анализы крови: общий и биохимический, на уровень глюкозы, гормонов щитовидной железы, содержание CRP, аутоантител (IgM, IgG, IgA) и др.
Инструментальная диагностика с помощью электромиографии (ЭМГ) и электронейрорафии (ЭНГ) дает возможность оценить электрическую активность мышц плеча, предплечья и кисти и степень проводимости нервных импульсов срединным нервом и его ответвлениями. Также используют рентгенографию и миелографию с контрастным веществом, УЗИ сосудов, УЗИ, КТ или МРТ костей, суставов и мышц верхних конечностей.

[50], [51]
Дифференциальная диагностика
Дифференциальная диагностика призвана отличить мононейропатию срединного нерва от нейропатии локтевого или лучевого нерва, поражения плечевого нервного сплетения (плексита), корешковых дисфункций при радикулопатии, скаленус-синдрома, воспаления связки (теносиновита) большого пальца руки, стенозирующего тендовагинита сгибателей пальцев, полиневрита при системной красной волчанке, синдрома Рейно, сенситивной джексоновской эпилепсии и других патологий, в клинической картине которых имеются сходные симптомы.
К кому обратиться?
Лечение нейропатии срединного нерва
Комплексное лечение нейропатии срединного нерва должно начинаться с минимизации компрессионного воздействия и снятия боли, для чего руке придают физиологическое положение и фиксируют лонгетой или ортезом. Купирование интенсивной боли проводят путем периневральной или параневральной новокаиновой блокады. Пока конечность иммобилизована, пациенту дается больничный при нейропатии срединного нерва.
Следует иметь в виду, что лечение возникшей нейропатии не отменяет терапии заболеваний, ставших ее причиной.
Для уменьшения боли могут быть назначены лекарства в таблетках: Габапентин (др. торговые названия – Габагама, Габалепт, Габантин, Ламитрил, Нейронтин); Максиган или Дексалгин (Дексаллин) и др.
Чтобы снять воспаление и отек, прибегают к параневральным инъекциям кортикостероидов (гидрокортизона).
Для стимуляции проведения нервных импульсов применяется Ипидакрин (Амиридин, Нейромидин). Внутрь принимают по 10–20 мг дважды в день (в течение месяца); вводят парентерально (п/к или в/м – 1 мл 0,5-1,5% раствора раз в день). Препарат противопоказан при эпилепсии, нарушениях сердечного ритма, бронхиальной астме, обострениях язвы желудка, беременности и кормлении грудью; не применяется детям. Среди побочных эффектов отмечают головную боль, аллергические кожные реакции, гипергидроз, тошноту, повышение ЧСС, возникновение спазма бронхов и судорог.
Улучшению циркуляции крови в мелких сосудах и кровоснабжения тканей способствует Пентоксифиллин (Вазонит, Трентал). Стандартная дозировка – по 2-4 таблетки до трех раз в сутки. Возможны побочные эффекты в виде головокружения, головной боли, тошноты, диареи, учащения пульса, снижения АД. Противопоказания включают кровотечения и ретинальные кровоизлияния, недостаточность печени и/или почек, язвы ЖКТ, беременность.
Для повышения содержания высокоэнергетических соединений (макроэгов) в мышечных тканях используются препараты альфа-липоевой кислоты – Альфа-липон (Эспа-липон): сначала капельное в/в введение – по 0,6-0,9 г в сутки, спустя две-три недели принимают таблетки – по 0,2 г трижды в сутки. Побочные действия могут выражаться появлением крапивницы, головокружений, повышенной потливостью, болями в области брюшной полости, нарушением работы кишечника.
При нейропатии, связанной с сахарным диабетом, назначают Карбамазепин (Карбалекс, Финлепсин). И всем пациентам необходимо принимать витамины С, В1, В6, В12.
Очень эффективно физиотерапевтическое лечение нейропатий, поэтому обязательно назначаются сеансы физиопроцедур с использованием ультрафонофореза (с новокаином и ГКС) и электрофореза (с Дибазолом или Прозерином); УВЧ, импульсного переменного тока (дарсонвализации) и низкочастотного магнитного поля (магнитотерапии); обычного лечебного массажа и точечного (рефлексотерапии); электростимуляции мышц с нарушенной иннервацией; бальнео- и пелоидотерапии.
После снятия острого болевого синдрома, примерно через неделю после иммобилизации руки, всем пациентам назначают ЛФК при нейропатии срединного нерва – для укрепления мышц плеча, предплечья, кисти и пальцев и увеличения диапазона их сгибания и пронации.
Из средств, которыми рекомендуют проводить народное лечение данной патологии, предлагаются обезболивающие компрессы с голубой глиной, скипидаром, смесью камфорного спирта с солью, спиртовой настойкой календулы. Эффективность такого лечения, а также лечение травами (употребления внутрь отваров из корней девясила или лопуха) никто не оценивал. Но точно известно, что полезно принимать масло энотеры (примулы вечерней), так как в нем много жирной альфа-липоевой кислоты.

[52], [53], [54], [55], [56], [57], [58]
Если все попытки излечить компрессионно-ишемическую нейропатию срединного нерва консервативными методами безуспешны, и двигательно-сенсорные нарушения не проходят после одного-полутора месяцев, проводится хирургическое лечение.
При этом если нейропатия возникла после травмы из-за пересечения nervus medianus, операция по восстановлению его целостности, то есть сшиванию или пластике, делается раньше – чтобы избежать стойкого ограничения амплитуды движений кисти (контрактуры).
При запястном туннельном синдроме проводят хирургическую декомпрессию срединного нерва (рассекая карпальную связку) или его освобождение (невролиз) с удалением сдавливающих фиброзных тканей. Вмешательство может производиться открытым доступом и эндоскопически.
Противопоказаниями к проведению операции при синдроме карпального канала являются преклонный возраст, продолжительность симптомов более 10-ти месяцев, постоянная парестезия, стенозирующий тендовагинит сгибающей мышцы.
А вот синдром супракондилярного (наднадмыщелкового) отростка подлежит только оперативному лечению: с целью декомпрессии выполняется операция по удалению этого костного выроста.
Невропатия (нейропатия) или неврит срединного нерва кисти руки и локтевого сустава возникает как болевой симптом из-за разных причин, требует тщательного лечения, иногда для выздоровления не обойтись без операции.
При появлении неприятных ощущений в области кисти-предплечья-плеча, необходимо обратиться к врачу. Позднее обращение повышает вероятность необходимости в операции невролиз срединного нерва в запястном канале.
Нервный пучок, отвечающий за подвижность и чувствительность половины ладони, проходит от плеча, через предплечье к ладони. На пути имеет три места, называемых туннелями, в которых типично происходит повреждение или пережатие нервных волокон. Такое явление приводит к ощущению острой боли – невралгии из-за сдавливания, и постановке диагноза посттравматический неврит срединного нерва.
Причины
Вызвать неприятные ощущения и опасные последствия может не только травма или болезнь. Патологию провоцирует работа в неудобной позе для руки, приводящая к развитию туннельного синдрома.
Поражение руки, плохая подвижность или нарушения чувствительности кисти, заставляют подозревать нейропатию срединного нерва верхних конечностей. Аномальное состояние возникает вследствие массы причин.
Типичными поводами считаются:
- Сдавливание пучка в узком канале между мышцами предплечья и кисти. Это провоцирует болезненные ощущения не только в запястье, но и в коже кисти, I-IV пальцев.
- Токсическое поражение. Вызывается регулярным употреблением алкоголя, наркотических веществ, химической интоксикацией.
- Реже – длительным приемом нейротоксичных медикаментов. Нервная ткань постепенно разрушается, переставая выполнять свои функции.
- Травма руки с повреждением изолированно рассматриваемого пучка, приводит к развитию посттравматической мононевропатии (нейропатии) срединного нерва. При этом мягкие ткани, мышцы и связки могут травмироваться глубоко и обширно. У ряда таких пациентов проблема решаема, в том числе хирургическим путем. Однако бывает, что нервные волокна восстановить до начального состояния невозможно.
- Сахарный диабет. В условиях чрезмерно высокого уровня глюкозы крови, нервные волокна теряют способность работать. В них происходят процессы необратимой дегенерации.
Не исключено, что туннельная нейропатия срединного нерва на руке сопутствует воспалению, как лечить которое может подсказать только врач. Например – полиартрит, когда воспаляются мелкие суставы между предплечьем и кистью.
Кроме перечисленных выше основных причин, спровоцировать проблему могут и некоторые заболевания, патологические процессы:
- подагра;
- бурсит;
- опухоли различного типа;
- переломы костей руки;
- проблемы с работой эндокринной системы;
- артрит, артроз;
- гиперпродукция коллоидных тканей после операции на руке;
- открытые травмы с повреждением непосредственно волокон пучка;
- вывихи и переломы запястья, предплечья, плеча.
Проще говоря, нейропатия срединного нерва, возникает вследствие физического повреждения верхней конечности (вывих, травма), химического воздействия (соли тяжелых металлов и др.), сопутствующей патологии (сахарный диабет, артрит и т.д.). Как и при подобной патологии другой локализации
Курс лечения физиотерапией при повреждении запястья или поражении срединного нерва кисти руки, в обязательном порядке предусматривает установление и устранения причины, основной патологии. С ее учетом подбирается наиболее действенная терапия.
Симптомы
Наиболее распространенным нарушением считается компрессионная (невропатия) нейропатия срединного нерва верхних конечностей, вследствие растяжения и отека мышц, между которыми проходит пучок. Нужно помнить, что срединный нерв длинный, идет от плеча. И повреждаться может на высоком уровне.
Выраженность и динамика клинических проявлений зависят от повреждающего фактора. Травмы и сдавления, как при карпальном синдроме, вызывают острые нарушения иннервации руки. А, скажем, сахарный диабет, характеризуется постепенным угасанием функции нерва.
Для мононейропатии срединного нерва характерно:
- снижение чувствительности кожи половины ладони, от большого пальца до безымянного;
- тянущая боль в области кисти;
- ощущение жжения там же;
- пальцы перестают сгибаться;
- снижается схватывающая сила;
- мышцы со временем атрофируются.
Через туннель запястья проходят только те веточки, которые обеспечивают чувствительность тыльной стороны кисти. Поэтому чувствительность кожи ладонной поверхности нарушается редко.
Сенсорная нейропатия концевой ветви левого или правого срединного нерва характерна для начальных стадий патологии, когда страдают только чувствительные веточки. От неприятных ощущений в кисти, люди даже могут просыпаться ночью. Рука немеет, жжет, покалывает. Симптомы ослабевают после встряхивания кистью, но если ее согнуть или разогнуть – возвращаются и усиливаются.
Появление двигательных нарушений, которым предваряли сенсорные, указывает на прогрессирование патологии. В случае травм, когда повреждается толстый пучок (переломы плеча, предплечья), расстройства чувствительности и подвижности возникают одновременно.
Особое внимание состоянию рук стоит уделять людям, которые в своей работе основную деятельность осуществляют именно кистью. Также от туннельного синдрома часто страдают любители компьютерных и видеоигр.
Диагностика
Постановка диагноза на первом этапе опирается на жалобы пациента (боль, покалывание, слабость мышц и т.д.). Затем следует инструментальное обследование, призванное найти причину расстройств и установить тяжесть поражения нервных волокон, окончаний.
Пациенту предлагается пройти:
- Электронейромиография – процедура позволяет пропустить по нерву импульс и отследить его параметры по реакции мышц. Определяет, как передается сигнал, где происходит сбой, что на это влияет.
- Компьютерную томографию подозрительного отдела верхней конечности. Она покажет, где и чем может сдавливаться срединный нерв.
- УЗИ запястья и ладони, которое покажет анатомическую причину поражения.
- МРТ, магнитно-резонансная томография – точный метод исследования. С его помощью не только определяют состояние нервной ткани на момент исследования, но и точно устанавливают причину, находят очаг воспаления.
- Анализ крови на уровень глюкозы, гликозилированный гемоглобин, маркеры аутоиммунных процессов.
Собрав данные, врач определяется, как лечить невропатию левого или правого срединного нерва руки, предпочитая методики физиотерапии.
Лечение
Вылечить невралгию без устранения ее причины невозможно. Курс терапии разрабатывается для каждого пациента индивидуально с учетом особенностей протекания болезни и дестабилизирующих факторов.
Используются разные методы лечения: медикаментозные, физиотерапевтические, операционное. Лучший результат достигают комбинацией методик.
Операции назначаются в нескольких случаях:
Операции назначаются в нескольких случаях:
- Далеко зашедший синдром сдавления в одном из туннелей. Тогда проводится невролиз. Наружный, когда рассекаются патологические разрастания соединительной ткани, окружающие нерв или внутренний, когда такие образования проходят сквозь волокна пучка.
- Позднее обращение. Подобное характерно для людей в возрасте, воспринимающих ослабевающие руки как признак возраста. И слишком поздно приходящих за помощью к врачу.
- Нарушение целостности пучка волокон (разрыв, рассечение). В таком случае функция его теряется полностью. Необходимо сшить концы, чтобы хотя бы частично восстановить подвижность и чувствительность ладони.
После обследования по поводу невропатии срединного нерва, становится ясно, какое лечение подойдет. Врач подбирает схему, комбинируя физиотерапию и медикаментозные способы лечения.
- ЛФК — лечебная физкультура;
- иглоукалывание (акупунктура);
- массажи в разных вариантах;
- электромиостимуляция.
Если причиной развития заболевания стала физическая деятельность, ее советуют на время прекратить или сократить.
- Противоболевые и противовоспалительные НПВП. Лечение неврита (нейропатита) срединного нерва левой или правой руки нередко проводят препаратом Диклофенак, разработанным против невралгии.
- Глюкокортикоиды или стероидные противовоспалительные. Актуальны при тяжелых аутоиммунных процессах.
- Альфа-липоевая кислота и ее препараты.
- Блокады нервного ствола для снятия боли и спазма.
- Средства, стимулирующие периферическое кровообращение.
Каждый препарат назначается и подбирается в соответствии с формой заболевания и особенностями физиологии конкретного пациента.
Пытаясь заниматься самолечением или пуская болезнь на самотек, надеясь, что симптомы пройдут после отдыха или самомассажа, вы рискуете усугубить положение. Настолько, что без хирургического вмешательства будет не обойтись. Или нейропатия достигнет необратимой стадии.
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Читайте также:


