Набор для спинальной пункции в наборе
Люмбальная пункция представляет собой одну из разновидностей инвазивной (проникающей в ткани) диагностики организма, а если быть точнее – спинного мозга. Методику проводят для взятия спинномозговой жидкости и ее последующего анализа в лабораторных условиях.
Нередко во время проведения поясничного прокола (а именно на этом уровне берут жидкость спинного мозга) пациент ощущает достаточно сильную боль. Решением является проведение анестезии, которая, к сожалению, также может иметь отдаленные последствия (осложнения в виде аллергии, тошноты, рвоты).
1 Что такое спинномозговая пункция, и зачем ее делают?
Люмбальная пункция (она же спинальная пункция или поясничный прокол) представляет собой диагностическую процедуру, которую выполняют для забора спинномозговой жидкости с ее последующим анализом.
Техника проведения процедуры подразумевается введение специальной иглы в субарахноидальное пространство спинного мозга исключительно на уровне поясничного отдела позвоночника. В некоторых случаях манипуляция проводиться не для диагностики, а в лечебных или анестезиологических целях.

Люмбальная пункция проводится в поясничном отделе
Но для чего делают ее конкретно? Зачем она нужна и что показывает? Как правило, выполнение люмбальная пункция требуется в тех случаях, когда нужно исключить тяжелые заболевания центральной нервной системы. Например, менингит, энцефалит или даже онкологические заболевания.
к меню ↑
Следует разграничивать показания к люмбальной пункции, деля их на диагностические и на лечебные/манипуляционные (в последнем случае речь идет об введения болеутоляющих медикаментозных средств).
К диагностическим показаниям относят:
- С целью выявления менингитов (вирусных, бактериальных).
- С целью выявления нейросифилиса, энцефалитов (любой этиологии).
- Подтверждение или опровержение наличия у пациента кровотечения в центральной нервной система.
- С целью выявления демиелинизирующих патологий (например, рассеянного склероза).
- С целью выявления злокачественных первичных новообразований ЦНС или метастаз вторичных опухолей.
К лечебным/манипуляционным показаниям относят:
- в лечебных целях — для введения противомикробных медикаментозных средств или химиотерапевтических препаратов;
- в манипуляционных целях — для снижения повышенного внутричерепного давления различной этиологии;
- в обезболивающих целях — для введения болеутоляющих/обезболивающих медикаментозных средств.
К проведению люмбальной пункции имеется ряд абсолютных и относительных противопоказаний. Относительные противопоказания вариабельны от пациента к пациенту, то есть не существует их точного списка (перечня).

Люмбальная пункция у детей
К абсолютным противопоказаниям относят:
- Чрезвычайно высокое внутричерепное давление (больше, чем 220 миллиметров Н2О).
- Септические поражения (генерализованная инфекция, заражение патогенной флорой крови).
- Локальные инфекционные процессы в области инъекции.
- Массивные кровотечения любых органов организма (в том числе центральной нервной системы).
- Наличие выраженных деформаций позвоночного столба (сколиоз, патологический кифоз или лордоз, спинальные спайки).
- Наличие у пациента внутричерепных экспансивных процессов.
Описанные в предыдущем пункте болезни можно подтвердить при тщательном анализе ликвора (спинномозговой жидкости), взятом во время процедуры. Но каким образом после процедуры анализируются результаты?
С помощью специальных инструментов (набор реактивов, микробиологическая аппаратура) спинномозговая жидкость оценивается по следующим критериям:
- проводится измерение давления спинномозговой жидкости (непосредственно во время процедуры);
- выполняется оценка ликвора макроскопическим методом;
- анализируется количество белков и сахара в ликворе;
- анализируется клеточная морфология полученной спинномозговой жидкости.

Забор ликвора при люмбальной пункции
После всех описанных манипуляций и ставиться конечный вердикт: норма или патология. Однако диагносты не ставят диагноз, они лишь констатируют норму или отклонение по результатам. Диагноз ставит лечащий врач.
к меню ↑
О том, нормален ли ликвор судят по нескольким критериям, в том числе по его цвету. Ликвор может иметь четыре различных цвета:
- Кровяной цвет — имеются геморрагические патологические процессы (чаще всего субарахноидальное кровоизлияние ранней стадии).
- Желтоватый цвет — поздняя стадия геморрагических патологических процессов (например, карциноматоза, блокада ликворной циркуляции, хронические гематомы).
- Серовато-зеленый цвет — в большинстве случаев говорит о наличии злокачественных новообразований головного мозга.
- Прозрачность — абсолютная норма.

Положение пациента для проведения люмбальной пункции
Также оцениваются биохимические показатели ликвора. Нормой при этом являются:
- цвет: прозрачный;
- количество белка: 150-450 миллиграмм на литр;
- количество глюкозы (сахара): от 60% в крови;
- атипичные клетки: отсутствуют;
- лейкоциты: не более 5 мм 3 ;
- нейтрофилы: отсутствуют;
- эритроциты: отсутствуют;
- ликворное давление находится в рамках 150-200 водного столба или 1.5-1.9 кПа.
2 Подготовка к проведению люмбальной пункции
В большинстве случаев подготовка к люмбальной пункции, особенно если она выполняется по ургентным (неотложным) показаниям, не требуется. Но программа минимум все же имеется, однако она общая, и применяется при любой инвазивной диагностике, не только люмбальной пункции.

Правила забора ликвора при люмбальной пункции
Применяемые по жизненным показаниям препараты отменять ни до, ни после процедуры не следует. Что касательно малозначимых лекарственных средств (таблетки от головной боли, изжоги, кожных дерматитов), то их применять можно, но рекомендуется отменить прием за день до процедуры вплоть до ее проведения.
Никакими другими способами подготавливаться к люмбальной пункции не требуется.
В некоторых случаях пациенту нужно самостоятельно приобретать набор для проведения люмбальной пункции, что особенно актуально для государственных провинциальных клиник. Что входит этот хирургический набор?
В набор инструментов для люмбальной пункции входит:
Каков алгоритм проведения люмбальной пункции? Вся процедура проводиться поэтапно и очень редко ее продолжительность превышает 60 минут.

Как проводится люмбальная пункция
Алгоритм проведения люмбальной пункции:
- Специалист находит зону для пункции (между 3-4 или 4-5 позвонками поясничного отдела позвоночника).
- Область прокола и прилегающие ткани обрабатываются дезинфицирующим средством (йодом или этиловым спиртом). Обработка проводиться от центра к периферии.
- По показаниям проводится обезболивание (обычно применяют новокаин, не более 6 миллилитров).
- Между остистыми отростками проводиться прокол с помощью иглы Бира (под небольшим наклоном).
- Иглу вводят аккурат в подпаутинную область (на глубине примерно пяти сантиметров ощущает резкий провал иглы).
- Затем извлекается мандер, после чего ликвор истекает самостоятельно. Для диагностики достаточно примерно 120 миллилитров ликворной жидкости.
к меню ↑
Первым делом после проведения люмбальной пункции необходимо уложить пациента на кушетку и произвести измерение артериального давления. В обязательном порядке проводиться повторная дезинфекция место прокола с захватом близ находящихся тканей (даже если до этого была проведена обширная обработка антисептическими средствами).
Уход после процедуры подразумевается также наложение стерильной повязки на послеоперационное место прокола. Пациенту предписывается абсолютный покой на последующие сутки. Желательно большую часть этого времени больному находиться в горизонтальном положении, не поднимать тяжестей и избегать стрессовых ситуаций.

Люмбальная пункция в стационаре
Если же часто вставать или полностью пренебрегать предписанием покоя, то следует ожидать сильных головных болей. Это наиболее частое осложнение люмбальной пункции в том случае, если послеоперационный уход не обеспечивается в полной мере.
к меню ↑
Любая инвазивная методика диагностики плоха тем, что имеет ненулевые шансы дать побочные эффекты. Это касается и люмбальной пункции, которая также имеет послеоперационные осложнения, от едва заметных, до крайне тяжелых.
Возможные последствия люмбальной пункции:
- Головные боли различной интенсивности (нередко очень сильные) из-за изменения внутричерепного давления (постпункционный синдром).
- Парестезии (ощущение покалывания, мурашек, нарушение чувствительности) в нижних конечностях.
- Припухлость и болезненность в месте прокола.
- Кровотечения из места прокола (массивное кровотечение наблюдается сравнительно редко).
- Расстройства сознания, депривация, мигрень.
- Тошнота, в некоторых случаях возможна рвота.
- Расстройства мочеиспускания, тянущие боли в брюшине.
Где делают люмбальную пункцию? Данная процедура проводится как в государственных медицинских учреждениях, так и в частных клиниках. Велика ли разница в качестве сервиса, цене и количестве послеоперационных осложнений в зависимости от типа медицинского учреждения?

Обезболивание при люмбальной пункции
На самом деле разница минимальна, за исключением, пожалуй, стоимости. В государственных медицинских учреждениях цена данной процедуры примерно на 50% ниже, чем в частных. А ряду пациентов данную процедуру и вовсе проводят бесплатно (но нередко в порядке очереди).
Цена люмбальной пункции напрямую зависит от того, где именно вы будете ее проводить. В государственных стационарах для проведения процедуры вне очереди нужно в среднем нужно заплатить 6000 рублей. В частных клиниках цены существенно больше. Так, например, в Москве в частных клиниках стоимость люмбальной пункции в среднем составляет 12500 рублей.
Люмбальная пункция – процедура введения иглы в субарахноидальное пространство спинного мозга на поясничном уровне. Выполняется с целью определения спинномозгового давления, получения спинномозговой жидкости для изучения состава ликвора и для анестезии. Люмбальная пункция в Москве проводится в Юсуповской больнице. Неврологи делают спинномозговую пункцию как с диагностической, так и с лечебной целью. В клинике неврологии созданы все условия для лечения пациентов:
- палаты различного уровня комфорта оснащены кондиционерами;
- пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием;
- врачи для обследования пациентов используют современные диагностические аппараты ведущих фирм мира;
- медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории. Они в совершенстве владеют техникой выполнения люмбальной пункции. Проводится люмбальная пункция при инсульте и черепно-мозговой травме. Люмбальная пункция при рассеянном склерозе необходима для получения спинномозговой жидкости с целью лабораторного исследования. Выявление в ликворе большого количества иммуноглобулинов (антител), а также олигоклональных полос (особого расположения иммуноглобулинов при проведении более специфического теста) или определение белков – продуктов распада миелина даёт основание врачам предположить диагноз рассеянного склероза. Протокол люмбальной пункции записывают в историю болезни.
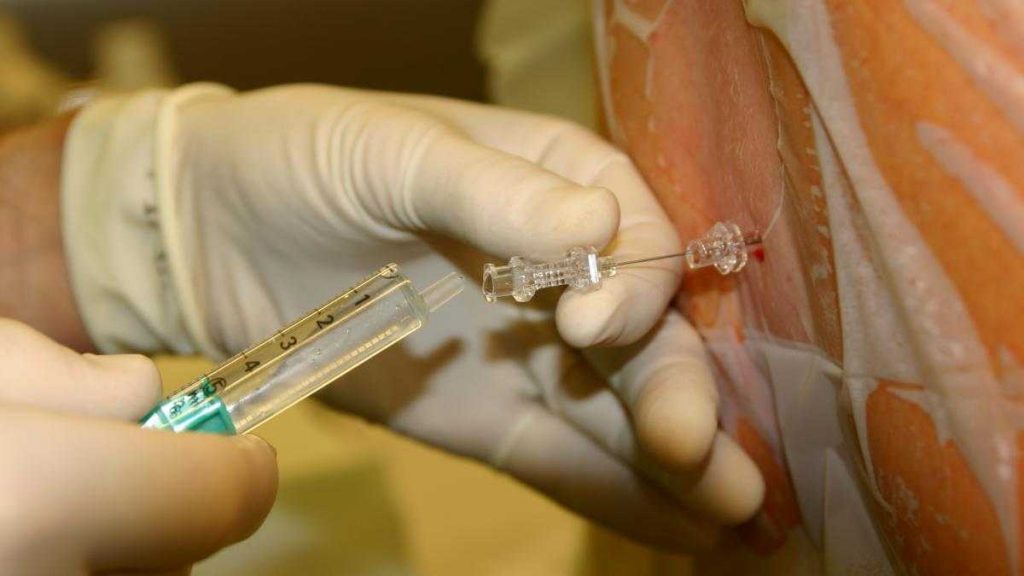
Показания и противопоказания
Проведение люмбальной пункции необходимо в следующих случаях:
- при подозрении на инфекционные заболевания центральной нервной системы (энцефалит или менингит);
- в случае подозрение на субарахноидальное или внутримозговое кровоизлияние, если компьютерную томографию невозможно выполнить или исследование даёт отрицательные результаты;
- пациентам с высоким внутричерепным давлением при гипертензивной гидроцефалии, субарахноидальном кровоизлиянии или доброкачественной внутричерепной гипертензии;
- для введения лекарственных препаратов в спинномозговой канал (антибиотиков при менингитах).
Противопоказаниями к выполнению люмбальной пункции являются инфекционные заболевания кожи в месте предполагаемой пункции, подозрение на наличие объёмного образования головного мозга (абсцесса, опухоли, субдуральной гематомы), особенно в задней черепной ямке и выраженное снижение количества тромбоцитов в крови. Повторная люмбальная пункция при наличии показаний выполняется через 5-7 дней. Несмотря на наличие противопоказаний, люмбальную пункцию проводят при отёке дисков зрительных нервов (когда есть подозрение на гнойный менингит) и пациентам с доброкачественной внутричерепной гипертензией.
Алгоритм проведения
Неврологи Юсуповской больницы проводят люмбальную пункцию согласно алгоритму выполнения процедуры. Медицинская сестра готовит набор для люмбальной пункции:
- стерильные перчатки;
- стерильный корнцанг;
- спирт (70%) или 0,5% спиртовой раствор хлоргексидина для обработки кожи;
- лейкопластырь и стерильные шарики, лейкопластырь;
- 5 шприцов ёмкостью 5мл и иглы к ним;
- 0,25% или 0,5% раствор новокаина обезболивания места прокола;
- 1-2% раствор тримекаина для введения в субдуральное и эпидуральное пространство;
- стерильные иглы с мандреном длиной 10-12см (игла Бира для люмбальной пункции);
- стерильные пробирки для забора спинномозговой жидкости.
Проводится психологическая подготовка пациента к люмбальной пункции согласно алгоритму. Успешное проведение спинномозговой пункции во многом зависит от правильного положения больного. Непосредственно перед пункцией пациенту придают эмбриональную позу – укладывают на бок, максимально наклоняют голову, сгибают ноги в тазобедренных и коленных суставах.
На уровне линии, которая соединяет верхние задние ости подвздошных костей, врач определяет промежуток между остистыми отростками третьего и четвёртого поясничных позвонков. Перед проколом кожу обрабатывают йодом. После этого йод тщательно удаляют спиртом, чтобы он не попал в субарахноидальное пространство. Место спинномозговой пункции окружают стерильной простынёй.
Проводят обезболивание места предполагаемой пункции 0,5% раствором новокаина. В иглу для люмбальной пункции вставляют мандрен, прокалывают кожу, уточняют направление иглы. По мере введения иглы врач последовательно преодолевает сопротивление жёлтой связки и твёрдой мозговой оболочки. После прокола твёрдой мозговой оболочки иглу для спинномозговой пункции вводят очень медленно. Время от времени извлекают мандрен для того чтобы проверить, не вытекает ли цереброспинальная жидкость. Когда игла попадает в субарахноидальное пространство, возникает ощущение провала. При появлении ликвора иглу продвигают ещё на 1–2 мм.
Затем пациента просят расслабиться, осторожно выпрямить ноги и голову. Врач извлекает мандрен, не допуская истечения спинномозговой жидкости. К игле присоединяет манометр и измеряют ликворное давление. Оно в норме составляет 100–150 мм водного столба. Истечение цереброспинальной жидкости при необходимости усиливают с помощью покашливания, надавливания яремные вены или живот, или яремные вены.
Спинномозговую жидкость собирают не менее чем в 3 стерильные пробирки:
- в первую – для определения концентрации глюкозы и белка;
- во вторую – для серологического исследования и определения клеточного состава ликвора;
- в третью – для бактериологического исследования цереброспинальной жидкости.
Если врачи подозревают у пациента туберкулёзный менингит, собирают ликвор в четвёртую пробирку для выявления фибриновой плёнки. После забора спинномозговой жидкости мандрен убирают и извлекают иглу. Когда проводится люмбальная пункция, техника выполнения у детей имеет особенности. Иглу у детей располагают перпендикулярно к линии позвоночника, а у взрослых – слегка под углом, открытым в направлении конского хвоста.
Осложнения
Наиболее грозным последствием люмбальной пункции является вклинение. Оно может развиться у пациентов с объёмным процессом головного мозга на фоне внутричерепной гипертензии. При внезапном падении давления в позвоночном канале происходит вклинение крючка гиппокампа в вырезку намета мозжечка или миндалин мозжечка в большое затылочное отверстие или. Если давление ликвора оказалось высоким, для исследования извлекают лишь минимальное количество спинномозговой жидкости, назначают маннитол и глюкокортикоиды, устанавливают наблюдение за пациентом. При высоком риске вклинения или ухудшении состояния пациента во время люмбальной пункции иглу со вставленным мандреном оставляют на месте, внутривенно - капельно вводят маннитол и высокие дозы кортикостероидов, после чего иглу удаляют. Полная или частичная блокада субарахноидального пространства, обусловленная сдавлением спинного мозга, может быть причиной вклинения спинного мозга с быстро нарастающей очаговой симптоматикой.
Головные боли после люмбальной пункции возникают у 10-30% пациентов. Они связаны с длительным истечением ликвора через отверстие в твёрдой мозговой оболочке, которое приводит к снижению внутричерепного давления. Боль чаще всего локализуется в затылочной и лобной области, возникает в первые трое суток после пункции. Сколько дней болит голова после люмбальной пункции? Головная боль обычно продолжается 2-5 дней, но иногда затягивается на несколько недель.
Боль в спине после люмбальной пункции связана с поражением корешков спинного мозга. Иногда отмечается преходящее поражение отводящего нерва, сопровождающееся появлением паралитического сходящегося косоглазия и двоения. Если игла проходит через инфицированные ткани, может развиться менингит. Местные осложнения люмбальной пункции в виде покраснения в месте прокола встречаются редко и не требуют лечения.
Врачи клиники неврологии выполнят люмбальную пункцию. Получите консультацию невролога, предварительно записавшись на приём по телефону по телефону Юсуповской больницы.
IV. Инструменты для защиты тканей от повреждения
Оперативная хирургическая техника
Осуществление гемотрансфузии
- Согреть кровь: флакон с переливаемой трансфузионной средой должен находиться при комнатной температуре в течение 30-40 минут, в экстренных случаях его нагревают на водяной бане до 37 0 С. Контроль температуры нагрева осуществлять при помощи термометра.
- Зарядить систему (должна быть одноразовая система с капроновым фильтром;
- Произвести пункцию вены реципиента, взять 10 мл крови. Перепроверить группу крови донора и реципиента Холодовым способом без подогрева; результаты показать врачу.
- Провести пробу на индивидуальную совместимость групп крови донора и реципиента по системе АВО;
- Провести пробу на индивидуальную совместимость по резус – фактору;
- Результаты проб на индивидуальную совместимость показать врачу;
- Провести биологическую пробу, под контролем врача.
- Провести гемотрансфузию. Во время проведения гемотрансфузии продолжать наблюдение за пациентом.
- Оставить в контейнере 100 мл трансфузионной среды, поместить контейнер в холодильник на сутки.
Классификация хирургического инструментария
I. Инструменты для разъединения тканей:
2. ножи ампутационные
II. Инструменты для зажима (захвата) тканей, а также фиксации:
1. кровоостанавливающие зажимы (типа Кохера, Бильрота и др.)
2. пинцеты (анатомические, хирургические, лапчатые)
3. зажим Микулича для брюшины
4. жом кишечный эластический изогнутый
5. зажим (жом) кишечный раздавливающий изогнутый
6. раздавливающий желудочный зажим Пайра
7. цапка бельевая
8. Зажим окончатый
10. фиксационные костные щипцы Фарабефа
11. зажим печеночный Федорова
III. Инструменты для расширения раны и естественных отверстий:
1. крючок однозубый острый
2. крючки 2-, 3-, 4-зубчатые – тупые и острые
3. крючок пластинчатый Фарабефа
4. зеркало брюшное
5. зеркало (крючок) печеночное
6. ранорасширитель Микулича
7. ранорасширитель (трахеорасширитель) Труссо
9. Зеркало ректальное
1. зонд желобоватый
3. лопаточка Буяльского
V. Инструменты для соединения тканей:
2. иглы хирургические (колющие, режущие)
3. Иглы лигатурные Дешана
Набор для первичной хирургической обработки раны.
Набор для вскрытия абсцесса.
Набор для трахеостомии.
Набор для лапароцентеза (пункции брюшной полости).
- Скальпель остроконечный.
- Пинцеты хирургический, анатомический.
- Кровеостанавливающие зажимы (Бильрота, Кохера).
- Ножницы.
- Троакар.
- Иглодержатель, иглы, шовный материал.
- Шприц, игла, 0,25% - 0,5% раствор новокаина.
- Цапки.
- Корнцанг.
- Йодонат, спирт.
- Стерильный перевязочный материал: шарики, салфетки.
- Лейкопластырь или клеол.
Набор для аппендэктомии.
- Скальпель – 2.
- Ножницы.
- Кровеостанавливающие зажимы (Бильрота, Кохера).
- Зажим Микулича.
- Крючки Фарабефа.
- Брюшные зеркала.
- Зеркало печеночное.
- Пинцеты анатомические, хирургические.
- Иглодержатель, иглы (колющие, режущие), шелк, кетгут.
- Цапки.
- Корнцанг.
- Стерильный перевязочный материал: шарики, тампоны, салфетки.
- Йодонат, хлоргексидин, спирт.
Набор для пункции суставов.
- Йодонат, спирт.
- Шприцы 10, 20 мл, игла.
- Пункционная игла диаметром не более 2 мм.
- Раствор новокаина 0,5%.
- Пинцеты.
- Корнцанг.
- Стерильная пробирка для бактериологического исследования.
- Стерильный перевязочный материал: шарики, салфетки.
- Бинты для наложения повязки.
- Пробирки
Набор для пункции мягких тканей.
- Шприц 10—20 мл.
- Набор игл различной длины и толщины.
- Пинцет.
- Корнцанг.
- 0,25 – 0,5% раствор новокаина,
- Йодонат, спирт.
- Стерильный перевязочный материал.
- Клеол, лейкопластырь.
- Бинт.
- Пробирки.
Набор для венесекции.
- Скальпель.
- Ножницы.
- Кровеостанавливающие зажимы.
- Пинцеты анатомический, хирургический.
- Иглодержатель, иглы, шелк, кетгут.
- Игла Дешана.
- Острозубые и пластинчатые крючки.
- Катетер для введения в вену.
- Корнцанг.
- Цапки
- Спирт, йодонат.
- Гепарин.
- Стерильный перевязочный материал: шарики, салфетки, пеленки.
- Капельная система для в/в введения.
Набор для постановки подключичного катетера.
- Йодонат, спирт.
- 0,5% раствор новокаина.
- Шприц, иглы.
- Игла с широким просветом со срезом под углом 45 0 длиной 10-15 см.
- Стерильный, длительного срока хранения набор для катетеризации подключичной вены: полиэтиленовый катетер, леска-проводник, 2-3 резиновые колпачки-заглушки.
- Иглодержатель, игла, шелк.
- Корнцанг.
- Цапки.
- Стерильный перевязочный материал: шарики, салфетки, пеленки.
Набор для трепанации черепа.
- Распаторы Фарабефа: прямой, изогнутый.
- Коловорот. Фрезы.
- Проводник.
- Пила Джигли.
- Кусачки Люэра.
- Костные ложечки.
- Кровоостанавливающие зажимы Москит, Кохера.
- Цапки.
- Скальпели (остроконечный и брюшистый).
- 2, 3, 4-х зубые крючки – по 1 паре.
- Крючок Фарабефа.
- Пинцеты (анатомический и хирургический) – по 2.
- Корнцанги прямые и изогнутые.
- Ножницы хирургические (прямые и изогнутые, тупоконечные и остроконечные).
- Иглодержатели.
- Иглы – хирургические, режущие, изогнутые.
- Шовный материал.
- Йодонат, спирт.
- Стерильный перевязочный материал.
- Электроотсос.
Набор для люмбальной пункции.
- Стерильные марлевые шарики и салфетки.
- Флаконы с 70% раствором спирта, 1% раствором йодоната, 0,25% раствор новокаина, клеол.
- Пинцет анатомический.
- Стерильные простыни.
- Бельевые цапки.
- Шприцы 5 мл с иглами.
- Иглы для спинномозговой пункции (Бира) – 2.
- Стерильные пробирки – 2.
- Стеклянная трубка – манометр.
Набор для скелетного вытяжения.
1. Стерильные марлевые шарики, салфетки.
2. Флаконы с 70% раствором спирта, 1% раствором йодоната, 0,5% раствор новокаина, клеол, фурацилин 0,04%.
3. Шприц 20 мл с иглами.
4. Спицы Киршнера – 3.
8. Слесарные кусачки.
9. Ключ для натягивания спиц.
10. Стерильные пробки от пенициллиновых флаконов – 6.
11. Набор грузов.
12. Толстая леска или шпагат.
13. Шина Белера или отводящая шина ЦИТО.
Набор для пункция мочевого пузыря (1 вариант).
- Стерильный лоток.
- Пункционная игла Бира или игла длиной 12 – 15 см.
- Дренажная трубка.
- Зажимы.
- Пинцеты.
- Корнцанг.
- Шприц с инъекционными иглами.
- Раствор новокаина 0,5%, спирт этиловый 70%, йодонат.
- Стерильный перевязочный материал, лейкопластырь.
Набор для пункция мочевого пузыря (2 вариант).
- Стерильный лоток.
- Троакар.
- Скальпель.
- Кровоостанавливающие зажимы.
- Иглодержатель, кожные иглы, шовный материал.
- Дренажная трубка.
- Пинцеты.
- Корнцанг.
- Цапки.
- Шприц с инъекционными иглами.
- Раствор новокаина 0,5%, спирт этиловый 70%, йодонат.
- Стерильный перевязочный материал, лейкопластырь. Стерильные пеленки.
Набор для эпицистостомии.
- Стерильный лоток.
- Скальпель.
- Кровоостанавливающие зажимы + длинный зажим.
- Иглодержатель, кожные иглы, шовный материал.
- Дренажная трубка (трубка Пецера).
- Пинцеты.
- Корнцанг.
- Цапки.
- Шприц Жанэ.
- Раствор фурацилина.
- Шприц с инъекционными иглами.
- Раствор новокаина 0,5%, спирт этиловый 70%, йодонат.
- Стерильный перевязочный материал, лейкопластырь. Стерильные пеленки.
- Мочеприемник с переходниками.
Набор для геморройдэктомии.
- Ректальное зеркало.
- Геморроидальный зажим Люэра.
- Цапки.
- Скальпели (остроконечный, брюшистый).
- 2, 3, 4-х зубчатые крючки.
- Кровоостанавливающие зажимы (Кохера, Бильрота).
- Пинцеты (анатомический, хирургический).
- Корнцанги.
- Ножницы.
- Иглодержатель, набор игл.
- Шовный материал.
- Йодонат, спирт.
- Стерильный перевязочный материал.
Набор для ампутации конечности.
- Цапки.
- Скальпели (остроконечный, брюшистый).
- 2, 3, 4-х зубчатые крючки.
- Кровоостанавливающие зажимы (Кохера, Бильрота).
- Пинцеты (анатомический, хирургический).
- Корнцанги.
- Ножницы.
- Иглодержатели, набор игл, шовный материал.
- Рамочная пила.
- Ампутационный нож.
- Кусачки Листона.
- Игла Дешана.
- Костный распатор Фарабефа (прямой, изогнутый).
- Ретрактор.
- Рашпиль.
- Однозубый крючок.
- Артериальный жгут.
- Йодонат, спирт.
- Стерильный перевязочный материал.
Набор для инструментальной перевязки раны.
- Стерильный перевязочный материал: салфетки, тампоны, шарики.
- Йодонат, 70% раствор спирта, 3% раствор перекиси водорода, 0,5% спиртовой раствор гибитана, фурацилин 0, 04%.
- Пинцеты (анатомические, хирургические) - 3.
- Ножницы.
- Шпатель.
- Зонд.
- Дренажи, турунды.
- Шприц для промывания раны.
- 4-5м мензурок (стаканов).
- Ранозаживляющие мази.
- Бинт, клеол.
Набор для плевральной пункции.
- Стерильный перевязочный материал: марлевые шарики и салфетки.
- Пинцет анатомический.
- Флаконы с 70% раствором спирта, раствор йодоната, 0,25% раствор новокаина, клеол.
- Шприц 20 мл с иглами – 2.
- Игла для пункции с резиновой трубкой и канюлей.
- Кровоостанавливающий зажим.
- Таз.
- Стерильные пробирки – 2.
- Плевроаспиратор (аппарат Боброва, шприц Жане).
- Лейкопластырь, перчатки.
Набор для наложения и снятия швов.
А. Для наложения швов:
1. Пинцет хирургический.
2. Иглодержатель, набор игл, шовный материал.
4. Йодонат, спирт.
5. Стерильный перевязочный материал.
6. Шприц, иглы, раствор новокаина 0,5%.
Б. Для снятия швов:
1. Пинцет анатомический.
2. Ножницы остроконечные.
3. Стерильный перевязочный материал.
4. Йодонат, спирт.
Набор для дренирования плевральной полости.
- Скальпель остроконечный.
- Пинцеты хирургический, анатомический.
- Кровеостанавливающие зажимы (Бильрота, Кохера).
- Ножницы.
- Троакар.
- Дренажная трубка.
- Иглодержатель, иглы, шовный материал.
- Шприц, игла, 0,25% - 0,5% раствор новокаина.
- Цапки.
- Корнцанг.
- Йодонат, спирт.
- Стерильный перевязочный материал: шарики, салфетки.
- Лейкопластырь или клеол.
- Плевроаспиратор (аппарат Боброва).
| | | следующая лекция ==> | |
| Определение пригодности крови к переливанию | | | Подача инструментов хирургу |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


