Мрт спинного мозга при инфаркте
Патологии сердечно-сосудистой системы могут вызывать осложнения в виде нарушения кровоснабжения органов центральной нервной системы. В неврологической практике чаще всего встречается ишемическое поражение головного мозга, однако не исключено поражение спинного мозга.
Эта болезнь проявляется снижением двигательной активности и расстройством функций внутренних органов. Осложнения инфаркта включают нарушение дыхания, мышечный паралич и хронический болевой синдром. Лечение проводится с помощью оперативного вмешательства и медикаментозной терапии.
Основные сведения
Острый ишемический инфаркт спинного мозга – это патологическое состояние, характеризующееся омертвением нервных тканей вследствие ухудшения кровообращения. Заболевание также называют спинальным инсультом. При хроническом нарушении кровотока в области спинного мозга у пациента развивается ишемическая миелопатия. Патология проявляется параличами, парезами и вегетативными нарушениями, включая расстройство функций кишечника и мочевого пузыря. Даже при своевременном лечении возможно возникновение необратимых изменений, поскольку ткани центральной нервной системы не восстанавливаются.
Инфаркт спинного мозга является редким диагнозом в неврологии. Болезнь может возникнуть в любом возрасте при наличии сердечно-сосудистых патологий. Нередко спинальный инсульт обнаруживается у молодых мужчин и женщин. Ишемическое поражение спинного мозга по сравнению с инсультом головного мозга считается менее опасным, однако прогноз во многом зависит от области ухудшения кровотока и длительности патологических изменений. Это заболевание может стать причиной инвалидизации пациента.
Особенности органа
Центральная нервная система (ЦНС) образована спинным и головным мозгом. Это главная регуляторная структура человеческого организма, отвечающая за сознательную деятельность, двигательную активность, контроль работы внутренних органов и другие важные функции. Головной мозг является главным отделом, где расположены ключевые зоны регуляции организма. В области позвоночника расположен спинной мозг, образующий многочисленные нервные пучки. Эта часть ЦНС отвечает за дыхание, сердцебиение, вегетативный контроль и двигательную активность.
Структуры центральной нервной системы получают большое количество крови, поскольку деятельность нейронов возможна только при регулярной доставке питательных веществ и кислорода. Даже кратковременное нарушение кровоснабжения может привести к повреждению тканей. Спинной мозг имеет сегментарное строение, обуславливающее распределение функций на уровне разных частей тела. В связи с этим последствия инфаркта во многом зависят от того, какой кровеносный сосуд был поражен.
Причины возникновения
Причины ишемической миелопатии всегда связаны с сосудистыми изменениями. Это может быть локальная патология, обусловленная сдавливанием артерии, или системное нарушение деятельности сердечно-сосудистой системы. Возможно сдавливание, закупоривание или повреждение сосуда.
- Закупорка артерии тромбом. Тромбы образуются из-за повышенной свертываемости крови. Зачастую мелкие сгустки крови формируются в венах нижних конечностей и распространяются с кровотоком в другие отделы сердечно-сосудистой системы.
- Эмболия артерии. В этом случае кровеносный сосуд закупоривается жиром или патогенными микроорганизмами.
- Врожденные аномалии сердечно-сосудистой системы. Неправильное развитие артерий ЦНС увеличивает риск возникновения инфаркта. Это может быть сужение сосуда или отсутствие коллатералей.
- Сдавливание артерии различными анатомическими структурами, вроде скелетных мышц, опухолей и костей. Компрессионно-ишемическая миелопатия возможна при грыжах позвоночного диска, выраженном остеохондрозе и переломе позвонков.
- Сдавливание корешка спинного мозга при радикулите. В отделе органа возникают острые или хронические ишемические изменения.
- Повреждение сосудов из-за неудачного хирургического вмешательства или травмы.
Во время диагностики врачи уточняют причину и локализацию патологии. Так, ишемическая миелопатия шейного отдела возникает при сужении сосудов, кровоснабжающих верхние части органа.
Факторы риска
Неврологи учитывают не только непосредственные механизмы возникновения болезни, но и разнообразные формы предрасположенности к такому недугу. Это особенности образа жизни и индивидуального анамнеза пациента.
Основные факторы риска:
- Атеросклероз — появление жировых отложений на стенках сосудов. При атеросклерозе просвет некоторых артерий может сужаться. Также атеросклеротические бляшки отрываются и формируют тромбы. При атеросклерозе возможно возникновение хронической миелопатии или острого инфаркта спинного мозга.
- Повышенное кровяное давление. Артериальная гипертензия увеличивает риск разрыва мелких кровеносных сосудов в области позвоночника.
- Прочие сердечно-сосудистые расстройства, ухудшающие кровоснабжение органов. Это сахарный диабет, аритмия и коагуляционные нарушения.
- Инфекционные заболевания позвоночника, включая туберкулез и абсцесс.
- Ожирение, малоактивный образ жизни и неправильное питание, при котором в крови увеличивается концентрация холестерина и триглицеридов.
- Неблагоприятный семейный анамнез. Наличие ишемических заболеваний у близких родственников пациента свидетельствует о повышенном индивидуальном риске возникновения недуга.
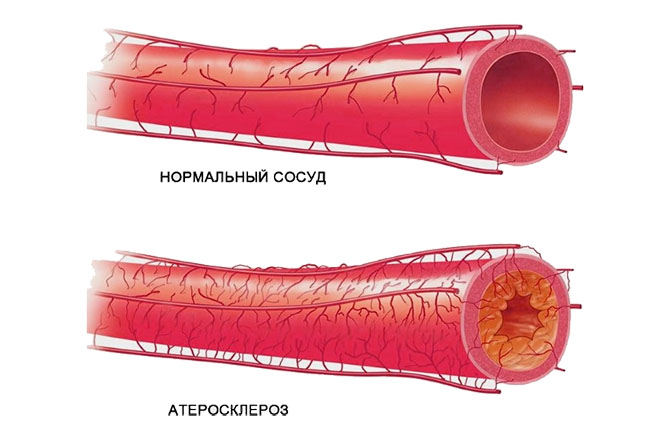
Здоровый сосуд и сосуд с атеросклерозом
Перечисленные факторы риска часто выявляются во время диспансеризации. Инфаркт является хорошо изученным заболеванием, поэтому возможно проведение профилактических мероприятий. При наличии наследственной предрасположенности необходимы скрининговые обследования.
Проявления болезни
Симптомы инфаркта спинного мозга разнообразны. Характер клинических проявлений зависит от области нарушения кровотока. Неврологи условно разделяют симптоматику спинального инсульта на четыре стадии. Речь идет о предвестниках болезни, стадии основных проявлений, восстановлении и остаточных изменениях. Уточнение особенностей клинической картины важно для проведения лечения и реабилитации пациента.
Предвестники инсульта появляются в момент нарушения кровотока. Длительность этой стадии может варьироваться от нескольких минут до 2-3 недель. Острый инфаркт, формирующийся из-за попадания тромба в артерию и резкого нарушения кровотока, характеризуется очень короткой стадией первичных симптомов. Для постепенного сдавливания артерии характерно длительное развитие первичной симптоматики. Предвестники болезни: хромота, боли в спине, нарушение чувствительности и общее недомогание.
Длительность стадии основных изменений зависит от этиологии инфаркта. При тромбозе или эмболии сосудов симптомы развиваются быстро, в течение нескольких минут. Длительное сужение просвета артерии обуславливает приступообразную симптоматику. Пациенты жалуются на резкую боль в спине, паралич конечностей и нарушение чувствительности кожи. Из-за нарушения регуляции внутренних органов возникает непроизвольное опорожнение мочевого пузыря и кишечника.
Стадии восстановления и остаточных изменений возникают через несколько недель или месяцев после инфаркта. Острая симптоматика постепенно проходит из-за восстановления кровотока в области спинного мозга. В то же время остаются необратимые изменения, обусловленные смертью тканей. Это может быть ишемическая миелопатия с нижним парапарезом или другая форма болезни. Реабилитация помогает уменьшить выраженность негативных последствий.
Осложнения
Негативные последствия спинального инсульта влияют на качество и продолжительность жизни. Это двигательные и вегетативные расстройства, возникающие из-за некроза тканей.
- нарушение дыхания;
- паралич нижних или верхних конечностей;
- замедление движения;
- ухудшение мелкой моторики;
- нарушение координации в пространстве;
- постоянная боль в мышцах;
- пролежни в области спины из-за нарушения чувствительности кожи;
- снижение тонуса мускулатуры;
- депрессия и апатия.
При своевременном лечении врачам удается предотвратить возникновение осложнений.
Диагностика
Диагностикой и лечением миелопатии занимаются неврологи и нейрохирурги. Врач уточняет жалобы пациента и изучает анамнез для обнаружения факторов риска болезни. Оценка неврологического статуса помогает на первом этапе диагностики исключить церебральную патологию и изучить состояние спинальных рефлексов. Диагностика ишемической миелопатии затруднена, поскольку признаки этого заболевания похожи на проявления рассеянного склероза, полиомиелита и других патологических состояний. Важно провести инструментальные и лабораторные исследования для определения этиологии недуга.
Главный этап диагностики заключается в проведении функциональных, визуальных и лабораторных исследований. Неврологу необходимо оценить состояние тканей и уточнить этиологию болезни.
- Компьютерная или магнитно-резонансная томография — высокоинформативный метод визуальной диагностики, посредством которого получают объемные послойные изображения различных отделов спинного мозга. С помощью КТ и МРТ можно уточнить локализацию и тяжесть поражения тканей. Проводится дифференциальная диагностика.
- Рентгенография позвоночника — стандартный метод диагностики, направленный на обнаружение опухолей, переломов, костных деформаций и грыж. С помощью рентгенографии обнаруживаются основные причины ишемических изменений в ЦНС.
- Миелография — более точное рентгенографическое исследование, при котором возможна визуализация корешков органа и подпаутинного пространства. Предварительно вводится контраст с помощью пункции.
- Электрофизиологические исследования — методы оценки проводимости электрических импульсов в нервах и мышечных волокнах. На теле пациента закрепляются датчики, позволяющие фиксировать биоэлектрическую активность. Эта процедура играет важную роль в диагностике осложнений инсульта.
- Контрастная ангиография — визуальный метод исследования кровеносных сосудов. После введения красителя проводят рентгенодиагностику для обнаружения места сужения артерий. Для получения более точных данных проводится КТ-ангиография.
Лабораторная диагностика необходима для исключения инфекционных и воспалительных заболеваний со схожей симптоматикой. Проводится анализ крови и спинномозговой жидкости. Необходимо исключить наличие патогенных микроорганизмов и маркеров аутоиммунных расстройств в жидкостях.
Методы лечения
Для лечения требуется госпитализация. Главной задачей является быстрое устранение фактора нарушения кровотока. После этого невролог назначает лечение, направленное на устранение осложнений заболевания. В спинном мозге присутствует большое количество сосудистых коллатералей, поэтому назначение сосудорасширяющих средств помогает компенсировать недостаток кровотока в тканях. При тромбозах назначаются препараты, разрушающие сгустки крови. При этом важно исключить кровоизлияние. Лекарства, защищающие нейроны от кислородного голодания, уменьшают риск возникновения осложнений.

Схема медикаментозной помощи зависит от результатов диагностики. Обычно назначают антикоагулянты, сосудорасширяющие средства, антиагреганты и обезболивающие препараты. Лекарства вводятся внутривенно вместе со вспомогательными компонентами. Хирургическое лечение инфаркта спинного мозга проводится при травмах, онкологических заболеваниях и межпозвоночной грыже. Врачи восстанавливают целостность кровеносных сосудов, устраняют костные деформации и предотвращают дальнейшее повреждение.
Реабилитация и прогноз
Лечение инфаркта не заканчивается после восстановления кровотока в спинном мозге. Составляется схема реабилитации с учетом возникших неврологических осложнений. Разнообразные методы помогают восстанавливать двигательную активность и устранять вегетативные нарушения.
Эффективные способы реабилитации:
- физиотерапевтические процедуры, вроде электростимуляции мышц и прогревания тканей;
- лечебная физкультура, направленная на борьбу с парезами;
- мануальная терапия — массаж помогает бороться с остеохондрозом, радикулитом и другими патологиями.
В большинстве случаев прогноз благоприятный. Своевременное лечение позволяет врачам предотвращать возникновение опасных осложнений у 50-65% пациентов. Проведение реабилитации под контролем невролога и специалиста по ЛФК дает возможность улучшить качество жизни пациента даже при формировании необратимых изменений в нервной системе.
Существуют патологии, при которых наблюдается процесс гипоксии и проблемы с кровообращением. Такое может происходить во всех органах и тканях, в том числе в спинном мозге. Итогом такого явления становится проблема с обменными процессами. Постепенно начинается явление некроза.
Общее описание
Немногим людям раньше приходилось знать, что такое инфаркт спинномозговой артерии. Такие заболевания, как спинальный инфаркт, были относительно редки. Но современный образ жизни человека внес свои коррективы в этот момент. Сейчас повреждение оболочек спинного мозга становится результатом постоянного пребывания в сидячей позиции, отсутствия регулярных движений. Нарушается поверхностная чувствительность. Подобные симптомы могут наблюдаться у относительно здорового человека. Вообще с заболеваниями спинного мозга стало обращаться за помощью все больше пациентов.
Инфаркт спинного мозга причисляется к категории ишемических повреждений этой области. Такое состояние характеризуется проблемами на отдельно взятом участке, касающихся кровоснабжения. По этой причине ткани органа становятся особенно восприимчивыми к недостатку кровотока. Такое явление называется ишемией. В частности, страдает так называемое коллатеральное кровообращение.
В нормальных условиях кровоснабжение проходит между передней и задней спинномозговой артериями. При этом кислород и питательные вещества транспортируются в сеть микроциркуляции. Кровь перемещает продукты обмена туда, где располагаются корешковые вены. Далее она мигрирует в так называемые позвоночные сплетения. Оттуда из кровотока переходит в расположенную снизу полую вену.
Получается, что потенциально подвержен инфаркту практически любой отдел спинного мозга. Клиника поражений определяется напрямую, в соответствии со степенью сбоя в системе кровообращения, а также его индивидуальными характеристиками.

Провоцирующие факторы
Нарушение кровоснабжения на отдельно взятом участке могут провоцировать различные патологии. К ним причисляют:
- грыжи межпозвонковых дисков,
- травматические повреждения столба позвоночника,
- остеохондроз,
- варикоз позвоночных вен,
- первичное поражение сосудов, спровоцированное увеличением давления, тромбозом и склерозом,
- формирование тромба в сосудистой стенке, с повреждением артерии, отвечающей за транспортировку питательных веществ в спинной мозг,
- аневризма аорты,
- мальформация различных сосудов,
- проблемы, связанные со свертываемостью крови,
- васкулит инфекционного либо аллергического генеза,
- обменные патологии,
- формирование холестериновых бляшек в артериях спинного мозга,
- ишемический инфаркт миокарда.
В определенных случаях инфаркт спинного мозга формируется, как осложнение после ишемического инфаркта миокарда или следствие увеличения кровяного давления.
Симптомы
Ишемическая миелопатия может демонстрировать различные симптомы. Они выражены в той или иной степени. Все зависит от преобладающего проявления недуга. Какие синдромы выделяют:
- Передний. Здесь поражается спинной мозг, но в отношении передней спинальной артерии повреждения являются непропорциональными. Характерными особенностями этого синдрома являются дисфункции всех областей, за исключением задних столбов.
- Центральный. Здесь повреждению подвешены центральные области и, главным образом, серого вещества, расположенного по центру. Дают о себе знать парезы верхних и нижних конечностей, проблемы с восприятием боли, чувствительностью в нижней части тела, а также шее и плечах.
- Синдром конуса. Отмечается парез конечностей. В анамнезе также обнаруживаются задержка мочи, проблемы с восприятием чувствительности в перианальной зоне.
- Поперечная миелопатия. Как минимум, один сегмент повреждается с характерной особенностью, которая сопровождается повреждением ключевых функций спинного мозга.
- Синдром Броун-Секара. Спинной мозг повреждается в одностороннем порядке. Человек перестает нормально чувствует прикосновения к различным предметам, боль, холодные и теплые поверхности.

К общим симптомом принято причислять:
- Значительное снижение чувствительности к воздействию факторов извне.
- Дисфункция органов малого таза, что находит выражение в проблемах с мочеиспусканием.
- Формирование боли в области поясницы, которые приобретают опоясывающий характер. Устранить их удается лишь посредством наркотических анальгетиков.
- Нарушение двигательных функций, параличи и парезы,
- Формирование трофических нарушений, в том числе пролежней, что не всегда проявляется при инфаркте спинного мозга.
Понять, что развился инфаркт, могут своеобразные предвестники. Это симптомы, которые можно заметить за несколько часов до появления первых проблем с кровообращением. Иногда они дают о себе знать за несколько дней до инцидента. В первую очередь, это болезненность и ощущение ползающих мурашек по линии позвоночника. Человек может жаловаться на снижение чувствительности в нижних конечностях. Становится характерной и походка, как у пациентов с перемежающейся хромотой.
Приемы диагностики
Существует перечень диагностических мероприятий, помогающих своевременно поставить диагноз. К ним можно отнести:
- анализы крови: общий, на биохимию,
- МРТ спинного мозга,
- электромиографию,
- рентген позвоночника,
- ангиографию спинного мозга,
- электронейрографию,
- анализ спинномозговой жидкости,
- дискография.
Обследует больного врач-невролог, который по необходимости привлекает к процессу диагностики и лечения вертебролога, фтизиатра.
Если есть подозрение на ишемическую миелопатию, надо провести дифференциальную диагностику, так как недуг имеет похожие на острый поперечный миелит симптомы. Также необходимо отделить его от демиелинизирующих патологий, компрессии спинного мозга.
Лечение
Если виной всему компрессия, осуществляют меры по устранению основной причины. В этом случае требуется удаление гематомы, дренаж кисты, хирургическая манипуляция по удалению новообразования.
Чтобы диагностировать сужение позвоночного канала, требуется операция по декомпрессии. К ним принято относить:
- Ламинэктомию. Это разновидность хирургической операции, во время которой позвоночный канал вскрывается. Далее остистые отростки и дужки удаляют. Разрез проводится по линии остистых отростков, после чего осуществляется пересечение сухожилий, которые растягиваются по сторонам. Как только отростки прооперированы, рассекают паутину и твердую оболочку, зашивают разрез.
- Фасетэктомию. Здесь проводится хирургическое вмешательство, во время которого удаляются межпозвонковые суставы. Они носят название фасеточных. Вслед за удалением отростков статично объединяют несколько суставов.
- Пункционная декомпрессия. Проводится в отношении диска. Отличается эффективностью, если грыжевые выпячивания имеют небольшие размеры. Но при этом важно учитывать, чтобы связки и кости были сохранены целыми. Имеются в виду области, сосредоточенные на расположенных рядом позвонках. Как только удаляются ткани в центре диска и формируется дополнительное место, на дисковом веществе выпячивание уменьшается.
Лечение инфаркта спинного мозга подразумевает применение лекарственных препаратов:
- Мочегонных. Классическими представителями являются препараты Фуросемид и Лазикс. Они устраняют отечность в пораженных областях. Мочегонные нередко вводятся в форме инъекций еще во время транспортировки на машине скорой помощи.
- Медикаменты для нормализации кровотока и метаболизма в спинном мозге. В этой категории применяют препараты Актовегин и Метамакс.
- Препараты для разжижения крови и уменьшения вероятного тромбообразования. Самыми популярными лекарствами этой группы считаются Гепарин и Фраксипарин.
- Миорелаксанты. В классической схеме лечения используется Мидокалм.
Физиотерапия выступает неизменной составной частью лечебного процесса. Она включает в себя УВЧ, то есть ультравысокочастотного терапию, парафинотерапию.
Это связано с характером повреждений на спинном мозге, необходимостью длительной регенерации нейронов. Если набраться терпения и выполнять рекомендации врача, можно надеяться, что они снова восстановят свои функции.
Особенности реабилитации
Реабилитация имеет определенные особенности, которые направлены на скорейшее восстановление двигательной активности пациента. Необходимо сделать все, чтобы он смог снова себя самостоятельно обслуживать, выполнять ежедневные рутинные процедуры. Наконец, это необходимо для того, чтобы не допускать потенциальные осложнения. Что необходимо делать:
- Заниматься лечебной физкультурой. Комплексы всегда выписываются индивидуально лечащим врачом.
- Проводить сеансы массажа.
- Осуществлять курсы дыхательной гимнастики, которая препятствует возникновению пневмонии.

Важное значение имеют и меры по реабилитационной физиотерапии. Они объединяют лечение водой, парафиновыми и озокеритовыми аппликациями, электростимуляцию и рефлексотерапию.
В первое время больные передвигаются посредством специальных приспособлений. Это могут быть трость или ходунки. Отдельным пациентам прописывается ношение ортопедической обуви.
Важно соблюдать специальную диету. Это связано с тем, что инфаркт провоцирует повреждение сосудов. Соответственно, надо избегать любых провоцирующих продуктов. Речь идет о еде, которая способствует формированию холестериновых бляшек, нарушает сосудистый тонус.
Прогноз
В целом отмечается благоприятный прогноз при инфаркте спинного мозга. Вероятные последствия определяются, в соответствии со степенью поражения и участком, который был поврежден. Не на последнем месте и своевременность оказания помощи. В конце концов, значение имеет квалификация специалиста, уровень его опыта. Ишемическая миелопатия последствия может иметь такие:
- Парез нескольких конечностей или отдельно взятой, когда в мышцах отмечается некоторая слабость.
- Проблемы с мочеиспусканием, невозможность контролировать этот процесс.
- Присутствие участков на теле, которые практически нечувствительны к болевому воздействию.

Инфаркт спинного мозга представляет собой нарушенное кровообращение в этом органе, которое провоцирует появление некротических участков. Какие-либо опасные осложнения встречаются редко, но человек может испытывать неблагоприятного проявления в виде непроизвольного мочеиспускания, парезов, появления областей на теле, которые стали менее чувствительными, чем остальные участки.
В этом видео рассказывается не только о самом заболевании, но и приводится его снимок на МРТ.
МРТ является высокоэффективным диагностическим инструментом. Этот точный и безопасный метод исследования позволяет получить четкие прижизненные послойные изображения всех структур организма.

При этом нет радиоактивного излучения. Ведь во время проведения МРТ (магнитно-резонансной томографии) используют локальное магнитное поле.
Под его действием ядра водорода в молекулах воды приходят в возбуждение. Они вступают в резонанс с электромагнитными импульсами и возвращаются в исходное равновесие.
Регистрация этих изменений дает серию снимков исследуемой области. Получают как бы множество поперечных срезов, дающих представление о строении.
При МРТ шейного отдела позвоночника видны кости, хрящи, связки, мягкие ткани, нервные образования. Так что исследование выявляет патологию всех расположенных на этом уровне структур. Возможно проведение МРТ с контрастом, позволяющее дополнительно определить ход сосудов шеи, увидеть места накопления контраста в нервной системе.

Когда назначают исследование
Клинические состояния, являющиеся показанием к проведению МРТ шейного отдела позвоночника:
Что показывает МРТ шейного отдела позвоночника? На снимках определяется строение и состояние позвонков и межпозвоночных суставов, межпозвоночных дисков, спинного мозга и других нервных образований, видны нарушения целостности и положения всех образований, наличие опухолей и абсцессов. МРТ лучше визуализирует мягкие ткани. В них содержится больше молекул воды, реагирующих на магнитное поле.
Может быть также дано заключение об отсутствии какой-либо патологии на этом уровне. Или о том, выявленные особенности укладываются в рамки возрастной нормы. В таком случае диагностический поиск будет продолжен для выяснения причины имеющихся у пациента симптомов.
Что диагностирует МРТ
Обследование позволяет подтвердить следующие состояния:
МРТ шейного отдела позвоночника является очень информативным исследованием. Оно позволяет врачу точно определить вид и локализацию патологии, оценить состояние спинного мозга, помогает определиться с тактикой лечения.

В норме при МРТ шейного отдела видны целостные и гладкие позвонки, ровные межпозвоночные диски равномерной высоты, одинаковые суставы между отростками позвонков без шероховатых поверхностей. Важна симметричность и правильность положения всех структур. Четко определяется строение спинного мозга, отсутствие препятствий для выхода корешков спинно-мозговых нервов. Не должно быть никаких новообразований, дефектов, признаков воспалительного отека или кровоизлияния.
При переломах тел или дужек позвонков на снимках видна линия перелома, смещение отломков, деформация тела позвонка. Травматические переломы на МРТ видны хуже, чем при проведении рентгенографии или КТ. А вот для выяснения причины патологических переломов данная диагностика очень информативна.
Патологический перелом чаще всего является компрессионным и не сопровождается смещением. Он происходит на месте уже имеющихся изменений костей. Это могут быть выраженная разреженность костной ткани (остеопороз) , гемангиома, метастазы или другие образования в теле позвонка.
Очень важно, что МРТ позволяет увидеть, есть ли повреждение спинного мозга при переломах и вывихах позвонков. Это является преимуществом данного метода перед другими исследованиями.
При грыже межпозвонковых дисков определяется снижение высоты диска, дугообразная деформация его краев с выходом за края позвонков. Нарушена целостность наружной волокнистой оболочки, а содержимое ядра выступает через дефект оболочки. Видны также изменения расположенных рядом нервных образований.
Задняя срединная грыжа сужает просвет позвоночного канала, на МРТ будет видна неровность спинного мозга. Заднебоковая (латеральная) грыжа взаимодействует с проходящим рядом корешком спинно-мозгового нерва. Возможно его смещение (девиация, отклонение), сдавление с деформацией (компрессия), слипание (адгезия) или спаивание с грыжей и соседними структурами.
Одновременно с грыжей обычно обнаруживаются признаки дегенерации позвонков вследствие остеохондроза. Они выглядят как разрастания краевых площадок позвонков с образованием неровностей, шипов, идущих к соседним позвонкам выступов. Могут быть сужены отверстия для выхода корешков, видна компрессия нервов.
Для рассеянного склероза томография является ключевым исследованием. Именно этот метод позволяет увидеть происходящие в центральной нервной системе демиелинизирующие очаговые процессы. По интенсивности сигнала пораженные участки отличаются от нормальной нервной ткани. В разных режимах они видны как светлые или темные пятна. Для повышения точности результата МРТ используют контраст (галидоний), что дает возможность увидеть очаги активного воспаления с накоплением этого вещества.
Миеломаляция – это изменение тканей спинного мозга в результате повреждения. Вначале происходит локальный отек, потом некроз, затем замещение нервной ткани глиозными клетками, то есть своеобразное рубцевание. На снимке участок миеломаляции нечеткий, отличающийся по интенсивности сигнала. Могут быть видны деформации стенок спинномозгового канала из-за повреждения позвонков или грыжевых выпячиваний. При сосудистых инфарктах спинного мозга МРТ в первые сутки может не выявить изменений.
Опухоли и метастазы видны как дополнительные объемные образования. Они могут располагаться в позвонках, спинном мозге или его оболочках, быть связанными с нервами или окружающими тканями. Опухоли могут смещать и сдавливать спинной мозг и корешки нервов, приводить к разрушению позвонков.

Как проходит процедура и кому ее нельзя делать
МРТ шейного отдела позвоночника можно сделать по направлению невролога или по инициативе самого пациента. Специальной подготовки не требуется. Перед проведением исследования нужно снять все украшения, вынуть из карманов приборы, телефон, кредитные карты и металлические предметы.
Проводится только в специально оборудованном помещении и длится примерно 20 минут. Аппарат выглядит как большая капсула или труба с выдвигающимся столом-лежанкой для пациента. Исследование делается в положении лежа. В зависимости от типа аппарата внутрь помещается только исследуемая область или же все тело пациента. Во время процедуры не надо двигаться.

Абсолютными противопоказаниями для МРТ шейного отдела позвоночника являются:
В результате проведения МРТ шейного отдела позвоночника выдается заключение. Оно обычно распечатано на бумаге, но может быть в электронном виде скопировано на носитель информации или передано по электронной почте. В течение 15-60 минут врач расшифровывает полученные изображения, делает описание и выводы. К заключению прилагаются снимки, на которых видна выявленная патология. При последующих визитах к специалистам желательно предоставлять им не только заключение, но и эти снимки.
Дорогая ли это процедура?
При проведении МРТ по направлению врача поликлиники исследование оплачивается средствами ОМС, то есть является бесплатным для пациента.
Без направления стоимость МРТ шейного отдела позвоночника несколько отличается в разных городах и клиниках, зависит от используемого оборудования и ценовой политики. Например, в Москве это исследование можно пройти, заплатив от 4150 до 5000 руб. В Санкт-Петербурге стоимость колеблется в пределах 3500-3700 руб., в Краснодаре и Хабаровске – от 2500 руб. А в Красноярске это стоит 2000-2900 руб.
При использовании контраста стоимость повышается в среднем на 1800-2500 руб.
Обслежование помогает диагностировать многие состояния и имеет мало противопоказаний, что делает его хорошим помощником для врача.
Читайте также:


