Мрт почек при горбатой почке
Стоит ли волноваться в этом случае?
Данная патология протекает бессимптомно, в большинстве случаев не требует лечения.
В статье пойдет речь об этой аномалии, ее влиянии на состояние почки и жизни человека в целом.
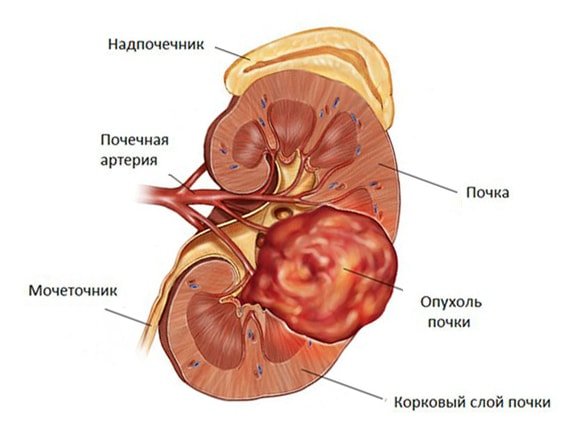
Но нужно отметить, что горбатая почка — это не опухоль, а просто определенные аномалии в ее строении.
Общая информация о заболевании и код по МКБ-10
Согласно Международному классификатору болезней 10 издания имеет код Q63.9. Врожденные аномалии почек неуточненного характера.
Очень часто, исходя из результатов УЗИ, врачи принимают данное состояние за новообразование на почке. Это связано с особенностями внешнего вида: горбатость как бы выпирает из внешних краев органа.
Патология имеет две основные формы:
Горбатость возникает как с одной, так и с обеих сторон. На снимке УЗИ она может иметь разнообразную форму: округлую, серповидную и т.д. При этом также могут меняться размеры и положение почек.
Причины возникновения
Как правило, данное заболевание начинает развиваться еще во время внутриутробного развития человека. К сожалению, до сегодняшнего дня не установлены истинные причины такого процесса. Среди основных провоцирующих факторов ученые выделяют:
Аномальные процессы начинаются при неправильном делении клеток, в результате чего их становится намного больше. Это приводит к состоянию гиперплазии тканей в органах. Что данное заболевание никаким образом не влияет на ее основные функции.
Для приобретенной формы характерны такие причины:
- новообразования в селезенке, которые сильно давят на почки;
- процессы воспалительного характера;
- новообразования;
- туберкулез органов мочевыделительной системы.
Проявление клинической картины
В основном аномалия горбатой почки протекает без видимых симптомов, ее диагностирую при прохождении планового ультразвукового обследования. В случае присутствия сопутствующих заболеваний появляется ряд неприятных ощущений.
- проблемы с мочеиспусканием;
- боли в области живота, которые могут отдавать в пах;
- симптомы воспалительного процесса (температура, интоксикация и т.д.);
- варикозное расширение вен на нижних конечностях;
- нарушения процессов обмена веществ;
- проблемы с опорожнением кишечника (запоры, диареи).
В группу риска входят пациенты с такими патологиями:
При появлении одного из неприятных симптомов рекомендуется не медлить с обращением к врачу.
Методы диагностики
Лечением и наблюдением занимается врач — уролог или нефролог. Для диагностики используются следующие методы:
Способы терапии
В зависимости от степени и тяжести патологии горбатой почки, а также при присоединении сопутствующих заболеваний врач принимает решение о схеме лечения. Очень часто она не вызывает негативных симптомов и совершенно не мешает человеку заниматься спортом, ходить на работу и т.д.
При появлении неприятных признаков стоит сразу обращаться к специалисту. Применяют либо медикаментозную терапию, либо операцию.
- антибиотики, их подбирают после точного установления возбудителя инфекционного процесса, курс и длительность приема назначается индивидуально;
- противовоспалительные препараты;
- местные спазмолитики (для купирования болевых приступов);
- уросептики, которые помогают выводить скопившуюся в организме мочу;
- глюкокортикостероиды и иммуномодуляторы (применяются при гломерулонефрите или аутоиммунных воспалительных процессах в почечной паренхиме);
- витаминные комплексы для укрепления общего иммунитета.
Применяется очень редко, только в случаях развития серьезных осложнений, которые угрожают полным нарушением работу почек. Например, в случае гидронефроза проводят установку специального катетера, с его помощью из организма выводится лишняя жидкость.
При наличии минеральных отложений больших размеров пациенту проводится лапароскопическая операция по их удалению.
Данная операция также назначается, если пережата нижняя полая вена (в этом случае у человека может отказать почка из-за нарушений кровообращения). О целесообразности проведения хирургического вмешательства принимает решение врач, исходя из клинической картины пациента.
Эта терапия применяется в случае наличия сопутствующих заболеваний. Чаще всего пациенты применяют настои или отвары на основе таких лекарственных растений:
Нельзя вылечить эту аномалию с помощью народной медицины, в данном случае возможно только снятие острой симптоматики. Нередко эти методы провоцируют развитие серьезных осложнений, поэтому не стоит увлекаться самолечением.
Возможные осложнения
Среди самых распространенных осложнений несвоевременного лечения горбатой почки выделяют:
Прогноз и профилактика
При правильной схеме лечения и неосложненных патологиях результат имеет положительный характер. В остальных случаях все зависит от степени тяжести заболевания и момента обращения пациента в больницу.
Для профилактики рекомендуется следить за своим здоровьем во время беременности, избегать переохлаждения, травм, заниматься спортом и вести здоровый образ жизни. Немаловажным условием является правильное питание человека. Обязательно нужно вовремя проходить обследование и сдавать анализы.
Если данная аномалия не доставляет никакого дискомфорта для жизни человека, то лечение не требуется. Во всех других случаях терапия подбирается индивидуально в зависимости от симптоматики и течения заболевания (наличия других заболеваний почек).
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
Причины горбатой почки
Горбатая почка относится к аномалиям развития мочевыделительной системы и представляет собой врождённое нарушение формы почки. По статистике, аномалии почек составляют не менее 40% среди основных человеческих пороков развития. Данная патология обычно обнаруживается случайно при профосмотрах, либо при обследованиях, связанных с другими заболеваниями.
Причины возникновения большинства аномалий до сих пор не выяснены. Это редкие, появляющиеся от случая к случаю, врожденные дефекты, не имеющие тенденции к повторному возникновению у будущих поколений.
Для основного количества аномалий присуща собирательная причина развития – это присутствие нескольких незначительных генетических проблем, воздействие окружающей среды, заболевания, которые в свое время перенесла мать во время беременности, действие на плод ионизирующего излучения и некоторых лекарственных средств.
Формирование аномалий развития, в частности, горбатой почки, возникает в основном на этапе закладывания органов (с 3 по 10 недели вынашивания). Этот процесс происходит на внутриклеточном уровне: сбои в размножении клеток приводят к избыточному нарастанию тканей по латеральному контуру почки. Дефект может возникать самостоятельно или иметь другие смежные проявления.
Симптомы горбатой почки
Горбатая почка – это не заболевание, а всего лишь анатомическая особенность абсолютно здоровой почки, когда почечно-лоханочная система не нарушена, но присутствует неровность контуров органа.
Если горбатая почка не является болезненным состоянием, то как таковой симптоматики при диагнозе горбатой почки не наблюдается. Человек может спокойно жить, работать, заниматься спортом, вести активный образ жизни, не предъявлять никаких жалоб по проблемам мочевыделительной системы, более того, он чаще даже не догадывается о наличии у него подобной аномалии, и узнаёт о ней совершенно случайно.
Горбатая почка может за всю жизнь ни разу не дать о себе знать. Клинические проявления могут иметь место лишь при возникновении сопутствующих патологических процессов в почке, например, будет представлена специфическая симптоматика и классическая картина пиелонефрита, мочекаменной болезни, нефрозов различной этиологии, развития кист и прочих новообразований, либо другого фонового заболевания.
Эта патология может иметь несколько вариантов развития. Аномалия почки может быть врожденной особенностью человека и не отражаться на его жизнедеятельности, или приобретенной.
В последнем случае возможно развитие сопутствующих патологических процессов, которые характеризуются яркой клинической картиной.
Выбор терапевтической методики зависит от особенностей основной патологии, вызвавшей дисфункцию органа. Важно знать, что такое горбатая почка, и какие осложнения возникают при таком диагнозе.
Информация о заболевании
Горбатая (подковообразная) почка – это аномалия, при которой меняется анатомическая форма органа. Чаще всего формируется выпуклое образование с одной стороны, но горбатость может выходить за контуры почки и с обеих сторон.
Обычно появление морфологической аномалии характерно для одного органа, реже – для обоих.
Деформация бывает разной. Почка может иметь шарообразную, овальную, серповидную форму. Очертания формируются прямые или в виде волн. При диагностическом обследовании выявляются обычные или увеличенные размеры органа.
Причины аномалии
Формирование основных систем происходит в ранний период внутриутробного развития плода. Когда возникают сбои в функционировании организма матери, органы плода могут развиваться неправильно.
Отклонения касаются различных аспектов: анатомического строения органа, его структуры, тканей. Одни аномалии могут влиять на развитие эмбриона и вызывать необратимые последствия различного характера.
Другие изменения в строении органов не являются опасными для здоровья будущего ребенка.
Выпячивание на почке – это не заболевание мочевыделительной системы. Это особенность организма, которая формируется до появления человека на свет.
В медицинской науке нет точного объяснения, почему возникает эта врожденная аномалия в строении органа. К причинам формирования горбатой почки относятся следующие обстоятельства:
- генетические сбои;
- неблагоприятная экологическая обстановка в зоне проживания родителей;
- влияние радиационного излучения;
- злоупотребление некоторыми видами лекарственных препаратов до и во время беременности;
- инфекционные заболевания, сопровождающиеся интоксикацией, перенесенные женщиной в период вынашивания ребенка.
Сбои происходят на клеточном уровне, при этом увеличивается количество клеток. В результате почечная ткань разрастается и формируется выпячивание.
Большинство случаев образования почечного выпячивания связано с врожденной аномалией. Приобретенная патология встречается реже. К факторам риска, провоцирующим аномалию строения, относятся:
- неправильное положение органа (чаще – его опущение);
- неподвижность почки;
- срастание отделов органа;
- неправильный процесс кровообращения;
- травматическое повреждение с нарушением целостности паренхимы.
Если у человека имеются заболевания почек или опухоль селезенки, воспалительные процессы в органах малого таза, необходим постоянный медицинский контроль состояния горбатой почки.
Неотягощенные случаи диагностики аномального развития органа не требуют пристального внимания со стороны врачей.
Проявления
Горбатая почка не является клинической патологией, так как не нарушается целостность паренхимы и других структур органа. Орган функционирует в обычном режиме, без каких-либо симптомов.
Человек может не знать о существовании аномального строения почки на протяжении всей жизни, если оно не выявлено при ультразвуковом исследовании, и симптоматика отсутствует.
Сбои в функции почки произойдут, если возникнут воспалительные процессы, которые свойственны и здоровому органу. Симптомы нарушений будут зависеть от степени поражения почки и сопутствующих патологий. Если у больного развивается нефролитиаз, цистит, пиелонефрит, то его состояние ухудшится согласно клиническому течению данных болезней:
- начнутся проблемы с выведением мочи из организма: частые позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря;
- появятся болезненные ощущения в нижней части живота, отдающие в пах;
- будет нарастать симптоматика воспалительного процесса (высокая температура, головная боль, слабость, упадок сил, беспокойство, раздражительность);
- появятся признаки варикозного расширения вен на ногах;
- нарушится функция кишечника, которая выражается в появлении запоров или диареи.
При появлении первых признаков нарушения работы почек нужно немедленно обратиться к врачу. Само по себе наличие выпячивания не является причиной развития воспалительных заболеваний органа, так как не влияет на функционирование почечных структур.
Причиной патологий является не аномалия строения органа, а другие процессы, связанные с проникновением инфекции в организм.
Возможные осложнения
Если диагностирована горбатая почка, необходимо пройти обследование для выявления возможных сопутствующих заболеваний. Неправильное строение органа может стать причиной:
- воспалительных процессов (гломерулонефрит, пиелонефрит):
- мочекаменной болезни;
- гидронефроза;
- образования кисты;
- нарушения кровоснабжения из-за сдавливания почечных сосудов.
Отсутствие лечения приводит к развитию почечной недостаточности, в результате орган перестает нормально функционировать, и качество жизни человека резко ухудшается.
Методы диагностики
Из-за отсутствия характерных проявлений горбатая почка случайно диагностируется при обследовании организма.
Если почка имеет деформированную форму, врач проводит дифференциальную диагностику для того, чтобы исключить наличие злокачественного образования.
Для выявления характера выпячивания применяются различные диагностические методы. Самый распространенный – ультразвуковое исследование.
Подробное изучение состояния тканей и сосудов проводится в ходе экскреторной урографии, компьютерной и магнитно-резонансной томографии, гистологического исследования образца тканей.
Лечение
Определяющее значение при выборе методов лечения почечных проявлений имеет правильно поставленный диагноз. В случае выявления выпячивания на почке необходимо уточнить характер деформации.
Если нет изменений на клеточном уровне, ткани не повреждены, пациент не чувствует ухудшения состояния, он наблюдается у врача без применения медикаментозного лечения. Неосложненные случаи аномалии не требуют врачебного вмешательства.
Терапия с применением лекарственных средств назначается при возникновении осложнений и сопутствующих заболеваниях.
Больному назначается комплекс препаратов, в зависимости от основного заболевания:
- Антибиотики. Назначаются в случае развития бактериальной инфекции.
- Противовоспалительные. Их действие направлено на подавление воспалительного процесса в организме.
- Спазмолитические. Назначаются для снятия болевых ощущений разной интенсивности.
- Диуретики. Прием препаратов способствует выводу лишней жидкости из организма.
- Глюкокортикостероиды. Назначаются при заболеваниях почек аутоиммунного характера.
- Витамины. Назначаются для укрепления иммунитета.
Современная фармацевтика предлагает огромное количество препаратов для лечения почечных заболеваний. Сегодня на прилавках аптек можно найти медикаменты, производители которых обещают вылечить от болезней после нескольких приемов.
Не занимайтесь самолечением. Терапия почечных патологий должна проводиться под наблюдением врача. Он назначит индивидуальное лечение, обследовав пациента для выявления противопоказаний.
Лечение лекарственными препаратами – основной метод лечения. Хирургическое вмешательство применяется редко.
Оно назначается, если выявляются серьезные осложнения, опасные для жизни и здоровья пациента (гидронефроз, нефропатия, острая почечная недостаточность).
При этом почечная функция нарушается, моча не выводится из организма. Больному устанавливают катетер, который помогает вывести жидкость наружу.
Если выявляются конкременты, они удаляются в ходе проведения лапароскопической операции через небольшие отверстия.
При пережатии нижней полой вены также проводят операцию лапароскопическим методом с целью восстановления кровообращения.
При наличии нарушений функции почки помогут отвары и настойки, в состав которых входят цветки ромашки, зверобой, шиповник.
Народные препараты не вылечат почечные болезни, но временно устранят острые проявления функционального нарушения. Самостоятельное назначение и применение отваров без консультации с врачом может привести к развитию осложнений.
Прогноз
Анатомическая особенность органа не влияет на здоровье и качество жизни человека.
Если есть сопутствующие заболевания, прогноз зависит от их степени тяжести и стадии патологического процесса на момент обращения к врачу. При ранней диагностике риск развития осложнений снижается.
Горбатая почка – это особенность состояния органа, не представляющая опасности для здоровья человека. В случае развития воспалительного процесса в почечных тканях и сосудах необходимо обратиться к врачу для назначения лечения.
МРТ почек — эффективная диагностическая методика, не относящаяся к широко доступным способам диагностики локальных патологий.
Обследование чаще проводится в сомнительных клинических случаях — результаты исследования дают полное представление о патологических процессах органов мочевыделительной системы.
- Суть МРТ-диагностики
- Что показывает исследование
- Когда назначают МРТ-сканирование
- Имеются ли противопоказания
- Подготовительный этап
- Процесс обследования
- Магнитная томография с контрастом: показания
- Как проводится МРТ-диагностика с использованием контраста
- Результаты сканирования
- Плюсы и минусы МРТ-диагностики почек
- Магнитная томография или компьютерная — что лучше
- МРТ или УЗИ — что выбрать
- Видео
Суть МРТ-диагностики
Сущность магнитно-резонансной томографии состоит в эффекте продуцирования энергии ядром водорода в процессе воздействия на него высокомощного магнитного поля.
Что показывает исследование
В результате магнитно-резонансной томографии почек специалист оперирует следующими данными:
- размерные характеристики органов, изменения в структуре локальных тканей;
- состояние почек (развиваются ли патологии или органы не имеют структурных отклонений);
- присутствие новых образований, предпосылок к росту опухолевых новообразований;
- состояние сосудистой системы, присутствие застоев и прочих патологических процессов в структурных элементах;
- степень функциональности почек (имеется ли почечная недостаточность, воспаление).
![]()
Когда назначают МРТ-сканирование
МРТ-диагностика почек и надпочечников назначается в следующих случаях:
- при тревожных симптомах неясного происхождения: отёчность лица, рук, ног, колика, болезненность в пояснице, интоксикация организма в сочетании с повышением температуры тела;
- после нанесения травмы органам брюшной полости, почкам и надпочечникам;
- для контроля над состоянием органов в послеоперационный период;
- при нарушениях в гормональном фоне (надпочечники — компонент соответствующей системы, продуцирующий адреналин, андрогены и пр.);
- в случае безрезультативности УЗИ почек при плохих анализах крови и мочи;
- при аномальных скачках давления;
- когда имеется противопоказание к проведению урографии с контрастом;
- в случае подозрения на развитие опухолевых процессов.
В числе популярных показаний к прохождению МРТ-диагностики почек — развитие в организме пациента онкологических недугов.
Имеются ли противопоказания
Речь идёт о безопасной диагностической процедуре, которая не несёт вред здоровью обследуемого. Однако ряд ограничений к проведению диагностики существует:
- вживлённые металлические имплантанты, кардиостимуляторы, штифты и пр.;
- вес больного более 120 кг (возможно применение специализированного оборудования);
- клаустрофобия (в качестве альтернативы используются аппараты открытого типа);
- эпилептический синдром;
- беременность по неделям (до 14 недели).
Если речь идёт об МРТ с использованием контрастного препарата, к ограничениям добавляется ряд дополнительных:
- почечная недостаточность;
- период вынашивания плода;
- кормление грудью (при условии проведения процедуры ребёнка требуется отлучить от груди на 2 суток).


Подготовительный этап
Подготовка к МРТ-диагностике почек не требуется. Подготовительные мероприятия скорее совершает специалист. Для точного обследования врач опрашивает пациента, занимается анамнезом больного, анализирует результаты предварительных обследований.
Накануне процедуры доктора стоит поставить в известность о следующих фактах:
- Опасениях, касающихся длительного пребывания в томографе. В подобных случаях специалисты прибегают к использованию успокоительных средств.
- Периоде наступления менструации: проводить диагностику во время критических дней не рекомендуется.
- Беременности, лактационном периоде.
Непосредственно перед сканированием больному предстоит снять с себя металлические предметы (украшения, очки, ремни и пр.). Женщинам на обследование следует приходить без косметики: в её состав могут входить частички металлов. Предпочтение стоит отдать удобной одежде, чтобы можно было быстро переодеться в специальный халат. 
На процедуру не рекомендуется брать с собой гаджеты и информационные носители. Мобильный телефон предстоит оставить за порогом диагностического помещения. Специальные указания в отношении приёма лекарств или питания отсутствуют. Исключения составляет приём алкогольных напитков.
В томографе предстоит находиться в неподвижном положении, что практически нереализуемо при проведении МРТ почек детям. Для обеспечения спокойствия ребёнка в процессе исследования перед сканированием пациенту вводят седативные средства или используют лёгкий наркоз.
Процесс обследования
В зависимости от степени тяжести заболевания и прочих факторов МРТ-диагностика парного органа длится от 15 до 45 минут. Пациент заходит в кабинет, переодевается и укладывается на подвижный стол, где тело фиксируют специальными ремнями. Затем стол перемещается вовнутрь томографа — начинается сканирование. В процессе работы оборудования пациент может слышать потрескивания и иные звуки.
При ухудшении общего состояния больному требуется сообщить об этом доктору, связаться с которым можно с помощью микрофона внутри магнитного цилиндра. 
По завершении сканирования пациент может встать со стола, одеться и покинуть кабинет.
Магнитная томография с контрастом: показания
МРТ-диагностика почек с контрастированием в разы повышает диагностическую эффективность метода. Этот факт объясняется возможностью препарата концентрироваться в тканях органов, обеспечивая более качественный магнитный сигнал.
Чаще к исследованию прибегают в случае подозрения на развитие опухолевой патологии. Такой подход помогает обнаружить новообразования даже на ранней стадии развития: опухолевые клетки активно накапливают вещество и хорошо визуализируются на снимке.
МРТ-диагностика почек с контрастом также применима в случае необходимости оценки терапевтического курса. В процессе введения компонента специалист может чётко визуализировать сосудистую сетку органов, оценить уровень функциональности и вовлечённости в патологический процесс. 
Как проводится МРТ-диагностика с использованием контраста
Ход процедуры с применением контрастного препарата практически не отличается от традиционной МРТ. Накануне исследования больному проводят аллергическую пробу, чтобы исключить развитие аллергии на контрастный компонент.
До введения препарата осуществляется классическое сканирование, которое помогает сравнить результаты диагностик. Затем пациенту вводят нужную дозу контраста и приступают к процедуре.
Результаты сканирования
После окончания магнитной томографии специалист занимается изучением получившихся снимков. В случае когда выявляется изменение размеров почек, неровность контура, можно говорить о развитии патологического процесса в парном органе. Процесс расшифровки снимков занимает не более 2 часов.
На снимках, полученных в результате контрастного исследования, доктор визуализирует новые образования, определяет их размещение и степень распространённости.
При обнаружении патологий почек доктор назначает ряд дополнительных анализов и только после этого определяется с диагнозом и терапевтическим курсом. 
Плюсы и минусы МРТ-диагностики почек
Базовое преимущество описываемого вида методики — получение качественных снимков органов, при анализе которых определяется состояние тканей, область размещения образований или повреждений.
Безопасность процедуры — ещё один весомый плюс МРТ. Больной не подвергается лучевой нагрузке. Обследование относительно комфортно для пациента и назначается даже маленьким детям.
К недостаткам методики стоит отнести её продолжительность. Это актуально в тяжёлых клинических случаях, когда на диагностику требуется около часа. Пациенту придётся лежать на столе неподвижно, сохранять ровное, спокойное дыхание.
В роли недостатка магнитной томографии рассматривается также факт невозможности проведения обследования лицам с кардиостимулятором, имплантатами и вживлёнными элементами из металла.
Стоимость исследования также не порадует пациента. Это дорогая процедура, цена в разы превышает количество денег, которые предстоит заплатить за проведение альтернативной диагностики — КТ или УЗИ. 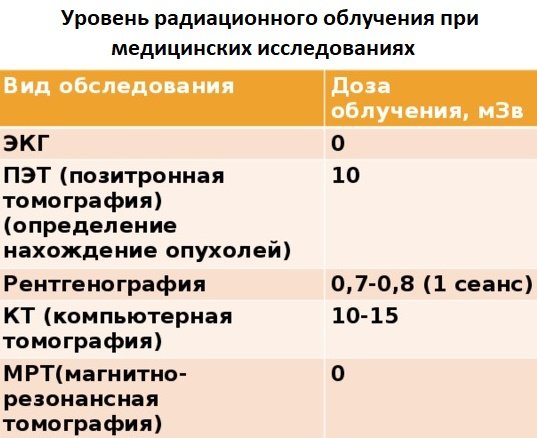
Магнитная томография или компьютерная — что лучше
В результате магнитной и компьютерной диагностики получаются объёмные изображения органов, но принцип действия двух методик разнится, да и чувствительность у них разная.
При КТ на службе у человека оказываются рентгеновские лучи и установка, которая, вращаясь, передаёт на компьютер серию снимков.
В случае с МРТ всё иначе: за основу функционирования метода берётся магнитное поле. Отсюда вытекает преимущественная характеристика магнитно-резонансной томографии — процедура не оказывает неблагоприятного влияния на организм обследуемого.
Вредность КТ не позволяет делать выбор в пользу проведения компьютерной томографии, например, когда речь идёт о предстоящей диагностике маленького ребёнка или беременной женщины.
Ключевым моментом при выборе конкретного способа диагностики выступает объект и цель исследования. МРТ сильна в обследовании сосудов почек и близлежащих мягких тканей.
Если предстоит иметь дело с твёрдыми элементами (камнями, песком), без компьютерной томографии не обойтись. При диагностировании опухоли надпочечников КТ демонстрирует физиологические данные образования, а магнитная томография помогает подробно классифицировать опухоль.
Таким образом, конкретного ответа на вопрос наилучшего выбора диагностики нет: следует ориентироваться по ситуации.

Самый вредный метод диагностики
МРТ или УЗИ — что выбрать
В случае с ультразвуковым исследованием речь идёт о базовом способе диагностики локальных патологий. Эта методика помогает выявить патологический процесс или его отсутствие, а также структуру почек, их расположение. УЗИ помогает выявить камни, опухолевые процессы в органах, но этот метод неэффективен, если требуется узнать природу явления или особенности развития патологии.
МРТ-диагностика почек и мочевыводящих путей более информативна в этом плане, поскольку продемонстрирует снижение функциональности почек и определит причину подобного явления.
Несмотря на высокий показатель информативности МРТ, ультразвуковое исследование назначается пациентам гораздо чаще. Объяснить такое явление просто: процедура доступна, оборудование для её проведения имеется в каждом медицинском центре, да и стоимость исследования для пациента сравнительно невелика. 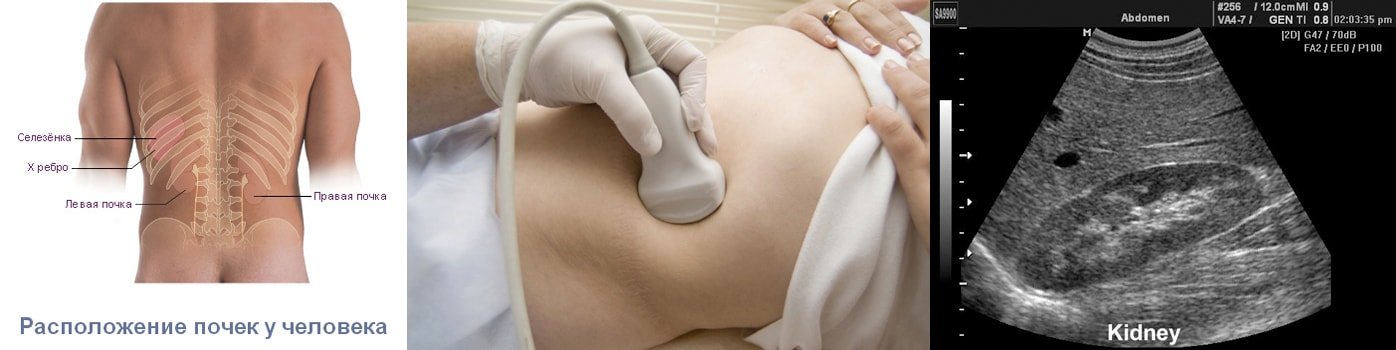
Магнитно-резонансная томография представляет собой инновационный метод диагностики, который выявляет патологические процессы в почках даже на ранней стадии развития.
МРТ безопасна для здоровья обследуемого, помогает получить информативную картинку, которую детализируют посредством применения контрастного препарата.
Последняя мера актуальна при диагностике мельчайших опухолевых процессов в почках. Из недостатков процедуры стоит выделить её продолжительность, высокую стоимость и объёмный список ограничений.
Видео
Читайте также:



