Мрт краниовертебрального перехода и шейного отдела позвоночника что это такое
Краниовертебральный переход – это граница между основанием черепа и верхнешейным отделом позвоночника. Нормальное взаиморасположение данных костных структур обеспечивает адекватное пространство, содержащее нижние отделы ствола головного мозга и краниальный участок шейного отдела спинного мозга.
Существует ряд приобретенных и врожденных аномалий развития, которые способствуют сужению данного пространства и приводят к перемежающейся или постоянной компрессии мозговых структур.
Одной из подобных аномалий, нередко встречающейся в МРТ-диагностике, является платибазия.
Представляет собой уплощение основания черепа, в большей степени задней черепной ямки. Платибазия может быть как врожденной (при болезни Дауна, в сочетании с аномалией Арнольда-Киари идр.), так и приобретенной (при фиброзной дисплазии, остеомаляции или как следствие длительной внутричерепной гипертензии в детском возрасте).
Клинически данная дисплазия в большинстве случаев бессимптомна.

Платибазия редко встречается изолированно. В большей части случаев данная аномалия сочетается с базиллярной импрессией.
Базиллярная импрессия – это импрессия основания черепа в полость задней черепной ямки. Манифестирует чаще к 15-25 годам. Проявляется головными болями, стволовыми и мозжечковыми симптомами: атаксия, нистагм, парезы каудальной группы черепных. Возможны патологические рефлексы. При компрессии спинного мозга присоединяются пирамидные расстройства различной степени тяжести.

Клинический интерес представляет также такая патология краниовертебрального перехода, как ассимиляция атланта, т.е. частичное или полное сращение его с затылочной костью. Это приводит к ограничению движений в верхнем шейном и нестабильности в нижнем шейном отделах позвоночника. Кроме того возможна компрессия мозговых структур данной области с соответствующей клинической картиной.

Аномалия кранио-вертебрального перехода: ассимиляция С1, затылочной кости, зубовидного отростка С2 позвонка; базиллярная импрессия. Ротационное смещение С1 позвонка, гипертрофия боковых масс тела С1 позвонка. Стеноз большого затылочного отверстия. Очаговая миелопатия на уровне С2 позвонка.

Сращение правых отделов боковых масс атланта и основания затылочной кости (синостоз правого атланто-окципитального сочленения).
Кроме того, при исследовании краниовертебрального перехода возможно выявление различного рода объемных образований, поражающих оболочки или вещество головного и спинного мозга, а также аномалии развития мозговых структур задней черепной ямки.

Объемное образование по передней поверхности задней дуги атланта (менингиома)

Интрамедуллярное объемное образование шейного отдела позвоночника. Малая форма варианта Денди-Уокера.

Аномалия Арнольда –Киари.
Атланто-дентальное сочленение представляет собой прочное соединение первых двух шейных позвонков: атланта и аксиса. Вместе с крепким связочным аппаратом они формируют прочный костно-связочный сустав, препятствуя чрезмерной подвижности атланта или зубовидного отростка.
Тем не менее повреждение данного сочленения за счет различных заболеваний и патологических процессов способствует нарушению прочности соединения и развитию патологической подвижности.
Слияние точек окостенения аксиса и зубовидного отростка происходит на 4-6 г. жизни, а полное прирастание зуба в 8-10 лет. Однако нередко встречаются случаи неполного слияния зубовидного отростка – аномалия развития. Подобная ситуация способствует патологическому смещению атланта вместе с зубовидным отростком при незначительном механическом воздействии.

Вариант неполного слияния зубовидного отростка.
Клинически характерно ограничение подвижности (пациенты придерживают голову руками), боль в шее и затылочной области.
При переломах со смещением отмечаются неврологические расстройства: тетрапарез, онемение конечностей, дисфагия, нарушение дыхания.

Транслигаментозный вывих зубовидного отростка.

Перелом зуба С2 позвонка
Атланто-дентальное сочленение достаточно часто подвергается повреждению у пациентов с ревматоидным артритом. Воспалительные изменения в суставе способствуют развитию эрозивных изменений зубовидного отростка, декальцификации и ослаблению связочного аппарата. Это может провоцировать развитие подвывиха или вывиха сустава, в том числе с компрессией мозговых структур.
При МРТ - исследовании четко визуализируется положение зубовидного отростка, состояние мягкотканых структур, степень паннуса, последствия подвывиха или вывиха (состояние спинного и продолговатого мозга, окружающих мягких тканей).
Краниовертебральный переход – это основание черепа, образованное затылочной костью, и два следующих за ним шейных позвонка (атлант, аксис). Данная анатомическая зона представляет собой сложное соединение неподвижной черепной кости и подвижного позвоночника. При различных нарушениях строения кости и позвонков, аномального их расположения возникают заболевания краниовертебрального перехода. Это отрицательно влияет на работу спинного, головного мозга, провоцируя разнообразные осложнения. Диагностировать все возможные нарушения в данной области поможет МРТ краниовертебрального перехода.
МР-томография при болезнях краниовертебрального перехода

Исследования шейного отдела позвоночника и краниовертебрального перехода чрезвычайно важны в медицинской практике. Огромное количество людей страдает теми или иными патологиями шейного отдела позвоночника, и начальные его сегменты поражаются не реже прочих.
МРТ краниовертебрального перехода – самый точный метод диагностики, который позволяет выявить любые патологические процессы в области основания черепа и начального сегмента позвоночного столба. Процедура чаще выполняется без контрастирования, поскольку контрастность тканей области итак высокая.
Показания к томографии краниовертебрального перехода

При нормальном расположении основания черепа и первых позвонков существует адекватное пространство для расположения нижнего отдела головного мозга и верхнего участка спинного мозга. Если есть врожденные и приобретенные аномалии строения зоны, наблюдается уменьшение объема этого пространства и компрессия мозговых структур.
МРТ показывает отклонения в работе и строении:
- Основания черепа.
- Верхнешейных позвонков.
- Спинного мозга на уровне соединения с черепом.
- Перехода ствола головного мозга в мозг спинной.
- Верхняя часть дурального мешка (оболочки спинного мозга).
Непосредственными показаниями к проведению такой диагностики служат:
- Переломы 1-2 шейных позвонков
- Вывихи позвоночника
- Повреждения связок начальных позвонков
- Травмы мыщелков затылочной кости
- Ушиб мягких тканей основания черепа
- Опухоли, травмы и воспаления в спинном мозге
- Смещение позвонков при остеохондрозе
- Изменения нервных структур
- Кровоизлияния в ствол головного мозга
- Нарушения состава и функций ликвора

Процедура позволяет выявить даже застарелые травмы первых двух шейных позвонков, которые могут длительно существовать без внимания, но со временем давать серьезные отклонения в работе спинного, головного мозга.
Краниовертебральные аномалии способны протекать без выраженных симптомов, но порой они начинают отражаться клинически. При наличии следующих признаков рекомендуется пройти магнитно-резонансную томографию указанной анатомической зоны:
- Повторяющиеся головные боли с неясными причинами.
- Головокружения.
- Боли в основании черепа и в области затылка.
- Ограничение подвижности шейных позвонков.
- Чувство инородного тела в гортани
Как проводится процедура томографии

МРТ может быть выполнена совместно с КТ или как самостоятельное исследование. В отличие от КТ, процедура не требует специальной позиции пациента, что может быть важно перенесшим травму позвоночника или находящимся в состоянии ИВЛ, медикаментозного сна.
До начала диагностики человека укладывают на стол на спину, головой вперед. Далее пациента на кушетке задвигают в трубу аппарата. Во время процедуры следует лежать неподвижно, что обуславливает качество снимков. Данные диагностики будут зафиксированы в протоколе МРТ, где описывается состояние нервных, сосудистых, костных структур и мягких тканей.
МРТ краниовертебрального перехода занимает 10-20 минут. Точное время процедуры будет зависеть от тяжести патологии, марки томографа и ряда других факторов. Заключение дают пациенту через 10-60 минут, либо согласно специфике работы клиники.
Цена МРТ данной анатомической зоны варьирует от 2500 до 6000 рублей, что также обусловлено статусом клиники (в ряде учреждений заключения даются с привлечением консилиума специалистов и даже международных экспертов).

Заболевания, при которых показано МРТ краниовертебральной зоны:
- Энцефаломиелит
- Рассеянный склероз
- Остеохондроз
- Травмы краниовертебрального перехода
- Грыжевая блокада перехода
- Артроз краниовертебрального перехода
- Опухоли мозговых тканей
- Опухоли костных структур
- Сосудистые мальформации
- Ревматоидный артрит
- Синдром Рейтера
- Болезнь Бехтерева
- Платибазия (уплощение основания черепа)
- Ассимиляция атланта (сращение с затылочной костью)
- Базилярная импрессия
- Аномалия Арнольда-Киари
- Метастазы в шейный отдел позвоночника
- Гипоплазия, аплазия дуги атланта
- Аномалия Киммерли
МР-томография краниовертебрального перехода как отдельная процедура выполняется не всегда – нередко она является частью общего исследования шейного отдела позвоночника. Именно тщательное изучение этой зоны позволило найти ряд ранее недиагностируемых заболеваний и назначить пациентам правильное лечение.
Значение кранио-вертебральной области и подзатылочного региона головы и шеи. Соматическая дисфункция М99.0
Кранио-вертебральный переход– это место соединения затылочной кости (кости основания черепа, C0) и первого шейного позвонка (C1). представляет является особо важно областью тела. Эта область, является особо важной областью тела и имеют тенденцию к накоплению проблем нашего тела. По этой причине в этой области очень часто определяются мышечные напряжения и блокировки, которые могут иметь последствия в виде нарушения здоровья и функции. Такие нарушения получили название соматической дисфункции кранио-вертебрального перехода и кодируется по МКБ 10 как М99.0. Есть несколько причин для этого – эти причины можно разделить на две группы:
- Это область, где расположено много важных структур и через которую проходит много жизненно-важных путей.
- Это область, которая особенно подвержена травмам, повреждению и напряжению.
Анатомические структуры, расположенные в подзатылочной области
Подзатылочная область содержит много важных структур и является местом соединения головы и тела, включая нервы, артерии, которые обеспечивают питание мозга и контроль нервной системы над мышцами и органами тела. Эти структуры относятся к соме (телу) и их нарушения составляют основу соматической дисфункции (М99.0 по МКБ-10)
Позвоночные артерии – один из главный путей артериального обеспечения головного мозга кислородом, они имеют S-образный изгиб через первый шейный позвонок и большое отверстие черепа, что делает их подверженными к сжатию между затылком и первым шейным позвонком.
Такое анатомическое расположение может быть основным фактором способствующим уменьшению распределения кислорода в мозге, и может быть характерно для любого, кто получил травму головы или шеи и у кого сохраняется повышенное мышечное напряжение в этой области. Это, пожалуй, наиболее заметно у пожилых людей, где такое нарушение может приводит к головокружению и обмороку. Но сжатие этого жизненно важного артериального пути может иметь наибольшее значение у детей, из-за возникающей компрессии во время родов или из-за падений и травм головы. И в случае, если это не исправляется в дальнейшем, то такое нарушение может быть среди факторов, потенциально ограничивающих развитие мозга с последствиями на протяжении всей жизни.
Внутренние сонные артерии также являются основными поставщиками кровоснабжения головного мозга. Они проходят через сонный канал, проходящий спереди от мыщелков затылочной кости. Они также следуют по извилистому маршруту, но менее уязвимы чем позвоночные артерии. Эти парные артерии (позвоночные и сонные) обеспечивают общее кровоснабжение и, следовательно, снабжение мозга кислородом. Сужение этих сосудов, которое происходит во время процесса рождения или последующих травм и напряжений, может иметь последствия для функции мозга
Венозные синусы и яремные вены являются путями оттока практические всей венозной крови из черепа. Они проходят через яремное отверстие с каждой стороны от субокципитальной области. Ограничение оттока через эти основные вены может привести к венозному застою внутри черепа и застою всех жидкостей, включая артериальную кровь, так и спинномозговую жидкость, которая окружает мозг.
Основной функцией блуждающих нервов является регуляция парасимпатического питания для большинства внутренних органов – включая сердце, легкие, желудок, селезенку, печень, желчный пузырь, тонкую кишку и толстую кишку. Поэтому они играют важную роль в регуляции сердечной, легочной и пищеварительной функций. Блуждающий нерв часто является одним из факторов возникновения колики у детей. Эти нервы также выполняют различные функции связанные с глотанием, вкусом и получением сенрорной информации от внутренних органов, поддержании внутреннего баланса вегетативной системы.
Недавнее исследование, также продемонстрировало важную связь блуждающих нервов в отношении аутизма и других связнных с ним состояний.
Добавочные нервы иннервируют трапециевидные мышцы и грудинно-ключично-сосцевидные мышцы. Добавочные нервы проходят через яремное отверстие. Нарушение отношений нерва в области яремного отверстия может служить причиной проблем указанных мышц. Они почти всегда определяются при кривошеи у младенцев – в результате родовой травмы; а также у взрослых при дисбалансе мышц шеи или боли в плече.
Добавочные нервы (вместе с блуждающим нервом) обеспечивают функции горла.
Языкоглоточные нервы являются чувствительными нервами глотки, гортани и неба, а также вместе с блуждающими нервами обеспечивают глотание. Помимо этого, через свой парасимпатический отдел, они регулируют выделение слюны из околоушных желез. Языкоглоточные нервы также проходят через яремное отверстие.
Сонные нервы – являются симпатическими нервами головы. Выходят из верхней части грудного отдела позвоночника, проходят шею, взаимодействуя с верхними шейными ганглиями, затем проникают в череп вместе с сонными артериями. Компрессия этих нервов влияет на симпатическое нервное обеспечение головы и может вызывать последствия для глаз, ушей, носа, лица и иннервации мозговых оболочек и кровоснабжения головного мозга, вызывая головную боль, мигрень, спутанность сознания и умственному истощению. Эти нервы подвержены сжатию в подзатылочной области.
Верхний шейный ганглий
Верхние шейные симпатические ганглии располагаются с каждой стороны от тел верхних шейных позвонков, и являются ключевыми точками передачи симпатического нервного импульса в череп. Их роль связана с функциями лица и головы, включая расширение зрачка и регуляцию сужения кровеносных сосудов внутри черепа. Чрезмерная стимуляция ганглиев в результате травмы, локального мышечного напряжения или ограничения в подзатылочной области может влиять не только на эти конкретные функции, но и имеют последствия на всю симпатическую нервную систему.
Ядра блуждающего нерва содержат тела чувствительных нейронов, которые получают информацию от внутренних органов. Они расположены внутри и вокруг яремного отверстия с каждой стороны
Подзатылочными мышцами называется группа маленьких мышц, расположенных в подзатылочной области. Они располагаются около основания черепа и верхнего шейного отдела позвоночника. Их роль заключается в поддержании равновесия и головы и кранио-вертебрального перехода, где сосредоточено много жизненно-важных структур. Малая задняя прямая мышца головы прикрепляется с двух сторон от атласа (первый шейный позвонок) к затылочной кости. Эта мышца также имеет фиброзный тяж, проходящий между атласом и затылочной костью и имеет прикрепление к твердой мозговой оболочке. Точное предназначение этого тяжа не ясно, возможно его функция в том, чтобы избегать сжатия твердой мозговой оболочки при сгибании шеи назад. Клиническое значение выражается в том что напряжение, ограничение или дисбаланс этой мышцы – например, при хлыстовой травме или травме шеи – могут вызывать локальные ограничения твердой мозговой оболочки и, следовательно, вызывать общее напряжение мембранозной системы и тока спинномозговой жидкости. Такое состояние, как правило не оценивается врачами, но может быть важным фактором в поддержании ослабленного состояния здоровья, особенно сильных хронических болей в голове и шее.
Восприимчивость к травме, напряжению и повреждениям
Такое количество важных структур, расположенных в столь специфично расположенной области повышает риски повреждений, травм или напряжений, которые могут иметь различные последствия. Возможно, именно эта область является наиболее подверженной травмам, чем какая-либо другая в нашем теле.
С самого начала жизни во внешнем мире, начиная с рождения, подзатылочная область очень восприимчива к силам сжатия, последствиям родовой травмы, родовспоможения. Нарушения полученные в этом период могут сформировать шаблон ограничения, который может иметь последствия на протяжении всей жизни, если не лечить это нарушение.
Травмы головы и шеи в результате падений, несчастных случаев, травматических событий – также вызывают защитное напряжение в подзатылочной области, которое может сохраняться длительное время, как память о травмирующих событиях.
Структурные дисбалансы которые возникают в какой-либо части нашего тела, например напряжение в области таза, ног, позвоночника и т.д. – имеют тенденцию отражаться в виде нарушений в подзатылочной области. При нарушении баланса тела, всегда реагирует верхний шейный отдел и краниовертебральный переход с целью нарушенное положение головы. Эта вынужденная адаптация и компенсация, происходящая в подзатылочной области часто выражается в сублюксациях и напряжениях мышц шеи и головы.
Сочетание всех вышеперечисленных факторов означает, что эта область очень часто имеет проблемы и ограничения, нуждается в уходе и лечении. Это позволяет снять причины многих неясных проблем в теле.
Остеопатическое лечение имеет специфические методы диагностики и коррекции соматических нарушений кранио-вертебрального перехода М99.0.
Краниовертебральный переход − это место соединения черепа с шейным отделом позвоночника. МРТ краниовертебрального перехода делают с целью изучения всех его структур:
- костей;
- суставов;
- связок;
- сосудов;
- мышц и жировой клетчатки;
- спинного и продолговатого мозга, мозжечка.
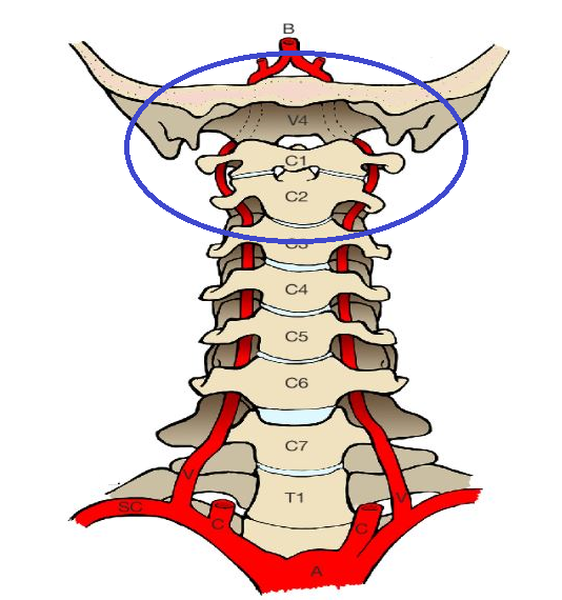
Область краниовертебрального перехода: C1 − первый шейный позвонок (атлант), C2 − второй шейный позвонок (аксис).
Кости, относящиеся к данной анатомической области:
- затылочная;
- первый шейный позвонок (атлант);
- второй шейный позвонок (аксис).
Атланто-затылочный сустав является бездисковым и обеспечивает кивательные и незначительные боковые движения головы.
Соединение атланта и аксиса формируется тремя мелкими бездисковыми суставами и дает возможность совершать вращательные движения головой. Стабилизируют эти сочленения связки и мышцы. Внутри позвонков расположен костный канал, в котором проходит сосудисто-нервный пучок.
Патологии этой области имеют очень разнообразные симптомы, а внедрение МРТ-диагностики позволяет четко определить причину проблемы. Данный метод − единственный способ четко визуализировать связочный аппарат.
Аномалии краниовертебрального перехода
- врожденные;
- приобретенные.
Врожденные появляются при воздействии на плод в период его развития неблагоприятных факторов или генетических отклонений.
Приобретенные могут появиться в результате:
- травм (иногда родовых);
- аутоиммунных процессов (ревматоидный артрит, болезнь Бехтерева);
- дегенеративных заболеваний (остеопороз, артроз);
- инфекционных заболеваний (остеомиелит, туберкулез);
- опухолей и метастазов.
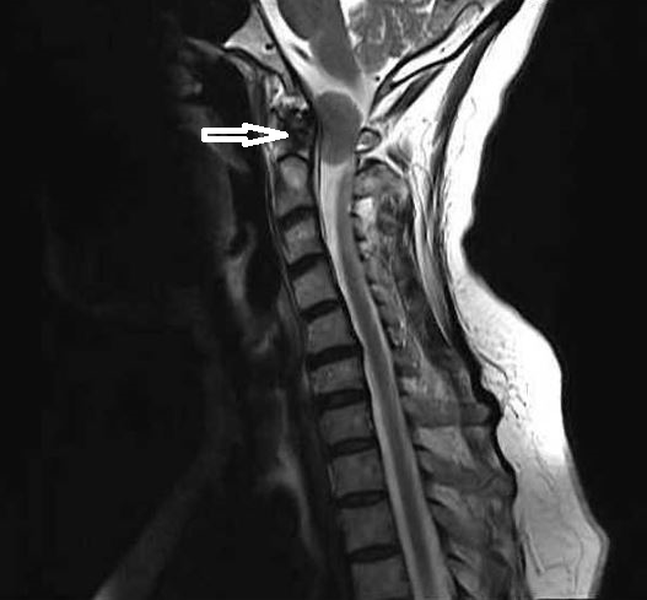
Опухоль краниовертебральной области (обозначена стрелкой)
Достаточно частая аномалия, характеризующаяся уплощением основания черепа. Может быть врожденной или приобретенной в результате рахита, остеопороза, длительной внутричерепной гипертензии в раннем возрасте и других причин.
Платибазия I и II степени определяется только на МРТ и может не иметь клинических проявлений. При III степени уменьшается объем задней черепной ямки и появляются неврологические симптомы:
- распирающие головные боли;
- тошнота, рвота;
- боль в глазных яблоках;
- колебания артериального давления;
- приливы жара и холода.
Часто сочетается с платибазией. Это выпячивание зубовидного отростка аксиса в большое затылочное отверстие, что приводит к сдавлению нервов, сосудов, нарушению оттока спинномозговой жидкости. Проявляться может только к 15 − 25 годам.
Ее клинические проявления:
- онемение конечностей, нарушение координации;
- затруднение глотания;
- боль в шее и затылке, особенно при поворотах головы;
- глазодвигательные нарушения;
- изменение чувствительности кожи лица;
- снижение слуха;
- осиплость голоса.
Данная аномалия бывает как врожденной, так и приобретенной на фоне таких заболеваний, как остеопороз, болезнь Педжета, остеомиелит, гиперпаратиреоз, опухоли.
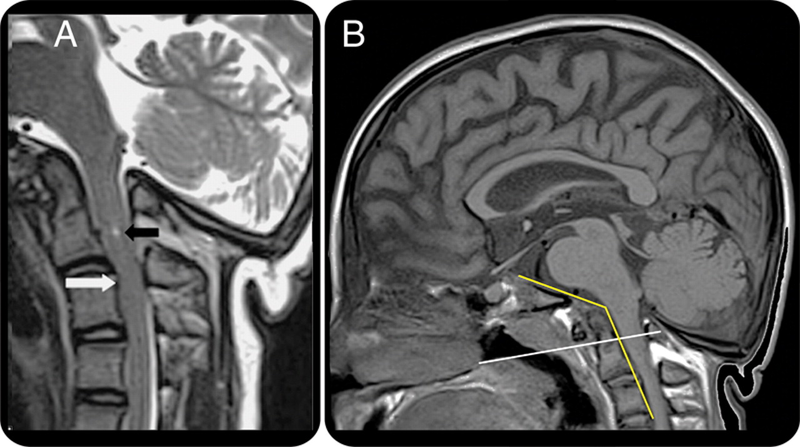
На МРТ краниовертебрального перехода − платибазия и базилярная импрессия при несовершенном остеогенезе
Врожденная аномалия − сращение первого шейного позвонка с затылочной костью. Это может приводить к компрессии спинного мозга и ущемлению продолговатого мозга. Кроме того, данное состояние приводит к развитию патологической подвижности в нижней части шейного отдела позвоночника и перегрузке межпозвонковых дисков, вызывая их дегенерацию.
Для данного заболевания характерно длительное бессимптомное течение и манифестация в зрелом возрасте, когда снижаются компенсаторные возможности нервной ткани. Наиболее частые проявления ассимиляции атланта:
- скачки артериального давления;
- нарушения сна;
- приступы головной боли;
- гипертонус мышц шеи;
- расстройства речи, осиплость голоса;
- тошнота, потливость, тахикардия;
- затруднение глотания, поперхивание во время еды;
- тугоухость, головокружение.
У детей эта аномалия обычно диагностируется не ранее 9 − 10 лет.
МРТ-диагностика позволяет дифференцировать ассимиляцию атланта от рассеянного склероза, остеохондроза, арахноидита, абсцесса и опухоли.
Это нарушение соотношения между первым и вторым шейным позвонками. Чаще всего − это смещение атланта вперед по отношению к аксису.
Не является самостоятельным заболеванием, а появляется как следствие травм и некоторых патологий (ревматоидное поражение, несовершенный остеогенез, болезнь Марфана, травмы).
На КТ и рентгенографии за счет наложения других костных структур (сосцевидный отросток, нижняя челюсть) диагностика может быть неверной, поэтому вывихи часто диагностируют спустя несколько лет после травмы. За это время позвонки жестко фиксируются в неправильном положении, что делает невозможным их безоперационное вправление.
Для выбора тактики лечения важна следующая классификация:
- Нестабильная (вывих атланта).
- Стабильная (застарелый вывих):
- без компрессии спинного мозга;
- с компрессией спинного мозга.
При данной патологии принципиально важно оценить состояние связочного аппарата, что позволяет сделать только магнитно-резонансная томография.
Это врожденный порок развития, при котором мозжечок и продолговатый мозг расположены атипично (в позвоночном канале).
До появления метода МРТ диагностика данной патологии вызывала большие затруднения, так как другие способы лучевой диагностики не дают четкой визуализации этих структур. В 80% случаев аномалия Арнольда-Киари сочетается с сирингомиелией (множественные кисты в спинном мозге), которая тоже диагностируется только на МРТ.
МРТ краниовертебрального перехода, как делают
Во время процедуры пациент лежит на кушетке, расположенной внутри магнитного контура. Для получения качественных снимков необходимо сохранять неподвижное положение тела. Контакт с врачом поддерживается по специальной аудиосвязи. Томография длится около 15 минут и переносится очень комфортно. Перед процедурой нужно будет снять все металлические украшения и детали одежды, выложить банковские и другие магнитные карты. После окончания сканирования врач делает описание снимков в течение 20 минут, а получить результаты можно в любом удобном формате.
Показания и противопоказания к МРТ краниовертебрального перехода
Жалобы пациентов, имеющих патологию этой области могут быть очень разнообразны. В некоторых случаях возможно бессимптомное течение, клинические признаки могут проявиться в зрелом возрасте после травмы или инфекционного заболевания, сопровождающегося сильным кашлем.
У детей можно предположить краниовертебральную аномалию при наличии:
- неправильной посадки головы;
- ограничении подвижности в шейном отделе позвоночника;
- врожденной кривошеи;
- низкой границе роста волос на затылке;
- неправильного прикуса;
- стридора (свистящего шумного дыхания) или других дыхательных расстройств.
Симптомы, при которых необходимо проведение МРТ краниовертебральной области у лиц любого возраста:
- приступообразные боли в шейно-затылочной области;
- атаксия − нарушение точности и ловкости движений при сохранении мышечной силы, отсутствие равновесия в положении стоя и при ходьбе;
- ухудшение слуха, головокружения;
- нарушения в работе глазодвигательных мышц, нистагм (неконтролируемые колебательные движения глазных яблок);
- повторные обмороки;
- транзиторные ишемические атаки;
- нарушение зрения при поворотах головы.
Не распознанные вовремя аномалии краниовертебральной зоны могут создавать высокий риск серьезных осложнений при любой легкой травме. В данном случае ранняя диагностика помогает избежать фатальных последствий.
Противопоказанием для проведения МРТ-диагностики являются:
- наличие ферромагнитных металлов в теле пациента;
- установленные кардиостимуляторы, инсулиновые помпы, слуховые импланты и сосудистые клипсы на артериях мозга;
- беременность в первом триместре;
- невозможность сохранять неподвижное положение в замкнутом пространстве в течение 15 минут;
- вес пациента более 130 кг.
Подготовка к МРТ краниовертебрального перехода
Нет необходимости проведения какой-либо особой подготовки. Непосредственно перед процедурой необходимо сообщить врачу существовании имплантов или инородных тел, предоставить результаты ранее проведенных исследований (при их наличии).
Расшифровка МРТ головного мозга с краниовертебральным переходом
Магнитно-резонансное обследование позволяет определить, есть ли компрессия ствола мозга и области его перехода в спинной мозг. В норме отверстие затылочной кости имеет достаточный диаметр для правильного положения сосудисто-нервных образований и свободной циркуляции спинномозговой жидкости.
При патологиях этой зоны возможно сужение спинномозгового канала, перегибы ствола мозга, приводящие к нарушению кровообращения и оттока спинномозговой жидкости.
После проведения процедуры сканирования, врач подробно описывает все анатомические структуры и обнаруженные отклонения. Получить снимки и заключение можно в любом удобном формате.
МРТ краниовертебрального перехода − наиболее надежная и безопасная диагностика при подозрении на патологию данной области.
Читайте также:


