Мпкт в поясничном отделе позвоночника
Люди, впервые услышавшие незнакомый диагноз, желают знать, что такое остеопения. Так называют заболевание, поражающее костную систему человека. В основном при остеопении диагностируется очень низкая минеральная плотность костной ткани. У больных людей ежегодно теряется более 3% костной массы. В результате кости теряют прочность и подвергаются переломам. Если не начать своевременной терапии, то заболевание способно перерасти в остеопороз. Патология может проявляться в разных частях позвоночного столба, но чаще всего встречается остеопения поясничного отдела.

Факторы риска
Максимального веса и толщины костная система достигает в 30-летнем возрасте. Затем в костях уменьшается концентрация минеральных элементов и они начинают постепенно истончаться. Поэтому чаще всего остеопения развивается у пенсионеров, особенно у женщин. Чем тоньше кости, тем выше риск заболеть. Началом болезни называют период, во время которого появляется трещина.

Ускоряют развитие дегенеративных процессов следующие факторы:
- Наследственная предрасположенность;
- Пересадка внутренних органов;
- Болезни легких;
- Заболевания кишечника;
- Продолжительные голодовки и диеты;
- Гиподинамия;
- Гормональные нарушения;
- Хронические воспалительные заболевания (например, ревматоидный артрит);
- Прием спазмолитиков, кортикостероидов и иммунодепрессантов;
- Неправильное питание (особенно недостаток витамина D);
- Дефицит кальция;
- Прохождение курса лучевой терапии и химиотерапии;
- Злоупотребление алкогольными и газированными напитками;
- Курение.
У мужчин понижается плотность ткани при усиленных физических нагрузках, недостаточной концентрации тестостерона. У женщин чаще всего остеопения обнаруживается в период беременности и климакса. Сильнее подвержены заболеванию люди, принадлежащие к европеоидной расе. У представителей негроидной и монголоидной расы остеопения позвоночника обнаруживается крайне редко, что объясняется более толстыми остями.
Симптомы болезни
Остеопения в течение нескольких лет может ничем не проявлять себя. Поэтому в основном обнаруживают ее только после серьезных повреждений костей: появления трещин или переломов.

При остеопении кость и позвонок теряют прочность и становятся очень хрупкими, из-за чего нередко наблюдаются переломы. Довольно часто они происходят при падениях, усиленных физических нагрузках, поднятии тяжелых предметов.
Очень часто у больных случается перелом шейки бедра. Он требует долговременной и сложной терапии, а также продолжительного домашнего режима. Около 20% больных умирает в течение года после травмирования. Причиной смерти становятся сгустки крови, которые формируются из-за долгой иммобилизации. Обычно выраженные признаки становятся заметными только при существенном разрушении позвонков:
- Болевой синдром в области позвоночника;
- Онемение и тяжесть в ногах;
- Затруднения при ходьбе;
- Повышенная температура.
Диагностика
Как победить болезнь?
Полностью вылечить патологию невозможно из-за необратимости произошедших процессов. Лечение остеопении поясничного отдела позвоночника направлено на остановку процесса истончения костей и предотвращение риска возникновения остеопороза.
Основную роль в терапии остеопении играет специальная диета, содержащая повышенное количество витамина D и кальция. Больным рекомендуется:
- Ограничить потребление соли, так как она активно разрушает кальций;
- Кофе, чай, какао, шоколад, газированные напитки заменить травяными чаями;
- Максимально ограничить потребление мяса, масла, маргарина, майонеза – неблагоприятно сказываются на усвоении кальция;
- Увеличить в рационе количество кефира, йогурта, сметаны, творога, твердых сыров, молока, фруктов, миндаля, кунжута, листовых овощей, зелени;
- Почаще употреблять дары моря, сельдерей, бобовые – они насыщены цинком, требующимся организму в повышенных дозах при болезнях;
- Использовать в пищу злаковые и овощи – они богаты магнием, способствующим повышению плотности костей;
- Кушать печень – в ней есть витамины группы В;
- Пить каждый день по несколько стаканов свежевыжатых соков (яблочного, морковного, огуречного, томатного, свекольного, шпинатного) – они обеспечат клетки и ткани витаминами и минеральными веществами.
Питаться следует понемногу, но часто (5–6 раз в день).
Отличный результат в борьбе с остеопенией позвоночника способны предоставить физические занятия (плавание, танцы, гимнастика, легкий бег, пешие прогулки) и солнечные ванны. Они нормализуют обменные процессы и способствуют синтезу витамина D. Но не стоит переусердствовать. Чрезмерные нагрузки способны ухудшить состояние больного и спровоцировать переломы. Придется забыть о курении и спиртных напитках хотя бы до выздоровления.
Специальных лекарств против остеопении не существует. Лечить заболевание можно:
- Бисфосфонатами – замедляют разрушение костей и сохраняют минеральную плотность, предотвращают развитие остеопороза;
- Кальцитонином – гормон, позволяющий предупредить переломы;
- Стероидными лекарствами;
- Паратиреоидными гормонами – способствуют формированию костной ткани;
- Гормонозаместительным лечением – останавливает разрушение костей, но вызывает огромное число побочных эффектов, включая риск образования кровяных сгустков в легких и формирования тромбоза (поэтому используют их крайне редко).
Предотвратить развитие остеопении позвоночника помогут рациональное питание, физические упражнения, отказ от алкоголя и курения.
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.

Как лечить остеохондроз поясничного отдела позвоночника?

Как лечить остеофиты поясничного отдела позвоночника?

Пояс для поясницы при остеохондрозе

Обострение остеохондроза шейного, грудного и поясничного отдела
Сохранность минеральной плотности костной ткани
Из различных методов измерения в зависимости от различной аппаратуры наиболее адекватным способом оценки минеральной плотности костной ткани (МПКТ) является оценка с использованием Т-критерия.
Т-критерий представляет собой количество стандартных отклонений выше или ниже среднего показателя для пика костной массы молодых субъектов. Он уменьшается параллельно с постепенным снижением костной массы при увеличении возраста обследуемых пациентов.
При обработке данных указывается также величина стандартного отклонения от среднестатистической нормы - SD. Нормой считается величина SD по Т-критерию от -1,0 до +1,0. Величина SD по Т-критерию от -1,0 до -2,5 трактуется как остеопения или асимптоматический остеопороз, требующий профилактического лечения и мониторинга .
Цель исследования, проведённого специалистами НЦ РВХ ВСНЦ СО РАМН г. Иркутска, - выявить изменение минеральной плотности костной ткани в сколиотически изменённых поясничных позвонках.
Остеоденситометрическое исследование проведено 36 пациентам в возрасте 20-35 лет, основную группу составили пациенты 20-23 лет. Из числа обследуемых у 16 пациентов - сколиоз III степени, у 20-ти - сколиоз IV степени.
У 26-ти пациентов правосторонняя направленность вершины дуги искривления, у пяти - левосторонняя. По уровню локализации вершины дуги искривления больные распределились следующим образом: с верхнегрудным сколиозом - один пациент, грудным - 13, грудопоясничным - 10, поясничным - 7, S-образным сколиозом - 5 пациентов.
Угол искривления по Коббу составил 40-100°. Были обследованы 34 больных с идиопатическим сколиозом, два - с нейродиспластическим.
Обследуемых больных распределили по двум группам: первая - с локализацией вершины дуги искривления в верхнегрудном и грудном отделах позвоночника - 14 (1 + 13) и вторая - с локализацией в Фудопоясничном и поясничном отделах-22 (10 + 7 + 5).
В результате анализа обследуемых первой группы авторы пришли к выводу, что при деформации позвоночника даже в верхнегрудном и грудном отделах позвоночника, т.е. тогда, когда поясничный отдел менее заинтересован и деформация является вторичной, в 12 случаях из 14 есть изменение МПКТ позвонков.
Основные степени деформации позвоночника
Степень изменений не всегда прямо пропорциональна степени деформации позвоночника. Из 12 обследуемых, у которых было выявлено снижение минеральной плотности костной ткани, у 9-ти Т-критерий колебался в пределах от -1,0 до -2,5, что соответствует состоянию остеопении. У трех обследуемых Т-критерий был ниже -2,5, что расценивается как остеопороз.

Вторую группу составили 22 пациента, у которых вершина дуги искривления позвоночника находилась в грудопоясничном (10) и поясничном (7) отделах, т.е. когда максимальные изменения деформации выражены в поясничном отделе позвоночника. К этой же группе отнесены S-образные деформации (5).
В 10 случаях МПКТ по Т-критерию была в пределах от -1,0 до -2,5, что соответствовало по классификации ВОЗ остеопеническому состоянию. У шести пациентов один из позвонков находился по Т- критерию в пограничном состоянии.
В шести случаях МПКТ по Т-критерию была за пределами -2,5 и в четырех - выходила за эти пределы значительно.
Во второй группе обследованных авторы также не заметили прямой зависимости степени деформации позвоночника от изменения МПКТ позвонков деформированного позвоночника, что подтверждается сравнением данных остеоденситометрии.
Исследователи суммировали все обследуемые позвонки (144), из них 27 (18,8 %) - по показателю Т-критерия были в пределах нормы, 79 (54,9 %) соответствовали состоянию остеопении и 38 (26,3 %) - состоянию остеопороза.
Анализ исследования показал, что выраженные формы сколиотической деформации позвоночника вызывают изменения МПКТ поясничных позвонков. Большие изменения отмечены при деформации позвоночника с вершиной искривления в поясничном и грудопоясничном отделах.
Меньшие изменения МПКТ поясничных позвонков отмечены при деформации позвоночника с вершиной искривления, расположенной в верхнегрудном и грудном отделах позвоночника, когда поясничная кривизна является вторичной, компенсаторной. Степень изменения МПКТ не всегда прямо пропорциональна степени деформации позвоночника.
Остеопения поясничного отдела позвоночника и её лечение
Остеопения – это снижение минеральной плотности костной ткани. Такое состояние приводит к хрупкости костей, повышается риск травм и переломов. Пациентами страдающими на остеопению большей частью являются женщины.
Развитие массы костной ткани заканчивается в молодом возрасте (до 30 лет). С годами кости начинают терять те вещества, которые дают им прочность, из-за чего снижается плотность ткани и изменяется структура. Поэтому, к среднему возрасту повышается возможность травм характеризующихся переломами. Чаще всего поражается поясничный отдел позвоночника, так как он испытывает наибольшую нагрузку.
Основные причины, приводящие к остеопении:
- вредные привычки (курение, алкоголь);
- наследственная предрасположенность;
- длительное применение медикаментов;
- хронические воспалительные процессы;
- гормональные нарушения;
- резкое снижение массы тела;
- возраст более 60 лет;
- гипертония, при которой ослабевают как мышцы, так и костная ткань;
- малое потребление кальция и витаминов;
- химиотерапия или другие виды излучений.
Развитие данного состояния не сопровождается болевыми ощущениями, поэтому больной чаще всего даже догадывается о своей проблеме.
Даже когда возникает трещина, человек может ничего не чувствовать, до тех пор, пока не повредиться костная ткань. Только тогда человек обращается со своей проблемой в больницу и его направляют на диагностику. Одним из распространенных случаев является весьма болезненный перелом шейки бедра, при котором регистрируются и летальные исходы у людей прошедших лечение.
Происходит это из-за сгустков в крови, которые непосредственно, образуются в период длительной госпитализации с медикаментозным лечением. Поскольку именно остеопения увеличивает риск переломов, то следует воспринимать это состояние вполне серьёзно.
Состояние костей диагностируют двумя способами:
- Определение плотности костной ткани.
- Определение костной массы.
Минеральная плотность костной ткани определяется при помощи двухэнергетической рентгеновской абсорбциометрии (ДЭРА), которую также используют для диагностики остеопороза.
Цель лечения – это предотвращение остеопении, которая со временем может прогрессировать. В этом случае лекарственные препараты не применяются. Все будет зависеть от больного, так как ему прийдется полностью поменять образ жизни.
Гипертония это не приговор. Просто нужно за собой следить - блог актера Олега Табакова.
Главным фактором на начальном этапе лечения является назначение правильного питания. В рацион больного, в обязательном порядке, должны будут входить такие минеральные компоненты как кальций (молочные продукты, гречка) и магний (овощи, бобы и злаковые культуры). Витамин D, который способствуют быстрому усвоению организмом всех питательных веществ.
Лечащий врач может прописать больному биологические активные добавки с наличием кальция. Некоторым пациентам выписывается медикамент, который поможет нарастить костную ткань. Но для этого нужно взять определенные анализы.
Больным остеопенией нужны ежедневные физические упражнения. Сюда относятся и прогулки на свежем воздухе, которые только положительно повлияют на выздоровление.
Помимо всего этого нужно отказаться от вредных привычек, таких как курение и употребление алкоголя.
Остеопения поясничного отдела
Примерно у троих человек из четырех, которые подвержены заболеванием остеопения, врачами обнаруживается низкий уровень минеральной плотности в костях, что сопровождается разными проявлениями. Если коротко рассматривать вопрос, что такое остеопения поясничного отдела позвоночника или любого другого отдела, то #8212; это прямой предшественник остеопороза.
Характерно для этого заболевания возникновение разного уровня переломов по причине ослабления костной ткани. Из статистики важно отметить и то, что чаще всего такая болезнь встречается у женщин.
Чаще всего причиной развития такого заболевания может стать трансплантация органов, причем любых. Нередко на это также влияет длительное голодание, серьезное заболевание органов дыхания, употребление иммунодепрессантов, противосудорожных препаратов.
Пик своей массы костная ткань человека достигает примерно в 29-31 года, после чего начинает постепенно её терять. Она просто рассасывается, провоцируя при этом изменение структуры костей, а также их плотность, объем всех важных минералов начинает уменьшаться. Отметим и то, что при повышенной прочности костной ткани риск заболеть остеопенией очень мал.
Благоприятным условием для запуска остеопении считается наличие синдрома Марфана, резорбция костной ткани и несовершенный остеогенез. Из основных причин появления такого заболевания можно выделить следующие:
- пожилой возраст;
- употребление алкоголя;
- курение;
- наследственность;
- плохое питание;
- применение спазмолитиков и кортикостероидов;
- гормональный сбой;
- нехватка кальция;
- ревматоидный артрит или другие хронические воспалительные процессы.
Способствовать возникновению заболевания также может женский пол, применение химической и лучевой терапии. Отметим и то, что кости поясничного отдела позвоночника начинают тончать из-за физиологических процессов, причина которых – старение. Как известно, процесс обновления костной ткани у пожилого человека происходит намного реже, чем у молодого. Таким образом, по причине медленной замены поврежденной костной ткани на новую, количество последней становится всё больше и больше.
Чаще всего, остеопения поясничного отдела не причиняет неудобств или каких-либо болевых ощущений. Это также причина того, что в первых несколько лет присутствия болезни в организме человек даже не подозревает о её существовании. В конечном результате во многих случаях диагноз ставится уже на поздних сроках, и то, когда у человека начинают появляться трещины или переломы, которые возникают при больших нагрузках или падениях.
Достаточно часто при наличии остеопении человек сталкивается с переломом шейки бедра. Как показывает практика, примерно 20% пострадавших умирают на протяжении первого года лечения такого перелома. Отметим и то, что процесс лечения длится очень долго и в основном в домашнем режиме. А причина смерти часто заключается из-за образования сгустки крови, при очень длительной иммобилизации.
Процесс диагностирования можно выполнить исключительно в медицинских учреждениях на специальном оборудовании – рентгене. Можно также использовать более точный вариант выявления заболевания – ДЭРА или денситометрия.
После выполнения этих процедур начинают сравнивать, анализировать показатели плотности минералов в костях пациента со стандартами, чтобы выявить процент отклонения. Если обнаруживается достаточно большое отклонение, то пациенту ставится неутешительный диагноз – остеопения. Чтобы быть точнее в плане показателей, нормальный коэффициент – 1.0, остеопения – отклонение до 2.5, остеопороз – больше 2.5. Ещё этот вариант обследования в медицине называют МПКТ.
Что касается мужского пола, то на развитие заболевания у них влияет качество употребляемых продуктов, физические нагрузки и уровень тестостерона.
Чаще всего с остеопенией сталкиваются:
- люди, у которых присутствует заболевание костной ткани;
- женщины в период менопаузы;
- люди старшего возраста.
Для своевременного выявления проблемы таким людям нужно постоянно проводить обследования, хотя бы по два раза в год.
Весь процесс лечения базируется на сокращении риска развития остеопороза и остеопении соответственно, а также на предотвращении истончения костной ткани. Отметим и то, что человечество пока что не придумало лекарство для борьбы с этим недугом. Иногда могут назначить гормональные препараты или стероидные варианты.
Также пациенту назначают специальную диету, которая богата на витамин D и кальций. В рацион обязательно должны входить молочные продукты. Ещё лечащий врач может добавить прием разнообразных лекарств, направленных на восстановление поврежденных тканей костей.
Отлично помогают небольшие физические нагрузки, занятие гимнастикой, плавание и простые прогулки. Последнее особенно хорошо помогает пожилым людям. Важно исключить курение и употребление спиртных напитков, а также съедать большое количество зелени, фруктов и разных витаминов. Кушая овощи, можно повысить уровень магния, что также положительно повлияет на лечение.
Обратите внимание на то, что в период беременности из организма активно уходит большое количество минеральных веществ, в результате чего происходит физиологическое истончение костной ткани. Следовательно, вы должны постоянно пополнять свой организм всеми необходимыми минеральными компонентами.
Но лучше всего заболевание предотвратить путем профилактики. Для этого нужно не курить, не пить спиртные напитки, правильно построить своё питание и употреблять кальций.
Можно сразу отметить уникальное средство для лечения заболеваний позвоночника, обладающее высокой эффективностью и имеющее много положительных отзывов.
Боли, как острые, так и ноющие, прошли у большинства испытуемых в течение 1-3 дней после начала использования пластырей. У более чем 70% участвующих в исследованиях появились значительные сдвиги в лечении хронических заболеваний позвоночника и суставов.
Остеопения поясничного отдела позвоночника: причины, симптомы, лечение
Оно нередко приводит к хрупкости костей, повышению вероятность травм и переломов. Поэтому так важно при появлении этого заболевания обратиться к врачу, который поставит диагноз и подберет лечение.
Главными причинами развития остеопении поясничного отдела позвоночника являются патологии легких, трансплантация внутренних органов, использование иммунодепрессантов и противосудорожных препаратов, продолжительные голодания.
Костная ткань достигает максимальной массы к тридцати годам. После этого возраста кости начинают истончаться, а костная ткань – рассасываться. Снижается содержание минеральных веществ, изменяется структура и плотность костей.
Толчком к развитию остеопении может послужить проявление синдрома Марфана, интенсивность резорбции костных тканей, а также несовершенный остеогенез. Кроме того, дополнительные факторы развития патологии заключаются в следующем :
- наличие вредных привычек;
- генетическая предрасположенность;
- пожилой возраст – люди старше 60 лет находятся в группе риска;
- наличие хронических воспалений в организме – к примеру, ревматоидного артрита;
- применение лекарственных препаратов – спазмолитиков, кортикостероидов;
- гормональные сбои;
- дефицит кальция;
- гипертония, которая влечет ослабление не только мышечной, но и костной ткани;
- резкое снижение массы тела;
- воздействие на организм химиотерапии и других видов излучений;
- нерациональное питание.
Остеопения костной ткани позвоночника может стать следствием химической или лучевой терапии. Стоит отметить, что это заболевание диагностируется преимущественно у женщин. Истончение костной ткани поясничного отдела позвоночника можно считать физиологическим процессом старения.

Остеопения костей позвоночника не сопровождается никакими болевыми ощущениями, поэтому люди зачастую даже не догадываются о ее наличии. Даже после появления трещин человек может не испытывать боли до тех пор, пока не будет повреждена костная ткань. Только в этом случае люди обычно обращаются к врачу, который подбирает лечение.
Одним из распространенных последствий данного состояния является перелом шейки бедра, который может закончиться летальным исходом .
Это происходит из-за образования сгустков крови, которые формируются во время госпитализации с использованием медикаментозных препаратов. Так как остеопения костной ткани позвоночника многократно повышает вероятность переломов, относиться к ней следует очень серьезно.
Диагностику этого заболевания осуществляют исключительно в условиях медицинского учреждения. Человеку нужно сделать специальный рентгеновский снимок. Наиболее точным методом исследования является денситометрия или двухэнергетическая рентгеновская абсорбциометрия.
У мужчин снижение плотности костей зависит от питания, физических нагрузок и уровня тестостерона. В группе повышенного риска находятся следующие категории населения :
- люди с патологиями костной ткани;
- женщины в период менопаузы;
- люди пожилого возраста.
Такие люди должны систематически проходить обследования, которые помогут выявить наличие остеопении или остеопороза.
Лечение заболевания позвоночника требует особого подхода. Немаловажным фактором является правильное и сбалансированное питание. В случае снижения плотности костей необходимо увеличить употребление продуктов, в которых присутствует кальций, магний и витамин D. Для этой цели идеально подойдут молочные продукты, злаковые культуры и листовые овощи.

Также лечение остеопении поясничного отдела позвоночника осуществляется при помощи различных лекарственных препаратов :
- Бисфосфонаты. Они способствуют замедлению разрушения костной ткани позвоночника, в результате чего удается сохранить или слегка увеличить плотность костей. Эти же лекарственные средства с успехом применяются для профилактики остеопороза. К ним относится такие препараты, как актонель, бонвива, рекласт.
- Кальцитонин. Это гормон, предотвращающий переломы костей. Данное соединение присутствует в красной рыбе и в таких лекарственных препаратах, как миакальцик и фортикаль.

Лекарственное лечение необходимо дополнять умеренными физическими нагрузками поясничного отдела, которые обеспечивают укрепление костей. Очень важно отказаться от вредных привычек. Прекрасной эффективностью обладают танцы, прогулки, аэробика.
Если заболевание прогрессирует слишком сильно, медикаментозные препараты необходимо назначать в обязательном порядке. Такое лечение поможет не допустить перехода патологии в остеопороз .
Остеопения позвоночника – это достаточно серьезное заболевание, которое сопровождается снижением плотности костной ткани. Если вовремя не обратиться к врачу, возникает угроза трансформации этой патологии в остеопороз. Поэтому так важно своевременно поставить диагноз и подобрать оптимальное лечение.
Для того чтобы понимать сущность заболеваний остеопения и остеопороз, а также разницу между ними —, необходимо рассмотреть процессы, протекающие в костной массе.
Основной из них – механизм ремоделирования костей, длящийся непрерывно в течение всей жизни человека. При нормальном течении процесса, создание новых и разрушение отживших клеток ткани сбалансировано и отлажено. Обновление длится от ста до двухсот дней и запускается организмом каждые 3 года. С возрастом же или при неблагоприятных факторах, этот хрупкий баланс нарушается, начинаются ревматологические заболевания.
Остеопенический синдром —, что это такое
Остеопения – состояние, при котором минеральная плотность костей снижается по сравнению с нормой для человека того же возраста, что приводит к ослаблению скелета, повышается риск переломов.
Остеопенический синдром (код по МКБ 10 М89.9) не несет угрозу жизни, но коварен тихим бессимптомным течением, которое не проявляется клинически до момента появления осложнений: даже некоторые переломы протекают в скрытой форме, отсутствуют отек и боль, сохраняется подвижность. Часто пациент совершенно не подозревает о травме и не обращается к врачу.
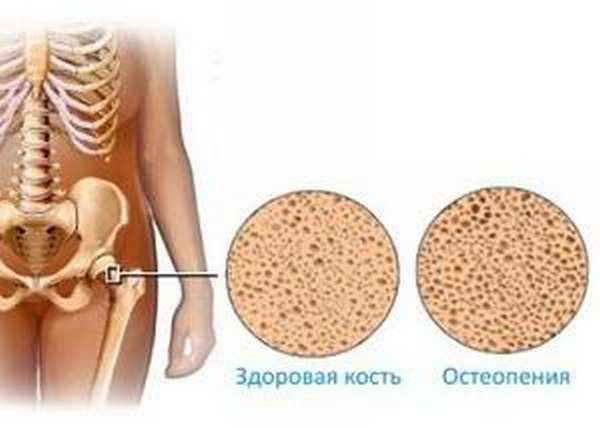
Разберемся, чем отличаются остеопороз и остеопения. В отличие от остеопороза, механическая прочность костей и способность выдерживать физиологические нагрузки при остеопении сохраняется, снижение показателей прочности происходит без потери самой костной массы.
При развитии остеопороза возникает риск перелома при малейшем воздействии, а также наблюдается потеря костной ткани с нарушением процесса ее регенерации.
Медицина при этом рассматривает остеопению и остеопороз как родственные заболевания, но находящиеся в разной степени тяжести: при остеопении показатели плотности снижаются, но еще не приближаются к критическим, характерным для остеопороза. Остеопения описывается как фоновая патология, а остеопороз классифицируется уже как полноценное тяжелое заболевание.
Причины развития остеопении
Остеопения —, переходное состояние костной системы, между здоровым и остеопорозным, факторы возникновения у заболеваний схожи и несут в своей основе снижение минерализации костной массы:
- изначально низкий уровень минерализации костной ткани, учитываются в первую очередь кальций и фосфор,
- возраст и пол – женщины в силу физиологии попадают в группу риска гораздо ранее мужчин, уже после 50 лет,
- рост более 175 см у женщин, 183 см – у мужчин,
- недостаточный вес,
- частые беременности и длительные периоды лактации,
- гормональные сбои различного этногенеза, от уровня гормонов щитовидной железы до сахарного диабета,
- длительное нахождение на искусственном питании, например, при пересадке органов,
- недостаток минеральных веществ и витамина D,
- патологии сосудов и кровообращения, соединительных тканей,
- недостатки в питании,
- болезни ЖКТ, при которых нарушены обмен и усвоение питательных веществ,
- генетика,
- гиподинамия, малоподвижный образ жизни,
- инфекционные и ревматические патологии, артриты,
- прием некоторых медикаментов: кортикостероидные гормоны, противосудорожные препараты, оральные контрацептивы,
- онкологические заболевания и способы их лечения —, радиоактивное облучение и химиотерапия провоцируют остеопению тазобедренного сустава, поясничного отдела позвоночника,
- нездоровый образ жизни.
Виды остеопении
Патологический процесс подразделяется:
Симптоматика
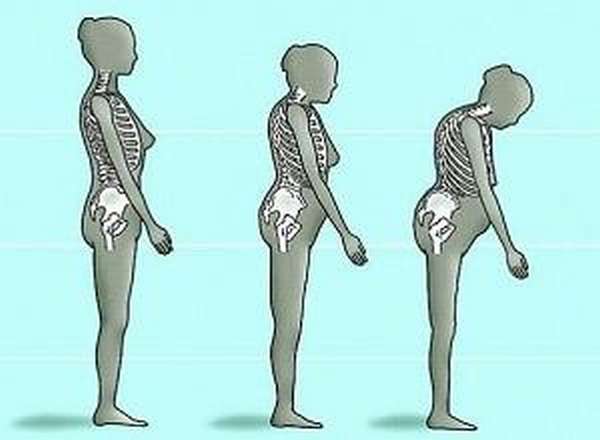
Даже переломы часто имеют невыраженный характер, хотя микротравмы при остеопении поясничного отдела позвоночника, лечения требуют незамедлительного.
Среди симптомов, которые уже можно заметить, выделим:
- нарушение осанки, снижение роста до 4х см – признаки начавшейся деформации позвонков, сокращения их высоты из-за компрессии,
- дорсальный кифоз, шейный прогиб, сколиоз,
- появление болевых ощущений при резких поворотах, поднятии тяжестей, даже при сильном кашле или чихании,
- увеличивается тонус мышц спины из-за деформационных изменений в позвоночнике,
- болезненные состояния обостряются на период около 7 дней, потом переходят в ноющие боли,
- бледность кожи – один из косвенных признаков, указывает на возможный недостаток витамина D,
Подобные симптомы не всегда соотносятся с развитием остеопатических болезней, но должны являться поводом для проведения диагностики, чтобы исключить или подтвердить заболевание.
Диагностика
Для определения протекающей остеопении или перехода ее в остеопороз необходимы 2 типа исследований: лабораторные и инструментальные. Все эти анализы безболезненны и относятся к неинвазивному типу.
Рассмотрим лабораторные обследования:
- Анализ крови – сдают кровь для исследования утром на голодный желудок, в лаборатории отделяют сыворотку и определяют уровень электролитов, фосфата, кальция, гормонов ПТГ1-84, Т4, ТТГ.
- Анализ мочи – сдают материал утром натощак, в нем измеряются показатели pH для подтверждения достаточного закисления, а для оценки экскреции кальция и измерения его уровня понадобится собрать 2 суточные порции мочи. Также на основании исследования мочи и крови оценивается соотношение канальцевой реабсорбции фосфата и скорости клубочковой фильтрации.
- Анализ на онкологию – для исключения злокачественных новообразований, последствием которых может быть и остеопения, требуется сдать ряд тестов: СОЭ, белок Бенс-Джонса в моче, электрофорез белков сыворотки крови.
Инструментальные обследования:
- Рентгенография позвоночника – проводится в боковой проекции, позволяет увидеть наличие заболевания, когда потеря костной массы составляет уже 40-50 %. Поэтому такой метод не подходит для определения остеопении и начальной стадии остеопороза.
- Рентген отдельных костей – иногда помогает определить заболевание по косвенным проявлениям: изменению эпифизов при детском рахите, гантелеобразному изменению длинных костей, резорбции компактного вещества фаланг.
- Денситометрия костей – наиболее современный и чувствительный метод, исследование проводится с помощью аппаратов двухфотонной рентгеновской абсорбциометрии.
Денситометрия позволяет оценить не только наличие снижение плотности кости, но и ее количественные показатели:
- Z-показатель – разница между величинами плотности костной ткани: полученными показателями и теоретической нормой для усредненного человека того же возраста, роста и веса,
- T-показатель – разница между полученными данными и нормой для сорокалетнего человека.
Для оценки используется шкала результатов, где T -1 является нормальным показателем, при результатах от -1 до -2,5 ставится остеопения, при T более -2,5 и наличии нетравматических переломов пациенту ставят диагноз остеопороз.
Денситометрию проводят амбулаторно, процедура длится 10-15 минут. Костная ткань сканируется в зонах, где переломы случаются чаще, чем в других: бедро, позвоночник, запястье, лодыжка.
Подготовка к проведению исследования:
- сообщите, если вы беременны,
- заранее обсудите с врачом, какие препараты уже применяете, некоторые лекарства перед денситометрией нужно будет прекратить принимать на какое-то время,
- запрещено принимать добавки кальция за сутки до обследования.
Лечение
Первоочередной задачей при наличии у пациента остеопении является не допустить ухудшения состояния, устранение причин появления заболевания и постепенный выход к нормальным показателям.
Тактика методов и лечения зависит от состояния костной ткани и факторов, вызывающих ее ослабление.
При легком течении, в самом начале остеопении, особого лечения не требуется: проводятся корректировки привычек, образа жизни, добавление лечебных упражнений, диеты с введением необходимых продуктов и исключением вредных.
Возможно включение витаминно-минеральных комплексов, а также контроль над состоянием костной ткани пациента.
Если пациент обратился на более поздних стадиях или если простые корректировки не принесли результата, то состояние больного оценивается еще раз, по результатам анализов врач может добавить медикаментозную терапию: специализированные препараты кальция, гормональные препараты, бисфосфонаты.
Также показано включение физиотерапевтических процедур —, фонофореза, электрофореза, магнитотерапии. Главным при таком течении заболевания становится не допустить переход остеопении в остеопороз.
Более серьезные лекарства при таком состоянии не назначается, так как они имеют побочные эффекты и без прямой необходимости, врачи стараются обойтись без них.
ВАЖНО! При остеопении противопоказана мануальная терапия, массаж разрешается не ранее полугода от начала лечения медикаментами и должен проходить в лечебной форме.
Исправление пищевых привычек, переход к сбалансированному питанию – важный шаг к выздоровлению при остеопении. Необходимо контролировать —, достаточно ли поступает необходимых минералов? Ведь клинически доказано, что полезные вещества из еды усваиваются организмом лучше и полноценнее, чем из витаминно-минеральных комплексов.
Поэтому человеку с остеопенией нужно обратить внимание на свой рацион и следовать рекомендациям. Проводится корректировка соотношения количества БЖУ в пропорциях 1/1.2/4 соответственно и выбирается еда, богатая важными при остеопении микроэлементами:
- кальций – необходим для строительства костной системы, усвоения белка и фосфора,
- калий – хорошо влияет на мышечный корсет,
- фосфор – участвует в процессе остеогенеза, состояние гормонального фона,
- йод – нужен щитовидной железе, отвечающей за обмен веществ.

Рекомендованные продукты: морепродукты, мак, кунжут, молочные продукты, бобовые, нежирное мясо, растительные продукты, зелень, крупы, орехи, сухофрукты.
СОВЕТ. Незаслуженно забытый корнеплод репа – носитель огромного количества полезных минеральных веществ: медь, марганец, железо, цинк, йод, фосфор, сера.
Богата репа и витамином К, который помогает кальцию оставаться в организме и вырабатывать белки для костной ткани.
Обратите внимание на репу при составлении рациона:
- включать побольше растительных продуктов в диету,
- снизить количество потребляемой соли,
- уменьшить количество животных жиров,
- травяные чаи и отвары будут полезны для организма (перед употреблением любых отваров – поговорите с лечащим врачом),
- исключить продукты с промышленными консервантами в составе, они мешают усвоению минералов, способствуют потери кальция, нарушают обмен веществ,
- исключить алкогольные напитки, крепкие чаи, кофе,
- исключить сладости и сладкие газированные напитки, особенно содержащие ортофосфорную кислоту.
При введении препаратов в процесс лечения, главный упор делается на устранение причины заболевания и предотвращение перехода в более тяжелую стадию.
Самые распространенные препараты:
- бисфосфонаты – предотвращают разрушение костей, при их приеме остеокласты не могут выполнять свою работу по разрушению клеток, поэтому их можно принимать лишь курсами и короткое время,
- кальцитонин – гормон щитовидной железы, регулирует обмен кальция,
- кальцитриол – содержит витамин D в высокой концентрации, используется при постоянном контроле уровня Ca,
- ралоксифен – активирует гормоны эстрогены и чувствительность к ним костной ткани,
- терипаратид – стимулятор анаболического обмена, синтетическая форма гормона, назначается эндокринологом,
- препараты кальция – кальция карбонат, кальция глюконат, кальцемин и т. д.

Упражнения благотворно влияют на нормализацию кровообращения и питания, снижению застоев.
Комплекс подбирается врачом индивидуально, но в любом случае должны быть исключены прыжки, поднятие тяжестей, резкие движения, а также наклоны вперед и ротационные виды движений.
ЛФК должна проводиться без болевых ощущений, продолжительность занятия 30 минут, 3 раза в неделю.
Рассмотрим примеры упражнений:
Образ жизни при остеопении
При наличии данного диагноза необходимо соблюдать следующие правила здорового образа жизни:
- правильное питание, отказ от вредных привычек,
- регулярные занятия ЛФК, подвижный образ жизни,
- осмотры и анализы по графику,
- исключение лишних физических нагрузок и движений.
Некоторые повседневные советы:
- при уборке используйте предметы с длинной ручкой, чтобы минимизировать наклоны,
- не носите кастрюлю с водой от раковины, лучше наполните ее водой, поставив на плиту,
- обувайтесь без наклона, сядьте на стул, используйте обувную ложку с длинной ручкой,
- если поднимаете предмет, то лучше согнуть ноги в коленях, чем наклоняться,
- не поворачивайте позвоночник при поднятии предметов,
- покупки и продукты носите в двух сумках, это равномерно распределит нагрузку.
Осложнения и прогноз

Основным осложнением при остеопении являются всевозможные переломы, а также при отсутствии или неподходящем лечении – переходом в остеопороз.
Самым опасным осложнением медицина считает перелом шейки бедра, он приводит к инвалидности в половине из произошедших случаев, лечение требует оперативного вмешательства и последующей долгой реабилитации.
Остеопения поясничного отдела позвоночника опасна переломами позвонков даже при незначительном воздействии.
Осложнениями также являются появляющиеся сопутствующие неврологические заболевания и хронические процессы, нарушения обмена веществ —, все это негативно отражается на состоянии человека.
Прогнозы лечения в целом благоприятны, особенно пока не наступил остеопороз в последних стадиях, так как остеопения хорошо поддается лечению: иногда достаточно пересмотреть образ жизни и диету, в других случаях —, начать принимать препараты.
Итоги
Информированность о таком заболевании как остеопения – знак своевременно обследоваться, начать профилактические меры, позаботиться о своем здоровье и здоровье близких.
Помните, что заболевание проходит бессимптомно и опасно развитием со временем остеопороза. Обратитесь к врачу для проведения обследований по выявлению наличия или отсутствия заболевания.
Читайте также:


